Medicinski strokovnjak članka
Nove publikacije
Kanko's decalving folliculitis kot vzrok za alopecijo areata
Zadnji pregled: 04.07.2025

Vsa vsebina iLive je pregledana ali preverjena, da se zagotovi čim večja dejanska natančnost.
Imamo stroge smernice za pridobivanje virov in samo povezave do uglednih medijskih strani, akademskih raziskovalnih institucij in, kadar je to mogoče, medicinsko pregledanih študij. Upoštevajte, da so številke v oklepajih ([1], [2] itd.) Povezave, ki jih je mogoče klikniti na te študije.
Če menite, da je katera koli naša vsebina netočna, zastarela ali drugače vprašljiva, jo izberite in pritisnite Ctrl + Enter.
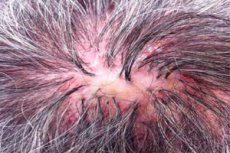
Folliculitis decalvans (sinonim: sikoziformni atrofični folikulitis glave (folliculitis sycosiformis atrophicans capitis, Hoffmann E. 1931) je prvi opisal Quinquaud (Quinquaud Ch.E. 1889). Ta zelo redka dermatoza je kronični bakterijski folikulitis lasišča, ki se konča z atrofično alopecijo (psevdopeladno stanje; decalvo (lat.) - narediti plešast); prizadeta so lahko tudi druga področja kože, zlasti tista, ki so prekrita s ščetinastimi in dolgimi lasmi. Podoben proces na obrazu, na področju rasti brade, opisan v istih letih, je dobil še druga imena: lupoidna sikoza (sycosis lupoides, Brocq L., 1888); brazgotinski sikoziformni eritem (ulerythema sycosiforme, Unna P., 1889; ovkr (grško) = ule (latinsko) = brazgotina); sikoziformni atrofični folikulitis (folliculitis sycosiforme atrophicans barbae, Hoffmann E., 1931).
Tako so različni znanstveniki isti dermatozi dali različna imena, pri katerih so bile izpostavljene glavne, z njihovega vidika, značilne značilnosti: kronični folikulitis, podoben po poteku in izidu diskoidnemu eritematoznemu lupusu (atrofija); eritem s sikoziformnimi manifestacijami in brazgotinjenjem; kronični folikulitis, podoben sikozi, vendar vodi v atrofijo. Že v prvih opisih dekalvirajočega folikulitisa in lupoidne sikoze so bile razkrite skupne značilnosti obeh dermatoz, ki so določale njune klinične manifestacije: kronični folikulitis, ki brez pustulacije in razjed vodi v atrofijo in vztrajno plešavost, visoka odpornost na terapijo. Razlike so v porazdelitvi kroničnega folikulitisa (folikulitis, združen v majhna žarišča - v primerjavi z nastalimi velikimi posameznimi žarišči) in njihovi prevladujoči lokaciji (na lasišču ali koži obraza). Kasneje se je izkazalo, da lahko lupoidna sikoza (LS) poleg kože obraza prizadene tudi lasišče, pa tudi kožo sramnega in aksilarnega področja. Šele mnogo let pozneje je postalo dokončno jasno, da lupoidna sikoza, ki jo opisuje Brok, ni neodvisna nozološka oblika, temveč podvaja isto bolezen - dekalvanov folikulitis je edinstvena in redka klinična varianta.
Vzroki za dekalvacijski folikulitis
Povzročitelj velja za Staphylococcus aureus, možna pa je tudi kolonizacija lasnih mešičkov z gramnegativno mikrofloro. Vendar pa zdravljenje s širokospektralnimi antibiotiki daje le začasen terapevtski učinek, ki je strogo omejen s trajanjem zdravljenja. To potrjuje prevladujočo vlogo makroorganizma, spremembe v njegovi reaktivnosti in zmanjšanje imunske zaščite.
Patogeneza
Seboroično stanje, zmanjšana odpornost zaradi sladkorne bolezni, kronični nefritis, disproteinemija in drugi dejavniki, ki vodijo do zaviranja imunskega sistema, lahko povzročijo predispozicijo za to dermatozo. Opisani so primeri spontanega celjenja dekalvantnega folikulitisa (DF) po odstranitvi karioznih zob, zapletenih s parodontitisom. Kolonizacija lasnih mešičkov z bakterijami je najverjetneje le patogenetska povezava. Razlog, zakaj se kronični folikulitis konča z atrofijo kože in vztrajno plešavostjo, ostaja nejasen. Pri bolnikih z dekalvantnim folikulitisom ali lupoidno sikozo sodobne raziskovalne metode vedno uspejo odkriti specifične in pomembne motnje v delovanju imunskega sistema, notranjih organov in drugih telesnih sistemov.
Simptomi Kencovega folikulitisa dekalvacije
Folikulitis dekalvans se običajno pojavlja izolirano na lasišču, predvsem v temporalnem in parietalnem predelu, lezije na čelnem predelu pa se nahajajo na meji rasti dlak in spominjajo na ofiazo. V nekaterih primerih sta prizadeta tudi aksilarna in sramna področja. Izbruhi vnetnih folikularnih vozličkov, redkeje pustul, običajno ne povzročajo subjektivnih občutkov in so zato pogosto vidni. Velikost izpuščajnih elementov se giblje od bucikine glavice do leče. V središču papularni in pustularni elementi prežemajo nespremenjene ali polomljene dlake, na njihovem obodu pa je vidna majhna hiperemična krona. Za folikulitis je značilen izjemno počasen razvoj; obstajajo dolgo časa brez opazne dinamike in se pogosto ne končajo z nastankom pustule. Posamezne folikularne pustule se pojavijo šele po dolgem razvoju folikularnih papul ("sekundarna pustula" po Mashkilleyson LN, 1931). V središču majhnih združenih žarišč se postopoma oblikuje blaga brazgotinska atrofija s trdovratno plešavostjo. Ko se združi več sosednjih žarišč, nastanejo večja žarišča brazgotinske alopecije, znotraj katerih se včasih ohranijo posamezni lasje. V obrobnem območju se še naprej pojavljajo novi folikularni vozlički in pustule, luske, skorje, kar povzroča počasno periferno rast. Tako dekalvanijski folikulitis vodi do nastanka žarišč atrofične plešavosti različnih velikosti in oblik (psevdopeladno stanje). Potek dermatoze je kroničen in traja več let in celo desetletij. Včasih se število novih folikulitisov, ki se pojavijo v obodu žarišč atrofične plešavosti, zmanjša na minimum. Dekalvanijski folikulitis lasišča se lahko kombinira z žarišči lupoidne sikoze (LS) na koži obraza ali drugih lokalizacijah.
Lupoidna sikoza prizadene predvsem moške srednjih let in starejše moške. Običajna lokalizacija enega ali dveh žarišč LS so stranske površine poraščenih lic, senci, redkeje brada in zgornja ustnica (Milman IS, 1929). Lezija je najpogosteje enostranska in se nahaja na območju rasti dlak v temporalnem predelu ali na licu nad vodoravno in naraščajočo vejo spodnje čeljusti. Lezija LS se lahko pojavi izolirano kot velika posamezna lezija in na lasišču. Sprva se na ozadju hiperemije na istem območju pojavijo združeni vnetni folikularni vozlički in pustule, pa tudi majhne folikularno locirane svetlo rumene skorje in sivkaste luske, ki jih je mogoče zlahka odstraniti s strganjem. Ti elementi se združijo in tvorijo jasno definirano okroglo ali ovalno vnetno ploščo s premerom 2-3 cm ali več, vinsko rdeče barve (kot pri erizipeloidu) z ravnim, nebolečim infiltratom na dnu. Postopoma koža v osrednjem delu bledi, se stanjša, postane gladka, brez dlak in rahlo vdrta: razvije se značilna značilnost nastalega žarišča lupoidne sikoze - centralna atrofija. Znotraj njega se novi izpuščaji ne pojavljajo več, lahko pa ostanejo posamezne dlake ali šopi dlak, ki rastejo iz enega ali več foliklov. Periferno območje žarišča, široko približno 1 cm, je rahlo dvignjeno, bolj nasičeno z rdečo barvo in zmerno infiltrirano. V njem se nahajajo številne folikularne papule z redkimi folikularnimi pustulami, od katerih nekatere zaznamo kot mehurčke. V središču teh elementov so še vedno ohranjene dlake, od katerih so nekatere odlomljene, pa tudi veliko število lahko odstranljivih folikularno nameščenih skorj in lusk. Lezija se počasi povečuje zaradi pojava novega folikulitisa in posameznih folikularnih pustul v perifernem območju. Včasih rast lezije prevlada v enem od njenih žarišč, kar spremeni okrogle obrise. Pri diaskopiji roba lezije se simptom "jabolčnega želeja" ne določi. LS poteka kronično več mesecev in let. Klinične manifestacije lupoidne sikoze lasišča so bolj gladke. V nastali leziji prevladuje gladka, gola atrofična cona. V periferni uri je dvignjen greben odsoten, prisotni so le posamezni, dolgotrajni folikulitis in pustule, obdane z ozkim robom hiperemije, ter izolirane majhne luske in skorje. Tako so na lasišču manifestacije lupoidne sikoze in dekalvirajočega folikulitisa praktično nerazločljive. Splošno stanje bolnikov ni moteno, subjektivni občutki so običajno odsotni, pritožbe so omejene na kozmetično napako.
Histopatologija
V epidermisu je majhna fokalna hiperkeratoza, razcepljene poroženele mase, izrazita akantoza. Celice trnaste plasti so močno spremenjene, zlasti v spodnjih vrstah, kjer so znaki izrazite vakuolarne distrofije. Odprtine lasnih mešičkov so znatno razširjene, napolnjene s poroženelimi masami. V dermisu je gost perivaskularni in perifolikularni limfohistiocitni infiltrat, manj pogosti plazemski mastociti in nevtrofilci. V nekaterih primerih infiltrat skoraj v celoti sestavljajo plazemske celice. V končni atrofični fazi se patomorfološka slika malo razlikuje od sprememb, značilnih za psevdopeladno stanje v pozni fazi.
Diagnoza Kencovega dekalvantnega folikulitisa
Na lasišču se manifestacije dekalvantnega folikulitisa ali lupoidne sikoze razlikujejo predvsem od tistih bolezni, ki se kažejo kot kronični folikulitis in folikularne pustule ter vodijo v psevdopeladno stanje. Zato se atrofija DF (ali LS) v osrednjem delu lezije ne tvori, ampak se razlikuje od mikoze lasišča, vključno s skutularno obliko favusa, vulgarno sikozo in kasneje - z nekrotičnimi aknami, folikulitisom in perifolikulitisom, ki abscesira in spodkopava Hoffmannovo glavo, histiocitozo iz Langerhansovih celic in erozivno pustularno dermatozo. Folikularne papule in tuberkule na lasišču so lahko podobne kroničnemu folikulitisu in pustulam. Razlikujemo jih tudi od folikularnega lichen planusa, eritematoznega lupusa, tuberkuloze lupusa, lupoidne lišmanioze in tuberkuloznega sifilisa. Histološki pregled tipičnih elementov izpuščaja (folikulitis, pustule itd.) iz aktivne periferne cone lezije nudi pomembno pomoč pri postavitvi končne diagnoze.
Diferencialna diagnostika z mikozo lasišča. Razlog za mikološki pregled je prisotnost luščenja, spremenjenih las, rumenih skorjastih lusk, folikularnih pustul, vnetnih folikularnih vozličkov in vozličkov, gnojno-krvavih skorj z delci las in žarišč brazgotinske alopecije različnih velikosti na lasišču. Ob prisotnosti teh manifestacij, zlasti pri otrocih in starejših bolnikih, je priporočljivo izključiti mikozo lasišča. Pri pregledu drugih predelov kože bodite pozorni na stanje nohtnih plošč na rokah in nogah. Potrebno je opraviti fluorescenčni pregled las, mikroskopski in kulturni pregled spremenjenih las, kožnih in nohtnih lusk, skorj, gnojnega izcedka. Najhitrejši in najbolj informativen je mikroskopski pregled spremenjenih las (poškodovanih na ravni kože, ki imajo videz "črnih pik" in so visoki 3-5 mm, s pokrovčkom pri dnu, sivih, matih, deformiranih v obliki "pik", "klicajev"). Odkrivanje glivičnih elementov in razjasnitev značilnosti lasne lezije z njimi omogočata zdravniku, da diagnosticira mikozo lasišča in dobi predstavo o rodu patogena ter verjetni epidemiologiji bolezni.
Lupoidna sikoza (LS ali DF) se od vulgarne sikoze razlikuje po prevladi dolgotrajnega folikulitisa, ki se le majhen del konča z nastankom folikularnih pustul, prisotnosti 1 ali 2 (z DF - več) jasno definiranih žarišč s počasno periferno rastjo in prisotnosti 2 con v njih (razen žarišč na lasišču): osrednje, široke cone brazgotinske atrofije in periferne - ozke, serpiginizirajoče v obliki rdečega grebena, kjer se tvori nov folikulitis. Različna je tudi značilna lokalizacija LS - temporalna regija in stranska površina lica, lasišče in veliko manj pogosto - brada in zgornja ustnica, ki so priljubljeni za vulgarno sikozo. Upoštevati je treba tudi večjo odpornost DS (ali DF) na zdravljenje v primerjavi z vulgarno sikozo, pa tudi razlike v patomorfološki sliki. Aktivna periferna cona lasišča pri DF (ali DS), ki je pomembna za klinično in histološko diagnostiko, je šibko izražena in jo predstavljajo le posamezni folikulitisi in folikularne pustule. V tem se dekalvanski folikulitis ali lupoidna sikoza razlikuje od mnogih drugih dermatoz lasišča, ki vodijo v psevdopeladno stanje.
Dekalvanov folikulitis (ali lupoidna sikoza) lasišča je treba razlikovati od nekrotičnih aken (NA) ali nekrotičnega folikulitisa te lokalizacije. S skupnim primarnim elementom izbruha (folikulitis) in kroničnim potekom teh redkih dermatoz se razlikujejo po lokalizaciji in porazdelitvi folikulitisa ter po hitrosti in značilnostih njihovega razvoja. Za DF ali LS so v nasprotju z nekrotičnimi aknami značilne dolgotrajne folikularne papule s premerom 2-5 mm, ki se počasi preoblikujejo v posamezne pustule brez centralne nekroze in umazano rjave nekrotične skorje. Pri DF ali LS je kronični folikulitis združen, raste periferno in se združuje brez pustulizacije, centralne nekroze in srbenja, kar vodi v nastanek gladkih žarišč atrofične alopecije (psevdopeladno stanje). Pri NU je na primer najljubša lokalizacija koža čela vzdolž meje rasti dlak (območje, široko nekaj centimetrov zunaj in znotraj linije las), temporalna področja, zadnji del vratu, redko se izpuščaj lahko razširi na ušesa, nos, osrednja področja prsnega koša in hrbta. Pri nekrotičnih aknah se folikulitis pojavi pri starejših, običajno na ozadju seboroičnega statusa, spremlja ga srbenje in se hitro spremeni v papulopustularne, nato pa v papulonekrotične elemente. Vedno so izolirani, ločeni drug od drugega, ne rastejo periferno in se zato ne združujejo v večja žarišča. Pri NU vijolično rdeče folikularne papule in papulopustule s premerom 2-4 mm hitro postanejo nekrotične v središču in so prekrite z umazano rjavimi nekrotičnimi skorjami. So tesno pritrjene, vztrajajo dolgo časa, zato prevladujejo v kliničnih manifestacijah in so najbolj značilne za nekrotične akne oziroma nekrotični folikulitis. Po luščenju skorj na koži ostanejo posamezne žigosane, črnim kozam podobne brazgotine, ki spominjajo na brazgotine po papulonekrotični tuberkulozi ali združenem tuberkuloznem sifilidu. Na lasišču so brazgotine po NU komaj opazne in ne vodijo do nastanka hitro zaznavnih žarišč brazgotinske atrofije. Histološke spremembe pri teh dermatozah se prav tako razlikujejo. Posebnost histološke slike pri nekrotičnih aknah je lokacija granulocitnega abscesa z nekrozo epitelija lijaka lasnega mešička znotraj mešička. Perifolikularni infiltrat je sestavljen iz nevtrofilcev, limfocitov in mastocitov; v perifernem vnetnem območju so prisotne žilne tromboze.
Začetne manifestacije folikulitisa in perifolikulitisa z abscesiranjem in podkopavanjem Hoffmannove bolezni (FPAP) lasišča lahko spominjajo na dekalvanov folikulitis (DF ali lupoidna sikoza). Vendar pa imajo te dermatoze z oblikovanimi kliničnimi manifestacijami malo podobnosti, ki je omejena le na kronično vnetje lasnega mešička in dolg vztrajen potek, ki vodi v brazgotinsko alopecijo. Globina lezije, vnetne spremembe na območju lasnega mešička, glavni element izpuščaja in njegov razvoj se razlikujejo. Pri DF (ali LS) se površinski kronični folikulitis lasišča združuje in združuje v žarišča brez pustulizacije, brez nastanka podkožnih abscesnih vozličkov in brez nastanka fistuloznih odprtin z gnojno-krvavim izcedkom in skorjami. V osrednjem, največjem območju lezije se oblikuje gladka, sijoča, tanka atrofična brazgotina (psevdopeladno stanje). V robnem območju lezije prevladujejo folikularne papule z enojnimi pustulami in robom hiperemije po obodu ter zlahka odluščene luske in skorje. Pri FPAP, za razliko od DF (ali LS), prevladujoči element izpuščaja predstavljajo globoki bezgavki s premerom od 0,5 do 1,5 cm, ki se združijo, abscesirajo in perforirajo tkiva. Nastanejo kot posledica razvoja globokega abscesirajočega in podkopavajočega folikulitisa in perifolikulitisa. Pri abscesu bezgavk se oblikujejo številni podkožni fistulozni trakti, ki kot da podkopavajo kožo in se na površini odpirajo s številnimi odprtinami. Ob pritisku na infiltrirano območje z neravno površino se iz več fistuloznih odprtin, ki so med seboj oddaljene, hkrati sprosti gnojen in krvav izcedek, kar velja za značilno za to redko dermatozo. Omeniti velja, da globoko (do tetivne čelade) prodirajoče lezije ne spremlja izrazita hiperemija lasišča in ostane rahlo boleča. FPAP se pojavlja le pri moških, starih 20–30 let, z izrazitim seboroičnim statusom. V nekaterih primerih se ta dermatoza kombinira s sferičnimi in inverznimi aknami. Po brazgotinjenju posameznih žarišč FPAP ne ostane le atrofična plešavost, temveč tudi hipertrofične, neenakomerne brazgotine, zlasti v okcipitalnem predelu.
V nekaterih primerih je histiocitoza Langerhansovih celic lasišča klinično zelo podobna manifestacijam devalvirajočega folikulitisa ali lupoidne sikoze te lokalizacije. Te bolezni so kronične, vztrajno napredujejo in vodijo v psevdopeladno stanje, znotraj katerega se značilne manifestacije prejšnje dermatoze ne ohranijo. Pri nekaterih bolnikih je lezija lasišča s histiocitozo izolirana, pogosteje pa gre za delček sistemskih sprememb, ki jih povzroča proliferacija Langerhansovih celic v koži in vidnih sluznicah ali proliferacija makrofagov v drugih tkivih (v kosteh, osrednjem živčnem sistemu, jetrih, intraorbitalno itd.). V teh primerih poleg pogostih manifestacij histiocitoze na koži (lahko so podobne tudi manifestacijam drugih dermatoz: Darierjeve bolezni, dekalvacijskega folikulitisa, nekrotičnih aken itd.) obstajajo tudi druge značilne manifestacije te zelo redke bolezni. Tako so najpogostejše pljučne lezije, žarišča uničenja v kosteh (zlasti lobanji), poškodba zadnjega režnja hipofize (ki se kaže kot simptomi diabetesa insipidusa), eksoftalmus, ki ga povzroča retrobulbarna infiltracija maščobnega tkiva, poškodba ustne sluznice (infiltracija in otekanje dlesni, razjede, rahljanje in izguba zob). V nekaterih primerih so klinične manifestacije DF in histiocitoze lasišča zelo podobne.
Zaradi velike podobnosti kliničnih manifestacij teh dermatoz na lasišču je mogoče razlikovati posamezne simptome, ki niso značilni za DF. Najpomembnejša razlika je prisotnost papulopustularnih in pustularnih elementov v aktivni coni histiocitoze kože lasišča, ki niso povezani z lasnimi mešički, ter posameznih površinskih erozij in razjed podolgovate oblike, ki se razkrijejo po luščenju skorj. Te rahlo boleče površinske okvare imajo podolgovato obliko (do 0,5 cm v širino in do 1 cm v dolžino), neravno površino in rahlo štrlijo nad nivo kože. Razvoj teh elementov vodi do razvoja atrofičnih območij kože različnih velikosti in oblik, ki se nahajajo na obodu neprekinjene atrofične lezije plešavosti, včasih v obliki čipke, kar povzroča: znatno redčenje las na tem območju. Morda pri nekaterih bolnikih z DF, ki so bili diagnosticirani brez histološke potrditve.
Poleg dekalvantnega folikulitisa (DF) tudi diskoidni eritematozni lupus vodi do stanja psevdopelade. V aktivni fazi se dermatoze razlikujejo po različnih vrstah primarnih elementov izpuščaja. Pri DF je primarni element izpuščaja majhna folikularna vnetna papula (premera 2–5 mm), katere razvoj se ne konča vedno z nastankom folikularne pustule. V središču te elemente prebada dlaka (včasih odlomljena), po obodu pa je ozka hiperemična krona. Strganje izpuščaja ne povzroča hude bolečine, sivkaste luske in svetlo rumene folikularne skorje pa se zlahka ločijo od prizadete površine. V osrednjem delu lezije pride do površinske atrofije kože z izpadanjem las brez nastanka novih izpuščajev v njej. Za DF je značilen dolg, kroničen potek ne glede na letni čas in odsotnost poslabšanj po osončenju. Lezija je pogosto izolirana, brez žarišč na drugih lokacijah. V tipičnih primerih diskoidnega eritematoznega lupusa je primarni element izpuščaja vnetna lisa, ki se s hiperkeratozo spremeni v plak, kar vodi v atrofijo. Na njegovi površini so trdno pritrjene hiperkeratotične luske z neenakomerno razporejenimi pohotnimi čepi. Strganje lezij je boleče, luske se težko ločijo od površine. Ob obodu rastočih lezij je hiperemični rob, v središču pa se relativno hitro razvije atrofija kože s telangiektazijami in izpadanjem las. Recidivi dermatoze se pogosto pojavljajo na starih atrofičnih predelih kože. Poleg lasišča se lezije eritematoznega lupusa običajno pojavijo na ušesih, nosnem korenu, malarnem delu lic itd. Pri teh dermatozah se histološke spremembe v lezijah prav tako bistveno razlikujejo.
Folikulitis dekalvans (ali lupoidna sikoza) se od folikularnega dekalvansa lichen ruber razlikuje po pojavu primarnega eruptivnega elementa, ki ga je mogoče opaziti le v aktivni fazi bolezni. Na robovih lezije atrofične alopecije pri DF so majhne folikularne vnetne papule z dolgim evolucijo, ki vodijo do posameznih folikularnih pustul. Poraz lasišča pri teh dermatozah je običajno izoliran, redko pa lahko lupoidna sikoza (ali DF) prizadene tudi temporalno regijo in stransko površino lic. Pri folikularnem dekalvansu lichen ruber je primarni eruptivni element majhna, folikularna, stožčasta papula z roževitim trnom v sredini, kar vodi do atrofične alopecije. Odkrivanje lezij, značilnih za lichen planus, na drugih predelih kože (vključno z aksilarnim in sramnim predelom), na ustni sluznici in nohtih olajša predhodno diagnozo. Pomembno jo je potrditi s histološkim pregledom prizadete kože; patomorfološke spremembe pri teh dermatozah so bile opisane že prej.
Žarišče dekalvantnega folikulitisa (DF ali luposus sikoza-LS) se od luposusne tuberkuloze kože (serpiginizirajoča oblika) razlikuje po primarnem elementu izpuščaja. Lupusna tuberkuloza (LT), ki redko prizadene lasišče, je značilna po ploskih, združujočih se tuberkulih, rumenkasto rdeče barve, mehke konsistence s pozitivnim simptomom "jabolčnega želeja" med diaskopijo. Tuberkuli niso povezani z lasnimi mešički in ni pustul. Pri DF (ali LS) je v obrobnem območju žarišča okoli folikularnih papul in posameznih pustul hiperemija bolj izrazita v obliki ozkega roba, v osrednjem območju pa je gladka, površinska atrofija kože s plešavostjo brez novih aktivnih izpuščajev. Pri LT, ki je pogosto lokaliziran na obrazu, se na ozadju atrofije kože pojavijo sveži tuberkuli (recidivi na brazgotini), možna pa je tudi ulceracija, kar se pri DF (ali LS) ne zgodi. Dermatoze imajo drugačno histološko sliko. Za DF so značilni intrafolikularni mikroabscesi in perifolikularni, predvsem limfohistiocitni infiltrati v dermisu. Pri LT se tuberkulozni granulom nahaja v dermisu in je sestavljen iz skupkov epitelioidnih celic z žarišči nekrobioze, več velikanskih celic, ki se nahajajo med epitelioidnimi celicami, in stebra limfoidnih celic v obodu.
Lasišče skoraj nikoli ne prizadene lišmanioza, saj lasje ščitijo pred piki komarjev. Vendar pa se okužba lahko pojavi na liniji rasti las, kar vodi v razvoj pozne ulcerativne (antroponotične) lišmanioze, akutno nekrotizirajoče (zoonotične) lišmanioze in še redkeje kronične lupoidne (tuberkulozne) kožne lišmanioze (LLC). Vse oblike bolezni povzročijo nastanek brazgotine in vztrajne plešavosti znotraj njenih meja. Manifestacije lupoidne oblike kožne lišmanioze lahko spominjajo na lezijo dekalvanovega folikulitisa (ali lupoidne sikoze). Pri razlikovanju je treba določiti vrsto primarnega elementa izbruha, iz anamneze ugotoviti, ali je bolnik prej živel na območjih, endemičnih za lišmaniozo, in ali je bolnik v preteklosti prebolel kožno lišmaniozo. Za razliko od DF (LS) je za LLK značilna majhna rumenkasto rjava izboklina, ki ni povezana z lasnimi mešički in se pojavi okoli brazgotinjenega ali brazgotinjenega lišmanioma. Tuberkuli so običajno lokalizirani na obrazu in so po velikosti, barvi, konsistenci in pozitivnem simptomu "jabolčnega želeja" popolnoma enaki kliničnim manifestacijam ploščate oblike lupusne tuberkuloze kože. Zato se DF (LS) sicer razlikuje od lupoidne lišmanioze kože na enak način kot od lupusne tuberkuloze. Histološki pregled razkrije granulom v žarišču LLK, vendar majhna količina patogena v tej redki obliki bolezni otežuje diagnozo. Leišmanijo lahko v žarišču LLK odkrijemo s ponavljajočim se bakterioskopskim pregledom tankih razmazov, pripravljenih iz strganin tkiva tuberkuloze in obarvanih po metodi Giemsa-Romanovsky.
Dekalvanov folikulitis (ali DF) se od serpiginizirajočega tuberkuloznega sifilida lasišča (BS) razlikuje po primarnem elementu izbruha in njegovem drugačnem razvoju. Pri DF so v perifernem območju lezije majhne (2-5 mm) vnetne folikularne papule in posamezne folikularne pustule, luske, skorje. Pri tuberkuloznem serpiginizirajočem sifilidu so v perifernem delu lezije vidni tuberkuli velikosti leče, temno rdeče barve, gladki, polkrogelni, gosti, niso povezani z lasnimi mešički. Ob robovih lezije so tesno združeni in se združujejo, nekateri od njih ulcerirajo in tvorijo okrogle in ovalne razjede z grebenastimi, strmo lomljivimi robovi, mastnim dnom ali krvavimi skorjami na površini. Takšne manifestacije se pri DF (ali LS) ne pojavljajo, prav tako pa se po brazgotinjenju sifilida pojavi neprekinjena, neenakomerna, celična atrofična brazgotina z nazobčanimi obrisi in pigmentacijo vzdolž oboda. Razlikujejo se tudi patomorfološke spremembe v lezijah. Pri tuberkuloznem sifilidu se v nasprotju z DF v dermisu nahaja granulomatozni infiltrat.
Erozivno pustularna dermatoza lasišča je zelo redka bolezen neznane etiologije, ki je bila nedavno opisana pri starejših ženskah. Dermatoza ima dolgotrajen kronični recidivni potek in vodi tudi v psevdopeladno stanje. Vendar se klinične manifestacije EPD in DF razlikujejo. Tako se pri EPD na lasišču pojavijo ploščate pustule, ki niso povezane z lasnimi mešički, erozivno-ulcerativne kožne okvare in gnojno-krvave skorje. Upoštevati je treba tudi, da DF ali LS prizadene tako ženske kot moške po puberteti. Tudi patomorfološka slika teh dermatoz je drugačna. Za razliko od intrafolikularnih mikroabscesov s perifolikularnimi in perivaskularnimi limfohistiocitni infiltrati v dermisu, značilnih za DF, pri EG nespecifično vnetje v dermisu spremlja nekroza epidermisa in njegovih priveskov, akantoza in subkornealne pustule. V dermalnem infiltratu prevladujejo plazemske celice; v začetni fazi so prisotni znaki levkocitoklastnega vaskulitisa. Vendar pa je direktna imunofluorescenca običajno negativna.
Zdravljenje bolnikov z dekalvacijskim folikulitisom
Bolnike s sumom na dekalvacijski folikulitis (ali lupoidno sikozo) je treba podrobno pregledati, da se potrdi diagnoza (vključno z biopsijo prizadete kože) in ugotovi specifična patogeneza zmanjšane odpornosti (kronična žarišča okužbe, dekompenzirana sladkorna bolezen, kronični nefritis, disproteinemija itd.). Splošno in zunanje zdravljenje bolnikov s to dermatozo se bistveno ne razlikuje od zdravljenja vulgarne (stafilokokne) sikoze. Antibiotiki se predpisujejo sistemsko, pri čemer se upošteva bolnikova toleranca in občutljivost bakterijske flore. Zunanje se uporabljajo antiseptična, razkužilna protimikrobna sredstva: 0,1% raztopina klorheksidin biglukonata, raztopina dioksidina, 0,01% raztopina miramistina, raztopina fukorcina, pa tudi 2% mupirocin ali 10% mafenid v obliki mazila itd. V aktivni periferni coni lezije se lasje odstranijo iz prizadetih lasnih mešičkov. Če ta sredstva niso dovolj učinkovita, je priporočljivo predpisati kombinirane antibiotike z glukokortikosteroidom v obliki pršila, losjona ali kreme. Zdravljenje se bolnikom predpisuje med poslabšanji, izvaja se dolgotrajno, v tečajih, s spremembo zdravil. Zdaj se rentgenska terapija lezij skoraj nikoli ne predpisuje, kar se je prej uporabljalo z dobrim, čeprav ne vedno dolgoročnim terapevtskim učinkom. Primerjava vzorcev-kopij lezij v dinamiki omogoča pravočasno ugotavljanje napredovanja bolezni in predpisovanje racionalne terapije.
Zdravnikova taktika za psevdopelado
Pri pregledu bolnika s psevdopelado je primarna naloga ugotoviti nozološko obliko dermatoze, ki je privedla do fokalne atrofične alopecije. Smiselno je najprej izključiti tiste bolezni, ki najpogosteje vodijo do stanja psevdopelade: atrofične oblike lichen planusa, diskoidni ali diseminirani eritematozni lupus, sklerodermo, dekalvacijski folikulitis, atrofične oblike mikoze kože itd. Na poti do diagnoze zdravnik pričakuje težave zaradi številnih objektivnih dejavnikov. Tako so v nekaterih primerih aktivne manifestacije dermatoze na koži lasišča odsotne ali neinformativne. To je lahko posledica nastopa remisije bolezni ali njenega latentnega ("tlečega") poteka. Pri prevladujoči poškodbi globokih plasti dermisa lasišča so vnetne spremembe na površini kože komaj opazne. Zato so značilne manifestacije različnih atrofičnih dermatoz na tej lokaciji zglajene, kar povzroči zmanjšanje njihovih kliničnih razlik. Pogost in prevladujoč izpuščaj je fokalna atrofija kože s plešavostjo. To objektivno otežuje diagnozo dermatoze, ki je privedla do razvoja psevdopelade, zlasti v primerih, ko je omejena na lasišče.
Za postavitev diagnoze so potrebni podatki anamneze, objektivni pregled ne le lasišča, temveč tudi preostale površine kože, pa tudi las, nohtov, vidnih sluznic in laboratorijski pregled (predvsem mikološki in histološki). Na podlagi podatkov anamneze se ugotovi starost bolnika, ko je bila opažena fokalna atrofična alopecija. Tako obstoj kožne okvare na lasišču od rojstva in odsotnost napredovanja v prihodnosti omogočata sum na razvojno napako - prirojeno aplazijo kože. Nekatere genodermatoze se pogosto pojavljajo pri otrocih in lahko vodijo v psevdopeladno stanje (na primer prirojena in vulgarna ihtioza, prirojena bulozna distrofična epidermoliza, incontinentia pigmenti (pri deklicah) ali Siemensova folikularna keratoza (pri dečkih) itd.).
Pri pregledu prizadetega lasišča se posebna pozornost nameni območju, ki meji na žarišče atrofične plešavosti, pa tudi preostalim lasnim snopom na območju psevdopelade. V aktivni fazi bolezni lahko na teh območjih najdemo tipičen primarni element izpuščaja in sekundarne izpuščaje. Zdravnik mora dosledno ugotoviti morfologijo primarnih in sekundarnih elementov izpuščaja ter njihove značilnosti (barva, velikost, oblika, povezava z lasnim mešičkom, prisotnost pohotnega trna v središču, morebitne spremembe las itd.). V primerih, ko primarnega elementa izpuščaja ni mogoče odkriti, je pomembno pregledati sekundarne izpuščaje (erozije ali razjede, skorje - gnojne, krvave, serozne ali nekrotične itd.), ki so posledica evolucije primarnega elementa in zato posredno pomagajo pri njegovi določitvi. Ob upoštevanju vrste primarnega elementa izpuščaja se diferencialna diagnostika izvaja med dermatozami, ki se kažejo z enakimi ali podobnimi izpuščaji (glejte diagnostične algoritme za dermatoze, ki vodijo v stanje psevdopelade).
Po opravljenem objektivnem pregledu psevdopeladnega območja in oblikovanju predhodnega mnenja o genezi začetne dermatoze zdravnik opravi temeljit pregled pacienta. Pregleda se celotna površina kože, stanje njenih priveskov in vidnih sluznic. Če se izpuščaji odkrijejo na drugih mestih (razen na lasišču), se dosledno ugotovi njihova morfologija in nozologija. Zunaj lasišča atrofične dermatoze ohranijo svoje značilne klinične značilnosti. To velja tudi za patomorfološke spremembe na koži. Glede na klinične manifestacije se opravijo potrebni laboratorijski testi (mikološki, bakteriološki, histološki, imunološki itd.).
V veliki večini primerov psevdopeladno stanje in kožne lezije na drugih lokacijah povzroča ista dermatoza. Zato razjasnitev morfologije in nozologije izpuščajev na gladki koži (ali sluznici) praktično vnaprej določa diagnozo osnovne bolezni, ki je privedla do psevdopelade. V vsakem primeru progresivne psevdopelade je potreben histološki pregled prizadete kože, saj je nerealno postaviti zanesljivo diagnozo samo na podlagi klinične slike. Priporočljivo je narediti biopsijo kože na območju, kjer so značilni primarni elementi izpuščaja. Zaključek o patomorfološki strukturi primarnega elementa izpuščaja je pomemben in odločilen člen pri potrditvi diagnoze.

