Medicinski strokovnjak članka
Nove publikacije
Možganska ishemija pri novorojenčkih: simptomi, posledice, zdravljenje
Zadnji pregled: 12.07.2025

Vsa vsebina iLive je pregledana ali preverjena, da se zagotovi čim večja dejanska natančnost.
Imamo stroge smernice za pridobivanje virov in samo povezave do uglednih medijskih strani, akademskih raziskovalnih institucij in, kadar je to mogoče, medicinsko pregledanih študij. Upoštevajte, da so številke v oklepajih ([1], [2] itd.) Povezave, ki jih je mogoče klikniti na te študije.
Če menite, da je katera koli naša vsebina netočna, zastarela ali drugače vprašljiva, jo izberite in pritisnite Ctrl + Enter.
Motnja krvnega obtoka v žilnem sistemu otrokovih možganov takoj po rojstvu, ki povzroči pomanjkanje kisika v krvi (hipoksemija), je opredeljena kot možganska ishemija pri novorojenčkih. Koda ICD-10 - P91.0.
Ker so ishemija, hipoksemija in hipoksija (stradanje s kisikom) fiziološko medsebojno povezane (medtem ko se hipoksija lahko razvije ob normalnem možganskem pretoku krvi), se kritično stanje pomanjkanja kisika za možgane novorojenčkov v nevrologiji šteje za klinični sindrom in se imenuje neonatalna hipoksično-ishemična encefalopatija, ki se razvije v 12-36 urah po rojstvu.
Epidemiologija
V neonatalni nevrologiji in pediatriji se epidemiologija kliničnih manifestacij možganske ishemije pri novorojenčkih ne beleži ločeno od sindroma hipoksično-ishemične encefalopatije, zato je ocena obolevnosti problematična zaradi pomanjkanja meril za njihovo diferenciacijo.
Incidenca neonatalne encefalopatije, povezane z zmanjšanim možganskim pretokom in možgansko hipoksijo, je ocenjena na 2,7–3,3 % primerov na tisoč živorojenih otrok. Hkrati je 5 % otrok z infantilnimi možganskimi patologijami doživelo perinatalno možgansko kap (en primer je diagnosticiran na 4,5–5 tisoč dojenčkov s cerebralno hemodinamsko patologijo).
Incidenca perinatalne asfiksije je ocenjena na enega do šest primerov na tisoč donošenih novorojenčkov in dva do deset primerov pri nedonošenčkih. Svetovne ocene se zelo razlikujejo: po nekaterih podatkih neonatalna asfiksija vsako leto po vsem svetu povzroči 840.000 oziroma 23 % smrti novorojenčkov, medtem ko po podatkih SZO povzroči vsaj 4 milijone, kar je 38 % vseh smrti otrok, mlajših od pet let.
Strokovnjaki Ameriške akademije za pediatrijo so ugotovili, da najboljšo oceno incidence neonatalne možganske patologije predstavljajo podatki o prebivalstvu: povprečno trije primeri na tisoč ljudi. Po mnenju nekaterih zahodnih nevrofiziologov so nekatere posledice hipoksično-ishemične encefalopatije, ki so jo preboleli ob rojstvu, opažene pri 30 % prebivalstva razvitih držav in več kot polovici prebivalcev držav v razvoju.
Vzroki možganske ishemije pri novorojenčkih.
Možgani potrebujejo stalno oskrbo s krvjo, ki prenaša kisik; pri dojenčkih možgani predstavljajo do 10 % telesne teže, imajo razvejan žilni sistem in porabijo petino kisika, ki ga kri dovaja vsem tkivom v telesu. Ko se zmanjša možganska perfuzija in oksigenacija, možgansko tkivo izgubi vir življenjske podpore za svoje celice, vzroki za možgansko ishemijo pri novorojenčkih pa so številni. Mednje lahko spadajo:
- materina hipoksemija zaradi nezadostnega prezračevanja pljuč pri srčno-žilnih boleznih, kronični respiratorni odpovedi ali pljučnici;
- zmanjšan pretok krvi v možgane ploda in hipoksemija/hipoksija zaradi motenj posteljice, vključno s trombozo, odcepitvijo posteljice in okužbo;
- dolgotrajno stiskanje popkovine med porodom, kar vodi do hude presnovne acidoze popkovinske krvi, sistemskega zmanjšanja volumna krvi v krvnem obtoku (hipovolemije), padca krvnega tlaka in oslabljene možganske perfuzije;
- akutna možganska kap (perinatalna ali neonatalna možganska kap), ki se pojavi pri plodu od 20. tedna nosečnosti, pri novorojenčku pa v štirih tednih po rojstvu;
- pomanjkanje samodejne samoregulacije možganskega pretoka krvi pri nedonošenčkih;
- kršitev intrauterinega fetalnega krvnega obtoka zaradi zožitve pljučne arterije ali prirojenih srčnih anomalij (hipoplazija leve strani srca, odprt duktus arteriosus, transpozicija velikih žil itd.).
Dejavniki tveganja
Obstajajo tudi številni dejavniki tveganja za razvoj možganske ishemije pri novorojenčkih, med katerimi nevrologi in porodničarji ugotavljajo:
- prva nosečnost pri starosti nad 35 let ali mlajši od 18 let;
- dolgotrajno zdravljenje neplodnosti;
- nezadostna telesna teža novorojenčka (manj kot 1,5-1,7 kg);
- prezgodnji porod (pred 37. tednom nosečnosti) ali poporodna nosečnost (več kot 42 tednov);
- spontana ruptura membran;
- predolg ali prehiter porod;
- nepravilna predstavitev ploda;
- vasa previa, najpogosteje opažena pri oploditvi in vitro;
- travma lobanje dojenčka med porodom (zaradi porodniških napak);
- nujni carski rez;
- močna krvavitev med porodom;
- prisotnost srčno-žilnih ali avtoimunskih bolezni, anemije, sladkorne bolezni, funkcionalnih motenj ščitnice, motenj strjevanja krvi (trombofilija), antifosfolipidnega sindroma, infekcijskih in vnetnih bolezni medeničnih organov pri nosečnici;
- huda arterijska hipotenzija med nosečnostjo in pozno gestozo.
Prirojene krvne patologije, povezane z mutacijami v genih protrombina, faktorjev strjevanja trombocitov V in VIII, plazemskega homocisteina, pa tudi sindroma DIC in policitemije, so prav tako prepoznane kot dejavniki tveganja za možgansko ishemijo pri dojenčkih.
Patogeneza
Cerebralna ishemija pri novorojenčkih moti presnovo možganskih celic, kar vodi do nepopravljivega uničenja strukture živčnega tkiva in njegove disfunkcije. Najprej je patogeneza razvoja destruktivnih procesov povezana s hitrim padcem ravni adenozin trifosfata (ATP), glavnega dobavitelja energije za vse biokemične procese.
Ravnovesje med znotrajcelično in zunajcelično koncentracijo ionov, ki se selijo čez njihove membrane, je pomembno tudi za normalno delovanje nevronov. Ko možgani nimajo kisika, se transmembranski gradient kalijevih (K+) in natrijevih (Na+) ionov v nevronih poruši, zunajcelična koncentracija K+ pa se poveča, kar vodi v progresivno anoksidativno depolarizacijo. Hkrati se poveča dotok kalcijevih ionov (Ca2+), ki sprožijo sproščanje nevrotransmiterja glutamata, ki deluje na možganske NMDA receptorje; njihova prekomerna stimulacija (eksitotoksičnost) vodi do morfoloških in strukturnih sprememb v možganih.
Poveča se tudi aktivnost hidrolitičnih encimov, ki razgrajujejo nukleinske kisline celic in povzročajo njihovo avtolizo. V tem primeru se baza nukleinskih kislin, hipoksantin, pretvori v sečno kislino, kar pospeši nastanek prostih radikalov (aktivnih oblik kisika in dušikovega oksida) in drugih spojin, strupenih za možgane. Antioksidativni zaščitni mehanizmi možganov novorojenčkov še niso v celoti razviti, kombinacija naštetih procesov pa ima izjemno negativen učinek na njegove celice: pride do nevronske glioze, atrofije glialnih celic in oligodendrocitov bele snovi.
Simptomi možganske ishemije pri novorojenčkih.
Klinični simptomi možganske ishemije pri novorojenčkih in intenzivnost njihove manifestacije so določeni z njeno vrsto, resnostjo in lokalizacijo con nevronske nekroze.
Vrste ishemije vključujejo fokalno ali topografsko omejeno poškodbo možganskega tkiva, pa tudi globalno poškodbo, ki se razteza na številne cerebrovaskularne strukture.
Prve znake možganske ishemije ob rojstvu lahko odkrijemo s preverjanjem refleksov prirojenega spinalnega avtomatizma. Vendar pa je ocena njihovih odstopanj od norme odvisna od stopnje motnje možganske perfuzije in fiziološke zrelosti novorojenčka.
Faze
Tako se cerebralna ishemija 1. stopnje pri novorojenčku (blaga oblika hipoksično-ishemične encefalopatije) pri donošenem dojenčku kaže z zmernim povečanjem mišičnega tonusa in tetivnih refleksov (prijemanje, Moro itd.). Simptomi vključujejo tudi prekomerno tesnobo s pogostimi gibi okončin, posthipoksični mioklonus (trzanje posameznih mišic na ozadju mišične okorelosti), težave s prilaganjem k dojki, spontani jok in občasno spanje.
Če se je otrok rodil prezgodaj, se poleg zmanjšanja brezpogojnih refleksov (motoričnih in sesalnih) v prvih nekaj dneh po rojstvu opazi tudi oslabitev splošnega mišičnega tonusa. Praviloma gre za začasne anomalije in če se stanje dojenčkovega centralnega živčnega sistema v nekaj dneh stabilizira, potem ishemija praktično ne povzroča nevroloških zapletov. Vse pa je odvisno od endogene regenerativne aktivnosti razvijajočih se možganov določenega otroka, pa tudi od proizvodnje možganskih nevrotrofinov in rastnih faktorjev - epidermalnih in inzulinu podobnih.
Cerebralna ishemija 2. stopnje pri novorojenčku (ki povzroča zmerno hudo obliko hipoksično-ishemične encefalopatije) se že omenjenim simptomom dodaja še epileptični napadi; znižan arterijski in povišan možganski tlak (opazimo povečanje in opazno pulziranje fontanele); letargija med hranjenjem in pogosto regurgitacija; težave s črevesjem; obdobja nenormalnega srčnega ritma in apneje (zaustavitev dihanja med spanjem); labilna cianoza in učinek "marmorirane kože" (zaradi vegetativno-žilnih motenj). Akutno obdobje traja približno deset dni. Poleg tega neonatologi opažajo možnost zapletov v obliki hidrocefalusa, motenj gibanja oči - nistagmusa in nepravilne poravnave oči (strabizem).
Če ima novorojenček možgansko ishemijo 3. stopnje, so neonatalni refleksi (sesanje, požiranje, prijemanje) odsotni, napadi pa so pogosti in dolgotrajni (v 24–48 urah po rojstvu). Nato se napadi zmanjšajo, kar povzroči progresivno zmanjšanje mišičnega tonusa, stanje stuporja in povečanje edema možganskega tkiva.
Glede na lokacijo glavnih žarišč možganske ishemije se lahko pojavijo respiratorna disfunkcija (dojenček pogosto potrebuje mehansko respiratorno podporo); spremembe srčnega utripa; razširjene zenice (slabo se odzivajo na svetlobo) in pomanjkanje okulomotorne konjugacije ("lutkine oči").
Te manifestacije se stopnjujejo, kar kaže na razvoj hude hipoksično-ishemične encefalopatije, ki je zaradi kardiorespiratorne odpovedi lahko usodna.
 [ 30 ]
[ 30 ]
Zapleti in posledice
Razvoj možganske ishemije pri novorojenčkih povzroča poškodbe celic zaradi pomanjkanja kisika in vodi do zelo resnih, pogosto nepopravljivih nevroloških posledic in zapletov, ki so povezani s topografijo lezij.
Kot so pokazale študije, so piramidne celice hipokampusa, Purkinjejeve celice v malem mozgu, retikularni nevroni perirolandične regije možganske skorje in ventrolateralnega dela talamusa, celice bazalnih ganglijev, živčna vlakna kortikospinalnega trakta, jedra srednjih možganov ter nevroni neokorteksa in možganskega debla bolj dovzetni za možgansko ishemijo pri novorojenčkih.
Pri donošenih novorojenčkih sta primarno prizadeta možganska skorja in globoka jedra; pri nedonošenčkih opazimo difuzno uničenje celic bele snovi v hemisferah, kar povzroča kronično invalidnost pri preživelih otrocih.
In z globalno ishemijo celic možganskega debla (kjer so koncentrirana središča za regulacijo dihanja in delovanja srca) pride do njihove popolne in skoraj neizogibne smrti.
Negativne posledice in zapleti perinatalne in neonatalne možganske ishemije 2.–3. stopnje pri majhnih otrocih se kažejo kot epilepsija, enostranska izguba vida, zapozneli psihomotorični razvoj, motorične in kognitivne okvare, vključno s cerebralno paralizo. V mnogih primerih je njihovo resnost mogoče v celoti oceniti do tretjega leta starosti.
 [ 31 ]
[ 31 ]
Diagnostika možganske ishemije pri novorojenčkih.
Začetna diagnoza možganske ishemije pri novorojenčkih se opravi takoj po rojstvu med standardnim pregledom otroka in določitvijo tako imenovanega nevrološkega statusa (po Apgarjevi lestvici) – s preverjanjem stopnje refleksne vzdražljivosti in prisotnosti določenih prirojenih refleksov (nekateri so bili omenjeni pri opisu simptomov te patologije). Obvezno se zabeležijo kazalniki srčnega utripa in krvnega tlaka.
Instrumentalna diagnostika, zlasti nevrovizualizacija, omogoča prepoznavanje področij možganske ishemije. V ta namen se uporabljajo:
- računalniška tomografija možganskih žil (CT angiografija);
- slikanje z magnetno resonanco (MRI) možganov;
- kraniocerebralni ultrazvočni pregled (ultrazvok);
- elektroencefalografija (EEG);
- ehokardiografija (EKG).
Laboratorijski testi vključujejo popolno krvno sliko, krvne preiskave za raven elektrolitov, protrombinskega časa in ravni fibrinogena, hematokrita, ravni plinov v arterijski krvi ter test pH popkovnične ali venske krvi (za odkrivanje acidoze). Preverja se tudi kemična sestava in osmolalnost urina.
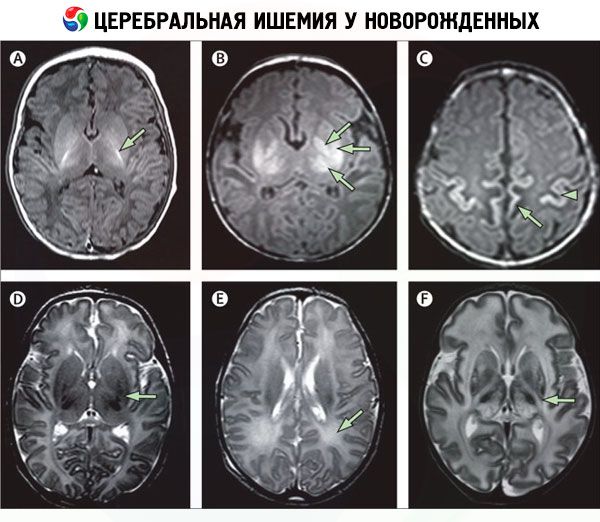
Diferencialna diagnoza
Za izključitev prisotnosti perinatalnega meningoencefalitisa, možganskega tumorja, tirozinemije, homocistinurije, prirojenega Zellwegerjevega sindroma, motnje presnove piruvata, pa tudi genetsko določenih mitohondrijskih nevropatij, metilmalonske ali propionske acidemije pri dojenčku se izvaja diferencialna diagnostika.
Koga se lahko obrnete?
Zdravljenje možganske ishemije pri novorojenčkih.
V mnogih primerih, v zgodnjih fazah, zdravljenje možganske ishemije pri novorojenčkih zahteva kardiopulmonalno oživljanje pri novorojenčkih z umetnim prezračevanjem pljuč in vsemi ukrepi za obnovitev hemodinamike možganskega žilnega sistema, vzdrževanje hemostaze in preprečevanje hipertermije, hipo- in hiperglikemije.
Nadzorovana hipotermija znatno zmanjša stopnjo zmerne in hude ishemične poškodbe možganskih celic pri dojenčkih: ohlajanje telesa na +33–33,5 °C za 72 ur, ki mu sledi postopno zvišanje temperature na fiziološko normo. To zdravljenje se ne uporablja pri nedonošenčkih, rojenih pred 35. tednom.
Zdravljenje z zdravili je simptomatsko, na primer pri tonično-kloničnih napadih so najpogosteje uporabljena antikonvulzivna zdravila difenin (fenitoin), trimetin (trimetadion) - dvakrat na dan, 0,05 g (s sistematičnim spremljanjem sestave krvi).
Za zmanjšanje mišične hipertoničnosti po treh mesecih se lahko mišični relaksant Tolperizon (Mydocalm) daje intramuskularno - 5-10 mg na kilogram telesne teže (do trikrat na dan). Zdravilo lahko povzroči neželene učinke v obliki slabosti in bruhanja, kožnih izpuščajev in srbenja, mišične oslabelosti, zadušitve in anafilaktičnega šoka.
Izboljšanje možganske perfuzije olajša intravensko kapalno dajanje vinpocetina (odmerek se izračuna glede na telesno težo).
Za aktivacijo možganskih funkcij je običajno uporabljati nevroprotektivna zdravila in nootropike: Piracetam (Nootropil, Noocephal, Pyrroxil, Dinacel) - 30-50 mg na dan. Sirup Ceraxon se predpisuje po 0,5 ml dvakrat na dan. Upoštevati je treba, da je to zdravilo kontraindicirano v primeru mišične hipertonije, njegovi neželeni učinki pa vključujejo alergijsko urtikarijo, znižan krvni tlak in motnje srčnega ritma.
Pri zaviranju funkcij centralnega živčnega sistema se uporablja glutan (glutaminska kislina, Acidulin) - trikrat na dan, 0,1 g (s spremljanjem sestave krvi). Nootropna zdravila hopantenske kisline (Pantogam sirup) pa izboljšajo oksigenacijo možganskega tkiva in kažejo nevroprotektivne lastnosti.
Vitamina B6 (piridoksin hidroklorid) in B12 (cianokobalamin) se uporabljata parenteralno z raztopino glukoze.
Fizioterapevtsko zdravljenje
V primeru blage možganske ishemije pri novorojenčku je obvezno fizioterapevtsko zdravljenje, zlasti terapevtska masaža, ki pomaga zmanjšati mišično hipertoničnost. Vendar pa se v prisotnosti epileptičnega sindroma masaža ne uporablja.
Izboljšajte stanje novorojenčkov s možgansko ishemijo z vodnimi postopki v obliki kopeli z decokcijo cvetov kamilice, poprove mete ali limonine mete. Zeliščno zdravljenje - glejte Pomirjevala za otroke
Preprečevanje
Nevrologi menijo, da je preprečevanje sindroma neonatalne hipoksično-ishemične encefalopatije pri novorojenčkih problematično. Tu lahko govorimo le o ustrezni porodniški podpori nosečnosti in pravočasnem odkrivanju dejavnikov tveganja: kardiovaskularnih patologij pri bodoči materi, endokrinih motenj, težav s strjevanjem krvi itd. S pravočasnim zdravljenjem je mogoče preprečiti učinke anemije, visokega ali nizkega krvnega tlaka ali infekcijskih in vnetnih bolezni. Vendar pa mnogih težav danes ni mogoče rešiti z razpoložljivimi sredstvi.

