Medicinski strokovnjak članka
Nove publikacije
Arteriovenska malformacija
Zadnji pregled: 04.07.2025

Vsa vsebina iLive je pregledana ali preverjena, da se zagotovi čim večja dejanska natančnost.
Imamo stroge smernice za pridobivanje virov in samo povezave do uglednih medijskih strani, akademskih raziskovalnih institucij in, kadar je to mogoče, medicinsko pregledanih študij. Upoštevajte, da so številke v oklepajih ([1], [2] itd.) Povezave, ki jih je mogoče klikniti na te študije.
Če menite, da je katera koli naša vsebina netočna, zastarela ali drugače vprašljiva, jo izberite in pritisnite Ctrl + Enter.
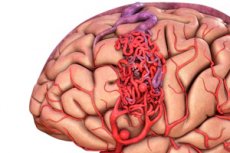
Arteriovenska malformacija je prirojena napaka v razvoju krvnih žil, za katero je značilna prisotnost nenormalne mreže arteriovenskih anastomoz. Najpogosteje se arteriovenske malformacije nahajajo v zadnji lobanjski jami in imajo dokaj tipično strukturo - eno ali dve pravi arteriji, preplet AVM in eno drenažno veno.
 [ 1 ]
[ 1 ]
Vzroki arteriovenska malformacija
Vzroki, ki lahko vplivajo na razvoj AVM, niso povsem razumljeni, vendar se domneva, da so lahko povezani z genetskimi in okoljskimi dejavniki. Tukaj je nekaj možnih vzrokov, ki so lahko povezani z razvojem AVM:
- Genetski dejavniki: Študije so pokazale, da imajo nekateri bolniki z AVM družinsko anamnezo te bolezni. Genetske mutacije lahko igrajo vlogo pri nastanku žilne nepravilnosti.
- Prirojene napake: Prirojene žilne anomalije se lahko razvijejo med embrionalnim razvojem. Te so lahko posledica napak v razvoju možganskega žilnega tkiva.
- Okoljski dejavniki: Nekatere študije so pokazale povezavo med AVM in določenimi okoljskimi dejavniki, kot sta sevanje ali izpostavljenost strupom med nosečnostjo. Vendar te povezave niso vedno potrjene in ne pojasnijo vseh primerov AVM.
- Regionalni dejavniki: V nekaterih primerih je AVM lahko povezan z določenimi geografskimi območji ali etničnimi skupinami, vendar te povezave zahtevajo nadaljnje raziskave.
Poleg teh dejavnikov, ki lahko vplivajo na razvoj AVM, je pomembno omeniti, da gre za prirojeno stanje, ki se običajno odkrije ob rojstvu ali v zgodnjem otroštvu, čeprav se simptomi lahko pojavijo pozneje v življenju. Za natančno razumevanje vzrokov in mehanizmov razvoja AVM so potrebne nadaljnje raziskave.
Patogeneza
Najnevarnejša je ruptura sten malformacije, ki jo spremlja spontana intrakranialna krvavitev. Do tega pride zaradi dejstva, da mešana kri kroži v malformacijskih žilah pod tlakom, ki je blizu arterijskemu. In seveda visok tlak vodi do raztezanja degenerativno spremenjenih žil, povečanja njihovega volumna in tanjšanja stene. Na koncu pride do rupture na najtanjšem mestu. Po statističnih podatkih se to pojavi pri 42–60 % bolnikov z AVM. Smrtnost ob prvi rupturi AVM doseže 12–15 %. V preostalih primerih se krvavitve lahko ponavljajo, brez periodičnosti. Opazovali smo bolnika, ki je imel v 8 letih enajst spontanih intrakranialnih krvavitev. Takšen relativno "benigni" potek rupture AVM v primerjavi z rupturo arterijskih anevrizem je razložen s posebnostmi hemodinamskih motenj, ki se pojavijo po rupturi. Znano je, da ruptura arterijske anevrizme najpogosteje vodi do subarahnoidne krvavitve (SAH) in razvoja angiospazma, ki je v prvih minutah zaščitne narave in pomaga hitro ustaviti krvavitev, nato pa predstavlja veliko nevarnost za bolnikovo življenje.
Prav angiospazem, ki vodi do možganske ishemije in edema, določa resnost bolnikovega stanja in prognozo. Nasprotno pa angiospazem aferentnih arterij AVM izboljša prekrvavitev možganov zaradi zmanjšanja arteriovenskega izpusta. Ob rupturi AVM se pogosteje tvorijo intracerebralni in subduralni hematomi. Preboj krvi v subarahnoidne cisterne je sekundarni. Krvavitev iz rupturirane stene AVM se ustavi hitreje, saj je krvni tlak v njej nižji kot v glavnih arterijah in je stena bolj dovzetna za stiskanje zaradi iztekajoče krvi. Seveda se to za bolnika ne konča vedno dobro. Najnevarnejše rupture AVM so v bližini možganskih prekatov, v subkortikalnih ganglijih in v možganskem deblu. Angiospazem aferentnih arterij v tej situaciji pomaga ustaviti krvavitev.
Odločilni dejavnik pri patogenezi rupture AVM je volumen razlite krvi in lokalizacija hematoma. Hemisferični intracerebralni hematomi, tudi z volumnom do 60 cm3 , potekajo relativno ugodno. Lahko povzročijo hude fokalne nevrološke motnje, vendar redko vodijo do hudih vitalnih motenj. Ruptura hematoma v možganske ventrikle znatno poslabša prognozo. Po eni strani kri, ki draži ependim ventrikla, poveča proizvodnjo cerebrospinalne tekočine, po drugi strani pa, ko prizadene dno ventrikla, vodi do hudih motenj funkcij vitalnih centrov, ki se nahajajo v hipotalamusu. Širjenje krvi po ventrikularnem sistemu vodi do tamponade slednjih, kar je samo po sebi nezdružljivo z življenjem.
Kri, ki je prodrla v subarahnoidne cisterne, prav tako moti cirkulacijo cerebrospinalne tekočine, zaradi česar cerebrospinalna tekočina težko doseže s krvjo blokirane pacchionske granulacije. Posledično se resorpcija cerebrospinalne tekočine upočasni in lahko se razvije akutna cerebrospinalna tekočinska hipertenzija, ki ji sledi notranji in zunanji hidrocefalus. Zaradi razgradnje oblikovanih elementov razlite krvi nastane veliko število strupenih snovi, od katerih ima večina vazoaktivni učinek. Po eni strani to vodi do vazokonstrikcije majhnih pialnih arterij, po drugi strani pa poveča prepustnost kapilar. Produkti razgradnje krvi vplivajo tudi na živčne celice, spreminjajo njihove biokemične procese in motijo prepustnost celičnih membran. Najprej se spremeni delovanje kalijevo-natrijeve črpalke in kalij začne zapuščati celico, na njegovo mesto pa hiti natrijev kation, ki je štirikrat bolj hidrofilen od kalija.
To najprej vodi do znotrajceličnega edema na območju krvavitve, nato pa do otekanja celic. Hipoksija prav tako prispeva k razvoju edema, ki se neizogibno pridruži zaradi stiskanja možganskih žil s hematomom in povečanega tlaka cerebrospinalne tekočine, kar je bilo že omenjeno. Disfunkcija diencefaličnih delov možganov in predvsem uravnavanje vodno-elektrolitnega ravnovesja vodi do zadrževanja tekočine v telesu, izgube kalija, kar poveča tudi edematozno reakcijo možganov. Patogeneza rupture AVM ni omejena le na možganske motnje. Nič manj nevarni niso zunajmožganski zapleti. Najprej je to cerebrokardialni sindrom, ki na elektrokardiogramu lahko simulira akutno koronarno insuficienco.
Bolniki z intracerebralnimi krvavitvami precej hitro razvijejo pljučnico in odpoved dihanja. Poleg tega ima bakterijska flora sekundarno vlogo. Primarni učinek je centralni vpliv na pljuča, ki ga sestavljajo razširjen bronhospazem, povečana tvorba sputuma in sluzi, ishemija pljučnega parenhima zaradi razširjenega spazma majhnih pljučnih arterij, kar hitro vodi do distrofičnih motenj, luščenja alveolarnega epitelija in zmanjšanja funkcije izmenjave plinov v pljučih.
Če to spremlja zatiranje kašeljnega refleksa, bulbarni tip dihalne odpovedi, potem obstaja resna grožnja za bolnikovo življenje. V večini primerov se gnojni trahiobronhitis, ki sledi, slabo odziva na antibakterijsko zdravljenje in poslabša dihalno odpoved, kar takoj vpliva na povečanje možganske hipoksije. Tako lahko moteno zunanje dihanje, tudi ob relativni kompenzaciji možganskih motenj, privede do smrtnega izida. Pogosto se bolniki po komi zavedejo, nato pa umrejo zaradi naraščajoče dihalne odpovedi in hipoksičnega možganskega edema.
Distrofične spremembe se hitro razvijajo ne le v pljučih, temveč tudi v jetrih, prebavilih, nadledvičnih žlezah in ledvicah. Okužba sečil in preležanine, ki se hitro razvijejo brez dobre oskrbe pacienta, predstavljajo grožnjo bolnikovemu življenju. Vendar se je tem zapletom mogoče izogniti, če se jih zdravniki spomnijo in vedo, kako se z njimi spopasti.
Če povzamemo pregled patogeneze rupture AVM, je treba poudariti, da je umrljivost pri takšnih intrakranialnih krvavitvah nižja kot pri rupturi arterijskih anevrizem in hipertenzivnih hemoragičnih možganskih kapi, čeprav doseže 12–15 %. Za AVM so značilne ponavljajoče se, včasih večkratne krvavitve z različno periodičnostjo, ki je ni mogoče napovedati. V primeru neugodnega poteka posthemoragičnega obdobja lahko navedeni patogenetski mehanizmi privedejo do smrtnega izida.
Simptomi arteriovenska malformacija
Hemoragična vrsta bolezni (50-70 % primerov). Za to vrsto je značilna prisotnost arterijske hipertenzije pri bolniku, majhna velikost malformacijskega vozla, njegova drenaža v globoke vene, arteriovenska malformacija zadnje lobanjske jame je precej pogosta.
Hemoragični tip je v 50 % primerov prvi simptom manifestacije arteriovenske malformacije, povzroča podroben izid in 10–15 % ter invalidnost 20–30 % bolnikov (N. Martin et al.). Letno tveganje za krvavitev pri bolnikih z arteriovensko malformacijo je 1,5–3 %. Tveganje za ponavljajočo se krvavitev v prvem letu doseže 8 % in se povečuje s starostjo. Krvavitev iz arteriovenske malformacije je vzrok za 5–12 % vse materinske umrljivosti in 23 % vseh intrakranialnih krvavitev pri nosečnicah. Slika subarahnoidne krvavitve je opažena pri 52 % bolnikov. Pri 17 % bolnikov se pojavijo zapletene oblike krvavitve: nastanek intracerebralnih (38 %), subduralnih (2 %) in mešanih (13 %) hematomov, hemotamponada prekatov se razvije pri 47 %.
Torpidni tip poteka je značilen za bolnike z velikimi arteriovenskimi malformacijami, lokaliziranimi v skorji. Prekrvavitev arteriovenske malformacije zagotavljajo veje srednje možganske arterije.
Najbolj značilni simptomi torpidnega tipa poteka so konvulzivni sindrom (pri 26-27 % bolnikov z arteriovensko malformacijo), glavoboli v grozdih in progresivni nevrološki primanjkljaj, kot pri možganskih tumorjih.
Različice kliničnih manifestacij arteriovenskih malformacij
Kot smo že omenili, je najpogostejša prva klinična manifestacija AVM spontana intrakranialna krvavitev (40–60 % bolnikov). Pogosto se pojavi brez predhodnih simptomov, sredi popolnega zdravja. Izzivalni trenutki so lahko fizični napor, stresna situacija, nevropsihična napetost, uživanje velikih odmerkov alkohola itd. V trenutku rupture AVM bolniki občutijo nenaden oster glavobol, kot bi ga udarili ali rupturirali. Bolečina se hitro stopnjuje in povzroča omotico, slabost in bruhanje.

Izguba zavesti se lahko pojavi v nekaj minutah. V redkih primerih je glavobol lahko blag, bolniki ne izgubijo zavesti, vendar čutijo, kako jim šibkost in otrplost udov (običajno nasprotno od krvavitve) oslabi, govor pa je moten. V 15 % primerov se krvavitev kaže kot popoln epileptični napad, po katerem lahko bolniki ostanejo v komatoznem stanju.
Za določitev resnosti krvavitve zaradi AVM se lahko kot osnova z nekaj prilagoditvami uporabi zgoraj navedena Hunt-Hessova lestvica. Ker imajo lahko krvavitve zaradi AVM zelo različne simptome, lahko fokalni nevrološki simptomi prevladajo nad splošnimi možganskimi simptomi. Zato imajo lahko bolniki z zavestjo na I. ali II. stopnji lestvice hude fokalne nevrološke motnje (hemipareza, hemihipestezija, afazija, hemianopsija). Za razliko od anevrizmalnih krvavitev rupture AVM ne določa resnost in razširjenost angiospazma, temveč volumen in lokalizacija intracerebralnega hematoma.
Meningealni sindrom se razvije po nekaj urah, njegova resnost pa se lahko razlikuje. Krvni tlak se običajno zviša, vendar ne tako močno in ne tako dolgo kot pri rupturiranih arterijskih anevrizmah. Običajno to zvišanje ne presega 30-40 mm Hg. Drugi ali tretji dan se pojavi hipertermija centralnega izvora. Stanje bolnikov se seveda poslabša, saj se poveča možganski edem in okrepi razgradnja izlite krvi. To traja do 4-5 dni. Ob ugodnem poteku se po stabilizaciji 6-8. dan stanje bolnikov začne izboljševati. Dinamika žariščnih simptomov je odvisna od lokalizacije in velikosti hematoma.
V primeru krvavitve v funkcionalno pomembnih predelih možganov ali uničenja motoričnih prevodnikov se simptomi izgube pojavijo takoj in trajajo dlje časa brez dinamike. Če se simptomi izgube ne pojavijo takoj, ampak se stopnjujejo vzporedno z možganskim edemom, lahko pričakujemo, da se bo primanjkljaj obnovil v 2-3 tednih, ko se edem popolnoma umiri.
Klinična slika rupture AVM je precej raznolika in je odvisna od številnih dejavnikov, glavni pa so: volumen in lokacija krvavitve, resnost reakcije možganskega edema in stopnja vključenosti struktur možganskega debla v proces.
Arteriovenske malformacije se lahko kažejo kot epileptiformni napadi (30–40 %). Vzrok za njihov razvoj so lahko hemocirkulacijske motnje v sosednjih možganskih predelih zaradi fenomena kraje. Poleg tega lahko sama malformacija draži možgansko skorjo in povzroča epileptične izbruhe. In že smo govorili o nekaterih vrstah AVM, okoli katerih se razvije glioza možganskega tkiva, ki se pogosto kaže tudi kot epileptični napadi.
Epileptični sindrom, ki ga povzroča prisotnost AVM, je značilen po tem, da se v odrasli dobi pojavi brez vzroka, pogosto ob popolni odsotnosti provokativnega dejavnika. Napadi so lahko generalizirani ali fokalni. Prisotnost jasne fokalne komponente pri epileptičnem napadu ob odsotnosti splošnih možganskih simptomov bi morala spodbuditi misel na morebiten AVM. Tudi generalizirani napadi, če se začnejo s krči predvsem v istih okončinah s prisilnim obračanjem glave in oči na eno ali drugo stran, so pogosto manifestacija AVM. Redkeje se pri bolnikih pojavijo blagi napadi, kot so absence ali somračna zavest. Pogostost in periodičnost epileptičnih napadov se lahko razlikujeta: od izoliranih do ponavljajočih se.
Obrazci
V. V. Lebedev in soavtorji so na podlagi EKG podatkov opredelili tri različice cerebrokardnega sindroma:
- Tip I - kršitev funkcij avtomatizma in vzdražnosti (sinusna tahikardija ali bradikardija, aritmija, atrijska fibrilacija);
- Tip II - spremembe v procesih repolarizacije, prehodne spremembe v končni fazi ventrikularnega kompleksa glede na vrsto ishemije, poškodba miokarda s spremembami vala T in položaja segmenta ST;
- Tip III - motnja prevodne funkcije (blok, znaki povečane obremenitve desnega srca). Te EKG spremembe se lahko kombinirajo in njihova resnost je povezana s resnostjo splošnega stanja bolnikov.
Zapleti in posledice
Arteriovenska malformacija (AVM) je prirojena žilna anomalija, pri kateri so arterije in vene povezane brez vmesne kapilarne plasti. Zapleti in posledice AVM so lahko resni in so odvisni od velikosti, lokacije in značilnosti specifične malformacije. Nekateri od njih vključujejo:
- Možganska kap: Eden najresnejših zapletov AVM je tveganje za možgansko kap. Malformacije lahko ustvarijo nenormalne poti za pretok krvi, kar lahko povzroči krvavitev v možganih in povzroči možgansko kap. Možganska kap ima lahko različne stopnje resnosti in pusti preostale nevrološke primanjkljaje.
- Epilepsija: AVM lahko pri nekaterih bolnikih povzročijo epileptične napade, zlasti če se malformacija nahaja na določenih področjih možganov.
- Krvavitev: Malformacije so lahko nepredvidljive in povzročijo krvavitev v možganih. To je lahko smrtno nevaren zaplet in ima resne posledice.
- Hidrocefalus: Če se AVM nahaja v bližini možganskih prekatov, lahko povzroči hidrocefalus, ki lahko povzroči kopičenje dodatne tekočine v možganih in povečan intrakranialni tlak.
- Nevrološki primanjkljaji: AVM lahko poškoduje okoliško možgansko tkivo in povzroči različne nevrološke primanjkljaje, vključno s paralizo, senzoričnimi motnjami ter primanjkljaji v govoru in motorični koordinaciji.
- Bolečina in glavoboli: Bolniki z AVM lahko občutijo kronično bolečino in glavobole, povezane z malformacijo.
- Psihološki učinki: Zapleti zaradi AVM lahko pomembno vplivajo na psihično počutje bolnikov, vključno z anksioznostjo, depresijo in stresom.
- Omejitve življenjskega sloga: Ko je AVM odkrit, lahko bolniki potrebujejo spremembe življenjskega sloga in priporočila za obvladovanje tveganj, vključno z omejevanjem telesne dejavnosti in določenih dejavnosti.
Diagnostika arteriovenska malformacija
Diagnoza arteriovenske malformacije (AVM) običajno vključuje različne slikovne preiskave za potrditev prisotnosti in oceno značilnosti malformacije. Glavne metode, ki se uporabljajo za diagnosticiranje AVM, so:
- Magnetnoresonančna angiografija (MRA): MRA je ena glavnih metod za diagnosticiranje AVM. Gre za neinvaziven test, ki z uporabo magnetnih polj in radijskih valov vizualizira strukturo krvnih žil in pretok krvi v možganih. Z MRA je mogoče določiti lokacijo, velikost in obliko AVM.
- Digitalna subtrakcijska angiografija (DSA): To je bolj invaziven postopek, pri katerem se kontrastno sredstvo injicira neposredno v žile skozi kateter in se z rentgenskimi žarki ustvarijo visokokakovostne slike možganskih žil. DSA omogoča podrobnejši pregled strukture AVM in vzorcev pretoka krvi.
- Računalniška tomografija (CT): CT se lahko uporablja za odkrivanje AVM in oceno morebitnih zapletov, kot je krvavitev. Po potrebi se lahko za izboljšanje vizualizacije uporabi kontrastno sredstvo.
- Vaskularno dupleksno skeniranje (dupleksni ultrazvok): Ta tehnika je lahko uporabna za pregled žil vratu in glave ter za prepoznavanje motenj pretoka krvi, povezanih z AVM.
- Magnetnoresonančna spektroskopija (MRS): MRS lahko zagotovi informacije o kemični sestavi tkiv na območju AVM in razkrije znake presnovnih sprememb.
- Ehoencefalografija: To je ultrazvočni test, ki se lahko uporabi za oceno pretoka krvi in možganske strukture.
- Računalniška tomografija angiografije (CTA): CTA združuje CT in angiografijo za ustvarjanje tridimenzionalnih slik krvnih žil v možganih.
Ko je AVM diagnosticirana, je pomembno opraviti podrobno oceno značilnosti malformacije, kot so njena velikost, oblika in resnost. To bo pomagalo ugotoviti, ali je potrebno zdravljenje in katera je najboljša možnost zdravljenja, vključno s kirurško odstranitvijo, embolizacijo, radioterapijo ali opazovanjem. Odločitev o zdravljenju AVM mora biti sprejeta skupaj med pacientom in zdravstveno ekipo, pri čemer je treba upoštevati individualne okoliščine vsakega primera.
Diferencialna diagnoza
Diferencialna diagnoza arteriovenskih malformacij (AVM) je lahko pomemben korak pri ocenjevanju bolnika z žilnimi spremembami v možganih. AVM so žilne nepravilnosti, pri katerih so arterije in vene povezane brez vmesne kapilarne plasti. Lahko povzročijo različne simptome in stanja, zato je za pravilno zdravljenje pomembno, da jih razlikujemo od drugih žilnih motenj. Nekatera stanja, ki lahko zahtevajo diferencialno diagnozo z AVM, vključujejo:
- Možganska kap: Možganske kapi lahko posnemajo simptome AVM, zlasti če možgansko kap povzročijo žilne spremembe. Za razlikovanje je lahko potrebna računalniška tomografija (CT) ali magnetna resonanca (MRI) možganov za vizualizacijo žilnih sprememb.
- Hematom: Hematomi, kot sta subduralni ali epiduralni hematom, lahko posnemajo simptome AVM, zlasti če jih spremljajo glavobol in nevrološki simptomi. CT ali MRI lahko pomagata ugotoviti vzrok simptomov.
- Možganski tumorji: Možganski tumorji lahko povzročijo različne simptome, ki so lahko podobni simptomom AVM. Diagnoza lahko vključuje MRI s kontrastom in druge slikovne preiskave.
- Migrena: Migrene z avro lahko posnemajo simptome AVM, kot so motnje vida in omotica. Anamneza in dodatno testiranje lahko pomagajo razlikovati med njima.
- Cerebralni vaskulitis: Vaskulitis lahko povzroči vnetje krvnih žil in žilne nepravilnosti, ki lahko posnemajo simptome AVM. Za diagnozo vaskulitisa se lahko uporabi biopsija ali angiografija.
- Venska tromboza: Venske tromboze lahko posnemajo simptome AVM, zlasti če je moten venski odtok iz možganov. Dodatne preiskave lahko pomagajo pri prepoznavanju tromboze.
Za natančno diferencialno diagnozo AVM preiskava vključuje obsežen klinični pregled, nevroedukacijske metode (CT, MRI, angiografija), včasih biopsijo in druge specializirane postopke, odvisno od specifičnih simptomov in okoliščin.
Koga se lahko obrnete?
Zdravljenje arteriovenska malformacija
Zdravljenje arteriovenske malformacije (AVM) je odvisno od njene velikosti, lokacije, simptomov in morebitnih zapletov. V nekaterih primerih je AVM lahko majhna in asimptomatska ter morda ne zahteva aktivnega zdravljenja. Če pa so prisotni simptomi ali tveganje za krvavitev, je zdravljenje morda potrebno. Nekatera zdravljenja AVM vključujejo:
- Kirurški poseg: Kirurška odstranitev AVM pride v poštev v primerih, ko se malformacija nahaja na dostopnem mestu in je nezahtevna. Kirurška odstranitev lahko pomaga preprečiti tveganje krvavitve in zmanjšati simptome. Gre za zapleten postopek, ki lahko prinaša tveganja, kot so poškodbe okoliškega tkiva in živcev.
Odprti (transkranialni) posegi:
- I. faza - koagulacija aferentnih vlaken;
- Faza II - izolacija jedra arteriovenske malformacije;
- Faza III - ligacija in koagulacija eferentne žile ter odstranitev arteriovenske malformacije,
Endovaskularni posegi:
- stacionarna balonska okluzija prehranjevalnih arterij - embolizacija v pretoku (nenadzorovana);
- kombinacija začasne ali trajne balonske okluzije z embolizacijo s pretokom;
- superselektivna embolizacija.
Arteriovenske malformacije se zdravijo tudi z radiokirurgijo (gama-nož, kibernetski nož, Li nac itd.).
- Embolizacija: Embolizacija je postopek, pri katerem se v krvne žile vstavijo medicinski materiali ali lepilo, da se blokira pretok krvi v AVM. Embolizacija se lahko uporablja kot pripravljalni korak pred operacijo ali kot samostojno zdravljenje. Pomaga lahko zmanjšati krvavitev in velikost AVM.
- Radioterapija: Radioterapija se lahko uporablja za zdravljenje AVM, zlasti v primerih, ko so druge metode zdravljenja lahko preveč tvegane. Radioterapija je namenjena zmanjšanju krvavitve AVM in lahko zahteva več sej.
- Zdravila: V nekaterih primerih se lahko uporabljajo zdravila za zmanjšanje simptomov, kot so bolečina ali krči. Zdravila se lahko uporabljajo tudi za nadzor krvnega tlaka, da se zmanjša tveganje za krvavitev.
- Opazovanje in obvladovanje simptomov: V nekaterih primerih, zlasti če je AVM majhen in ne povzroča simptomov, se lahko odločimo, da stanje preprosto opazujemo in simptome obvladujemo po potrebi.
Zdravljenje AVM mora biti individualizirano za vsakega bolnika, odločitev o izbiri metode pa je odvisna od specifičnih okoliščin. Pomembno je, da se o vseh možnostih zdravljenja pogovorite z zdravstvenim delavcem in opravite temeljit pregled bolnika, da določite najboljši načrt zdravljenja. Rezultati zdravljenja so lahko uspešni in bolniki lahko dosežejo izboljšanje ali popolno okrevanje, vendar je vsak primer edinstven.
Napoved
Prognoza arteriovenske malformacije (AVM) je odvisna od več dejavnikov, vključno z njeno velikostjo, lokacijo, simptomi, starostjo bolnika in uspešnostjo zdravljenja. Pomembno si je zapomniti, da je AVM zdravstveno stanje, ki se lahko pri različnih bolnikih kaže različno, prognoza pa se lahko razlikuje od osebe do osebe. Tukaj je nekaj splošnih vidikov prognoze AVM:
- Tveganje za krvavitev: Glavno tveganje za AVM je tveganje za krvavitev (hemoragijo) v možganih. Majhne AVM z nizkim tveganjem za krvavitev imajo lahko dobro prognozo in ne povzročajo resnih težav. Vendar pa lahko velike in srednje velike AVM predstavljajo znatno tveganje.
- Simptomi: Simptomi, povezani z AVM, kot so glavoboli, epileptični napadi, paraliza ali senzorične motnje, lahko vplivajo na prognozo. V nekaterih primerih lahko uspešno zdravljenje izboljša ali odpravi simptome.
- Velikost in lokacija: AVM, ki se nahajajo na nevarnejših mestih, na primer globoko v možganih ali blizu kritičnih struktur, imajo lahko slabšo prognozo. Vendar pa je mogoče celo veliko velikih AVM uspešno zdraviti.
- Zdravljenje: Zdravljenje AVM lahko vključuje kirurško odstranitev, embolizacijo, radioterapijo ali zdravila. Uspešno zdravljenje lahko zmanjša tveganje za krvavitev in izboljša prognozo.
- Starost: Tudi starost bolnika lahko vpliva na prognozo. Otroci in mladi odrasli imajo pogosto boljšo prognozo kot starejši bolniki.
- Sočasne bolezni: Prisotnost drugih zdravstvenih stanj ali dejavnikov tveganja, kot so visok krvni tlak ali motnje strjevanja krvi, lahko vpliva na prognozo in zdravljenje AVM.
Pomembno je omeniti, da AVM zahteva skrbno zdravniško spremljanje in zdravljenje. Odločitev o načinu zdravljenja in prognozi morajo sprejeti usposobljeni nevrokirurgi in nevroradiologi na podlagi obsežne ocene vsakega posameznega primera.

