Medicinski strokovnjak članka
Nove publikacije
Mehki šanker
Zadnji pregled: 29.06.2025

Vsa vsebina iLive je pregledana ali preverjena, da se zagotovi čim večja dejanska natančnost.
Imamo stroge smernice za pridobivanje virov in samo povezave do uglednih medijskih strani, akademskih raziskovalnih institucij in, kadar je to mogoče, medicinsko pregledanih študij. Upoštevajte, da so številke v oklepajih ([1], [2] itd.) Povezave, ki jih je mogoče klikniti na te študije.
Če menite, da je katera koli naša vsebina netočna, zastarela ali drugače vprašljiva, jo izberite in pritisnite Ctrl + Enter.
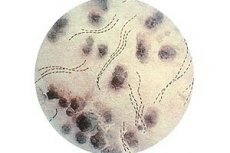
Venereologi se pogosto srečujejo s tako boleznijo, kot je mehki šankr, ki je spolno prenosljiva genitalna razjeda. Bakterija - povzročitelj patologije - ko vstopi v mehko tkivo, povzroči nastanek odprte rane, ki se imenuje mehki šankr.
Epidemiologija
Mehki šankr je endemičen v mnogih afriških, azijskih in latinskoameriških državah. V Evropi in Združenih državah Amerike je bolezen veliko manj pogosta. Na primer, pred približno desetimi leti so ameriški diagnostiki zabeležili skoraj 30 primerov mehkega šankra pri bolnikih. Pred petimi leti jih je bilo le petnajst.
Letno se na svetu pojavi približno dvajset milijonov okužb z genitalnimi ulkusi. Prvo mesto na tem seznamu zaseda sifilis, sledi mu herpesvirus. Mehki šankr se vsako leto registrira pri šestih milijonih bolnikov. Levji delež se pripisuje prebivalstvu držav v razvoju. Pri približno 10 % bolnikov se mehki šankr pojavi v kombinaciji z virusom herpes simpleksa, sifilisom in okužbo z virusom HIV.
Moška populacija se pogosteje sooča s problemom mehkega šankra: po statističnih podatkih je na vsakih treh moških, ki zbolijo, ena okužena ženska. Povprečna starost bolnikov z mehkim šankrom je trideset let.
Vzroki mehki šanker
Mehki šankr (imenovan tudi šankroid) povzroča Haemofilus ducreyi. Ta patogen je bil prvič opisan leta 1887 in je bil naslednjih pet let aktivno preučevan. Imena znanstvenikov, ki so raziskovali okužbo, so se nato zapisala v njeno ime – sicer se bacil imenuje Streptobacillus Ducrey-Unna-Petersen. [ 1 ]
Vzročniki mehkega šankra imajo na prizadetem območju značilen položaj, razporejeni v vzporednih vrstah. Strokovnjaki govorijo o podobnosti takšnih vrst z "verigami" ali "ribjimi krdeli". Na samih palicah so zaobljeni vrhovi, v srednjem delu pa je razteg. Povprečna dolžina bacila je približno 1,8 µm, debelina pa 0,5 µm.
Mehki šankr se najpogosteje okuži s spolnim odnosom z bolno osebo: patogen vstopi v tkivo skozi mikropoškodbe ali se naseli na sluznicah genitalij.
Bacil, povzročitelj mehkega šankra, dobro preživi pri nizkih temperaturah in je odporen na kemikalije. Pri temperaturah nad +40 °C pa bacil umre.
Z mehkim šankrom se oseba okuži predvsem s spolnim stikom. V redkih primerih obstajajo tudi drugi načini okužbe, na primer od zdravstvenih delavcev, ki zdravijo bolne paciente, ali med porodom (okužba se prenaša z matere na otroka). [ 2 ]
Dejavniki tveganja
Dodatni dejavniki tveganja so:
- Nemoralen življenjski slog, pogosti promiskuitetni spolni odnosi;
- Zasvojenost z alkoholom in drogami;
- Homoseksualno življenje;
- Pomanjkanje izobrazbe, pomanjkanje znanja o higieni in ustrezni spolnosti.
Drug dejavnik, ki lahko prispeva k razvoju mehkega šankra, je obrezovanje moških v nerazvitih državah, čeprav ni jasnih utemeljenih informacij.
Patogeneza
Glavna pot prenosa povzročitelja mehkega šankra velja za spolno. Okužbo je mogoče doseči ne glede na vrsto spolnega odnosa: bacil se lahko širi z osebe na osebo med genitalnim, analnim in oralnim stikom.
Druge poti prenosa so manj pogoste, npr. med medicinskimi posegi itd.
Vzročnik mehkega šankra vstopi v podkožje skozi epitelijske odprtine - npr. skozi manjše praske, mikropoškodbe, travme kože, ki se lahko pojavijo med istim spolnim stikom. Po prečkanju kožne pregrade bacil mehkega šankra na inokuliranem območju tvori veliko število vnetnih struktur: tvorijo se tudi makrofagi, dendritične celice in polimorfni nevtrofilci. Hkrati se spodbuja proizvodnja interlevkinov 6 in 8 iz epidermalnih in dermalnih celic. Posledica takšnih aktivnih procesov je nastanek fokalnega abscesa - neke vrste intradermalne pustule. Vnetna reakcija povzroči nastanek tekočega izcedka znotraj razjedne votline. V tej tekočini so v velikih količinah prisotni povzročitelji mehkega šankra, zato je še posebej nevaren za zdravo osebo, saj lahko povzroči bolezen ne le med spolnim odnosom, temveč tudi pri stiku "koža na kožo".
Nastanek ulcerativnih defektov, značilnih za mehki šankr, povzroča transmuralni toksin, ki izzove apoptozo in nekrozo mieloidnih celic, epitelijskih celic, primarnih fibroblastov in keratinocitov. Simptomatologija mehkega šankra se stopnjuje zaradi specifičnih lastnosti bacila: lahko se izogne fagocitozi, kar povzroči počasno celjenje ulcerativnih defektov. [ 3 ]
- Inkubacijska doba mehkega šankra
Večina znanih spolno prenosljivih bolezni ima svojo inkubacijsko dobo, mehki šankr pa ni izjema. Za manifestacijo streptobacila potrebuje od tri do deset dni (praviloma se pri moških simptomi pojavijo prej, pri ženskah pa pozneje). V zelo redkih primerih se to obdobje podaljša na en mesec, lahko pa se tudi skrajša na 1-2 dni.
- Nevarnost okužbe s spolnim stikom z mehkimi šankri
Tveganje za okužbo po spolnem odnosu z bolnim partnerjem je ocenjeno na približno 50 %, kar je odvisno od stadija bolezni, imunskega stanja in številnih drugih razlogov.
Simptomi mehki šanker
Z lahkoto in cenovno dostopno je mogoče opisati, kako izgleda mehki šankr. Prvi znaki se začnejo pojavljati skoraj takoj po inkubacijskem obdobju, ko se povzročitelj okužbe začne intenzivno razmnoževati. Na prizadetem območju se pojavi majhen krvav mehurček, jasno omejen, gost. Po nekaj dneh se mehurček odpre, nastane razjeda, iz katere lahko izteka majhna količina gnojnega izcedka. Razjeda je običajno nepravilne konfiguracije, ima premer približno 10-30 mm. Postopoma se, ko se boleč proces poslabša, te dimenzije povečajo, ne le v širino, ampak tudi v globino.
Obstajajo nekatere razlike v simptomatologiji bolezni, odvisno od spola bolnika. Mehki šankr pri moških se oblikuje v obliki majhne rdečkaste izbokline na genitalnem področju. Čez nekaj časa se na mestu izbokline odpre rana - ta proces se zgodi precej hitro, v nekaj dneh. Ulcerozna okvara se lahko pojavi na katerem koli delu genitalij in celo v mošnji.
Mehki šankr pri ženskah ima pogosteje več manifestacij: na predelu sramnih ustnic ali v prostoru med njimi, blizu anusa ali na zgornjem delu stegna se pojavi več rdečkastih izboklin. Ko se izbokline spremenijo v razjede, se pri izločanju urina ali blata pojavi neprijeten pekoč občutek.
Simptomi, značilni tako za ženske kot za moške bolnike:
- Ulcerozna napaka ima povprečno velikost 10-30 mm, v zanemarjenih primerih pa lahko doseže 50 mm;
- Razjeda je pri palpaciji mehka, robovi so rumenkasto sivkasti;
- Ob rahlem pritisku so vidne majhne kapljice krvi;
- Bolečina med spolnim odnosom;
- V vsakem drugem primeru mehkega šankra se opazi otekanje dimeljskega predela;
- Vidno je povečanje bezgavk, kar je še posebej opazno v napredovalih primerih bolezni.
Med diagnozo je treba upoštevati, da lahko hkrati obstaja več spolno prenosljivih okužb. Na primer, mehki šankr se pogosto odkrije pri sifilisu in okužbi z virusom HIV. V teh primerih je simptomatologija vedno obsežnejša in zahteva obvezno laboratorijsko diferencialno diagnozo.
Mehki šankr se najpogosteje pojavlja na teh mestih na telesu:
- Kožica;
- Koronarni žleb;
- Uvod v penis;
- Iz sečnice gobic;
- Navikularna jama;
- Sramne ustnice.
Druge vrste lokacij, ki jih lahko imenujemo atipične, niso izključene. Vse je odvisno od tega, kam je okužba prodrla. Tako se včasih pojavijo razjede in razpoke v predelu anusa. Pri nekaterih bolnikih diagnosticirajo mehak šankr na ustnici, v ustni votlini (na primer, če se je okužba pojavila po oralnem spolnem odnosu). Pri zdravstvenih delavcih, ki so izvajali posege pri bolnikih z mehkim šankrom, so se ulcerativne okvare pojavile na predelu rok in prstov zgornjih okončin. [ 4 ]
Faze
Strokovnjaki so s kliničnimi opazovanji ugotovili več stopenj razvoja mehkega šankra:
- Inkubacijska faza (v povprečju traja 3-10 dni, vendar so možne izjeme).
- Eritematozno-papularna faza je začetna faza mehkega šankra, ki se kaže v nastanku eritema - pike, ki se v približno enem dnevu spremeni v nodularno tvorbo.
- Stadij pustule je obdobje, v katerem se vozliček spremeni v mehur, ki se odpre v 1-2 dneh.
- Razjeda - po odprtju mehurja se oblikuje ulcerozna okvara, ki obstaja več tednov.
- Faza celjenja in nastajanja brazgotine - traja več tednov, dokler se na mestu poškodovanega tkiva ne oblikuje brazgotina.
Obrazci
Glede na etiologijo, lokalizacijo in druge znake se mehki šankr deli na več vrst: [ 5 ]
- Za difteroidni tip je značilna sivkastozelena plošča na ulcerozni osnovi, kar je razloženo z mešanjem povzročiteljev okužb. Za to vrsto mehkega šankra je značilen dolgotrajen potek.
- Gangrenozni tip je posledica prisotnosti anaerobne flore, pri čemer se bolezenski proces širi v globoka tkiva, kar pogosto povzroča septične zaplete.
- Lijakasta oblika ima videz tvorbe s prisotnostjo gnojne rane. Najpogosteje je ta varianta lokalizirana v predelu sulkusa glavice penisa. Po videzu ima veliko skupnega s sifilističnim trdim šankrom, zato je potrebna skrbna diferencialna diagnoza.
- Folikularni tip se razvije, ko okužba vstopi v sistem lojnic. Nastane več majhnih razjed s premerom do 2-3 mm. Patologija se pogosteje pojavlja na malih sramnih ustnicah in v brazdi glave penisa.
- Mešani tip je posledica mešanice sifilitične okužbe in povzročitelja mehkega šankra. Klinična slika bolezni je značilna za dve patologiji hkrati: najprej se oblikujejo znaki mehkega šankra, nato pa - trdega. Na dnu ulcerativne okvare se oblikuje odebelitev, ki prizadene bližnje limfne žile.
- Serpinginoza je še posebej dolgotrajna in težko ozdravljiva.
- Za fagedenični tip je značilna globoka penetracija okužbe, ki je lahko posledica uporabe kavterizacije ali drugih težav v telesu - zlasti tuberkuloze ali odvisnosti od alkohola.
Zapleti in posledice
Strokovnjaki prepoznavajo številne zaplete, ki se lahko razvijejo pri bolnikih z mehkim šankrom:
- Limfangiitis - limfovaskularno vnetje, ki ga izzove mehki šankr, ko patologija prodre v tkiva;
- Limfadenitis je vnetni proces v bezgavkah;
- Fimoza je "moški" zaplet, za katerega je značilna deformacija in zoženje kožice, kar povzroča težave pri razkrivanju glavice penisa;
- Parafimoza - posledično zaplet fimoze, pri katerem glavico penisa stisne obroč kožice;
- Gangrena mehkega šankra - proces nekroze in zavrnitve mehkega tkiva, ki ga lahko dodatno zapleteta sepsa in tromboza;
- Serpingioza šankroid - postopno povečanje velikosti mehkega šankra z nastankom brazgotinskega tkiva v njegovem osrednjem delu;
- Fagedenični šankr je zaplet gangrenoznega mehkega šankra, pri katerem se tvori krasta in gnojno vnetje v spodnjih tkivih.
Pomembno se je zavedati, da so samostojni poskusi diagnosticiranja in zdravljenja mehkega šankra, šankroida, izjemno nezaželeni in lahko vodijo do resnih in celo akutnih negativnih posledic. Zato ne tvegajte in je bolje, da takoj – in čim prej – poiščete zdravniško pomoč strokovnjaka.
Diagnostika mehki šanker
Diagnostični postopki za mehki šankr se izvajajo v fazah:
- Zbiranje anamnestičnih podatkov (hitrost razvoja bolezni, prvi znaki, posebnosti spolnega življenja itd.).
- Pregled kože, genitalij pacienta.
- Laboratorijske preiskave: OAK (v mehkem šankru se ugotovi povečana raven imunocitov, pospešen COE), biokemija (vnetne beljakovine), razmaz za mikrofloro, izvedba setve in seroloških reakcij.
Bris za floro se odvzame neposredno s prizadetega območja, ki je lahko ulcerozni ali erozivni defekt, papula itd. Material se nanese na stekleno ploščo in pregleda z mikroskopom. V nekaterih primerih je za boljšo identifikacijo okužbe potrebno predhodno barvanje pripravka.
Za končno diagnozo, zlasti če obstaja dvom o njej, pa tudi za določitev občutljivosti na antibiotično terapijo, je potrebno sejanje. Iz infekcijskega žarišča se vzame del patološkega izcedka, ki se nanese na hranilni medij, nameščen v posebni laboratorijski plošči. Tak medij zagotavlja najbolj optimalne pogoje za razvoj patogena, zato na njem začnejo rasti bakterijske kolonije. V isti posodi se dajo antibakterijska zdravila za določitev identitete okužbe in razjasnitev diagnoze. Kot glavna zdravila bodo priporočena zdravila, ki bodo imela največji uničujoč učinek na patogena.
Serološka reakcija je tehnika za določanje nalezljive bolezni, ki se lahko pojavi v dveh različicah:
- Določanje protiteles v bolnikovi krvi. Ko povzročitelj okužbe vstopi v telo, se sproži imunska obramba, zaradi katere se proizvajajo protitelesa, katerih cilj je uničiti tujega povzročitelja. Če so v krvi protitelesa, potem gre za okužbo.
- Detekcija antigena. Bistvo reakcije je, da se del biološkega pripravka da v serum, obogaten s protitelesi. Pozitiven rezultat se kaže v adheziji antigenov in protiteles ter njihovi precipitaciji.
Instrumentalna diagnostika ni odločilna, ampak se uporablja le kot pomožna metoda. Možne so cistoskopija, kolposkopija in ultrazvočni pregled. [ 6 ]
Diferencialna diagnoza
Diferencialna diagnoza se izvaja z drugimi patologijami, ki jih spremlja nastanek ulcerativnih okvar na koži in/ali sluznicah.
- Mehke in trde šankre povzročajo različni patogeni: Haemophilus ducreyi v mehkih šankreh in bledi treponema v sifilitičnih trdih šankreh. Obstajajo tudi zunanje razlike: ulcerozna okvara trdega šankra ima zaobljeno obliko, sijoče dno in gosto podlago. Ni rdečega vnetnega roba, bolečine ali otekline.
- Za limfogranulomatozo dimelj je značilno širjenje okužbe v dimeljske, femoralne, iliakalne in globoke medenične bezgavke. Povzročitelj je najpogosteje povzročitelj klamidije. Diagnoza se postavi na podlagi ne le kliničnih znakov, temveč tudi rezultatov laboratorijske diagnostike.
- Gonorejo povzročajo gonokoki in prizadene sečnico, nožnico, maternični vrat, danko, orofarinks in očesno veznico. V genitalnem predelu in sečnici se pojavijo bolečina, pekoč občutek in nelagodje, pojavi se gnojni ali sluzasti izcedek iz sečnice. Nastanek abscesov ni značilen.
- Mikoplazmozo in ureaplazmozo povzroča oportunistična flora, genitalne mikoplazme, zato zdravljenje za njihovo odkrivanje ni vedno predpisano, temveč le ob prisotnosti težav (izcedek iz genitalnega trakta, motnje uriniranja itd.). Ulcerativne lezije niso značilne za ti bolezni.
- Dimeljski granulom (venerični granulom, ulcerozni granulom, donovanoza) povzroča bacil Calymmatobacterium granulomatis. Prvi klinični znaki patologije so nastanek podkožnih bolečih vozličkov s premerom 30-40 mm, s postopnim nadaljnjim povečanjem njihove velikosti. Bolezen je nagnjena k avtoinfekciji - okužbi katerega koli območja na telesu iz primarnega žarišča. Odločilno vrednost pri diagnozi imajo laboratorijske metode.
- Klamidijo povzroča bakterija Chlamydia trachomatis. Bolniki s klamidijo se običajno pritožujejo nad bolečinami v spodnjem delu trebuha, disurijo, krvavim in gnojnim izcedkom iz cervikalnega kanala, nožnice ali sečnice. Lahko se pojavi tudi hiperemija kože v bližini anusa, rdečina veznice in sluznice žrela. Klamidijo lahko diagnosticiramo kot samostojno bolezen, lahko pa jo kombiniramo tudi z na primer mehkimi šankri.
- Trihomonazo povzroča Trichomonas vaginalis: razvije se vnetje sluznice in kože ter subepitelija prizadetega organa. Značilni so srbenje, pekoč občutek, oteklina, erozije in razjede na zunanjih spolovilih in notranji površini stegen. Diagnoza se postavi na podlagi rezultatov seroloških in mikrobioloških preiskav.
- Molluscum contagiosum je parazitska bolezen, za katero je značilen pojav več papul. Njihova glavna lokalizacija je anogenitalno področje. Papule imajo v sredini značilno vdolbino, ob pritisku pa se pojavi izcedek, podoben skuti. Bolečina ni značilna, včasih se bolniki pritožujejo nad srbenjem.
Zdravljenje mehki šanker
Kako se zdravi mehki šankr? Zdravniki menijo, da je najučinkovitejša uporaba antibiotikov in sulfonamidov. Zato se uporabljajo antibiotiki s širokim spektrom delovanja, ki lahko vplivajo tako na bacilno floro kot na spirohete - zlasti na bledo treponemo, ki povzroča razvoj sifilisa.
Glede na resnost bolezni se popolna ozdravitev opazi šele po nekaj tednih aktivnega zdravljenja. To ni konec zdravljenja: bolniku se predpiše preventivni cikel zdravil. [ 7 ]
Med zdravili lokalnega delovanja se daje prednost takim sredstvom:
- Sulfonamidna mazila;
- Losjoni in kopeli z raztopino kalijeve manganove kisline;
- Zdravljenje z antiseptiki (Furacilin itd.).
Fizioterapija (npr. ultrazvok) se aktivno uporablja kot dodatno zdravljenje.
Razstrupljevalno zdravljenje je predpisano pri hudem, zanemarjenem poteku bolezni. Pri izrazitem zaviranju imunske obrambe je primerna uporaba imunomodulatorjev.
Medications
Med zdravili sulfonamidne skupine za blagi šankr se najpogosteje izberejo Sulfadimetoksin ali Biseptol.
Za antibiotično terapijo so primerni tetraciklin, azitromicin, gentamicin, ciprofloksacin, ceftriakson.
Mednarodna organizacija za nadzor spolno prenosljivih bolezni (IUSTI) je v sodelovanju s Centrom za nadzor bolezni določila naslednje priporočene sheme zdravljenja bolnikov z mehkimi šankri:
- Zdravljenje prve izbire:
- Ceftriakson kot enkratna intramuskularna injekcija 250 mg;
- Ali azitromicin kot enkratni peroralni odmerek 1 g.
- Druga terapevtska linija:
- Ciprofloksacin v peroralnem odmerku 500 mg dvakrat na dan tri dni;
- Ali eritromicin peroralno 500 mg štirikrat na dan en teden.
Če se v bezgavkah razvijejo abscesi, se izvede igelna aspiracija z nadaljnjo drenažo.
Ceftriakson se lahko uporablja za zdravljenje mehkega šankra v otroštvu in med nosečnostjo. Možni neželeni učinki: alergijski izpuščaji, mikoza, prebavne in hepatobiliarne motnje.
Ciprofloksacin ni predpisan med nosečnostjo in dojenjem, pa tudi pri otrocih, mlajših od 18 let. V teh obdobjih se daje prednost režimom zdravljenja s ceftriaksonom in eritromicinom.
Lokalno, tople kopeli z raztopino kalijevega permanganata 1:5000, zdravljenje s sulfonamidnimi praški, oljnimi suspenzijami, antibakterijskimi mazili. V primeru zapletov v obliki fimoze se prepucialna vrečka spere z raztopino kalijeve manganove kisline in vanjo vbrizga 10% oljna suspenzija sulfonamida. V primeru parafimoze se glava premakne v nasprotni položaj, v posebnih primerih pa se secira impingementni obroč.
Med sulfonamidi veljajo za učinkovite Biseptol, Bactrim, Seprin. Ta zdravila se jemljejo peroralno 2 tableti dvakrat na dan 1-2 tedna. Možni neželeni učinki: alergijske reakcije, slabost, motnje črevesne motilitete, glavobol.
Zunanje se uporabljajo sulfonamidne mazila in kreme (Levomekol itd.) ali sulfatiozol, norsulfazol v obliki vodne kašaste mase.
Vitamins
Pri blagem šankru je optimalno dnevno jemati multivitaminski kompleksni pripravek z minerali, ki vsebuje 1-2 dnevna odmerka koristnih snovi, priporočenih za zdravo osebo. Nalezljivi specialist ali terapevt bo priporočil najprimernejši pripravek izmed tistih, ki se prodajajo v lekarnah.
Večina bolnikov, ki trpijo za spolno prenosljivimi boleznimi, ima pomanjkanje snovi, kot so vitamini A in E, B6 in B12 ter cink. Hkrati ne smemo pozabiti na kontraindikacije za jemanje multivitaminov.
Alternativa jemanju kompleksnih pripravkov je lahko izboljšanje prehrane z obogatitvijo z vitaminizirano zelenjavo. V mnogih državah tretjega sveta, kjer je mehki šankr še posebej pogosta bolezen, takšna izboljšana prehrana velja za enega najpomembnejših terapevtskih ukrepov. Priporočljivo je razširiti prehrano s polnozrnatimi žiti, kašo, rastlinskimi olji, zelenjavo, jagodičevjem in sadjem, morskimi sadeži in oreščki.
Fizioterapevtsko zdravljenje
Kadar so prizadete bezgavke, lahko zdravnik predpiše fizioterapijo. Sočasna uporaba fizikalnih dejavnikov in zdravil pospeši okrevanje, ustavi razvoj vnetnega procesa in zmanjša resnost klinične slike. Praviloma zdravnik predpiše eno od naslednjih manipulacij:
- UHF terapija - je sestavljena iz izpostavljenosti ultra visokofrekvenčnemu pulznemu ali konstantnemu električnemu polju, ki vodi do vazodilatacije in transporta levkocitov na okužena območja. Posledično se okrepi antibakterijska lokalna imunska obramba in odpravi oteklina.
- Laserska terapija je učinek svetlobnih valov, ki izboljšajo mikrocirkulacijo in trofizem v vnetnem žarišču. Postopek ima protivnetne in antiedematozne učinke, pospešuje celjenje poškodovanega tkiva.
- Galvanizacija je hkratna izpostavljenost nizkofrekvenčnemu električnemu toku in nizki napetosti, kar omogoča začetek potrebnih biokemičnih reakcij. Posledično izginejo bolečine v bezgavkah, izboljša se prekrvavitev v vnetem območju, pospeši se regeneracija in stabilizira se prenos impulzov v poškodovanih živčnih vlaknih.
Treatment at home
Zdravniki praviloma dovoljujejo zdravljenje mehkih šankrov brez hospitalizacije. To je posledica dejstva, da se bolezen relativno dobro zdravi z antibiotiki in sulfonamidi. V tem primeru pogosto uporabljajo zdravila z obsežnim protimikrobnim delovanjem, ki lahko vplivajo tako na streptobacile kot na blede treponeme.
Trajanje zdravljenja je običajno omejeno na nekaj tednov. Po tem naj bi bolnik še šest mesecev obiskoval zdravnika na kontrolnih pregledih. To je potrebno za preprečitev ponovitve mehkega šankra.
Poleg sistemskih antibiotikov se za zdravljenje mehkih šankrov uporabljajo tudi lokalna antibakterijska sredstva - zlasti mazila. Omogočajo hitrejše obvladovanje simptomov bolezni in pospešijo celjenje ulcerativnih defektov.
Nekatere manipulacije, kot sta fizioterapija ali odpiranje bezgavk, zahtevajo obisk bolnišnice ali ambulante. Vendar pa se ti postopki lahko izvajajo doma:
- Rane operite z raztopino borove kisline ali kalijevega permanganata;
- Posušite z vatirano palčko, potresite s kseroforjem;
- Nanesite razkužilni povoj.
Oblaganje se ponovi 1-2 krat na dan. Ta postopek bo preprečil začetek bolezni in v povezavi s konzervativnim zdravljenjem bo pomagal pospešiti celjenje ran.
Folk treatment
Ljudski recepti so odlična pomožna metoda za zdravljenje številnih bolezni. Vendar tega ne moremo trditi za spolno prenosljive bolezni - na primer mehki šankr. To patologijo je še vedno bolje zdraviti tradicionalno - z zdravili sistemskega in lokalnega antibakterijskega delovanja.
V ljudeh so najbolj priljubljeni recepti za različne spolne bolezni takšni:
- Kopeli in pranje zunanjih genitalij in vnetih žarišč naredite z raztopino mangana, furacilina, pa tudi z močnimi infuzijami kamilice, celandina in ognjiča;
- Nanesite losjone z živim srebrom, heparinsko mazilo;
- Izvleček eleutherococcusa jemljite peroralno;
- Naredite prašek iz tablet streptocida;
- Zunanje genitalije obrišite z raztopino sulfa 1:1000;
- Sluznice zdravite z 2% raztopino borove kisline ali 2% gramicidina.
Vsak pacient ima pravico, da se sam odloči, ali se bo držal ljudskega ali tradicionalnega zdravljenja. Vendar pa zdravniki močno priporočajo, da se odločite za antibiotično terapijo - edini zanesljiv način za izkoreninjenje mehkega šankra.
Herbal treatment
Samostojna uporaba zeliščnih zdravil je dovoljena le v predbolnišničnem obdobju, ko takojšnja zdravniška pomoč ni mogoča. Vendar pa je treba sprejeti vse ukrepe za obisk zdravstvene ustanove v bližnji prihodnosti. Mehki šankr se ozdravi brez težav, če se zdravljenje začne pravočasno.
Ljudski zdravilci in zeliščarji ponujajo takšne recepte za odpravo mehkega šankra:
- 40 g zelišč kile gladke prelijte z 1 litrom vrele vode. Vzemite 100-150 ml pred obroki trikrat na dan.
- Pripravite svež sok iz korenike velikega repinca. Vsak dan vzemite 25 kapljic soka.
- 10 g cvetov kravjega fižola zavrite v 200 ml vrele vode. Vzemite 3 žlice trikrat na dan.
- Pripravite prevretek iz 15 g brina (lahko vzamete kateri koli del rastline) in 200 ml vrele vode. Zdravilo se jemlje trikrat na dan, 1 žlica. L.
- 20 g korenike regrata prelijte z 200 ml vrele vode. Pijte 100 ml trikrat na dan. Zunanje na rane nanesite mazilo iz mešanice koreninskega prahu in medu.
- Proti bolečinam pripravite prevretek iz 10 g travniške palme in 200 ml vrele vode. Vzemite 1 žlico trikrat na dan.
- Pripravite poparek zelišča celandina v razmerju 1 žlica surovine na 200 ml vrele vode. Vzemite 1 žlico zdravila na dan. Poparek lahko nadomestite s svežim sokom rastline: jemlje se v količini 1 kapljice na 2 žlici vode, dnevno.
Homeopatija
Večina homeopatskih specialistov se ne ukvarja z zdravljenjem spolno prenosljivih bolezni. Mehki šankr se v večini primerov dovolj dobro zdravi z antibiotiki, zato ni treba iskati alternativnih načinov zdravljenja. Kljub temu takšne metode obstajajo, čeprav jih le malo homeopatov aktivno uporablja v svoji praksi:
- Za začetni blagi šankr Mercurium vivus 30 enkrat; Mercurium solubilis 4 ali 6 decimalnih razdelkov zjutraj in zvečer; ½ grama Mercurium solubilis zjutraj in zvečer; 1 gram Mercurium solubilis vsak drugi dan.
- Pri zanemarjenem blagem šankru Cinnabaris prva rastlina ½ g. Zjutraj in zvečer.
- Kot dodatek k zgornjemu zdravljenju Acidum nitricum (prva desetina, delitev, prva stotina in tri stotinke).
- Za gangrenozni šankr, Arsenicum.
Zdravniki tradicionalne medicine ne morejo dajati nobenih priporočil glede homeopatskega zdravljenja mehkega šankra. Do danes ni dokazov o koristih ali škodi takšnega zdravljenja.
Kirurško zdravljenje
Ko se v bezgavkah razvijejo abscesi, je predpisano kirurško zdravljenje. Sestavljeno je iz odpiranja žarišč, evakuacije gnojnega izločka, izpiranja in drenaže. Ta postopek se izvaja v lokalni ali splošni anesteziji in posledično znatno pospeši okrevanje.
Pooperativno obdobje vključuje strogo počitek v postelji s posebno omejitvijo motoričnih sposobnosti na prizadetem območju. Prehrana se prilagodi v korist lahko prebavljive hrane.
Podpora z zdravili je sestavljena iz jemanja antibakterijskih in razstrupljevalnih zdravil, nesteroidnih protivnetnih in desenzibilizirajočih sredstev.
Preprečevanje
Ljudje, ki redno sodelujejo v promiskuitetnih spolnih odnosih, so pogosteje izpostavljeni tveganju za okužbo s spolno prenosljivimi boleznimi. To je treba upoštevati in sprejeti številne preventivne ukrepe, da bi se izognili ne le mehkim šankrom, temveč tudi drugim nevarnim boleznim.
Bolje se je popolnoma izogniti priložnostnim intimnim stikom. Če pa se to zgodi, je pomembno uporabiti pregradno kontracepcijsko metodo – kondom.
Zdravstveni delavci, ki diagnosticirajo in pregledujejo bolnike s sumom na mehki šankr, naj delajo le z uporabo osebne zaščitne opreme.
Mehki šankr je resna in nevarna spolna bolezen. Vendar pa se lahko s preprostimi preventivnimi ukrepi izognemo težavi. Glavna stvar je, da odgovorno ravnate s svojim zdravjem. Prav tako je treba vedeti, da se imunost na mehki šankr ne razvije: zdravniki ne izključujejo možnosti ponovnih okužb, če bolnik ne upošteva osnovnih varnostnih ukrepov.
Napoved
Mehki šankr je zahrbtna bolezen, ki večinoma prizadene genitalno področje in kožo. Najpogosteje se patologija nahaja na sramnih ustnicah, kožici, na frenulumu penisa ali na njegovem dnu. Vendar pa obstajajo tudi atipične lokalizacije - na primer v analnem predelu, v ustni votlini ali na ustnici, na rokah in tako naprej.
Razumeti je treba, da prisotnost žarišča trdega šankra ni vedno edina manifestacija bolezni. Pogosto se, če se ne sprejmejo potrebni ukrepi, razvije sekundarni mehki šankr: to se pogosto zgodi, ko gnojni izločki pridejo na področja zdrave kože. Takšen razvoj je še posebej dovzeten za bolnike, ki poskušajo lupiti ali opraskati patološka žarišča.
Če se terapija začne pravočasno in v celoti, je mogoče govoriti o popolnem ozdravljenju v nekaj tednih - po približno 2 mesecih rednega in intenzivnega zdravljenja. Na mestu lezije ostane pigmentirana lisa, ki sčasoma tudi izgine. Če ni zdravstvene oskrbe, ni upanja za samozdravljenje: mehki šankr se širi na zdrava tkiva, prizadene limfni sistem, kar lahko v prihodnosti povzroči tragične posledice.

