Medicinski strokovnjak članka
Nove publikacije
Transmuralni miokardni infarkt
Zadnji pregled: 29.06.2025

Vsa vsebina iLive je pregledana ali preverjena, da se zagotovi čim večja dejanska natančnost.
Imamo stroge smernice za pridobivanje virov in samo povezave do uglednih medijskih strani, akademskih raziskovalnih institucij in, kadar je to mogoče, medicinsko pregledanih študij. Upoštevajte, da so številke v oklepajih ([1], [2] itd.) Povezave, ki jih je mogoče klikniti na te študije.
Če menite, da je katera koli naša vsebina netočna, zastarela ali drugače vprašljiva, jo izberite in pritisnite Ctrl + Enter.
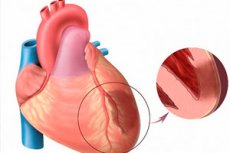
Ko govorimo o akutnem miokardnem infarktu, mislimo na eno najbolj nevarnih oblik srčne ishemije. Gre za ishemično nekrozo določenega območja miokarda, ki nastane kot posledica neravnovesja med potrebo srčne mišice po kisiku in dejansko stopnjo njegovega transporta po krvnih žilah. Transmuralni miokardni infarkt pa velja za posebej hudo patologijo, ko nekrotična žarišča poškodujejo celotno debelino ventrikularne stene, začenši od endokarda do epikarda. Patologija je vedno akutna in velikožariščna, kar se zaključi z razvojem postinfarktne kardioskleroze. Simptomatologija je močno izražena v primerjavi s sliko tipičnega infarkta (izjema je infarkt zadnje srčne stene, ki pogosto poteka prikrito). Prognoza je neposredno odvisna od pravočasnosti nujne medicinske pomoči. [ 1 ]
Epidemiologija
Bolezni srca in ožilja veljajo za najpogostejši vzrok smrti bolnikov v mnogih gospodarsko razvitih regijah sveta. Na primer, v evropskih državah vsako leto zaradi srčnih patologij umre več kot štiri milijone ljudi. Ugotavlja se, da je več kot polovica smrtnih primerov neposredno povezanih z dejavniki tveganja, kot so visok krvni tlak, debelost, kajenje in nizka telesna aktivnost.
Miokardni infarkt kot zapletena različica poteka koronarne srčne bolezni je trenutno vodilni vzrok invalidnosti pri odraslih, s stopnjo umrljivosti 11 %.
Transmuralni infarkt pogosteje prizadene moške, stare od 40 do 60 let. Ženske trpijo za to vrsto infarkta 1,5-2-krat manj pogosto.
V zadnjih letih se je povečala incidenca transmuralne patologije pri mladih bolnikih, starih od 20 do 35 let.
Transmuralni miokardni infarkt je med najhujšimi in življenjsko nevarnimi stanji, bolnišnična umrljivost pogosto doseže 10–20 %. Najpogostejši neugoden izid opazimo pri bolnikih s sočasno sladkorno boleznijo, hipertenzijo, pa tudi pri ponavljajočih se infarktnih napadih.
Vzroki transmuralni miokardni infarkt
Pri veliki večini bolnikov je razvoj transmuralnega infarkta povezan z okluzijo glavnega debla ali veje koronarne arterije. Med to motnjo miokard doživlja pomanjkanje oskrbe s krvjo, hipoksija se stopnjuje, kar se poslabša z naraščajočo obremenitvijo srčne mišice. Funkcionalnost miokarda se zmanjša, tkivo v določenem delu pa je podvrženo nekrozi.
Neposredno zoženje koronarnega lumna se pojavi iz razlogov, kot so:
- Kronična žilna patologija - ateroskleroza, ki jo spremlja odlaganje holesterolskih elementov (plakov) na stenah žil - je najpogostejši dejavnik pri nastanku miokardnega infarkta. Najdemo jo v 95 % primerov smrtnega izida zaradi transmuralnega infarkta. Pogost znak ateroskleroze je zvišanje ravni lipidov v krvi. Tveganje za infarktne zaplete se dramatično poveča, ko je žilni lumen blokiran za 75 % ali več.
- Nastanek in gibanje krvnih strdkov v krvnih žilah – žilna tromboza – je manj pogost, a še en možen vzrok za blokado pretoka krvi v koronarnem obtoku. Trombi lahko vstopijo v koronarno mrežo iz levega prekata (kjer nastanejo zaradi atrijske fibrilacije in patologije zaklopk) ali skozi nezaprt foramen ovale.
Posebne rizične skupine vključujejo ljudi z oteženo dedno predispozicijo (srčne in žilne patologije v družinski liniji), pa tudi težke kadilce in ljudi, starejše od 50–55 let. S[ 2 ]
Negativni dejavniki za nastanek ateroskleroze so:
- Nepravilna prehrana;
- Presnovne motnje, debelost;
- Nezadostna telesna aktivnost, hipodinamija;
- Diagnosticirana arterijska hipertenzija;
- Sladkorna bolezen katere koli vrste;
- Sistemske patologije (predvsem vaskulitis).
Dejavniki tveganja
Srce se vedno akutno odzove na vsako odpoved krvnega obtoka in hipoksijo. Ko je lumen koronarne arterije blokiran in ni mogoče zagotoviti alternativnega pretoka krvi, srčni miociti - miokardne celice - začnejo na prizadetem območju v pol ure odmirati.
Moten krvni obtok zaradi aterosklerotičnih procesov koronarne mreže v 98 % primerov postane "krivec" za transmuralni miokardni infarkt.
Ateroskleroza lahko prizadene eno ali več koronarnih arterij. Zoženje prizadete žile je različno - glede na stopnjo blokade pretoka krvi, glede na dolžino zoženega segmenta. Če se krvni tlak osebe zviša, se endotelijska plast poškoduje, aterosklerotična plošča se nasiči s krvjo, ki se nato strdi in tvori trombus, kar poslabša stanje s prostim žilnim lumnom.
Krvni strdek se pogosteje tvori:
- Na območju lezije aterosklerotičnih plakov;
- Na območju poškodbe endotelija;
- Na mestu zožitve arterijske žile.
Naraščajoča miokardna nekroza je lahko različnih velikosti, transmuralna nekroza pa pogosto izzove rupturo mišične plasti. Dejavniki, kot so anemija, infekcijsko-vnetni procesi, vročina, endokrine in presnovne bolezni (vključno s patologijami ščitnice), poslabšajo miokardno ishemijo. [ 3 ]
Najpomembnejši dejavniki tveganja za razvoj transmuralnega miokardnega infarkta so:
- Neravnovesje lipidov v krvi;
- Dolgotrajno ali intenzivno kajenje;
- Sladkorna bolezen;
- Zvišan krvni tlak;
- Vsaka stopnja debelosti;
- Psihosocialni vidiki (pogost stres, depresija itd.);
- Hipodinamija, pomanjkanje vadbe;
- Nepravilna prehrana (uživanje velikih količin živalskih maščob in transmaščob na ozadju nizkega uživanja rastlinske hrane);
- Zloraba alkohola.
Za "majhne", relativno redke dejavnike tveganja veljajo:
- Protin;
- Pomanjkanje folne kisline;
- Luskavica.
Potek miokardnega infarkta znatno poslabšajo dejavniki, kot so:
- Biti moški;
- Tromboliza;
- Akutna koronarna arterijska bolezen;
- Kajenje;
- Dedno poslabšanje koronarne srčne bolezni;
- Odpoved levega prekata;
- Kardiogeni šok;
- Motnje ventrikularnega ritma;
- Atrioventrikularni blok;
- Drugi srčni napad;
- Starost.
Patogeneza
Proces razvoja infarkta poteka z nastankom trajnih sprememb v miokardu in smrtjo miocitov.
Tipična manifestacija miokardnega infarkta je elektrokardiografsko odkrivanje nenormalnih Q-utripov, ki presegajo normo po trajanju in amplitudi, ter rahlo povečanje amplitude R-utripov v torakalnih odvodih. Razmerje med amplitudami Q in R-zobca določa globino debridementa. To pomeni, da globlji kot je Q in nižji R, bolj izrazita je stopnja nekroze. Transmuralno nekrozo spremlja izginotje R-zarez in fiksacija kompleksa QS.
Pred razvojem koronarne tromboze je prizadeta endotelijska plast aterosklerotičnega plaka, kar spremlja povečanje ravni trombogenih krvnih faktorjev (tromboksan A2 itd.). To spodbujajo hemodinamske okvare, nenadne spremembe žilnega tonusa in nihanja indeksov kateholaminov.
Poškodba aterosklerotičnega plaka z njegovo centralno nekrozo in ekstramuralno trombozo, pa tudi z majhno stenozo, se pogosto konča z razvojem transmuralnega infarkta ali sindroma nenadne koronarne smrti. Sveže aterosklerotične mase, ki vsebujejo velike količine aterogenih lipoproteinov, so še posebej nagnjene k rupturi.
Pojav okvare miokarda se najpogosteje pojavi v predjutranjih urah, kar je razloženo s prisotnostjo cirkadianih sprememb v tonusu koronarnih žil in spremembami v ravneh kateholaminov.
Razvoj transmuralnega infarkta v mladosti je lahko posledica prirojenih okvar koronarnih žil, embolije zaradi infekcijskega endokarditisa, srčnih miksomov, aortne stenoze, eritremije itd. V teh primerih obstaja akutno neravnovesje med potrebo srčne mišice po kisiku in njegovo oskrbo skozi krvni obtok. Transmuralno nekrozo poslabša hiperkateholemija.
Očitno je, da je v večini primerov akutnega transmuralnega miokardnega infarkta vzrok stenotična ateroskleroza koronarnih žil, tromboza in dolgotrajen okluzivni spazem.
Simptomi transmuralni miokardni infarkt
Klinična slika transmuralnega infarkta poteka skozi več stopenj, ki se med seboj simptomatsko razlikujejo.
Prva od faz je prodromalna ali predinfarktna, ki traja približno en teden in je povezana s stresom ali fizično preobremenitvijo. Simptomatologijo tega obdobja zaznamuje pojav ali poslabšanje napadov angine pektoris, ki postanejo pogostejši in hujši: razvije se nestabilna angina pektoris. Spremeni se tudi splošno počutje. Bolniki začnejo občutiti nemotivirano šibkost, utrujenost, izgubo razpoloženja, tesnobo, moten je spanec. Zdravila proti bolečinam, ki so prej pomagala pri odpravljanju bolečin, zdaj ne kažejo več učinkovitosti.
Če se nato ne nudi pomoč, nastopi naslednja – akutna – faza patologije. Njeno trajanje se meri od trenutka ishemije srčne mišice do prvih znakov njene nekroze (običajno trajanje – od pol ure do nekaj ur). Ta faza se začne z izbruhom srčne bolečine, ki seva v zgornji okončin, vrat, ramo ali podlaket, čeljust, lopatico. Bolečina je lahko neprekinjena (dolgotrajna) ali valovita. Obstajajo znaki stimulacije avtonomnega živčnega sistema:
- Nenadna šibkost, občutek pomanjkanja sape;
- Oster občutek strahu pred smrtjo;
- "močiven" znoj;
- Težave z dihanjem tudi v mirovanju;
- Slabost (lahko do te mere, da gre za bruhanje).
Razvije se odpoved levega prekata, za katero sta značilna dispneja in znižan pulzni tlak, sledi pa srčna astma ali pljučni edem. Možen zaplet je kardiogeni šok. Aritmije so prisotne pri veliki večini bolnikov.
Prvi znaki
Prvi "zvonovi" transmuralnega infarkta se najpogosteje pojavijo nekaj ur ali celo dni pred razvojem napada. Ljudje, ki so pozorni na svoje zdravje, jim lahko posvetijo pozornost in pravočasno poiščejo zdravniško pomoč.
Najverjetnejši znaki bližajoče se patologije:
- Pojav bolečine v prsih občasno ali takoj po telesni aktivnosti, močnih čustvenih stanjih in izkušnjah;
- Pogostejši pojav napadov angine pektoris (če so se prej pojavili);
- Občutek nestabilnega srca, močan srčni utrip in omotica;
- Pomanjkanje učinka nitroglicerina (bolečine v prsih niso nadzorovane, čeprav je zdravilo prej pomagalo).
Pomembno je razumeti resnost situacije: med vsemi zabeleženimi primeri transmuralnega infarkta jih je vsaj 20 % usodnih v prvih 60 minutah po napadu. In krivda zdravnikov tukaj praviloma ni. Smrtonosni izid nastane zaradi zamude bolnika ali njegovih bližnjih, ki se ne mudijo obrniti na zdravnike in ne pokličejo pravočasno "nujne medicinske pomoči". Ne smemo pozabiti, da če je v družini oseba s povečanim tveganjem za srčni infarkt, bi morali vsi bližnji jasno poznati algoritem svojih dejanj v času razvoja srčnega napada.
Na transmuralni miokardni infarkt lahko posumimo po precej močnem in vztrajnem sindromu bolečine. Boleče manifestacije - stiskanje, pekoč občutek - se čutijo v prsih, lahko se "odbijejo" v zgornji okončini (pogosteje v levi), rami ali vratu, na boku telesa ali v lopatici. Dodatni znaki, na katere je treba biti pozoren:
- Občutek pomanjkanja zraka za dihanje;
- Občutek groze, slutnja lastne smrti;
- Povečano potenje;
- Bledica kože.
Ena od značilnosti miokardnega infarkta, ki razlikuje od običajnega napada angine pektoris: sindrom bolečine se v mirovanju ne odpravi samodejno, ne izgine po resorpciji nitroglicerina in traja več kot 15-20 minut. [ 4 ]
Faze
Glede na morfološke znake ima potek miokardnega infarkta tri stopnje (redko so navedene v diagnozi, saj je bolj primerno predpisati trajanje patologije v dneh):
- Ishemična faza (nekoliko prej se je imenovala akutna fokalna ishemična faza miokardne distrofije) - traja do 6-12 ur.
- Faza nekroze - traja do 1-2 tedna.
- Organizacijska faza - traja do 4 tedne ali več.
Obrazci
Glede na lokalizacijo patološkega žarišča ločimo naslednje vrste transmuralnega infarkta:
- Lezija sprednje stene (anteriorni, anterosuperiorni, anterolateralni, anteroseptalni transmuralni infarkt;
- Lezija zadnje (spodnje) stene (spodnja, spodnja, spodnja posteriorna, diafragmalni infarkt);
- Apikalo-lateralne, zgornje-lateralne, bazalno-lateralne lezije;
- Posteriorne, lateralne, posteriorno-bazalne, posterolateralne, posteriorno-septalne lezije;
- Masivni infarkt desnega prekata.
Glede na širjenje patološkega nekrotičnega procesa obstajajo poleg transmuralnih tudi druge vrste infarktnih žarišč:
- Intramuralno;
- Subepikardialno;
- Subendokardni.
Pri večini bolnikov diagnosticirajo transmuralne in subendokardne lezije.
Glede na obseg škode se razlikuje:
- Mikronekroza (znana tudi kot fokalna nekroza);
- Plitva nekroza;
- Velikožariščna nekroza (posledično razdeljena na majhno, srednjo in obsežno varianto).
Transmuralni infarkt sprednje miokardne stene je pogosteje povezan z okluzijo glavnega debla leve koronarne arterije ali njene veje - sprednje descendentne arterije. Patologijo pogosto spremlja ventrikularna ekstrasistola ali tahikardija, supraventrikularna aritmija. Motnje prevodnosti so običajno stabilne, ker so povezane z nekrozo struktur prevodnega sistema.
Transmuralni infarkt spodnje miokardne stene prizadene območja, ki mejijo na diafragmo - diafragmalni del zadnje stene. Včasih se tak infarkt imenuje posteriorni diafragmalni, diafragmalni ali spodnji. Takšna lezija pogosto poteka po abdominalnem tipu, zato se težava pogosto zamenjuje z boleznimi, kot sta akutni apendicitis ali pankreatitis.
Akutni transmuralni miokardni infarkt levega prekata se pojavi pri veliki večini transmuralnih lezij. Žarišče nekroze je lahko lokalizirano v sprednji, zadnji ali spodnji steni, vrhu, medprekatnem septumu ali pa hkrati zajame več con. Desni prekat je relativno redko prizadet, preddvori pa še redkeje.
Transmuralni anterolateralni miokardni infarkt je ena od oblik okvare levega prekata, pri kateri elektrokardiogram pokaže povečan zobec Q v odvodih I, aVL, V4-6, pa tudi premik segmenta ST navzgor od izolacije in negativni koronarni zobec T. Sprednja stran lateralne stene levega prekata je prizadeta zaradi okluzije diagonalnih arterij ali vej leve cirkumfleksne arterije.
Transmuralni inferolateralni miokardni infarkt je posledica okluzije sprednje descendentne arterije ali ovojničnega arterijskega trunkusa.
Transmuralni miokardni infarkt lateralne stene nastane zaradi okluzije diagonalne arterije ali posterolateralne veje leve cirkumfleksne arterije.
Za transmuralni miokardni infarkt sprednjega septuma je značilna lokacija nekrotičnega žarišča v desnem delu sprednje stene levega prekata in v sprednjem delu interventrikularnega septuma, ki je hkrati tudi desna stena levega prekata. Zaradi lezije se vektorji vzbujanja premaknejo nazaj in levo, zato so značilne elektrokardiografske spremembe opažene le v desnih torakalnih odvodih.
Velikofokalni transmuralni miokardni infarkt, znan tudi kot ekstenzivni ali MI s patološkim QS, je najnevarnejša vrsta patologije, ki ima za bolnika zelo resne in življenjsko nevarne posledice. Obsežen transmuralni miokardni infarkt bolnikom praktično ne pušča možnosti.
Zapleti in posledice
Zapleti pri transmuralnem infarktu žal niso redki. Njihov razvoj lahko dramatično spremeni prognozo bolezni. Med najpogostejšimi neželenimi učinki so kardiogeni šok, hude motnje ritma in akutno srčno popuščanje.
Velika večina zapoznelih izidov je posledica nastanka vezivnotkivne cone na območju odmrlega srčnega tkiva. Prognozo je mogoče relativno izboljšati s srčno operacijo: operacija lahko vključuje aortokoronarni bypass, perkutano koronarno angiografijo itd.
Zamenjava vezivnega tkiva prizadetega območja preprečuje popolno krčenje miokarda. Pojavijo se prevodne motnje, spremeni se srčni izpust. Nastane srčno popuščanje, organi začnejo doživljati resno hipoksijo.
Da se srce čim bolj prilagodi novim delovnim pogojem, je potreben čas in intenzivni rehabilitacijski ukrepi. Zdravljenje mora biti neprekinjeno, telesno aktivnost pa je treba povečevati postopoma, pod skrbnim nadzorom zdravnika specialista.
Nekateri najpogostejši zapozneli zapleti vključujejo:
- Srčna anevrizma (strukturna sprememba in izboklina srčne stene v obliki vrečke, kar vodi do zmanjšanega izmeta krvi in povečanega srčnega popuščanja);
- Tromboembolija (lahko se pojavi zaradi telesne neaktivnosti ali neupoštevanja zdravniških nasvetov);
- Kronična odpoved srčne funkcije (pojavi se kot posledica oslabljene kontraktilne aktivnosti levega prekata, ki se kaže z edemom nog, dispnejo itd.).
Tveganja za zaplete po transmuralnem infarktu so prisotna skozi vse bolnikovo življenje. Še posebej pogosto se pri bolnikih pojavi ponavljajoč se napad ali recidiv. Edini način, da se izognemo njegovemu razvoju, je redno obiskovanje kardiologa in natančno upoštevanje vseh njegovih priporočil.
Transmuralni miokardni infarkt je zelo huda patologija, ki ob zapletih bolniku skoraj ne pušča možnosti. Med najpogostejšimi posledicami so:
- Kršitve ritmične srčne aktivnosti (atrijska fibrilacija, ekstrasistolične aritmije, paroksizmalna tahikardija). Pogosto bolnik umre, ko se pojavi ventrikularna fibrilacija z nadaljnjo transformacijo v fibrilacijo.
- Naraščajoče srčno popuščanje z disfunkcijo levega prekata in posledično pljučnim edemom, kardiogenim šokom, močnim padcem krvnega tlaka, blokirano ledvično filtracijo in - smrtnim izidom.
- Pljučno-arterijska trombembolija, ki povzroči vnetje pljuč, pljučni infarkt in - smrt.
- Srčna tamponada zaradi rupture miokarda in izbruha krvi v perikardialno votlino. V večini teh primerov bolnik umre.
- Akutna koronarna anevrizma (izbočeno brazgotinsko območje), ki ji sledi naraščajoče srčno popuščanje.
- Tromboendokarditis (odlaganje fibrina v srčni votlini z nadaljnjim odstopom in možgansko kapjo, mezenterična tromboza itd.).
- Postinfarktni sindrom, ki vključuje razvoj perikarditisa, artritisa, plevritisa itd.
Kot kaže praksa, največji delež bolnikov, ki so doživeli transmuralni miokardni infarkt, umre v zgodnji (manj kot 2 meseca) po infarktu. Prisotnost akutne odpovedi levega prekata znatno poslabša prognozo. [ 5 ]
Diagnostika transmuralni miokardni infarkt
Diagnostične ukrepe je treba izvesti čim prej. Hkrati pa ne smemo zanemariti popolnosti diagnoze, saj lahko številne bolezni, ne le srčne patologije, spremlja podobna klinična slika.
Primarni postopek je elektrokardiografija, ki kaže na koronarno okluzijo. Pomembno je biti pozoren na simptomatologijo – zlasti na izrazit sindrom bolečine v prsih, ki traja 20 minut ali več in se ne odziva na dajanje nitroglicerina.
Druge stvari, na katere morate biti pozorni:
- Patološki znaki pred napadom;
- "povratek" bolečine v vratu, čeljusti, zgornji okončini.
Bolečine pri transmuralnem infarktu so pogosteje intenzivnejše, hkrati pa se lahko pojavijo težave z dihanjem, motnje zavesti, sinkopa. Transmuralna lezija nima specifičnih znakov. Možne so nepravilnosti srčnega utripa, bradi- ali tahikardija, vlažna hripavost.
Instrumentalna diagnoza mora biti najprej predstavljena z elektrokardiografijo: to je glavna raziskovalna metoda, ki razkriva globok in razširjen zobec Q, zmanjšano amplitudo R, elevacijo segmenta ST nad izolino. Čez nekaj časa opazimo nastanek negativnega zobca T in znižanje segmenta ST.
Kot dodatna metoda se lahko uporabi koronarografija. To je še posebej natančna metoda, ki omogoča ne le odkrivanje okluzije koronarnih žil s trombom ali aterosklerotično ploščo, temveč tudi oceno funkcionalne zmogljivosti prekatov, odkrivanje anevrizem in disekcij.
Obvezni so tudi laboratorijski testi – najprej se določi MB frakcija CPK (kreatin fosfokinaza-MB) – miokardni delež celotne kreatin fosfokinaze (specifičen indikator razvoja miokardnega infarkta). Poleg tega se določijo srčni troponini (kvantitativna študija) in raven mioglobina.
Do danes so bili razviti še drugi novi indikatorji, ki pa še niso široko uporabljeni. To so protein, ki veže maščobne kisline, lahke verige miozina in glikogen fosforilaza BB.
Na predbolnišnični ravni se aktivno uporablja diagnostično imunokromatografsko testiranje (hitri testi), ki pomaga hitro določiti biomarkerje troponin, mioglobin in kreatin kinazo-MB. Rezultat hitrega testa je mogoče oceniti že v desetih minutah. [ 6 ]
EKG akutnega transmuralnega miokardnega infarkta
Klasična elektrokardiografska slika infarkta se kaže v pojavu patoloških Q-zobcev, katerih trajanje in amplituda sta višja od normalnih vrednosti. Poleg tega se v torakalnih odvodih rahlo poveča amplituda R-utripov.
Patološki zobci Q, ki jih izzove nekroza srčne mišice, se vizualizirajo 2–24 ur po začetku kliničnih manifestacij. Približno 6–12 ur po pojavu se elevacija segmenta ST umiri, zobci Q pa, nasprotno, postanejo intenzivnejši.
Nastanek patoloških Q-zarez je razložen z izgubo sposobnosti mrtvih struktur za električno vzbujanje. Postnekrotično stanjšanje sprednje stene levega prekata prav tako zmanjša njegov potencial, posledično pa pride do prednosti depolarizacijskih vektorjev desnega prekata in zadnje stene levega prekata. To povzroči začetno negativno odstopanje prekatnega kompleksa in nastanek patoloških Q-zobcev.
Zmanjšan depolarizacijski potencial odmrlega srčnega tkiva prispeva tudi k zmanjšanju amplitude R-utripov. Obseg in širjenje infarkta se ocenjujeta s številom odvodov z nenormalnimi Q-zobci in zmanjšano amplitudo R-zobca.
Globino nekroze ocenjujemo po razmerju med amplitudami Q in R utripov. Globlji Q in nižji R kažeta na izrazito stopnjo nekroze. Ker transmuralni miokardni infarkt neposredno prizadene celotno debelino srčne stene, R-zobci izginejo. Zabeležena je le negativna oblika plaka, imenovana QS-kompleks. [ 7 ]
Elektrokardiografski znaki transmuralnega miokardnega infarkta |
Elektrokardiogram (običajno v torakalnih odvodih) kaže nenormalne Q-zareze in QS komplekse. Iste spremembe so lahko prisotne pri endokarditisu z vpletenostjo miokarda, gnojnem in aseptičnem miokarditisu, kardiomiopatiji, progresivni mišični distrofiji in tako naprej. Pomembno je izvesti kvalitativno diferencialno diagnozo. |
Diferencialna diagnoza
Transmuralni miokardni infarkt se pogosto razlikuje od drugih vzrokov za sindrom bolečine za prsnico. To je lahko disekcijska anevrizma torakalne aorte, pljučna embolija, akutni perikarditis (predvsem virusne etiologije), intenziven radikularni sindrom. Med diagnozo specialist nujno upošteva prisotnost dejavnikov tveganja za aterosklerozo, posebnosti sindroma bolečine in njegovo trajanje, reakcijo bolnikovega telesa na uporabo analgetikov in vazodilatatorjev ter vrednosti krvnega tlaka. Ocenjujejo se rezultati objektivnega pregleda, elektrokardiograma, ehokardiograma in laboratorijskih preiskav. [ 8 ]
- Za disekcijsko aortno anevrizmo je značilen pojav bolečine, pogosteje med lopaticami. Bolečina kaže odpornost na nitrate, v anamnezi pa je tudi arterijska hipertenzija. V tem primeru ni očitnih elektrokardiografskih sprememb, indeksi srčnih markerjev so normalni. Prisotna je intenzivna levkocitoza in premik levega prekata v levo. Za razjasnitev diagnoze so dodatno predpisane ehokardiografija, aortografija s kontrastom in računalniška tomografija.
- Perikarditis zahteva skrbno analizo preteklih nalezljivih bolezni dihal. Bodite pozorni na spremembe bolečine pri vdihu in izdihu ali v različnih položajih telesa, šume trenja perikarda in nedinamične srčne označevalce.
- Ponovitev osteohondroze in pleksitisa spremlja bolečina na strani prsnice. Bolečina je odvisna od bolnikove drže in dihalnih gibov. Palpatorno se ugotovi točka ekstremnega občutka bolečine v območju sproščanja živčnih končičev.
- Za pljučno embolijo je značilna močnejša bolečina kot za transmuralni infarkt. Pogosto so prisotni paroksizmalna dihalna stiska, kolaps in rdečina zgornjega dela telesa. Elektrokardiografska slika je podobna infarktni leziji miokarda spodnje lokalizacije, vendar so na desni strani prisotni znaki akutne preobremenitve srčnih predelov. Med ehokardiografijo opazimo intenzivno pljučno hipertenzijo.
- Sliko akutnega trebuha spremljajo znaki draženja peritoneuma. Levkocitoza je močno izražena.
Transmuralni miokardni infarkt se razlikuje tudi od akutnega pankreatitisa, hipertenzivne krize.
Koga se lahko obrnete?
Zdravljenje transmuralni miokardni infarkt
Terapevtski posegi bi morali imeti naslednje zaporedne cilje:
- Lajšanje bolečin;
- Obnova oskrbe srčne mišice s krvjo;
- Zmanjšanje obremenitve miokarda in zmanjšanje njegove potrebe po kisiku;
- Omejitev velikosti transmuralnega fokusa;
- Preprečevanje razvoja zapletov.
Lajšanje bolečin omogoča izboljšanje bolnikovega počutja in normalizacijo živčnega sistema. Dejstvo je, da prekomerna živčna aktivnost, ki jo izzove huda bolečina, prispeva k povečanemu srčnemu utripu, povečanemu krvnemu tlaku in žilnemu uporu, kar dodatno poslabša obremenitev miokarda in poveča potrebo srčne mišice po kisiku.
Zdravila, ki se uporabljajo za odpravo sindroma bolečine, so narkotični analgetiki. Dajejo se intravensko.
Za obnovitev zadostne prekrvavitve miokarda se izvajajo koronarografija, tromboliza (trombolitična) terapija in aortokoronarni bypass.
Koronarografija se kombinira s stentiranjem ali balonsko angioplastiko, da se s stentom ali balonom obnovi prehodnost arterije in normalizira pretok krvi.
Trombolitična terapija pomaga tudi pri obnovi venskega (koronarnega) pretoka krvi. Postopek je sestavljen iz intravenskega injiciranja ustreznih trombolitičnih zdravil.
Aortokoronarni bypass je ena od kirurških možnosti za ponovno vzpostavitev in optimizacijo koronarne prekrvavitve. Med bypass operacijo kirurg ustvari obvodno žilno pot, ki omogoča pretok krvi v prizadeta področja miokarda. Ta operacija se lahko izvede kot nujni ali elektivni poseg, odvisno od situacije.
Za zmanjšanje srčne obremenitve in zmanjšanje hipoksije so predpisane naslednje skupine zdravil:
- Organski nitrati - prispevajo k odpravljanju bolečine, omejujejo širjenje nekrotičnega žarišča, zmanjšujejo smrtnost zaradi transmuralnega infarkta, stabilizirajo krvni tlak (sprva se dajejo intravensko kapalno, čez nekaj časa pa se prenesejo na tabletirano obliko zdravil);
- β-adrenoblokatorji - okrepijo učinek nitratov, preprečijo razvoj aritmij in zvišanega krvnega tlaka, zmanjšajo resnost miokardne hipoksije, zmanjšajo tveganje za fizične zaplete (zlasti rupturo prekata).
Če se pri bolniku pojavijo zapleti, kot so pljučni edem, kardiogeni šok, motnje srčne prevodnosti, se terapevtski režim prilagodi individualno. Zagotoviti je treba fizični in duševni mir.
Vsaka od faz zdravljenja bolnikov s transmuralnim infarktom se izvaja po določenih shemah in protokolih. Kot pomožna zdravila se lahko predpišejo:
- Antiagregacijska zdravila - zmanjšujejo agregacijo trombocitov, zavirajo nastanek krvnih strdkov. V večini primerov transmuralnega infarkta se bolnikom predpiše dvojna antitrombocitna terapija, ki je sestavljena iz sočasnega jemanja dveh različic antiagregacijskih zdravil eno leto.
- Zdravila, ki zavirajo angiotenzinsko konvertazo - pomagajo stabilizirati krvni tlak, preprečujejo deformacijo srca.
- Zdravila proti holesterolu (statini) – uporabljajo se za izboljšanje presnove lipidov, znižanje ravni lipoproteinov nizke gostote in holesterola – potencialnih označevalcev napredovanja ateroskleroze.
- Antikoagulanti - preprečujejo nastanek krvnih strdkov.
Zdravljenje z zdravili nujno dopolnjujejo splošni restavrativni ukrepi - zlasti zahteva skrbno upoštevanje počitka in počitka v postelji, spremembe v prehrani (terapevtska miza št. 10 IN) ter postopno širjenje telesne aktivnosti.
Prvih 24 ur po napadu mora bolnik ležati v postelji. Vprašanja o postopnem ponovnem začetku motorične aktivnosti se individualno obravnavajo z lečečim zdravnikom. Priporočljivo je izvajati dihalne vaje za preprečevanje pljučne staze.
Prehranski vnos je omejen, kar zmanjša kalorično vrednost na 1200-1500 kcal. Izključite živalske maščobe in sol. Jedilnik se razširi z rastlinsko hrano, izdelki, ki vsebujejo kalij, žiti, morskimi sadeži. Omejitev je tudi količina vnosa tekočine (do 1-1,5 litra na dan).
Pomembno: bolnik mora popolnoma prenehati s kajenjem (tako aktivnim kot pasivnim) in uživanjem alkohola.
Po transmuralnem infarktu je osebi prikazan obvezen pregled pri kardiologu. Sprva se opazovanje izvaja tedensko, nato dvakrat mesečno (prvih šest mesecev po napadu). Po šestih mesecih je dovolj, da kardiologa obiščete mesečno. Zdravnik opravi pregled, kontrolno elektrokardiografijo in obremenitvene teste. [ 9 ]
Kirurško zdravljenje
Kirurško zdravljenje transmuralnega infarkta je lahko odprto (z dostopom skozi rez na prsnem košu) in perkutano (vključuje sondiranje skozi arterijsko žilo). Druga tehnika se vse pogosteje uporablja zaradi svoje učinkovitosti, nizke travme in minimalnih zapletov.
Pogoste vrste perkutanih operacij:
- Vensko stentiranje je namestitev posebnega dilatacijskega elementa na območje zoženja žile. Stent je valjasta mrežica iz posebne plastike ali kovine. S pomočjo sonde se dostavi na potrebno žilno območje, kjer se razširi in pusti. Edini pomemben možen zaplet tega zdravljenja je lahko retromboza.
- Balonska žilna plastika je postopek, podoben stentiranju, vendar namesto mrežastega valja sonda dostavi poseben balonski okvir, ki se napihne, ko doseže želeno žilno območje, in razširi žilo, s čimer se obnovi normalen pretok krvi.
- Laserska eksimerna vaskularna plastika - vključuje uporabo optične sonde, ki ob pripeljitvi do prizadetega segmenta koronarne arterije prevaja lasersko sevanje. Žarki nato vplivajo na strdek in ga uničijo, zaradi česar se obnovi krvni obtok.
Praksa operacije na odprtem srcu je smiselna pri bolnikih s popolno arterijsko okluzijo, kadar stentiranje ni mogoče ali ob prisotnosti sočasnih koronarnih patologij (npr. srčnih napak). V takšni situaciji se izvede obvodna operacija, pri čemer se položijo obvodne žilne poti (z avtoimplantati ali sintetičnimi materiali). Operacija se izvede s srčnim zastojem in uporabo AIC ("umetnega krvnega obtoka") ali na delujočem organu.
Znane so naslednje vrste obvodov:
- Mamarokoronarna - notranja torakalna arterijska žila, ki je manj nagnjena k aterosklerotičnim spremembam in nima zaklopk kot vena, se uporablja kot shunt.
- Aortokoronarna - kot shunt se uporablja bolnikova lastna vena, ki je prišita na koronarno arterijo in aorto.
Vsaka operacija srca je potencialno nevaren poseg. Operacija običajno traja več ur. Prva dva dni bolnik ostane na oddelku za intenzivno nego pod stalnim nadzorom specialistov. Če ni zapletov, ga premestijo na redni oddelek. Posebnosti rehabilitacijskega obdobja se določijo individualno.
Preprečevanje
Preventivni ukrepi za preprečevanje razvoja transmuralnega infarkta so namenjeni zmanjšanju negativnega vpliva potencialnih škodljivih dejavnikov na človeško telo. Še posebej pomembno je preprečevanje ponovnega napada pri bolnih ljudeh. Poleg podpore z zdravili morajo upoštevati številna zdravniška priporočila, vključno s spremembami v prehrani, korekcijo telesne dejavnosti in življenjskega sloga.
Tako je lahko preventiva primarna (za ljudi, ki še nikoli niso imeli transmuralnega ali drugega infarkta) in sekundarna (za preprečevanje ponovitve miokardnega infarkta).
Če je oseba v skupini tveganja za razvoj kardiovaskularne patologije, so zanjo pripravljena naslednja priporočila:
- Povečajte telesno aktivnost.
Hipodinamija lahko povzroči številne srčno-žilne težave. Podpora srčnemu tonusu je še posebej potrebna za ljudi, starejše od 35–40 let. Srce lahko preprosto in učinkovito okrepite z vsakodnevno hojo, tekom, plavanjem in kolesarjenjem.
- Popolnoma opustite slabe navade.
Kajenje in pitje alkohola škodujeta vsakomur, ne glede na začetno zdravstveno stanje. Za ljudi s srčno-žilnimi boleznimi pa sta alkohol in cigarete kategorično prepovedana. In to niso le besede, ampak dokazano dejstvo.
- Jejte kakovostno in pravilno prehrano.
Prehrana je temelj našega splošnega zdravja in zdravja ožilja. Pomembno je, da uživamo čim manj ocvrte hrane, živalskih maščob, izdelkov s sintetičnimi nadomestki, transmaščob, velikih količin soli. Priporočljivo je razširiti prehrano z zelenjavo, zelenjavo, sadjem, oreščki, jagodičevjem, morskimi sadeži.
- Izogibajte se negativnim učinkom stresa, iščite več pozitivnih čustev.
Zaželeno se je, če je le mogoče, izogibati pretiranemu čustvenemu stresu in šokom. Ljudem, ki so nagnjeni k skrbi in tesnobi, ki situacije pogosto jemljejo "blizu srca", je priporočljivo jemanje pomirjeval (po posvetovanju z zdravnikom).
- Spremljajte odčitke krvnega tlaka.
Pogosto procese, ki vodijo do kasnejših krčev in blokade žilnega lumna, izzove zvišanje krvnega tlaka. Da bi se izognili takšnim zapletom, morate samostojno spremljati krvni tlak in pravočasno jemati antihipertenzivna zdravila, ki vam jih predpiše zdravnik.
- Nadzorujte raven sladkorja v krvi.
Bolniki s sladkorno boleznijo imajo težave s stanjem žilnih sten, ki zaradi bolezni postanejo bolj krhke in se zlahka zamašijo. Da bi preprečili razvoj patoloških intravaskularnih procesov, se je treba redno posvetovati z endokrinologom, se zdraviti in biti pod sistematičnim zdravniškim nadzorom (spremljati vrednosti krvnega sladkorja).
- Redno obiskujte kardiologa.
Osebe s tveganjem za razvoj transmuralnega infarkta ali drugih srčnih bolezni bi morale sistematično (1-2-krat letno) pregledati splošni zdravnik in kardiolog. To priporočilo je še posebej pomembno za bolnike, starejše od 40-45 let.
Sekundarna preventiva je namenjena preprečevanju razvoja ponavljajočega se napada transmuralnega infarkta, ki je lahko za bolnika usoden. Takšni preventivni ukrepi vključujejo:
- Obvestite svojega zdravnika o vseh sumljivih simptomih (tudi relativno neškodljivih);
- Upoštevanje zdravniških receptov in nasvetov;
- Zagotavljanje ustrezne telesne dejavnosti, prilagoditev prehrane in življenjskega sloga;
- Izbira vrste delovne dejavnosti, ki ne zahteva prekomernega fizičnega napora in je ne spremljajo psihoemocionalni pretresi.
Napoved
Patologije kardiovaskularnega aparata so najpogostejši dejavnik povečane umrljivosti. Transmuralni miokardni infarkt je najnevarnejši zaplet ishemične bolezni srca, ki ga kljub nenehnemu izboljševanju diagnostičnih in terapevtskih metod ni mogoče "zajeziti".
Preživetje po napadu je odvisno od številnih dejavnikov – najprej od hitrosti zdravstvene oskrbe, pa tudi od kakovosti diagnoze, splošnega zdravstvenega stanja in starosti osebe. Poleg tega je prognoza odvisna od obdobja hospitalizacije od trenutka začetka napada, obsega poškodbe srčnega tkiva, vrednosti krvnega tlaka itd.
Strokovnjaki najpogosteje ocenjujejo stopnjo preživetja na eno leto, sledijo tri, pet in osem let. V večini primerov, če bolnik nima ledvičnih bolezni in sladkorne bolezni, se triletna stopnja preživetja šteje za realno.
Dolgoročno prognozo v glavnem določata kakovost in popolnost zdravljenja. Največje tveganje za smrt je zabeleženo v prvih 12 mesecih po napadu. Glavni dejavniki smrti bolnika so:
- Ponovitev infarkta (najpogostejše);
- Kronična miokardna ishemija;
- Sindrom nenadne srčne smrti;
- Pljučna embolija;
- Akutna motnja krvnega obtoka v možganih (možganska kap).
Pravilno izvedeni rehabilitacijski ukrepi igrajo ključno vlogo pri kakovosti prognoze. Rehabilitacijsko obdobje mora slediti naslednjim ciljem:
- Zagotoviti vse pogoje za okrevanje organizma, njegovo prilagoditev standardnim obremenitvam;
- Izboljšati kakovost življenja in učinkovitost;
- Zmanjšajte tveganje za zaplete, vključno z ponovitvami.
Kakovostni rehabilitacijski posegi morajo biti zaporedni in neprekinjeni. Sestavljeni so iz naslednjih faz:
- Stacionarno obdobje - se začne od trenutka sprejema pacienta na intenzivno nego ali oddelek za intenzivno nego, nato pa - na kardiološki ali žilni oddelek (kliniko).
- Bivanje v rehabilitacijskem centru ali sanatoriju - traja do 4 tedne po srčnem infarktu.
- Ambulantno obdobje - vključuje ambulantno spremljanje pri kardiologu, rehabilitologu, inštruktorju LFK (eno leto).
Rehabilitacijo nato bolnik nadaljuje samostojno, doma.
Osnova uspešne rehabilitacije je zmerna in dosledna telesna aktivnost, katere shemo individualno pripravi zdravnik. Po določenih vajah specialist spremlja bolnikovo stanje in ga ocenjuje po številnih merilih (še posebej pomembni so tako imenovani "obremenitveni testi"). [ 10 ]
Poleg telesne dejavnosti rehabilitacijski program vključuje podporo z zdravili, korekcijo življenjskega sloga (spremembe prehrane, nadzor telesne teže, odpravo slabih navad, spremljanje presnove lipidov). Celostni pristop pomaga preprečiti razvoj zapletov in prilagoditi srčno-žilni sistem vsakodnevnim aktivnostim.
Za transmuralni miokardni infarkt je značilna najbolj neugodna prognoza, kar je razloženo s povečano verjetnostjo umrljivosti že v predbolnišnični fazi. Približno 20 % bolnikov umre v prvih štirih tednih po napadu.

