Medicinski strokovnjak članka
Nove publikacije
Ventrikulitis
Zadnji pregled: 04.07.2025

Vsa vsebina iLive je pregledana ali preverjena, da se zagotovi čim večja dejanska natančnost.
Imamo stroge smernice za pridobivanje virov in samo povezave do uglednih medijskih strani, akademskih raziskovalnih institucij in, kadar je to mogoče, medicinsko pregledanih študij. Upoštevajte, da so številke v oklepajih ([1], [2] itd.) Povezave, ki jih je mogoče klikniti na te študije.
Če menite, da je katera koli naša vsebina netočna, zastarela ali drugače vprašljiva, jo izberite in pritisnite Ctrl + Enter.
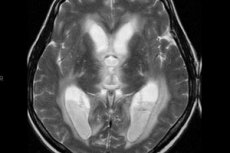
Če zdravnik diagnosticira ventrikulitis, to pomeni, da se je razvil zaplet, ki ogroža ne le zdravje, temveč tudi življenje bolnika. Patologija je vnetna reakcija, ki prizadene stene možganskih prekatov: gre za resno intrakranialno nalezljivo bolezen, ki se razvije pri bolnikih, ki trpijo zaradi različnih motenj osrednjega živčnega sistema – zlasti je lahko primarni problem travmatska poškodba možganov, intrakranialna operacija, infekcijske in vnetne bolezni. Stopnja umrljivosti zaradi zapletov je zelo visoka. [ 1 ]
Epidemiologija
Če upoštevamo statistične podatke o ventrikulitisu, lahko vidimo, da večina avtorjev omenja pogostost primerov bolezni, bodisi glede na njihov vzrok bodisi kot zaplete drugih patologij živčnega sistema. Ločene statistike o ventrikulitisu se ne vodijo.
Po podatkih Ameriškega centra za nadzor in preprečevanje bolezni so nalezljive lezije osrednjega živčnega sistema na enajstem mestu med vsemi bolnišničnimi okužbami, s stopnjo incidence 0,8 % (več kot 5,5 tisoč bolnikov letno).
Do danes je najbolj preučevana patogenetska vrsta bolezni ventrikulitis, ki se je razvil kot posledica postopka ventrikularne drenaže. V takih primerih se je ventrikulitis razvil pri 0–45 % bolnikov. Če upoštevamo pogostost razvoja zapletov glede na trajanje drenaže, je ta številka 11–12 bolnikov na tisoč dni drenaže. Hkrati se z leti število primerov postopoma zmanjšuje, kar je lahko posledica izboljšanja medicinskih manipulacij in diagnostičnih tehnik ter optimizacije kakovosti obdelave kirurških instrumentov.
Nekateri strokovnjaki so potegnili vzporednico med pojavom ventrikulitisa in meningoencefalitisa po nevrokirurških operacijah. Razširjenost teh patologij je po različnih virih 1–23 %: tako širok odstotni razpon je povezan z različnimi diagnostičnimi merili, ki se uporabljajo v raziskavah. Številne študije so upoštevale le tiste primere, v katerih so kulture cerebrospinalne tekočine pokazale rast določenih patogenih mikroorganizmov. [ 2 ]
Incidenca ventrikulitisa, povezanega s ventrikularnim katetrom (ali ventrikulitisa, povezanega z zdravstveno oskrbo), se giblje od 0 do 45 %, odvisno od tehnike vstavitve in zdravljenja (običajno manj kot 10 %).[ 3 ],[ 4 ]
Vzroki ventrikulitis
Ventrikulitis je nalezljiva bolezen. Pri novorojenčkih se okužba pojavi v maternici. Pri starejših bolnikih so vzroki najpogosteje naslednji:
- Odprte kraniocerebralne travmatske poškodbe, zlomi baze ali lobanjskega oboka, druge poškodbe, ki povzročajo poškodbe možganskega tkiva, ki se nahaja v periventrikularnem območju, pa tudi nastanek cerebrospinalnih fistul, skozi katere prodre okužba. Vnetna reakcija se razvije, ko patogena flora vstopi v ventrikularni prostor.
- Penetrirajoče poškodbe lobanje – zlasti strelne rane, prodiranje različnih tujih predmetov, kar povzroči prodiranje okužbe v možgansko tkivo.
- Možganski absces, lokaliziran v bližini ventrikularnega sistema. Ko se lezija spontano odpre, njena notranja gnojna vsebina izteče v ventrikel ali v periventrikularni prostor. Posledično se razvije ventrikulitis.
- Vnetje možganov, encefalitis, se lahko razširi na ventrikle - zlasti povzročitelji okužb vstopijo v ventrikularno votlino.
- Gnojno vnetje možganskih ovojnic. Spinalne možganske ovojnice tesno mejijo na subarahnoidni prostor, ki je napolnjen s cerebrospinalno tekočino in je del splošnega sistema cerebrospinalne tekočine. Patogena flora vstopi v hrbtenične poti, se širi skozi ventrikle in povzroča vnetni proces, kot je ventrikulomeningitis.
- Nevrokirurške operacije. V primeru kršitev aseptičnih pravil med operacijo na področju možganskih prekatov je možen vdor povzročitelja okužbe v prekatni prostor. To je mogoče ob nezadostni sterilizaciji kirurških instrumentov, kot so punkcijske igle, drenažni sistemi itd.
Povečani dejavniki tveganja za razvoj ventrikulitisa vključujejo primere travm in drugih poškodb lobanje, kirurške posege na možganih in intrauterino okužbo ploda (septični procesi). [ 5 ]
Dejavniki tveganja
V skupino tveganja za razvoj ventrikulitisa spadajo bolniki z naslednjimi značilnostmi:
- onkološke patologije, kronične hematološke motnje;
- odvisnost od drog, kronična odvisnost od alkohola;
- pogoste travmatske poškodbe možganov;
- endokrine motnje;
- stanja imunske pomanjkljivosti različnega izvora (genetske bolezni, okužba z virusom HIV, asplenija itd.);
- starost (nad 70 let). [ 6 ]
Dodatni dejavniki tveganja za razvoj ventrikulitisa vključujejo:
- pozen obisk zdravnika (kasneje tretji dan od trenutka, ko se je razvil patološki proces);
- nepravilno nudena prva pomoč v predbolnišnični fazi ali pomanjkanje potrebne pomoči;
- ateroskleroza možganskih arterij z znaki cerebrovaskularne insuficience na ozadju hipertenzije.
Če bolnik spada v eno od rizičnih skupin ali ima katerega od dejavnikov tveganja, potem to jasno kaže na veliko verjetnost hudega ali zapletenega poteka patologije, ki lahko zahteva nujno in kompetentno uporabo terapevtskih in rehabilitacijskih ukrepov. [ 7 ]
Pomembni dejavniki pri razvoju ventrikulitisa so:
- prisotnost krvi v ventriklih ali subarahnoidnem prostoru;
- prisotnost drugih sistemskih okužb;
- uhajanje cerebrospinalne tekočine, zlasti pri bolnikih s penetrirajočimi poškodbami glave;
- podaljšana drenaža možganskih prekatov in vnos pralnih tekočin vanje.
Mnogi strokovnjaki opozarjajo na vlogo pogostega odvzema cerebrospinalne tekočine s kateterizacijo za preiskavo pri razvoju ventrikulitisa. Po nekaterih podatkih, če kateterizacija traja več kot en teden, to znatno poveča verjetnost razvoja infekcijskega procesa. Vendar pa je vprašanje trajanja drenaže in potrebe po profilaktični zamenjavi katetra še vedno sporno. Nekateri avtorji predlagajo tuneliranje katetra, da bi zmanjšali tveganje za ventrikulitis od odprtine za sveder do območja izstopa iz kože. Priporočljivo je narediti vdolbino manj kot 50 mm od odprtine za sveder ali pa kateter izpeljati v predelu prsnega koša ali zgornjem segmentu sprednje trebušne stene. [ 8 ]
Patogeneza
Obstajajo različni načini, kako povzročitelj okužbe vstopi v možganske ventrikle. Tako se lahko razvoj ventrikulitisa začne kot posledica neposrednega vnosa patogenih mikroorganizmov iz zunanjega okolja. To se zgodi pri odprtih kraniocerebralnih poškodbah, med nevrokirurškimi operacijami – na primer, območje tveganja vključuje posege, kot je namestitev ventrikularne drenaže pri bolnikih s krvavitvami v lobanji, akutnim hidrocefalusom, spinalnim shuntom in drugimi operacijami z odprtim dostopom. Možno je tudi kontaktno širjenje okužbe med odpiranjem možganskega abscesa v ventrikularni sistem, hematogeno širjenje med kroženjem bakterij v krvnem obtoku, cerebrospinalna penetracija med povratnim tokom cerebrospinalne tekočine pri bolnikih s primarnim in sekundarnim meningitisom ali meningoencefalitisom.
Verjetno se povratni tok cerebrospinalne tekočine pojavi med transformacijo pulzirajočega gibanja cerebrospinalne tekočine zaradi poslabšanja elastičnosti intrakranialnih subarahnoidnih prostorov, kar je posledica vnetnih sprememb ali krvavitve. [ 9 ]
Navedeni mehanizem razvoja ventrikulitisa določa pogosto povezavo bolezni z vnetnim procesom v možganskih ovojnicah. [ 10 ]
Zaradi odprtja možganskega abscesa v ventrikularni sistem se pojavi tudi ventrikulitis. Pogosto pa se srečamo tudi z drugo, "zrcalno" varianto: pri zapletenem poteku ventrikulitisa se v sosednjih tkivih razvije žarišče encefalitisa z nastankom možganskega abscesa.
Simptomi ventrikulitis
Če se ventrikulitis razvije na ozadju penetrirajočih travmatičnih ali ranskih poškodb, bolnik doživi močno in nenadno splošno poslabšanje zdravja. Telesna temperatura se dvigne, kazalniki pa presežejo 38 °C. Podobna slika se opazi pri spontanem odprtju možganskega abscesa. Če so bolniki pri zavesti, se najpogosteje pritožujejo nad hudimi glavoboli in naraščajočo vznemirjenostjo. Opazi se znatno povečanje srčnega utripa (več kot 120-130 utripov na minuto), bledica ali rdečina kože (kar je še posebej opazno na obrazu), zasoplost, bruhanje, po katerem se stanje ne izboljša. Jasno je opredeljen meningealni sindrom.
Povečana motorična aktivnost (psihomotorna vznemirjenost) se nadomesti s tonično-kloničnimi ali kloničnimi napadi. Med napadi opazimo progresivno okvaro zavesti. Bolnik postane letargičen, zaviran, zaspan: stopnja stuporja se začne s postopnim prehodom v komatozno stanje. Bolnikovo telo je izčrpano, kar lahko spremlja rahlo znižanje temperature na raven subfibrilacije, pa tudi zmanjšanje intenzivnosti meningealnih manifestacij.
Če se ventrikulitis pri novorojenčku razvije kot posledica intrauterine okužbe, gre za serozni vnetni proces, ki ga ne spremljajo nobeni klinični znaki. Patologijo ugotovimo z ultrazvočno diagnostiko. Ko se patologija razvije kot septični zaplet, patognomonskih simptomov ni, vendar se stanje otroka znatno poslabša. [ 11 ]
Začetna klinična slika razvoja ventrikulitisa se hitro pokaže, saj se razvija dobesedno "pred našimi očmi". Značilni so hud difuzni glavobol, napadi bruhanja ob odsotnosti slabosti in olajšanja. Splošno zdravstveno stanje se hitro poslabša. Huda stanja spremljajo pogoste spremembe obdobij vznemirjenosti in apatije, konvulzivni napadi, pojav halucinacij in oslabljene zavesti, razvoj stuporja in kome.
Za patognomonske znake ventrikulitisa veljajo naslednji znaki:
- hiperestezija (povečana občutljivost);
- mišično-tonični simptomi;
- sindrom bolečine.
Povečana občutljivost med razvojem ventrikulitisa je povečanje zvočne, svetlobne in taktilne občutljivosti. Izrazit mišično-tonični znak je togost okcipitalnih mišic (povišan tonus), ki jo lahko ugotovimo s pasivnim nagibanjem glave s poskusom, da bi bolnikovo brado približali prsnemu košu. Stanje mišične hipertoničnosti lahko ugotovimo tudi z nenavadno držo bolnika, ki leži na boku, upogne hrbet in vrže glavo nazaj, upogne in pritisne noge k trebuhu.
Sindrom bolečine prizadene glavo, oči in se opazi na izstopnih točkah trigeminalnega živca, v okcipitalnem predelu in ličnicah. [ 12 ]
Ventrikulitis pri novorojenčkih
Diagnoza in zdravljenje prirojenih anomalij osrednjega živčnega sistema z razvojem ventrikulitisa je v medicini zelo pomembno vprašanje, saj je ta patologija v zadnjih letih postala vse pogostejša. Gnojni ventrikulitis je še posebej hud intrakranialni zaplet, ki ga povzroči vdor mikroflore v možganske ventrikle. Za to patologijo ni značilne CT slike. Odkrijemo jo lahko, ko absces prebije ventrikle, ko nastane cerebrospinalna fistula, ki komunicira s ventrikli, ali na podlagi kliničnih in likvorskih manifestacij. [ 13 ]
Razvoj gnojnega meningoencefalitisa in ventrikulitisa je možen pri progresivnem notranjem okluzivnem hidrocefalusu. Zaplet se lahko kaže kot posledica ascendentne okužbe v kombinaciji prirojene okvare osrednjega živčnega sistema z okuženo spinalno kilo ali v izoliranem hidrocefalusu z generalizacijo meningoencefalitisa.
Značilni klinični znaki hidrocefalusa in ventrikulitisa so hitra rast obsega glave, spastična tetrapareza, žive meningealne manifestacije, dolgotrajna stabilna hipertermija. Pri sočasni prisotnosti cerebrospinalnih kil simptome dopolnjujejo spodnja parapareza, disfunkcija medeničnih organov s prisotnostjo napete hernialne vrečke.
Potek vnetnega procesa je običajno hud, ob ozadju hude nevrološke insuficience. Glede na kompleksnost zdravljenja, stopnjo umrljivosti in resnost invalidnosti bi morala biti pomembna točka izboljšanje preventivnih ukrepov med načrtovanjem nosečnosti. Pomembno je izvajati kvalificirano prenatalno diagnostiko in po potrebi postopno zdravljenje v prvih mesecih otrokovega življenja, preden se pojavijo zapleti in dekompenzirana stanja. To je priporočljivo izvajati le v specializirani nevrokirurški kliniki ali oddelku.
Nevrosonografija velja za najbolj informativno presejalno metodo za morfološko določanje možganskih lezij pri otrocih v neonatalnem obdobju. Nevrosonografija ima največjo diagnostično vrednost pri prepoznavanju prirojenih anomalij centralnega živčnega sistema, notranjega hidrocefalusa, periventrikularnih krvavitev in levkomalacije v fazi nastanka cist. [ 14 ]
Obrazci
Prve informacije o obstoju ventrikulitisa so bile pridobljene pred skoraj sto leti. Objavil jih je Američan, specialist za patohistologijo S. Nelson. Malo prej so bile postavljene domneve o pripadnosti granularnega ependimatisa kroničnim lezijam možganskega ependima: patologija se po mnenju zdravnikov lahko razvije kot zaplet tuberkuloze, sifilisa, kronične alkoholne zastrupitve, ehinokokoze, senilne demence in drugih kroničnih patologij centralnega živčnega sistema. Pomembna so bila dela dr. Kaufmana, ki je verjel, da so primarni dejavniki razvoja bolezni travmatične in alkoholne lezije ter akutni infekcijski procesi.
Nelsonovi opisi bolezni vključujejo analizo kronične oblike hidrocefalusa. Zdravnik je še posebej poudaril težave pri določanju etiologije granularnega ependimatitisa, saj ima lahko patologija tako vnetno kot nevnetno naravo. [ 15 ]
Kasneje so se v medicini za označevanje bolezni uporabljali še drugi izrazi - zlasti se omenjajo ependimatiti, ependimitis, intraventrikularni absces, ventrikularni empiem in celo tako imenovani "piocefalus". Po predpostavki o razvoju vnetnega procesa znotraj žil je dr. A. Zinčenko (pred približno petdesetimi leti) v medicinsko uporabo uvedel izraz horioependimatitis. Poleg tega so bile opredeljene naslednje vrste bolezni:
- nespecifični ventrikulitis (alergijska, infekcijska, virusna, sinusogena, tonzilogena, revmatična, otogena, posttravmatska in intoksikacijska patologija);
- specifični ventrikulitis (tuberkulozna, sifilitična, parazitska patologija).
Potek bolezni je bil razdeljen na akutno, subakutno in kronično fazo.
Glede na kakovost cerebrospinalne dinamike so začeli razlikovati naslednje vrste patologije:
- okluzivni ventrikulitis na ozadju obliteracije cerebrospinalnih tekočinskih prehodov;
- neokluzivni ventrikulitis v fazi hipersekrecije ali hiposekrecije (fibrosklerotična varianta s hipotenzijo).
Kasneje se ime ependimatitis v medicinskih krogih skoraj ni omenjalo. Izraz "ventrikulitis" je postal veliko bolj razširjen in se lahko razvije v naslednjih oblikah:
- primarna oblika, ki jo povzroči neposreden prodor okužbe v ventrikularne strukture - na primer med penetrirajočimi poškodbami in ranami, kirurškimi posegi;
- sekundarna oblika, ki se pojavi, ko patogeni mikroorganizmi vstopijo iz obstoječega žarišča v telesu - na primer z meningoencefalitisom, možganskim abscesom.
Zapleti in posledice
Ko se razvije vnetni proces v ventrikularnem sistemu – ventrikulitis – gnoj vstopi v cerebrospinalno tekočino. Posledično cerebrospinalna tekočina postane bolj viskozna in njen krvni obtok je moten. Stanje se poslabša, če so kanali cerebrospinalne tekočine zamašeni z nabiranjem gnojnih mas. Intrakranialni tlak se poveča, možganske strukture se stisnejo in razvije se možganski edem.
Ko se vnetni proces razširi na četrti prekat, se votlina slednjega razširi in razvijajoči se hidrocefalus povzroči stiskanje sosednjega možganskega debla. Prizadeti so vitalni centri, lokalizirani v podaljšani hrbtenjači in ponsu. Povečan tlak vodi do dihalne in kardiovaskularne disfunkcije, kar znatno poveča tveganje za smrt bolnika. [ 16 ]
Najhujša posledica ventrikulitisa je smrt. V drugih primerih sta možni invalidnost in demenca.
Okrevani bolniki lahko občutijo preostale učinke v obliki astenije, čustvene nestabilnosti, kroničnih glavobolov in intrakranialne hipertenzije.
Potrebni pogoji za uspešno zdravljenje bolnikov z ventrikulitisom:
- pravočasni in celoviti diagnostični ukrepi z ustrezno in kompetentno terapijo;
- individualen in celosten pristop;
- popolna sanacija primarnega infekcijskega žarišča. [ 17 ]
Diagnostika ventrikulitis
Glavno diagnostično merilo za ventrikulitis je pozitiven pokazatelj okužbe v cerebrospinalni tekočini ali prisotnost vsaj dveh značilnih simptomov bolezni:
- vročinsko stanje s temperaturo nad 38 °C, glavoboli, meningealni znaki ali simptomi prizadetosti možganskih živcev;
- spremembe v sestavi cerebrospinalne tekočine (pleocitoza, povečana vsebnost beljakovin ali zmanjšana vsebnost glukoze);
- prisotnost mikroorganizmov med mikroskopskim pregledom cerebrospinalne tekočine, obarvane po Gramu;
- izolacija mikroorganizmov iz krvi;
- pozitiven diagnostični laboratorijski test cerebrospinalne tekočine, krvi ali urina brez odkritja kulture (lateks aglutinacija);
- diagnostični titer protiteles (IgM ali štirikratno povečanje titra IgG v parnih serumih).
Odločilnega diagnostičnega pomena so klinične in nevrološke značilnosti ventrikulitisa ter rezultati laboratorijskih preiskav. Med računalniško tomografijo je mogoče ugotoviti rahlo povečanje gostote cerebrospinalne tekočine, kar je posledica prisotnosti gnoja in detritusa, ter periventrikularno zmanjšanje gostote kot posledica edema vnetno spremenjenega ependima iz subependimalne plasti. [ 18 ]
V mnogih primerih diagnozo ventrikulitisa potrdimo z odkrivanjem paraventrikularne lokalizacije področij uničenja možganov, ki komunicirajo z ventrikularno votlino, v kombinaciji z drugimi simptomi. [ 19 ]
Optimalna metoda za nevrovizualizacijo ventrikulitisa je slikanje možganov z magnetno resonanco z uporabo DWI, FLAIR in T1-WI s kontrastom. Najpogosteje je mogoče med MRI diagnostiko pacienta v vodoravnem položaju odkriti intraventrikularni detritus in gnoj, s pretežno lokalizacijo v območju okcipitalnih rogov ali trikotnikov stranskih prekatov, včasih v četrtem prekatu. Dodaten MRI znak ventrikulitisa je prisotnost okrepljene konture ventrikularne sluznice (značilno za 60 % primerov). Obstajajo tudi znaki horoidnega pleksitisa, vključno z nejasnim signalom zamegljenosti meja povečanega horoidnega pleksusa.
V zgodnjem otroštvu se nevrosonografija uporablja kot glavna diagnostična metoda: slika ventrikulitisa je po znakih podobna tisti, ki jo opazimo pri računalniški tomografiji ali magnetni resonanci:
- povečana ehogenost cerebrospinalne tekočine in odkrivanje drugih ehogenih vključkov zaradi prisotnosti gnoja in detritusa;
- povečana ehogenost in odebelitev ventrikularnih sten (zlasti zaradi usedlin fibrina);
- povečana ehogenost horoidnega pleksusa z zamegljenostjo in deformacijo obrisov. [ 20 ]
Testi vključujejo preiskave krvi in cerebrospinalne tekočine:
- vsebnost glukoze v cerebrospinalni tekočini je manjša od 40 % vsebnosti glukoze v plazmi (manj kot 2,2 mmol na liter);
- vsebnost beljakovin v cerebrospinalni tekočini se poveča;
- mikrobiološka kultura cerebrospinalne tekočine je pozitivna ali pa je patogen odkrit v razmazu cerebrospinalne tekočine (z barvanjem po Gramu);
- Citoza cerebrospinalne tekočine se opazi pri ravni nevtrofilcev 50 % ali več celotne vsebine;
- v krvi opazimo levkocitozo s premikom pasov;
- raven C-reaktivnega proteina v plazmi se poveča. [ 21 ]
Etiologija bolezni se ugotovi z izolacijo patogena v kulturi med bakteriološkim sejanjem cerebrospinalne tekočine in krvi. Nujno je treba upoštevati trajanje in atipičnost rasti kulture. Serološki testi (RSK, RNGA, RA) vključujejo preučevanje parnih serumov v dvotedenskih intervalih. [ 22 ]
Instrumentalna diagnostika vključuje računalniško ali magnetno resonanco, nevrosonografijo in lumbalno punkcijo. Encefalografija se uporablja za oceno funkcionalnega stanja možganov in obsega poškodbe živčnega tkiva. Elektronevromiografija prikazuje resnost poškodbe prevodnih živčnih poti, če ima bolnik parezo ali paralizo.
Diferencialna diagnoza
Ko se na MRI odkrije intraventrikularni hiperintenzivni signal, se izvede diferencialna diagnostika ventrikulitisa z intraventrikularno krvavitvijo. Klinična praksa kaže, da se v relativno redkih primerih odkrije patološki hiperintenzivni signal:
- v 85 % primerov z načinom FLAIR;
- v 60 % v načinu T1-VI s kontrastom;
- v 55 % primerov – v načinu DVI. [ 23 ]
Pomembno je upoštevati, da so pri bolnikih s hidrocefalusom brez infekcijskih zapletov opažena tudi območja periventrikularne hiperintenzivnosti mejnega tipa, kar je povezano s transependimalno migracijo cerebrospinalne tekočine in nastankom periventrikularnega edema. [ 24 ]
Koga se lahko obrnete?
Zdravljenje ventrikulitis
Najpomembnejši ukrep pri zdravljenju ventrikulitisa je antibiotična terapija. Da bi bilo takšno zdravljenje čim bolj učinkovito, se za začetno terapevtsko fazo izbere nabor zdravil, pri čemer se upošteva domnevni vzrok bolezni in mikrobiološki kazalniki. Zdravnik določi najprimernejši odmerek in pogostost dajanja antibiotikov. [ 25 ]
Racionalno predpisovanje zdravil vključuje določanje etiološkega dejavnika bolezni in določanje občutljivosti izolirane kulture mikroorganizma na antibiotike. Bakteriološke metode pomagajo določiti povzročitelja po 2-3 dneh od trenutka odvzema materiala. Rezultat občutljivosti mikroorganizmov na antibakterijska zdravila je mogoče oceniti po nadaljnjih 24-36 urah. [ 26 ]
Antibakterijsko zdravljenje bolnikov z ventrikulitisom je treba začeti čim prej, ne da bi izgubljali čas s čakanjem na rezultate instrumentalne diagnostike in pregleda cerebrospinalne tekočine, takoj po odvzemu krvi za sterilnost. Odmerki antibiotikov so določeni kot najvišji dovoljeni. [ 27 ]
Empirično zdravljenje ventrikulitisa nujno vključuje uporabo vankomicina v kombinaciji s cefepimom ali ceftriaksonom. Če je bolnik starejši od 50 let ali če je bolezni predhodilo stanje imunske pomanjkljivosti, se kot adjuvantno zdravilo predpiše amikacin. [ 28 ]
Alternativni režim, primeren za bolnike s hudimi alergijskimi reakcijami na β-laktamske antibiotike, vključuje uporabo moksifloksacina ali ciprofloksacina v kombinaciji z vankomicinom. Bolniki, starejši od 50 let ali bolniki z imunsko pomanjkljivostjo, dodatno prejemajo trimetoprim/sulfometoksazol. [ 29 ]
Približno 15 minut pred prvim dajanjem antibakterijskega zdravila je treba dati injekcijo deksametazona v odmerku 0,15 mg na kilogram telesne teže. Če se med mikroskopijo usedline cerebrospinalne tekočine odkrijejo grampozitivni diplokoki ali se v krvi ali cerebrospinalni tekočini odkrije pozitivna reakcija lateksne aglutinacije na pnevmokoke, se dajanje deksametazona nadaljuje vsakih 6 ur 2-4 dni v enakem odmerku. V drugih primerih se deksametazon ne sme uporabljati. [ 30 ]
Ventrikulitis lahko zahteva dodatno intraventrikularno dajanje antibakterijskih zdravil. Zato vankomicin, kolistin in aminoglikozidi veljajo za varna in učinkovita zdravila za ta namen. Polimiksin B velja za optimalno možnost. Odmerek se določi empirično, pri čemer se upošteva doseganje zahtevane terapevtske vsebnosti zdravila v cerebrospinalni tekočini. [ 31 ]
Možno je epiduralno dajanje naslednjih zdravil:
- Vankomicin 5-20 mg na dan;
- Gentamicin 1-8 mg na dan;
- Tobramicin 5-20 mg na dan;
- Amikacin 5-50 mg na dan;
- Polimiksin B 5 mg na dan;
- Kolistin 10 mg na dan;
- Kvinupristin ali Dalfopristin 2-5 mg na dan;
- Teikoplanin 5–40 mg na dan.
Vsi β-laktamski antibiotiki, zlasti penicilini, cefalosporini in karbapenemi, niso primerni za subarahnoidno uporabo, ker povečajo aktivnost napadov.
Kombinacija intravenske in intraventrikularne aplikacije antibiotikov je vedno bolj zaželena in učinkovita. [ 32 ]
Ko so rezultati preiskave cerebrospinalne tekočine in odpornosti mikrobne flore na antibiotično terapijo pripravljeni, zdravnik popravi antibakterijsko zdravljenje z izbiro zdravila, na katerega so mikroorganizmi še posebej občutljivi. [ 33 ]
Učinek antibiotične terapije se ocenjuje glede na klinične in laboratorijske kazalnike:
- oslabitev in izginotje kliničnih simptomov;
- odprava zastrupitve;
- stabilizacija laboratorijskih diagnostičnih kazalnikov;
- "čistost" ponovljenih kultur cerebrospinalne tekočine.
Poleg antibiotične terapije se bolnikom z ventrikulitisom pogosto izvaja drenaža možganskih prekatov, da se odpravi akutni hidrocefalus, ki nastane kot posledica zapore hrbtenjačnega kanala z gnojem in detritusom. Pomembno je, da med postopkom skrbno upoštevate pravila asepse in antisepse, redno menjate obloge, zdravite drenažna območja in zagotovite čistočo priključkov in posod za cerebrospinalno tekočino. [ 34 ]
Trajanje zdravljenja bolnikov se določi glede na vrsto patogena:
- vsaj dva tedna za pnevmokoke;
- en teden za streptokoke skupine B;
- tri tedne za enterobakterije.
Med zdravljenjem se izvaja ocena klinične in laboratorijske učinkovitosti.
Če je antibiotična terapija neučinkovita, je dva tedna po začetku zdravljenja priporočljiva endoskopska operacija za revizijo prekatov z uporabo elastičnega endoskopa in izpiranjem sistema z Ringerjevo raztopino ali drugimi podobnimi zdravili. Endoskopijo je mogoče ponoviti: postopek se ponovi, če v treh tednih po prejšnjem posegu ni pozitivne dinamike. [ 35 ]
Ves čas bivanja osebe v bolnišnici zdravniki spremljajo vitalne znake in jih vzdržujejo na optimalni ravni s pomočjo stalne in skrbne infuzije fizioloških raztopin. Spremljajo tudi kakovost diureze. Za preprečevanje izčrpanosti zagotavljajo parenteralno prehrano in izvajajo higiensko oskrbo.
Dodatna simptomatska terapija za ventrikulitis vključuje:
- korekcija hipoksičnih stanj (umetno prezračevanje);
- ukrepi proti šoku (kortikosteroidi, heparin, frakseparin, gordoks, kontrikal);
- skrbno razstrupljanje (Infucol, Heisteril, sveže zamrznjena plazma, albumin);
- zdravljenje dehidracije in lajšanje edema (manitol, 40% raztopina sorbitola, Lasix);
- izboljšanje presnovne in nevrovegetativne zaščite možganskih struktur (Nootropil, Cavinton, Trental, Actovegin);
- nadomestilo stroškov energije (Moriamin, Poliamin, Lipofundin itd.).
Za lajšanje bolečin se uporabljajo analgetiki (vključno z narkotičnimi) in nesteroidna protivnetna zdravila.
Preprečevanje
Sodobna nevrokirurgija vključuje uporabo ventrikularnih katetrov, prepojenih z antibakterijskimi sredstvi (impregnacijska metoda), kar pomaga zmanjšati tveganje okužbe med drenažo. Kot kaže praksa, uporaba takšnih katetrov hkrati s skrbnim upoštevanjem drugih preventivnih ukrepov pomaga zmanjšati tveganje okužbe na skoraj 0 %. [ 36 ], [ 37 ], [ 38 ]
Razvoj ventrikulitisa je mogoče preprečiti. Za to je treba pravočasno zdraviti otorinolaringološke in zobozdravstvene patologije, se izogibati poškodbam in stiku z okuženimi ljudmi, krepiti imunski sistem ter se izogibati zastrupitvam in stresu. [ 39 ], [ 40 ]
Napoved
Po podatkih strokovnjakov se stopnja umrljivosti pri bolnikih s post-drenažnim ventrikulitisom giblje od 30 do 40 %. Pri bolnikih različnih starosti, ki so bili podvrženi nevrokirurškim operacijam z zapleti v obliki meningitisa ali ventrikulitisa, je bila v skoraj 80 % primerov opažena neugodna klinična prognoza, vključno z:
- v več kot 9 % primerov je bila opažena smrt bolnika;
- v več kot 14 % primerov se je razvilo vztrajno vegetativno stanje;
- Skoraj 36 % bolnikov je razvilo hude patološke spremembe;
- V skoraj 20 % primerov so opazili zmerne patološke spremembe.
Več kot 20 % bolnikov si je dobro opomoglo, 60 % otrok pa je pokazalo pozitivno dinamiko. Najbolj neugodna prognoza se je večinoma nanašala na ljudi, starejše od 46 let, ki so kazali fokalno nevrološko sliko ali stopnjo zavesti manjšo od 14 točk po Glasgowski lestvici kome. Slaba prognoza je bila povezana s primeri, v katerih je bilo potrebno umetno prezračevanje pljuč.
Na splošno je pri bolnikih z ventrikulitisom različnega izvora (vključno s postdrenažnim in drugimi možnostmi razvoja) stopnja umrljivosti približno 5 %. Izjemno neugodna prognoza je opažena, če se ventrikulitis pojavi kot posledica penetracije multirezistentne mikroflore. Na primer, če je prizadeta z Acinetobacter baumannii, je stopnja umrljivosti, tudi pri sistemski uporabi kolistina, večja od 70 %. Število smrtnih primerov v takšni situaciji je mogoče znatno zmanjšati z dopolnjevanjem sistemskega zdravljenja z intraventrikularno uporabo kolistina.
Zgornji kazalniki odražajo prognostične podatke tujih avtorjev. V postsovjetskih državah so takšne informacije nezadostne zaradi pomanjkanja resnih raziskav na to temo. Obstaja le splošen statistični kazalnik smrtnih izidov pri bolnikih z ventrikulitisom, ki znaša od 35 do 50 % in več.
Sklepamo lahko, da je ventrikulitis problem, ki zahteva celovito preučevanje. To je potrebno tako za preprečevanje razvoja patologije kot za njeno uspešno zdravljenje.

