Medicinski strokovnjak članka
Nove publikacije
HPV tipa 45: kaj je in kako nevaren je?
Zadnji pregled: 04.07.2025

Vsa vsebina iLive je pregledana ali preverjena, da se zagotovi čim večja dejanska natančnost.
Imamo stroge smernice za pridobivanje virov in samo povezave do uglednih medijskih strani, akademskih raziskovalnih institucij in, kadar je to mogoče, medicinsko pregledanih študij. Upoštevajte, da so številke v oklepajih ([1], [2] itd.) Povezave, ki jih je mogoče klikniti na te študije.
Če menite, da je katera koli naša vsebina netočna, zastarela ali drugače vprašljiva, jo izberite in pritisnite Ctrl + Enter.
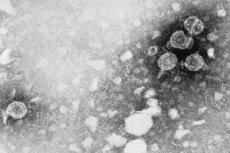
Po večjem delu življenja si človek do 50. leta starosti običajno nabere kar nekaj različnih bolezni. Nekatere so posledica slabe prehrane, nezdravega načina življenja, slabih navad itd., druge pa nastanejo pod vplivom različnih virusov in okužb, ki vstopijo v človeško telo in parazitirajo v njem. Nekatere vrste takšnih virusov, na primer HPV tipa 45, prvič opisan leta 1987, pa izzovejo razvoj življenjsko nevarnih zdravstvenih patologij, ki jih običajno imenujemo onkološke. In ker so zaščiteni le tisti, ki so opozorjeni in imajo informacije, bomo poskušali bralcu zagotoviti čim več potrebnih informacij o tako zahrbtnem virusu.
Kako nevaren je HPV tip 45?
HPV je okrajšava za patogeni dejavnik, ki ga poznamo kot humani papiloma virus ali papilomavirus. Prisoten je v telesu velikega števila ljudi, saj se lahko precej hitro prenaša z osebe na osebo.
Papilomavirus je vzrok za kožne izrastke, ki jih ljudje imenujejo bradavice. Zdi se, da v tem ni nič nevarnega, saj bradavice ne škodujejo zdravju, povzročajo le nekaj fizičnega in psihičnega nelagodja. Vendar ni tako preprosto.
Dejstvo je, da ima humani papiloma virus veliko različic, od katerih vsaka drugače vpliva na zdravje ljudi (po različnih virih od 100 do 600 sevov, zato jih je bilo treba oštevilčiti). Zaradi tega so bile različne vrste virusa razdeljene v 4 razrede, ki kažejo, kako nevarna je določena različica za ljudi.
Najvarnejši neonkogeni razred HPV vključuje tipe 1, 2, 4, 5, 7, 10, 28, 41, 53 in nekatere druge. Ti virusi povzročajo pojav vulgarnih, ravnih in plantarnih bradavic na telesu, ki se praktično ne degenerirajo v maligne neoplazme.
Tipi HPV 3, 6, 11, 13, 32, 42, 44 in nekateri drugi veljajo za predstavnike razreda z nizkim onkogenim tveganjem. To pomeni, da se patologija, povezana s temi virusi, odkrita v zgodnjih fazah, ob pravočasnem in učinkovitem zdravljenju ne razvije v onkološki problem. Sicer pa tveganje za razvoj raka še vedno obstaja.
HPV 30, 35, 52 in več drugih tipov spadajo v razred s srednjim onkogenim tveganjem. Te vrste virusa ne vodijo vedno do raka, vendar se pod vplivom neugodnih dejavnikov sčasoma bolezen zelo verjetno razvije v maligno obliko.
Virusi 16, 18, 31, 33, 39, 45, 50 in nekatere druge vrste veljajo za visoko onkogene dejavnike. Prisotnost teh virusov v človeškem telesu je zelo nevarna zaradi velike verjetnosti razvoja onkoloških patologij.
Bodimo iskreni, prisotnost HPV tipa 45 v telesu za več desetkrat poveča tveganje za preobrazbo benignih novotvorb v maligne, čeprav sta v tem pogledu najbolj onkogena tipa 16 in 18 (na primer, HPV tipa 45 odkrijemo le v 5 % primerov raka materničnega vratu). Vendar to ni razlog za paniko, saj od trenutka, ko virus vstopi v telo, do začetka procesa malignizacije celic običajno mine več kot eno leto. In tudi takrat se degeneracija celic v tem primeru pojavi le pod ustreznimi pogoji.
HPV tipa 45 je eden od virusov, ki lahko pri ženskah povzroči patološko degeneracijo celic vaginalne sluznice in materničnega vratu. To pomeni, da postane eden glavnih vzrokov za raka materničnega vratu, zlasti raka materničnega vratu. Vendar ne mislite, da bo virus, ko enkrat vstopi v telo, takoj povzročil razvoj raka. To je dolgotrajen proces, ki poteka v več fazah, od primarne okužbe bazalne plasti epitelija do nepopravljivih sprememb v njegovi strukturi, ko se celice začnejo nenadzorovano deliti, s čimer se poveča število patogenih klonov. Od trenutka okužbe z virusom do pojava malignih neoplazem na ozadju zmanjšane imunosti lahko mine približno 10 let.
Če torej redno opravljate zdravniške preglede in zdravnika opozorite na pojav sumljivih simptomov, kot so pojav bradavic in kondilomov na telesu, vnetni procesi v notranjih ženskih spolnih organih itd., lahko preprečite prehod bolezni v maligno obliko.
Ko papilomavirus enkrat vstopi v človeško telo, tam ostane dolgo časa. Skoraj nemogoče ga je odstraniti iz telesa, ker virus prodre v celične strukture in tam dolgo časa živi. Da bi preprečili razvoj bolezni, ki jih povzroča HPV, je dovolj, da virus uvedemo v neaktivno stanje, pri čemer upoštevamo nadaljnje ukrepe, ki preprečujejo njegovo vrnitev v aktivno fazo.
V nekaterih primerih virus po določenem času ni bil zaznan v telesu niti brez zdravljenja. Če pa je bil diagnosticiran 3 ali večkrat na leto zaradi poslabšanja bolezni, se tveganje za razvoj epitelijskega raka poveča za več kot 10-krat.
Struktura HPV tipa 45
Človeški papiloma virus se pojavlja v obliki zelo majhnih sferičnih oblik. Premer molekule HPV ne presega 55 nm. Molekule imajo preprosto strukturo: jedro, ki vsebuje obročasto zaprto DNK, sestavljeno iz dveh verig, in beljakovinsko lupino (kapsido).
DNK papilomavirusa vsebuje dve vrsti genov: zgodnje, označene s črko E, in pozne, označene s črko L. E-geni so odgovorni za prenos genetskih informacij (replikacijo genoma) in celične modifikacije, L-geni (regiji genoma L1 in L2) pa sodelujejo pri tvorbi celične membrane. Med tema regijama se nahaja regija dolgoročnega nadzora (LCR), ki uravnava sintezo virusnih beljakovin.
Proteina E6 in E7 veljata za odgovorna za nastanek malignih neoplazem. Sposobna sta se vezati na gene, ki tvorijo tumorje (p53 in Rb), kar povzroči transformacijo celic in njihovo nenadzorovano delitev. Poleg tega se pri visoko onkogenih virusih takšna vezava odvija aktivneje.
Razvrstitev HPV po tipu temelji na dejstvu, da imajo različni sevi virusa različna zaporedja genov E6 in L1, zaradi česar se njihovo vedenje bistveno razlikuje: nekateri se v življenju osebe nikakor ne manifestirajo, drugi povzročajo pojav benignih neoplazem, tretji, kot je HPV tipa 45, pa izzovejo prehod slednjih v maligno obliko, prodrejo v strukturo zdravih celic telesa in postopoma povzročijo njihovo malignost.
Življenjski cikel katerega koli virusa temelji na preživetju. In da bi to dosegel, mora reproducirati veliko podobnih molekul z enakimi lastnostmi (proces replikacije). Virus sam ne more živeti, zato, ko prodre v živi organizem, začne iskati gostiteljsko celico, s katero tvori eno skupno stvar. Beljakovinska lupina virusa se lahko veže na specifične beljakovine lupine gostiteljske celice, kjer tvori majhno režo, skozi katero prodre v notranjost. Na podlagi materiala gostiteljske celice virus tvori svoje potomce.
Replikacija celic poteka v dveh fazah: najprej se kromosomski nabor podvoji, nato pa se celica sama razdeli na materino in hčerinsko molekulo. Ko se celica deli, hčerinska molekula pridobi lastnosti materine molekule.
Poškodba celične DNK se lahko pojavi v obeh fazah in to velja za naravno nesrečo. Celični program je takšen, da se pri različnih poškodbah proces replikacije prekine, v tem času pa gena p53 in Rb začneta popravljati napake. Pritrditev virusnih onkoproteinov E6 in E7 nanju moti proces, celična delitev pa se konča z malignimi mutacijami.
Načeloma, medtem ko virus ne najde gostiteljske celice, so proteina E6 in E7 pod nadzorom drugih proteinov zgodnje in kontrolne regije. Ko pa pridejo v drugo okolje, onkoproteini izgubijo nadzor in začnejo aktivno sintetizirati sebi lastno vrsto. Sčasoma to povzroči motnje v delovanju gostiteljske celice.
Ko virus prodre v gostiteljsko celico, lahko v njej obstaja v dveh oblikah:
- Za epizomsko obliko je značilno, da virus obstaja zunaj kromosomskega nabora celice in zato ni sposoben spreminjati svojih značilnosti. Nalezljiv proces v tem primeru lahko poteka tako v skriti (latentni) obliki kot tudi z nastankom benignih bradavic in papiloma, kar velja za nekakšno zaščitno reakcijo telesa.
- Integrirana oblika je vnos virusa v kromosomski nabor gostiteljske celice, kar vodi do spremembe njenih lastnosti in zmede človeški imunski sistem, ki ne zna zdraviti takšnih tvorb in izgubi nadzor nad njihovo delitvijo. Nenadzorovano množeče se, atipične celice povzročajo rast tumorja.
Mimogrede, takšen pojav kot neoplazija ali tkivna displazija lahko opazimo pri obeh oblikah obstoja HPV, medtem ko lahko benigni proces pod vplivom določenih dejavnikov kadar koli spremeni svoj značaj v malignega.
Poti prodiranja HPV v človeško telo
Človeški papilomavirus, ne glede na vrsto ali sev, lahko živi in se razmnožuje le tako, da parazitira v živem organizmu. Ima več načinov, kako prodreti v telo.
HPV tipa 45, kot ena od vrst papilomavirusa, lahko vstopi v telo na več načinov:
- med spolnim odnosom (virus se prenaša z okužene osebe spolno brez zaščite med kakršno koli spolno aktivnostjo), je verjetnost okužbe več kot 50 %,
- kontaktna pot (dotikanje genitalij in izločkov nosilca virusa, nošenje njegovih oblačil, rokovanje),
- gospodinjska pot: prek okuženih instrumentov (v salonu za nohte in zobozdravstvenem salonu, v bolnišnici, če oprema ni pravilno obdelana, pri uporabi kozmetičnih instrumentov in higienskih pripomočkov osebe s papiloma virusom itd.), po zraku in vodi v javnih prostorih (bazeni, savne, telovadnice),
- pri prehodu skozi porodni kanal (dojenček se lahko okuži od matere, če je imela virus v telesu ob rojstvu). Kasneje lahko mati prenese HPV na otroka s stikom, pogosto z dotikom otrokovega golega telesa in genitalij,
- Obstaja tudi možnost samookužbe s prenosom virusnih celic na druge dele telesa (običajno med epilacijo ali britjem, praskanjem kože), zdravstveni delavci se lahko z virusom okužijo kot posledica medicinskih posegov.
In vendar je najpogostejši vzrok okužbe s papiloma virusom nezaščiten spolni stik z ljudmi, ki so nosilci virusa (včasih celo ne da bi se tega zavedali). Hkrati pa vstop virusa v telo ne pomeni nujno, da bo nujno povzročil razvoj neke patologije ali malignega procesa.
Da bi torej HPV tipa 45 privedel do razvoja onkopatologije, mora biti prisoten eden ali več dejavnikov tveganja:
- oslabljena imunost (posledično zmanjšanje imunskega odziva telesa in odpornosti na okužbe, vključno z virusnimi okužbami, olajšajo številne bolezni notranjih organov in imunske patologije, pomanjkanje vitaminov v telesu, slabe navade in predhodno zdravljenje s citostatiki),
- prisotnost nalezljivega dejavnika v telesu (bakterije, glive, virusi), ki povzroča vnetne procese v njem, posebno pozornost je treba nameniti spolno prenosljivim okužbam in ginekološkim patologijam (klamidija, gonoreja, bakterijska vaginoza itd.),
- zgodnji začetek spolne aktivnosti, veliko število spolnih partnerjev, med katerimi so lahko nosilci virusa, ljudje z rakom materničnega vratu itd.,
- hormonsko neravnovesje (med nosečnostjo in menopavzo, med in pred menstruacijo, s sladkorno boleznijo, pa tudi med jemanjem steroidov in hormonske terapije) in presnovni procesi v telesu,
- oslabitev živčne regulacije procesov, ki se dogajajo v telesu, pod vplivom pogostega stresa in živčne napetosti,
- medicinski posegi na genitalijah,
- dedna nagnjenost k raku (tveganje za razvoj raka je vedno večje pri tistih ljudeh, ki so imeli v svoji družini primere raka različnih etiologij).
Simptomi
Človeški papilomavirus je precej zahrbtna oblika živega organizma, ki si ne more predstavljati življenja brez darovalca. Toda tudi ko vstopi v človeško telo, se lahko virusna okužba obnaša različno, odvisno od stanja.
Vsaka vrsta HPV povzroča pojav različnih neoplazem (izrastkov) na koži in sluznicah: bradavic, koničastih in ploščatih kondilomov, papilomov, vendar niso vse vrste virusa sposobne povzročiti progresivne tkivne neoplazije (raka). HPV tipa 45 je vrsta virusa z onkogenimi lastnostmi.
Vendar pa ta vrsta humanega papiloma virusa ne vodi vedno do razvoja raka. Velja povedati, da se v večini primerov okužba s papiloma virusom pojavlja v latentni obliki, torej ni simptomov patologije. Celično mutacijo pod vplivom virusa je mogoče odkriti le z laboratorijskim testiranjem tkiva.
Različne vrste virusa povzročajo zunanje simptome v različnih delih telesa. Pri HPV tipa 45 se lahko neoplazme pojavijo na koži in sluznicah v analnem in genitalnem predelu, pa tudi na koži notranjih spolnih organov pri ženskah. Pri latentni obliki virusne patologije tipa 45 se lahko prisotnost virusa odkrije v membranah materničnega vratu in nožnice, čeprav ni opaziti zunanjih sprememb.
Pod vplivom provocirajočih dejavnikov lahko bolezen postane subklinična, ko se pojavijo le posamezni, neizraženi simptomi patologije. Bolniki se lahko pritožujejo nad neprijetnimi občutki in srbenjem v genitalnem predelu, občutijo nelagodje med spolnim odnosom in uriniranjem ter odkrijejo nenavadne izrastke v genitalnem predelu in anusu. Kasneje se lahko na notranji površini nožnice, materničnega vratu in debelega črevesa pojavijo podobne neoplazme v obliki koničastih ali ploščatih (še posebej nevarnih) kondilomov. Histološke in citološke študije kažejo na prisotnost hiperkeratoze (zbijanja tkiva), v nekaterih primerih pa se odkrije celo virusna DNK.
Ves ta čas se virus nahaja v človeških celicah in ne interagira z njihovo DNK, temveč le povzroča povečano proliferacijo omejenih območij. Takoj ko imunski sistem odpove, parazitske molekule integrirajo svojo DNK v kromosomski nabor gostiteljske celice. Začne se 3. faza razvoja patologije - klinična (integrirana oblika obstoja virusa).
V tej fazi je mogoče opaziti spremembo v strukturi celic - koilocitozo, ki je znak, da displazijo vaginalnega ali cervikalnega tkiva povzroča humani papiloma virus. Zaenkrat histološke študije in kolposkopija ne kažejo prisotnosti malignih celic, je pa opazna proliferacija tkiv na genitalijah.
V 4. fazi patologije bodo posebni laboratorijski testi in kolposkopija pokazali prisotnost mutiranih struktur in samih rakavih celic, ki se lahko z odcepitvijo od mesta lokalizacije širijo z limfnim tokom po telesu (invazivni rak).
Zdaj se obstoječim simptomom dodajajo še drugi, ki kažejo na hude patološke procese v telesu: šibkost, omotica, poslabšanje kože, krvav izcedek iz genitalij, bolečine v spodnjem delu trebuha pri ženskah. Podobne simptome lahko opazimo v 3. fazi razvoja virusne okužbe, ugotoviti pa je mogoče, ali gre za displazijo ali raka, pa je mogoče le s pomočjo histoloških študij, kolposkopije in biopsije (slednja velja za najbolj zanesljivo metodo za diagnosticiranje raka).
HPV tip 45 pri ženskah
Ker se okužba s HPV tipa 45 pojavlja tako spolno kot s stikom, se lahko okužijo ženske, moški in celo otroci. Po različnih virih je incidenca humanega papiloma virusa od 60 do 90 % prebivalstva, spol pa tukaj ne igra odločilne vloge.
Vendar smo že omenili, da so za razvoj virusnega nosilca v raka potrebni določeni pogoji: zmanjšana imunost, dovzetnost za stres, prisotnost vnetnih patologij (najpogosteje ginekoloških in spolnih), hormonsko neravnovesje. Po preučevanju seznama dejavnikov, ki izzovejo bolezen, je enostavno razumeti, da so ženske bolj dovzetne ne toliko za okužbo s HPV (tukaj so partnerji v enakih pogojih), temveč za njen prehod v integrirano obliko z razvojem malignih procesov, zlasti raka materničnega vratu in vaginalne sluznice.
V večini primerov virusna okužba dolgo časa skriva v telesu, ki ga prizadenejo ginekološke patologije vnetne narave (vulvovaginitis, cervicitis, atipična vrsta erozije materničnega vratu ali psevdoerozija). Virus pogosto sobiva s spolno prenosljivimi okužbami (klamidija, genitalni herpes, gonoreja itd.).
HPV tipa 45 pri ženskah se lahko kaže z naslednjim kompleksom simptomov:
- občutek srbenja ali pekočega občutka v genitalnem predelu brez izcedka, značilen za kandidiazo (glivično okužbo),
- pojav obilnega, prosojnega izcedka brez vonja, včasih s progami krvi,
- neprijetni, pogosto boleči občutki pri uriniranju,
- nelagodje in bolečina med spolnim odnosom,
- proliferacija tkiv notranjih spolnih organov vnetne narave (kondilomatoza),
- pojav koničastih kondilomov ali ravnih bolečih izpuščajev rdečkaste ali bele barve na notranjih in zunanjih genitalijah, v presredku, na sluznici debelega črevesa,
- krvavitev med ginekološkim pregledom v kasnejših fazah zaradi motenj epitelijske strukture in rupture občutljivih tkiv med mehanskim vplivom nanje.
Mimogrede, kondilomi sami po sebi niso nevaren simptom, ki bi zahteval nujno zdravljenje. Prinašajo nelagodje in ne škodo. Vendar pa je to signalni simptom, ki ga v nobenem primeru ne smemo prezreti.
Najnevarnejši simptom HPV je displazija genitalnih tkiv, saj velja za predrakavo stanje. Virus lahko desetletja čaka na pravi trenutek, da pokaže svoje najbolj zahrbtne lastnosti, neoplazija pa je za to primerno okolje, takoj ko imunski sistem oslabi.
HPV tipa 45 se med nosečnostjo razvija na enak način kot v normalnem stanju. Vendar pa lahko hormonske spremembe v telesu v tem obdobju sprožijo patogenetski razvoj humanega papiloma virusa, ki je poln raka materničnega vratu.
Nošenje virusa in njegove posledice ne vplivajo na sposobnost zanositve, potek poroda ali intrauterini razvoj ploda in njegovo zdravje. Stvar je v tem, da virus ne vpliva na človeško reproduktivno funkcijo in ne more preiti skozi placentno pregrado, kar bi vplivalo na otrokovo tkivo, tudi če je ženski diagnosticirana displazija ali rak materničnega vratu.
Najpogosteje okužba s HPV tipa 45 ne povzroči splava ali različnih zapletov. Pri novorojenčkih so bili zabeleženi le posamezni primeri rojstva dojenčkov s papilomatozo grla in le, če so bile matere diagnosticirane z obsežnimi papilomatoznimi izpuščaji na genitalijah (kontaktna pot prenosa okužbe).
Dejavniki tveganja za razvoj HPV v resno patologijo vključujejo starost nad 35 let, prisotnost spolno prenosljivih okužb, patologije materničnega vratu, jajčnikov in nožnice ter stanja imunske pomanjkljivosti.
 [ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ]
[ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ]
HPV tip 45 pri moških
Moški se lahko okužijo s HPV tipa 45 tako kot ženske, na primer s spolnim stikom. In ker je veliko moških spolov poligamnih in se ne obremenjujejo preveč s svojim zdravjem, se verjetnost okužbe z virusom še poveča, prav tako pa tudi tveganje za poznejšo okužbo njihove redne spolne partnerice (dekleta, zaročenke, žene).
Moški so manj dovzetni za stresne dejavnike, hormonsko neravnovesje pa pri njih diagnosticirajo izjemno redko, zato je možnost za nastanek resne patologije na ozadju HPV nekoliko manjša kot pri ženskah. Kljub temu tudi moški niso imuni na zmanjšano imunost na ozadju različnih zdravstvenih težav in slabe dednosti, njihova razširjena strast do kajenja in pitja alkoholnih pijač pa izenačuje možnosti obeh spolov za zaplete v obliki raka.
HPV tip 45 je še posebej nevaren z vidika razvoja onkoloških patologij in ne smemo misliti, da rak ogroža samo ženske. Tudi moški imajo določeno tveganje za nastanek raka penisa z nenadzorovano rastjo tkiva na nekaterih njegovih področjih, čeprav je to tveganje nižje kot pri ženskah (povprečna onkogenost). Na srečo lahko patologijo pri moških odkrijemo veliko prej kot pri ženskah, pri katerih so glavni spolni organi skriti globoko v notranjosti.
Simptomi razvoja okužbe s papiloma virusom pri moških so:
- nelagodje v genitalnem predelu (srbenje, nekaj bolečine),
- pojav izcedka iz penisa, ki ni povezan z ejakulacijo,
- bolečine med spolnim odnosom in uriniranjem,
- kondilomatozne izbruhe v genitalnem predelu (običajno na frenulumu, glavici ali kožici penisa) in presredku, pa tudi na sluznici anusa in debelega črevesa.
Sivkaste ali rožnate izrastke na penisu se zlahka poškodujejo, bolijo in začnejo krvaveti. Včasih se združijo v skupine, kar povzroča dodatno nelagodje. Na ozadju zmanjšane imunosti pride do prekomerne rasti epidermalnih tkiv organa, v katerih se sčasoma lahko odkrijejo rakave celice (najpogosteje se diagnosticira ploščatocelični karcinom).
Diagnostika
Okužba s HPV tipa 45 ni situacija, ki je ne bi smeli prezreti. Glede na razširjenost in visoko onkogenost tega virusa, pa tudi njegovo sposobnost, da se ob zmanjšani obrambni sposobnosti telesa razvije v raka, je ob prvih simptomih patologije priporočljivo, da se za posvet in zdravljenje obrnete na ustreznega zdravnika (za ženske je to ginekolog, za moške pa urolog). Še bolje je, če se okužba s papilarnim virusom odkrije v zgodnji fazi med rednimi zdravniškimi pregledi, dokler še ni pokazal svojih parazitskih sposobnosti.
Med diagnostičnim obdobjem, če sumite na HPV zelo onkogene vrste, morate omejiti vse spolne stike, da preprečite okužbo partnerja. Ne pozabite, da se je z virusom veliko lažje okužiti kot se ga znebiti.
Vsi diagnostični ukrepi, ki se izvajajo med in po začetnem pregledu, so namenjeni prepoznavanju onkološko nevarnih vrst virusa, saj je iz zunanjih manifestacij nemogoče ugotoviti, katera vrsta virusa je povzročila opažene epitelijske spremembe. V ta namen se določi genotip virusa, trajanje njegove prisotnosti v človeškem telesu in neposredno na mestu, kjer so opažene spremembe v tkivih (penis pri moških, nožnica in cervikalni kanal pri ženskah), ter razširjenost virusa (število celic, ki jih je prizadel). Pomembno je tudi ugotoviti, kako globoko je virus prodrl v celice in ali je povzročil kromosomske spremembe.
Če obstaja sum na prisotnost onkogenih virusov, se opravijo citološke in histološke preiskave (analiza razmaza iz cervikalnega kanala pri ženskah ali sečnice pri moških). Če obstaja neoplazija organskega tkiva, sta obvezna kolposkopija (uretroskopija) z reagenti, na katere so občutljive maligne celice, in biopsija materiala.
Ljubitelji analnega seksa bodo morali predložiti tudi bris iz anusa.
Za ugotavljanje prisotnosti virusa in določitev njegove vrste se uporablja dostopna metoda polidimenzionalne verižne reakcije (PCR analiza). Material za analizo je strganje epitelijskih celic cervikalnega kanala ali sečnice (ob odsotnosti simptomov), v prisotnosti nenavadnega izcedka pa se kot material uporabijo (razmaz).
PCR analiza omogoča ne le odkrivanje prisotnosti HPV v telesu, temveč tudi določitev njegove vrste. Tako se v preučevanem materialu precej enostavno določijo visoko onkogeni tipi virusa, ki vključujejo HPV tipa 45.
Žal je s PCR analizo nemogoče določiti stopnjo prodiranja virusa v celice (virusno obremenitev). Pri tej nalogi pomaga sodobnejša raziskovalna metoda, Daigenov test. Omogoča določitev vrste virusa (zaznavanje DNK HPV 45 in drugih vrst z njihovimi značilnimi lastnostmi kromosomskega nabora), njegovih kvantitativnih kazalnikov in klinične obremenitve. Poleg tega lahko po določenem času ugotovimo, kakšno je tveganje za degeneracijo epitelijskih celic v maligne.
Pomembno je ne le odkriti virus in ga identificirati, temveč tudi ugotoviti, kakšne spremembe v epitelijskih celicah ima bolnik, ali so na območju neoplazije atipične celice ali je proces benigen. Od tega je v veliki meri odvisna izbira nadaljnjega režima zdravljenja.
Za določitev narave sprememb epitelijskih celic se uporablja Papanicolaoujeva metoda (ali PAP test), s katero je mogoče ugotoviti prisotnost makulariziranih celic v cervikalnem kanalu.
Na podlagi rezultatov testiranja je mogoče sklepati naslednje:
- prisotne so samo normalne celice,
- jasni znaki vnetnega procesa,
- obstajajo posamezne kopije atipičnih celic, kar zahteva dodatno testiranje na malignost,
- obstaja zadostno število atipičnih celic, kar daje vse razloge za sum na onkologijo,
- Veliko je atipičnih celic, kar kaže na razvoj ploščatoceličnega karcinoma.
Idealno je, da se Daigenov in PAP test izvajata zaporedno. Če Daigenov test ni mogoče opraviti, ga nadomesti PRP analiza.
Diferencialna diagnoza
Diferencialna diagnoza se izvaja s patologijami, kot so molluscum contagiosum (okužba, ki jo povzroča virus črnih koz), mikropapilomatoza (mehkejši neinfekcijski izpuščaji na genitalijah v primerjavi s papilomi), biserne papule na penisu (neškodljive neoplazme), seboroična keratoza (benigna patologija), intradermalni nevusi, karcinom materničnega vratu (maligna patologija, ki ni povezana z okužbo s papiloma virusom).
Če se odkrijejo maligne celice, se bolniki napotijo na posvet k onkologu ali onkoginekologu.
Zdravljenje
Ko okužba s humanim papiloma virusom enkrat vstopi v telo, poskuša tam ostati za vedno, in ker je virus vgrajen v celične strukture telesa, ga je trenutno nemogoče odstraniti od tam. Edini izhod je, da virus spravimo v stanje mirovanja.
Aktivnost virusa lahko zavre lastna celična imunost telesa, vendar se bo bolezen še vedno ponavljala. Menijo, da lahko odstranitev genitalnih bradavic zmanjša tveganje za degeneracijo celic in pomaga preprečiti prenos okužbe na spolnega partnerja. Vendar pa v tem primeru ostaja določeno tveganje.
Odstraniti virus iz človeške krvi je precej težko in ni vedno mogoče. Zato se za učinkovitejše ukrepe še vedno šteje povečanje celične imunosti, odstranjevanje neoplazem ter zdravljenje erozije materničnega vratu in displazije pri ženskah.
Odstranjevanje genitalnih bradavic in kondilomov se lahko izvede z več metodami:
- elektrokoagulacija ali elektroekscizija (kavterizacija izrastkov z elektriko, možni so recidivi),
- lasersko odstranjevanje (najbolj učinkovita metoda),
- koagulacija radijskih valov (omogoča vam tudi, da se za vedno znebite izrastkov na genitalijah),
- izpostavljenost lokalnim kemikalijam,
- kirurška odstranitev (najpogosteje se izvaja pri velikih kondilomih, še posebej učinkovita pri rakastih novotvorbah, ki jih povzroča HPV tipa 45 in podobne oblike humanega papiloma virusa).
Kriodestrukcija se uporablja le v primerih, ko so neoplazme majhne in jih je malo.
Postopki se izvajajo v lokalni ali splošni anesteziji.
Če ni zunanjih manifestacij bolezni, se zdravljenje sploh ne izvaja, priporoča se le jemanje imunostimulantov, ki bodo pomagali nadzorovati virus.
Če se na genitalijah bolnikov odkrijejo koničaste ali ploščate rakave izrastke, se poleg njihove odstranitve izvaja tudi sistemska protivirusna terapija in krepitev imunskega sistema z ustreznimi sredstvi.
Cilji zdravljenja z zdravili so: uničenje DNK HPV tipa 45 in krepitev obrambnih mehanizmov telesa, da jih mobilizira za boj proti virusni okužbi.
Za boj proti virusu in preprečevanje ponovitev bolezni, ki so možne tudi po odstranitvi kondilomov in bradavic, se uporabljajo protivirusna zdravila: Panavir, Acyclovir, Zorirax, Viferon, Groprinosin. Dobro je, če imajo zdravila različne oblike sproščanja, tako da je mogoče vplivati na virus z vseh strani (lokalno in sistemsko zdravljenje).
Kot imunostimulanti lahko uporabite zdravila "Immunal", "Immunomax", "Lavomax", tinkturo ehinaceje ali eleutherococcusa, vitaminske komplekse.
Mimogrede, številna zdravila imajo tako protivirusne kot imunomodulatorne učinke, kar omogoča učinkovito reševanje problema terapije HPV.
Pogosto se virusni okužbi pridruži bakterijska okužba, kar najverjetneje kaže na vnetni proces v nožnici in cervikalnem kanalu materničnega vratu. V tem primeru se najprej izvaja antibiotična terapija, nato pa protivirusno zdravljenje.
Če se na območju tkivne neoplazije odkrijejo maligne celice, se glede na stopnjo patologije uporabi kirurško zdravljenje (modificirana radikalna histerektomija in limfadenektomija medeničnih bezgavk za preprečevanje širjenja procesov znotraj telesa), kemoterapija in radioterapija.
Zdravljenje zunanjih kondilomov, ki jih povzroča HPV tipa 45, se lahko izvaja tudi z ljudskimi metodami (po posvetovanju z zdravnikom). Za odstranitev novotvorb uporabite svež sok celandina (kondilome namažite 6 do 12-krat na dan) ali olje na osnovi te rastline (zmešajte enake dele zdrobljene rastline in rastlinskega olja ter pustite 1 mesec na temnem mestu, izrastke namažite 2-3-krat na dan).
Kondilome in bradavice lahko namažete tudi s sokom regrata ali kalanhoje.
Pri notranjih in zunanjih papiloma podobnih izrastkih lahko vzamete decokcijo zelišč (melisa, preslica, trpotec, kopriva in korenina regrata). Zelišča zdrobimo in zmešamo v enakih razmerjih. 1 žlico zbirke prelijemo z 1 kozarcem vode, nato pa se sestava zavre in vztraja 10 minut. Po odstranitvi z ognja decokcijo postavimo na toplo mesto za 3 ure, nato pa jo lahko jemljemo peroralno eno uro pred obroki 3-krat na dan. Enkratni odmerek - 3 žlice.
Vsako ljudsko zdravljenje je dovoljeno le po posvetovanju z zdravnikom. Njegova uporaba je dovoljena v okviru tradicionalnega zdravljenja.
Učinkovitost zdravljenja se spremlja enkrat na šest mesecev do eno leto z opravljanjem citoloških in histoloških preiskav ter preverjanjem prisotnosti virusa s PCR in PAP testi.
Preprečevanje HPV tipa 45
Incidenca okužbe s papilomavirusom je približno 6-9 ljudi od 10, odvisno od regije bivanja. Zaradi tako razširjene okužbe razmišljamo o tem, kako se zaščititi pred njenim vplivom.
Trenutno so znanstveniki razvili cepiva, ki preprečujejo razvoj raka na genitalnem področju tako pri ženskah kot pri moških. Cepiva Gardasil in Cervarix aktivirata imunski sistem za boj proti virusom, ki povzročajo raka, vendar tip 45 ni bil vključen na njun seznam. Kasneje je bil Gardasil izboljšan (spremenjeno cepivo se imenuje Gardasil 9) in zdaj lahko uniči celo HPV tipa 45.
Običajno se cepijo najstniki, ki še niso spolno aktivni, kar pomeni, da v njihovem telesu verjetno ni virusa HPV. Večina odraslih je že nosilcev virusa, zato je cepljenje možno le z negativnim rezultatom testa HPV.
Drugi ukrepi za preprečevanje okužbe s humanim papiloma virusom vključujejo pravila, ki preprečujejo okužbo in izboljšujejo imunski sistem:
- omejitev spolnih stikov na enega zaupanja vrednega partnerja,
- stroga higiena rok in kože,
- jemanje vitaminskih kompleksov in imunostimulirajočih zdravil (za preprečevanje je bolje uporabiti zeliščne čaje),
- pravočasno zdravljenje vnetnih patologij v telesu (zlasti ginekoloških) in bolezni, ki zmanjšujejo imunost (ARI, ARVI, gripa, gastrointestinalne patologije itd.).
- uravnotežena prehrana, bogata z vitamini in minerali, potrebnimi za delovanje telesa,
- zdrav aktiven življenjski slog,
- omejevanje psihološkega stresa (kar ni vedno mogoče) in sposobnost pravilnega odzivanja na stresne dejavnike.
Pomembno si je zapomniti, da se brez močnega imunskega sistema ni mogoče učinkovito boriti proti virusu. Zato bo treba imunskemu sistemu posvetiti posebno pozornost skozi vse življenje.
Napoved
Kar zadeva prognozo za nosilce virusa, se je kljub visoki onkogenosti HPV tipa 45 mogoče precej uspešno boriti proti njemu. Razvoj raka pod vplivom papiloma virusa je precej dolg (približno 5-10 let), poleg tega se simptomi vnetja in virusne okužbe pojavijo veliko prej, kar zagotavlja dobre možnosti za preprečevanje prehoda bolezni v maligno obliko. Glavna stvar je, da ne zanemarimo patologije in dosledno upoštevamo zdravnikova navodila, tako glede diagnoze kot terapije.

