Medicinski strokovnjak članka
Nove publikacije
Vrste plevropnevmonije
Zadnji pregled: 04.07.2025

Vsa vsebina iLive je pregledana ali preverjena, da se zagotovi čim večja dejanska natančnost.
Imamo stroge smernice za pridobivanje virov in samo povezave do uglednih medijskih strani, akademskih raziskovalnih institucij in, kadar je to mogoče, medicinsko pregledanih študij. Upoštevajte, da so številke v oklepajih ([1], [2] itd.) Povezave, ki jih je mogoče klikniti na te študije.
Če menite, da je katera koli naša vsebina netočna, zastarela ali drugače vprašljiva, jo izberite in pritisnite Ctrl + Enter.
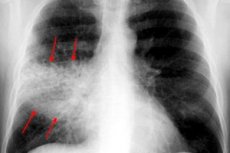
Pljučnica se razvršča glede na stopnjo poškodbe pljuč. Če vnetni proces prizadene le režnjeve, ne da bi se razširil na žile in alveole, govorimo o plevropnevmoniji ali lobarni pljučnici – nalezljivi bolezni, ki jo lahko povzročijo virusi, mikrobi ali glive. Obstajajo pa različne vrste plevropnevmonije, ki jih lahko prepozna le zdravnik specialist.
Danes obstaja več plevropnevmonij, ki se razlikujejo po določenih značilnostih. Takšna klasifikacija je potrebna predvsem za optimalno izbiro zdravljenja bolezni.
Obrazci
Delitev različnih vrst plevropnevmonije temelji na kliničnih, etioloških in drugih znakih. Na primer, ločimo aspiracijsko, posttravmatsko, pooperativno plevropnevmonijo, pa tudi virusno, bakterijsko, glivično itd. Oglejmo si osnovne vrste plevropnevmonije, njihove značilnosti in glavne značilnosti.
Infekcijska plevropnevmonija
Številne vrste plevropnevmonije se razlikujejo glede na povzročitelja okužbe. Identifikacija okužbe je obvezna, saj je od nje odvisen režim zdravljenja ter uporabljene metode in zdravila. Infekcijska plevropnevmonija je razvrščena na naslednji način:
- Virusno plevropnevmonijo povzročajo virusi in je lahko zaplet nepravilnega zdravljenja ali nezdravljenja gripe ali akutnih respiratornih virusnih okužb. Redkeje gre za primarno okužbo. Diagnostično je virus pri plevropnevmoniji težko prepoznati, zato se za zdravljenje najpogosteje predpisujejo protivirusna zdravila s širokim spektrom delovanja, pa tudi različna simptomatska zdravila.
- Mikoplazmozna pljučnica se pojavi, ko posebna vrsta mikroorganizma, imenovana mikoplazma, prodre v pljučno tkivo. Ta bolezen se najpogosteje pojavi v otroštvu in adolescenci. Lahko poteka latentno, brez specifičnih simptomov, vendar se dobro odziva na zdravljenje z antibakterijskimi zdravili.
- Glivično pljučnico in plevropnevmonijo lahko povzročijo različne vrste okužb, vključno z glivičnimi patogeni. Glivično plevropnevmonijo diagnosticiramo šele po popolni diagnozi, saj so klinični simptomi te vrste bolezni običajno redki, znaki so zamegljeni in nejasni ter pogosto ne ustrezajo klasičnim manifestacijam mikrobne poškodbe. Bolezen lahko povzročijo plesni, Candida, endemične dimorfne glive, pnevmociste. Najpogosteje je "krivec" Candida albicans, pa tudi aspergili ali pnevmociste - torej okužba, osredotočena na pljučno tkivo. Patogeni lahko vstopijo v dihala tako iz zunanjih žarišč kot iz drugih glivičnih žarišč, prisotnih v človeškem telesu. Na primer, Candida je stalna sestavina kožne in sluznične mikrobiocenoze, vendar se lahko v določenih okoliščinah aktivira in postane patogena: posledično se razvije pnevmomikoza. Zdravljenje glivične okužbe v pljučih je dolgotrajno, z uporabo močnega protiglivičnega zdravljenja.
- Aktinobacirozno plevropnevmonijo povzroča Actinobacillus, gramnegativna paličasta paličica, ki tvori kapsulo. Ta bolezen prizadene le prežvekovalce: govedo, prašiče in redkeje ovce. Druge živali in ljudje so imuni na okužbo in ne zbolijo. Prej, pred letom 1983, se je bolezen imenovala "hemofilna plevropnevmonija": trenutno ta izraz velja za zastarelega, saj je bil patogen, ki je bil prej razvrščen v rod Haemophilus, zdaj premaknjen v rod Actinobacillus.
Drug pretežno veterinarski izraz je "nalezljiva plevropnevmonija". To se nanaša na posebej nalezljivo obliko pljučnice, ki se zlahka prenaša z ene živali na drugo in povzroča široko razširjeno bolezen. Povzročitelj je običajno Mycoplasma mucoides. Živali, ki so prebolele nalezljivo plevropnevmonijo, postanejo imune na okužbo.
Abscesirajoča plevropnevmonija
Ko govorimo o abscesni plevropnevmoniji, mislimo na prisotnost žarišč infekcijske gnojno-nekrotične destrukcije pljuč. To so več gnojno-nekrotičnih področij razpadanja tkiva, pri čemer ni jasne meje z zdravim pljučnim tkivom. Zaradi prisotnosti značilnih destruktivnih procesov mnogi strokovnjaki to bolezen imenujejo izraz "destruktivna plevropnevmonija".
V pljučih se oblikujejo cone taljenja tkiva konfluentnega tipa. Glavni povzročitelj patologije je Staphylococcus aureus, vendar obstajajo tudi poškodbe zaradi Klebsielle in drugih enterobakterij, pa tudi hemolitični streptokok, pnevmokok in anaerobni mikrobi.
Najpogostejši vzrok za razvoj abscesne plevropneumonije je aspiracija orofaringealnih izločkov in prisotnost žarišč gnojne okužbe v telesu, ki mejijo na limfne in krvne žile.
Simptomi bolezni so podobni simptomom totalne pljučnice.
Plevropneumonija, pridobljena v skupnosti
V skupnosti pridobljena plevropnevmonija je ena od vrst vnetnih pljučnih procesov, pri katerih povzročitelj okužbe vstopi v dihala zunaj bolnišnice ali druge zdravstvene in preventivne ustanove. Ta oblika plevropnevmonije je lahko bakterijska ali virusna, prenos pa poteka po zraku.
Pri večini bolnikov se vnetna reakcija sproži po nezdravljeni akutni respiratorni virusni okužbi ali okužbi z gripo, traheitisu ali bronhitisu.
Patogen vstopi v pljuča po padajoči poti – iz zgornjih dihal. Če je imunska obramba oslabljena, telo težko premaga nova vnetna žarišča. Posledično se okužba naseli v pljučnem tkivu in razvije se akutna plevropnevmonija.
Pogosto imajo bolniki s plevropnevmonijo, pridobljeno v skupnosti, že različne kronične respiratorne procese, kot je kronični bronhitis. Bolezen postane aktivna, ko se ustvarijo določeni pogoji, ko je imunski sistem oslabljen. Če se zdravljenje odloži ali ignorira, se lahko razvije plevropnevmonija.
Hipostatična pljučnica
Posebna oblika bolezni je hipostatična plevropnevmonija, ki je pretežno sekundarna. Najpogosteje se bolezen razvije kot posledica dolgotrajne stagnacije krvnega obtoka v majhnem krvnem obtoku, ki naj bi zagotavljal trofizem pljučnega tkiva. Okvarjen pretok krvi vodi do kopičenja produktov zastrupitve v pljučih. Nastane viskozen sputum, v katerem se aktivno razmnožujejo mikroorganizmi - običajno streptokoki in stafilokoki, kar povzroči nov vnetni proces.
Hipostatična ali kongestivna plevropnevmonija se običajno pojavi pri bolnikih, ki so dolgo časa ležali in se zaradi poškodb ali somatskih patologij ne morejo premikati in živeti normalnega življenja. Tako so lahko primarne bolezni srčni infarkti, kapi, sladkorna bolezen, onkopatologije itd. Dolgotrajni vodoravni položaj poslabša pretok krvi in povzroči zastoje v tkivih.
Vrste plevropnevmonije glede na obseg lezije
Desno pljučno krilo je razdeljeno na tri režnje, levo pa na dva. Vsak reženj je nato razdeljen na segmente – parenhimske cone, ki jih prezračuje segmentni bronhus in določena veja pljučne arterije.
Kadar se vnetna reakcija nahaja v enem pljučnem režnju, se imenuje lobarna plevropneumonija, v obeh režnjih pa bilobarna plevropneumonija. Ločimo tudi enostransko in dvostransko lobarno plevropneumonijo. Klinična slika in ukrepi zdravljenja so podobni kot pri drugih vrstah bolezni.
Poleg tega so strokovnjaki opredelili naslednje vrste lobarne patologije:
- segmentna plevropnevmonija – za katero je značilna poškodba enega segmenta pljučnega režnja;
- polisegmentalna plevropneumonija - kaže na poškodbo več lobarnih segmentov hkrati;
- Zgornja plevropnevmonija je lahko desnostranska ali levostranska in kaže na poškodbo zgornjega režnja pljuč;
- Plevropnevmonija spodnjega režnja je lahko tudi desna ali leva, odvisno od lokalizacije patološkega procesa;
- plevropnevmonija srednjega režnja je vnetni proces v srednjem režnju desnega pljuča (v levem pljuču srednji reženj ni prisoten);
- popolna – pojavi se s poškodbo celotnega pljučnega polja (vsi režnji desnega in levega pljuča);
- subtotalna plevropnevmonija - za to obliko je značilna poškodba obeh režnjev enega pljuča;
- fokalna plevropnevmonija kaže na jasno lokalizacijo vnetnega žarišča, brez širjenja na bližnja tkiva;
- subplevralna plevropnevmonija je vnetni proces, lokaliziran v subplevralni regiji pljuč;
- bazalna plevropnevmonija - za katero je značilna vnetna reakcija v spodnjem delu pljuč.
Ta klasifikacija temelji na obsegu vnetne reakcije. Resnost simptomov je odvisna od obsega lezije: obsežnejše kot je vnetje, globlja in bolj živa je klinična slika. [ 1 ]
Konfluentna plevropnevmonija
Pri konfluentni obliki plevropnevmonije boleče motnje prizadenejo več področij pljuč hkrati ali celo pljučni reženj. Na prizadeti strani pride do izrazitega zaostanka v dihanju, simptomi dihalne odpovedi (kratka sapa, cianoza) pa se stopnjujejo.
Za konfluentno plevropnevmonijo so značilne infiltrativne spremembe, na ozadju katerih se pojavljajo zgoščene infiltracijske cone in/ali destruktivne votline. Izraz "konfluent" pomeni zlitje več ali posameznih majhnih patoloških žarišč v večje formacije. Glede na to značilnost razvoja plevropnevmonije jo strokovnjaki obravnavajo kot relativno edinstveno obliko pljučnega vnetnega procesa.
Zapleti in posledice
Če so bili ukrepi zdravljenja predpisani pravočasno in je bilo zdravljenje samo kompetentno, potem potek plevropnevmonije običajno izgubi svojo značilno cikličnost in se prekine v začetni fazi razvoja.
Če je proces resorpcije eksudata moten, se razvijejo zapleti plevropnevmonije. V nekaterih primerih v patološkem žarišču raste vezivno tkivo: pride do karnifikacije s poznejšo pljučno cirozo. Pri nekaterih bolnikih opazimo gnojne procese z uničenjem (taljenjem) tkiv, plevropnevmonija pa se razvije v absces ali gangreno pljuč.
Pri plevropnevmoniji se pojavijo manifestacije suhe oblike plevritisa s fibrinoznim nanosom in nastankom adhezij. Limfogeno širjenje okužbe vodi do razvoja gnojnega mediastinitisa in perikarditisa. Če se mikrobi širijo skozi krvni obtok, potem
Metastatska gnojna žarišča v možganih in drugih organih in tkivih: razvoj gnojnega meningitisa, peritonitisa, akutnega polipozno-ulcerativnega ali ulceroznega endokarditisa, začne se gnojni artritis.
Bolnike pogosto skrbi, zakaj temperatura ne pade med jemanjem antibiotikov za plevropnevmonijo: ali bi to lahko kazalo na razvoj zapletov? Pri plevropnevmoniji se odčitki temperature običajno gibljejo med 37 in 38 °C. Pri antibiotični terapiji lahko visoka temperatura traja 2-3 dni, pri dvostranskem patološkem procesu pa do 10-14 dni (pri čemer ne presega 38 °C). Če odčitki presežejo mejo 39-40 °C, to kaže na povečanje vnetne reakcije in izgubo sposobnosti telesa za boj proti patogenu. V takem primeru mora zdravnik nemudoma pregledati zdravljenje in po potrebi spremeniti antibiotik. [ 2 ]
Diagnostika pleuropneumonije
Pregled bolnika s sumom na plevropnevmonijo se izvaja po individualnem načrtu, ki ga pripravi zdravnik. Ta načrt običajno vključuje:
Splošne preiskave krvi, urina, sputuma, biokemija krvi (določanje skupnih beljakovin, elektroforeza beljakovin, določanje vsebnosti bilirubina in fibrinogena);
Kultura sputuma z določitvijo občutljivosti bakterijske flore na antibiotično terapijo;
EKG.
Rentgensko slikanje prsnega koša je skoraj vedno osnovna diagnostična metoda za vse vrste plevropnevmonije. Pregled se izvaja v dveh projekcijah:
- med stopnjo plime opazimo okrepitev in obogatitev pljučnega vzorca, kar je razloženo s hiperemijo tkiva;
- stopnja prosojnosti je normalna ali nekoliko zmanjšana;
- obstaja enakomerna senca, pljučni koren pa je na prizadeti strani rahlo razširjen;
- če je patološka reakcija lokalizirana v spodnjem režnju, se opazi zmanjšan izpad ustrezne diafragmalne kupole;
- Med fazo hepatizacije se zazna izrazito zmanjšanje prosojnosti pljučnega tkiva (v skladu s prizadetim območjem);
- prizadeto območje pljuč je normalne ali rahlo povečane velikosti;
- intenzivnost sence se proti obodu nekoliko poveča;
- v srednjih conah zatemnitve najdemo območja posvetlitve;
- pljučna korenina na prizadeti strani je razširjena in ima enakomerno senco;
- opazimo zbijanje sosednje plevre;
- med fazo ločljivosti se zmanjša intenzivnost sence patološko spremenjenega območja;
- Razdrobljena senca se zmanjša, pljučni koren se razširi.
Če obstaja sum na plevropnevmonijo, je bolje opraviti popoln rentgenski pregled in ne standardno fluorografijo, ki velja za preventivno in ne za terapevtsko in diagnostično metodo. Pljučnice na fluorografiji ni vedno pravilno zaslediti, saj je to odvisno tako od resnosti patološkega procesa kot od stanja in gostote tkiv, skozi katera prodirajo rentgenski žarki. S pomočjo fluorografije je mogoče vnaprej preprečiti razvoj kronične pljučnice, zaščititi se pred atipičnim potekom vnetnega procesa, vendar ta postopek ne omogoča ugotavljanja lokalizacije vnetja in ocene stopnje kompleksnosti procesa.
Bolnikom s katero koli vrsto plevropnevmonije je priporočljivo pregledati zunanjo dihalno funkcijo, po potrebi pa se opravi tudi plevralna punkcija.
Multispiralni CT je indiciran v naslednjih primerih:
- če so prisotni očitni klinični simptomi plevropnevmonije, vendar na rentgenski sliki ni značilnih nepravilnosti;
- če se med diagnozo plevropnevmonije odkrijejo atipične motnje, kot so obstruktivna atelektaza, absces ali pljučni infarkt;
- v primeru ponavljajoče se plevropnevmonije, če se na istem območju pljuč odkrijejo patološki infiltrati;
- v primeru dolgotrajne plevropnevmonije, če se patološki infiltrati ne razrešijo v enem mesecu.
Dodatna instrumentalna diagnostika lahko vključuje fiberoptično bronhoskopijo, transtorakalno biopsijo in transtrahealno aspiracijo. Prisotnost plevralnega izliva z možnostjo varne izvedbe plevralne punkcije je indikacija za pregled plevralne tekočine. [ 3 ]
V vsaki fazi plevropnevmonije se izvaja obvezna avskultacija:
- v fazi plime opazimo šibkost vezikularnega dihanja in krepitacije;
- v fazi hepatizacije je mogoče slišati jasno piskanje z drobnimi mehurčki, s povečano bronhofonijo;
- Krepitacija je prisotna tudi v fazi razreševanja.
Diferencialna diagnoza
Različne vrste plevropnevmonije se običajno razlikujejo od tuberkulozne bronhopnevmonije (kazeozne pljučnice). Takšna diagnostika je še posebej težka v primerih, ko plevropnevmonija prizadene zgornje režnje, tuberkuloza pa spodnje: dejstvo je, da se tuberkuloza v začetni fazi ne kaže kot mikobakterije v sputumu, klinični in radiološki znaki teh patologij pa so zelo podobni. Včasih je mogoče pravilno diagnosticirati tuberkulozo, če obstaja tipičen zgodnji začetek bolezni: zgodnja šibkost, povečano potenje, stalna nemotivirana utrujenost. Za plevropnevmonijo je značilen akuten razvoj simptomov, vključno z ostrim zvišanjem temperature, bolečinami v prsih in kašljem z izpljunkom. Kar zadeva tuberkulozni infiltrat, se od plevropnevmonične razlikuje po tem, da ima jasne obrise.
Krvne preiskave pri bolnikih s tuberkulozo kažejo levkopenijo na ozadju limfocitoze, medtem ko sta za plevropnevmonijo značilna pomembna levkocitoza in pospešena sedimentacija eritrocitov (ESR).
Druga potrditev tuberkuloze velja za tuberkulinski test (+).
Različne vrste plevropnevmonije se razlikujejo tudi od bronhogenega raka in pljučne embolije z majhnimi vejami.

