Medicinski strokovnjak članka
Nove publikacije
Astrocitom hrbtenjače
Zadnji pregled: 29.06.2025

Vsa vsebina iLive je pregledana ali preverjena, da se zagotovi čim večja dejanska natančnost.
Imamo stroge smernice za pridobivanje virov in samo povezave do uglednih medijskih strani, akademskih raziskovalnih institucij in, kadar je to mogoče, medicinsko pregledanih študij. Upoštevajte, da so številke v oklepajih ([1], [2] itd.) Povezave, ki jih je mogoče klikniti na te študije.
Če menite, da je katera koli naša vsebina netočna, zastarela ali drugače vprašljiva, jo izberite in pritisnite Ctrl + Enter.
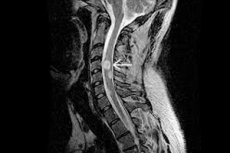
Če se iz astrocitov – zvezdastih nevroglialnih celic – razvije maligni ali benigni tumor, se neoplazma imenuje astrocitom. Glavna funkcija astrocitov je uravnavanje kemičnega okolja možganov in tvorba fiziološke pregrade med krvnim obtokom in osrednjim živčnim sistemom. Astrocitom hrbtenjače je približno 9-krat manj pogost kot možganski tumorji in prizadene predvsem odrasle. V večini primerov benigni astrocitomi postanejo maligni – to se pojavi pri približno 70 % bolnikov. [ 1 ]
Epidemiologija
Astrocitom je najpogostejša različica glioma, tumorja glialnih celic. Na splošno se patologija lahko razvije v katerem koli od oddelkov možganov, pa tudi v malih možganih in hrbtenjači. V otroštvu je pogosto prizadet vidni živec.
Pri sedmih od desetih bolnikov se benigni astrocitom spremeni v maligni.
Pri otrocih so tumorji možganov ali hrbtenjače druga najpogostejša vrsta malignih obolenj po levkemiji. Samo v Združenih državah Amerike vsako leto diagnosticirajo več kot 4000 novih primerov tumorjev osrednjega živčevja. Približno 50 % možganskih tumorjev pri otrocih so gliomi ali astrocitomi. Razvijejo se iz glialnih celic, ki sestavljajo pomožno možgansko tkivo. Astrocitomi so benigni ali maligni in se lahko pojavijo v različnih delih hrbtenjače.
Pri otrocih so astrocitomi veliko pogostejši (skoraj za 20 %), med odraslimi bolniki pa so moški približno enkrat in pol pogostejši kot ženske. Na en astrocitom hrbtenjače je več kot ducat možganskih tumorskih lezij. [ 2 ]
Vzroki astrocitomi hrbtenjače
Do danes natančni vzroki za nastanek astrocitoma hrbtenjače niso znani. Obstajajo teorije o možni dedni predispoziciji, izpostavljenosti onkogenim virusom, zunanjim dejavnikom, poklicnim nevarnostim itd.
Pojav astrocitoma je lahko posledica naslednjih vzrokov:
- Izpostavljenost telesa sevanju;
- Huda ali dolgotrajna izpostavljenost ultravijoličnemu sevanju;
- Neugodne okoljske razmere;
- Dolgotrajno bivanje v neposredni bližini visokonapetostnih vodov;
- Izpostavljenost kemikalijam, nevarnim odpadkom (vključno z jedrskimi odpadki);
- Kajenje;
- Genetske napake;
- Pogosto uživanje živil, ki vsebujejo rakotvorne in druge nevarne sestavine;
- Neugodna družinska anamneza.
Redni in hudi stres ter psihoemocionalno neravnovesje igrajo določeno vlogo pri razvoju patologije. Med specifične vzroke spadajo Hippel-Lindauova bolezen, Li-Fraumenijev sindrom, dedna nevrofibromatoza tipa I, tuberozna skleroza.
Dejavniki tveganja
Glavni dejavnik, ki lahko sproži razvoj astrocitoma, je genetska predispozicija. Drugi možni dejavniki vključujejo:
- Neugodne okoljske razmere v regiji stalnega prebivališča;
- Redno bivanje v pogojih poklicnih nevarnosti, delo s kemikalijami (še posebej nevarna sta formalin, nitrozamin);
- Virusne nalezljive bolezni - zlasti herpes-6, okužba s citomegalovirusom, paliomavirus (SV40);
- Pogost ali globok stres, depresivna stanja, psihoemocionalni šoki;
- Nenaden ali hud padec imunosti;
- Starostne spremembe.
Izpostavljenost sevanju (vključno z radioterapijo) poveča tveganje za astrocitom.
Patogeneza
Astrociti so najbolj znana vrsta glialnih struktur. Celice so zvezdaste oblike, njihova domnevna funkcija pa je čiščenje zunajceličnega prostora "nepotrebnih" ionov in mediatorjev, kar pomaga odpraviti kemične ovire za vezavne mehanizme, ki delujejo na nevronskih površinah. Verjetno astrociti pomagajo nevronom tudi s prenosom glukoze do najbolj aktivnih celic in s prenosom nekaterih impulzov, potrebnih za normalno regulacijo delovanja sinaps. Ugotovljeno je bilo, da astrociti po poškodbi možganov sodelujejo pri njihovem popravilu tako, da "pobirajo" nekrotične delce nevrona, kar lahko vpliva na neširjenje strupenih komponent in preprečuje zastrupitev.
Do 5 % astrocitomov je povezanih s prirojenimi patologijami z avtosomno dominantno dedovanjem (npr. nevrofibromatoza). V veliki večini primerov se primarni astrocitomski tumorji razvijejo brez jasnega vzroka, tj. sporadično.
Za tumorske procese hrbtenjače je značilna difuzna rast z invazivno invazijo okoliških tkiv. Stopnja malignosti je odvisna od hitrosti razvoja astrocitoma. Tako se zlasti maligni tumorji pojavijo v nekaj mesecih, benigni in šibki maligni tumorji pa se lahko razvijajo leta brez izrazite simptomatologije. V nekaterih primerih je patologija lahko povezana z disembriogenetskimi procesi (manjše razvojne anomalije). [ 3 ]
Simptomi astrocitomi hrbtenjače
Simptomatologija astrocitoma hrbtenjače je nespecifična in obsežna, odvisno od velikosti tumorja in njegove lokalizacije. Prvi znaki se pojavijo šele, ko neoplazma začne pritiskati na bližnja tkiva in strukture. Najpogosteje se bolniki pritožujejo nad glavoboli (pogosteje napadalnimi, vse do bruhanja), pojavom težav s prebavo in delovanjem sečil ter motnjami pri hoji. Akutni potek bolezni je zelo redek: v večini primerov se težava postopoma stopnjuje. [ 4 ]
V začetnih fazah razvoja je astrocitom skoraj vedno skrit, brez izrazitih simptomov. Patološka slika se pojavi šele od faze aktivnega razvoja tumorja. Opaženi so naslednji znaki:
- Huda glavobol, včasih do te mere, da bruha (bruhanje prinaša olajšanje);
- Povišana telesna temperatura na območju lezije (v povprečju do 38,5 °C);
- Spremembe občutljivosti na bolečino, parestezije;
- Pojav bolečine v območju prizadetega dela hrbtenjače;
- Šibkost mišic okončin, odrevenelost, paraliza nog;
- Poslabšanje in izguba delovanja notranjih organov (pogosteje medeničnih organov).
Faze
Zaporedje razvoja astrocitoma, tako kot vsi intramedularni tumorji hrbtenjače, sledi trem fazam:
- Segmentna faza;
- Popolna transverzalna lezija hrbtenjače;
- Radikularna faza bolečine.
Segmentna faza je povezana s pojavom disociiranih segmentnih motenj površinske občutljivosti glede na stopnjo lokalizacije neoplazme.
Popolna transverzalna lezija hrbtenjače se začne od trenutka, ko tumorski proces zraste v belo snov. Segmentne senzorične motnje se nadomestijo s prevodnimi, pojavijo se motorične in trofične spremembe, prizadeta je funkcionalnost medeničnih organov.
Faza radikularne bolečine se začne v trenutku, ko tumorski proces preseže meje hrbtenjače. Ker neoplazma prizadene živčne končiče, se pojavi sindrom radikularne bolečine. [ 5 ]
Obrazci
Astrocitom se razvije iz astrocitnega območja glije in ga predstavljajo astrocitne celice. Poleg hrbtenjače se tumor lahko nahaja tudi v velikih možganskih hemisferah, malem mozgu in možganskem deblu.
Razlikujte med astrocitomom z nizko in visoko malignostjo:
- Nizka malignost - stopnja I-II;
- Povišana malignost - stopnja III-IV.
Glede na prisotnost okvare IDH 1-2 ločimo mutacijske in nemutacijske astrocitome. V odsotnosti mutacije pravimo, da je prisoten "divji tip" ali wt (divji tip).
Seznam tumorskih procesov po stopnjah malignosti:
- Stopnje I-II predstavljata piloidni pilocitni astrocitom in difuzni astrocitom nizke stopnje. Za takšne neoplazme je značilen zapoznel razvoj, ki se začne že v mladosti.
- Stopnje III-IV predstavljata anaplastični astrocitom in multiformni glioblastom. Ti neoplazmi hitro rastejo in se širijo na bližnje strukture.
Klasična različica piloidnega astrocitoma se imenuje klasična različica piloidnega astrocitoma, če MRI pokaže hipodenzno neoplazmo v načinu T1 in hiperdenzno v načinu T2, ki v večini primerov dobro in popolnoma kopiči kontrastno sredstvo. Včasih lahko vsebuje cistično komponento.
Piloidni astrocitom hrbtenjače je pogostejši pri otrocih in mladih odraslih.
Difuzni astrocitom hrbtenjače spada med gliome nizke malignosti, pa tudi med pleomorfne ksantoastrocitome, oligodendrogliome in oligoastrocitome. Gre za morfološko, diagnostično in klinično heterogeno kategorijo neoplazem. Klasifikacijske značilnosti pomembno vplivajo na terapevtske taktike, določajo potek in prognozo patologije. [ 6 ]
Zapleti in posledice
Intramedularni tumorji, med katere spada tudi astrocitom, so redki in se pojavljajo le v 2 % vseh tumorjev osrednjega živčnega sistema. Številni tumorji v tej kategoriji so benigni, vendar je tudi v tem primeru obvezna popolna odstranitev tumorja. Radioterapija je v tem primeru neprimerna, saj so takšni astrocitomi radiosenzitivni in terapija zaradi povečane izpostavljenosti sevanju poškoduje hrbtenjačo. Kljub temu se pri uporabi kombiniranih tehnik takšno zdravljenje še vedno izvaja. Na primer, radioterapijo kombinirajo s kemoterapijo ali hipertermijo ali drugimi razpoložljivimi metodami.
Astrocitom hrbtenjače se najpogosteje začne s pojavom bolečinskega sindroma na prizadetem območju. Nato se pojavijo spremembe v občutljivosti, oslabitev mišic v okončinah. Možna je difuzna rast tumorja z infiltracijo v normalno živčno tkivo. Če se na ustreznem območju ne zdravi, je hrbtenjača popolnoma prizadeta, kar povzroči motnje delovanja organov na ravni in pod patološko cono.
Obstajajo tudi podatki o pojavu zapletov po odstranitvi astrocitoma. Med operacijo kirurg dekompresira hrbtenjačo, popolnoma odstrani neoplazmo in poskuša storiti vse, kar je v njegovi moči, da prepreči poznejši razvoj nevrološke odpovedi. Vendar pa posega ni vedno mogoče izvesti gladko: mnogi tumorji so močno razširjeni v okoliško tkivo ali pa se nahajajo na težko dostopnih mestih. To vodi do verjetnosti intra- in pooperativnih zapletov. Tako se lahko pri bolnikih pojavi poslabšanje ali pojav novih senzorično-motoričnih motenj, nastanek tetrapareze ali tetraplegije. Seznam najpogostejših zapletov astrocitoma je naslednji:
- Nevrološke motnje;
- Spinalni edem;
- Nalezljivi pooperativni zapleti, gnojni meningitis, mielitis, meningoencefalitis);
- Pooperativna likvoreja;
- Hematomi hrbteničnega kanala;
- Nastanek likvornih cist (psevdomieloradikulokela);
- Zračne embolije, trombembolije;
- Septični in trofični zapleti;
- Črevesna pareza;
- Ortopedske posledice, kifoza, skolioza, funkcionalna nestabilnost.
Glede na opažanja se je večina zapletov razvila v zgodnji pooperativni fazi – približno 30 % primerov, pri veliki večini bolnikov (več kot 90 % primerov) pa so bili takšni zapleti opredeljeni kot blagi. Zapleteni in hudi zapleti, ki so povzročili smrt bolnika, so bili opaženi le v 1 % primerov.
Ali se lahko astrocitom po odstranitvi ponovno pojavi ali metastazira? Teoretično se lahko ponovni pojav neoplazme pojavi v katerem koli delu hrbtenjače, vendar o tem ni statističnih podatkov. Metastaze v hrbtenjačo so možne pri piloidnem astrocitomu možganov, pljučnem raku in tako naprej. Pri tem je pomembno omeniti, da astrocitom hrbtenjače sam po sebi I. stopnje običajno ne daje metastaz, vendar pa se neoplazma od II. stopnje patologije že lahko metastazira. Pri III.-IV. stopnji bolezni so metastaze skoraj vedno prisotne: takšni tumorji hitro rastejo in zahtevajo nujno in aktivno zdravljenje. [ 7 ]
Diagnostika astrocitomi hrbtenjače
Diagnostični ukrepi v primeru suma na astrocitom se izvajajo v nevroloških ali nevrokirurških ustanovah. Najprej se oceni splošno stanje bolnika, intenzivnost bolečine, nevrološki in ortopedski status.
Laboratorijska diagnoza je nespecifična. Predpišite splošne preiskave urina in krvi, biokemijo krvi z določitvijo glukoze, skupnih beljakovin, bilirubina in albumina, kreatinisa in sečnine, aspartat aminotransferaze, alanin aminotransferaze, laktat dehidrogenaze, alkalne fosfataze. Po potrebi preverite označevalce, mikroelementno sestavo krvi, razširjen koagulogram.
Prioritetna instrumentalna diagnoza astrocitoma mora biti slikanje z magnetno resonanco ustreznega dela hrbtenice z ali brez injiciranja kontrastnega sredstva. Če je indicirano, se lahko področje pregleda razširi do nevroaksije.
Slikanje z magnetno resonanco (MRI) se izvaja s priporočeno jakostjo magnetnega polja naprave 1,5–3 Tesla. Na nastali sliki so astrocitomi najpogosteje ekscentrično lokalizirani, včasih imajo eksofitno komponento in ne kopičijo kontrastnega sredstva ali pa kažejo heterogeno kopičenje ali pa je prisotno eno samo območje kopičenja. [ 8 ]
Pri bolnikih, ki potrebujejo razjasnitev diagnoze astrocitoma hrbtenjače, se kot del diferencialne diagnoze dodatno izvede CT perfuzijska študija.
Diferencialna diagnoza
Priporočljiva je diferencialna diagnoza med tumorskimi in netumorskimi procesi. CT perfuzija postaja ključni postopek za prepoznavanje intramedularnih tumorjev hrbtenjače. Ta metoda ocenjuje hitrost pretoka krvi v tkivih hrbtenjače, kar pomaga razlikovati med cerebrospinalnim tumorjem in demielinizacijsko patologijo. Študija je indicirana tudi za diferenciacijo glioma, ependimomov in hemangioblastoma.
Če MRI pokaže intenzivno hiperperfuzijo na območju patološkega žarišča, se diagnosticira intramedularni hemangioblastom. Priporočljivo je opraviti dodatno MRI ali CT-angiografijo za razjasnitev žilne anatomije neoplazme.
Poleg tega bi morala biti diferencialna diagnoza usmerjena v izključitev najbolj podobnih patologij hrbtenjače - zlasti lahko govorimo o diskogeni mielopatiji, siringomieliji, mielitisu, arteriovenski anevrizmi, funičarski mielozi, amiotrofični lateralni sklerozi, tuberkulomi, ehinokokozi in cisticerkozi, žariščih terciarnega sifilisa, hematomieliji, motnjah krvnega obtoka v cerebrospinalnih žilah.
Koga se lahko obrnete?
Zdravljenje astrocitomi hrbtenjače
Glavna metoda zdravljenja astrocitoma je njegova odstranitev z operacijo. Operacija je načrtovana po tem, ko je bolnik opravil vse diagnostične ukrepe. Izbira taktike zdravljenja upošteva vrsto in lokacijo neoplazme, njeno razširjenost in agresivnost ter starost bolnika. Na primer, radioterapija se v pediatrični praksi redko uporablja zaradi visokega tveganja za neželene učinke. [ 9 ]
Nekatera najpogostejša zdravljenja vključujejo naslednje:
- Kirurški poseg – omogoča odstranitev čim večjega števila tumorskih celic. Kirurški poseg se lahko uporablja kot samostojen postopek pri astrocitomu prve stopnje, pri tumorjih z drugimi stopnjami malignosti pa se kombinira z drugimi terapevtskimi postopki.
- Kemoterapija – lahko se uporablja kot dodatek k operaciji ali kot glavno zdravljenje. Pri dojenčkih se kemoterapija uporablja kot začasna zamenjava za radioterapijo, dokler otrok ne odraste. Kemoterapija lahko vključuje uporabo zdravil, kot so karboplatin, vinkristin, vinblastin, tiogvanin, prokarbazin in lomustin. Vendar pa kemoterapija sama po sebi ne pozdravi niti nizkega malignega astrocitoma hrbtenjače. Poleg tega se uporablja kirurški poseg.
- Radioterapija je standardni dodatek k operaciji, namenjen uničenju preostalih tumorskih struktur.
- Ciljno zdravljenje vključuje uporabo zdravil, ki blokirajo razvoj in širjenje malignih celic z vplivanjem na specifične molekule, ki sodelujejo pri rasti neoplazme. Bistvo ciljne terapije je v ciljnem napadu na celice astrocitoma, zaradi česar tumor postane ranljiv in šibek. Za razliko od kemoterapije je ciljna terapija selektivna in deluje le na maligne celice, ne da bi pri tem poškodovala zdrave strukture.
- Za neoplazme s spremembo gena BRAF V600 se uporabljajo zaviralci, kot sta vemurafenib in dabrafenib.
- V primerih fuzije ali podvajanja BRAF ali astrocitomov z nizko stopnjo malignosti se lahko uporabijo zaviralci MEK, kot sta selumetinib ali trametinib.
- Pri astrocitomih nizke stopnje malignosti imata lahko sirolimus in everolimus zadosten učinek.
- Imunoterapija vključuje uporabo lastnega imunskega sistema za prepoznavanje tumorskih celic in njihovo nadaljnje napadanje. Izbrana zdravila so tako imenovani zaviralci kontrolnih točk. Blokirajo signale malignih struktur, kar ustvari obrambo pred delovanjem imunskega sistema.
Kot simptomatsko zdravljenje se uporabljajo antikonvulzivi in steroidi. Po potrebi so predpisani posveti z endokrinologom, oftalmologom, specialistom za rehabilitacijo in psihologom.
Postoperativno zdravljenje lahko vključuje zdravila, kot so:
- Potek kemoradiacijske terapije po ustreznem programu na linearnem pedalu za plin (radikalni enkratni fokalni odmerek 2 Gy, skupni fokalni odmerek 60 Gy).
- Mustofaran (Fotemustin) 208 mg enkrat na 7 dni. Pripravljeno raztopino je treba zaščititi pred svetlobo in jo takoj po pripravi prenesti v neprozoren pokrov. Zdravilo se ne predpisuje otrokom in nosečnicam. Med zdravljenjem je nujno spremljanje hematoloških parametrov.
- Temozolamid 100–250 mg po individualizirani shemi. Kapsul se ne odpira, uporabljajte previdno in se izogibajte stiku zdravila s kožo. Vzemite na prazen želodec, sperite s kozarcem vode. Če se po zaužitju pojavi bruhanje, zdravila tisti dan prenehajte jemati. Pri otrocih se Temozolamid predpisuje od 3. leta starosti dalje.
- Bevacizumab 5–15 mg/kg enkrat na 14–21 dni, dolgoročno. Med možnimi neželenimi učinki: gastrointestinalne in pljučne krvavitve, arterijska trombembolija, aritmije, tromboza, hipertenzija.
Vsakih 3-6 mesecev se opravi diagnostični MRI s kontrastom, po katerem se zdravljenje prilagodi glede na indikacije.
Fizioterapevtsko zdravljenje
Vprašanja o možnosti uporabe fizioterapije pri bolnikih z astrocitomom hrbtenjače se pojavljajo precej pogosto. Tradicionalno se takšna terapija šteje za kontraindikacijo, vendar to ni vedno res. Trenutno imajo strokovnjaki naslednje informacije:
- Elektroforeza z zdravili se lahko po potrebi uporabi pri tumorskih procesih – vključno z astrocitomom hrbtenjače.
- Uporaba pulznih tokov – kot so elektrospanec, električna anestezija, diadinamična terapija, sinusna modulirana terapija in nihajoči tokovi – nima vpliva na rast neoplazme in širjenje metastaz. Poleg tega so pulzni tokovi indicirani za odpravo edema.
- Uporaba magnetnih polj ima upočasnitveni učinek na rast tumorja in ima nekatere antiblastične lastnosti.
- Ultrazvok ni kontraindiciran pri bolnikih z astrocitomom.
- Elektromagnetni žarki EHF območja izboljšajo učinkovitost glavnega zdravljenja (kirurški poseg, kemoterapija in radioterapija), podpirajo hematopoezo in imunsko obrambo ter zmanjšujejo bolečino.
Pri astrocitomu hrbtenjače so prepovedani postopki, kot so ultravijolično obsevanje, laserska terapija, toplotna terapija in terapevtske kopeli (radon, terpentin, vodikov sulfid, silicijev dioksid), masaža in manualna terapija.
Po kirurškem posegu je priporočljivo, da se bolnike v roku približno enega leta napotijo na zdravljenje v sanatorij in letovišče kot del rehabilitacije. Možnost uporabe hirudoterapije pri astrocitomu ni bila raziskana.
Zeliščno zdravljenje
Fitoterapije pri bolnikih z rakom ni mogoče uporabljati namesto glavnega zdravljenja. Vendar pa se zdravilne rastline dokaj uspešno uporabljajo za spodbujanje telesne obrambe in lajšanje bolečinskega sindroma. Pravilna uporaba zelišč pomaga izboljšati kakovost življenja bolnikov, ki trpijo zaradi astrocitoma hrbtenjače.
Številne rastline vsebujejo specifične protitumorske snovi. Poleg tega rastlinski proizvodi zagotavljajo dodatno zaščito pred rakom, saj vzdržujejo normalno kislinsko-bazno ravnovesje v telesu.
Zelišča se uporabljajo posušena ali sveža. Uporabljajo se za pripravo izvlečkov, decokcij, poparkov in tinktur. Med najbolj priljubljenimi rastlinami, ki lahko izboljšajo stanje bolnikov z astrocitomom, so naslednje:
- Kopriva je dobro znano zelišče, ki lahko izboljša delovanje jeter, normalizira raven sladkorja v krvi, odpravi otekline, uniči bakterije in ustavi rast tumorskih celic. Strokovnjaki priporočajo kuhanje poparka koprive in njegovo uporabo 3-4-krat na dan. Kontraindikacija: nagnjenost k trombozi.
- Cimet (ne smemo ga zamenjevati s kasijo) je priljubljena začimba, ki vsebuje številne koristne sestavine, vključno s karvakrolom in kumarinom. Za dosego protirakavega učinka je treba dnevno zaužiti ½ čajne žličke cimetovega prahu.
- Ingverjeva korenina je zdravilna začimba, ki vsebuje naravne antioksidante, ki zagotavljajo močno protitumorsko delovanje. Ingver se lahko doda pijačam, prvim in drugim jedem, sladicam. Vendar pa glavno terapevtsko sredstvo velja ingverjev čaj, ki ga je treba piti 3-4-krat na dan.
- Origano ali origano je dobro znano zelišče s specifičnim okusom. Vsebuje aktivne fenolne kisline in flavonoide ter kvercitin, ki omejuje rast malignih celic. Zdrobljeno zelišče lahko kuhamo kot poparek in ga dodamo tudi mesnim, ribjim jedem, solatam in enolončnicam.
Zdravniki opozarjajo: od zeliščnega zdravljenja astrocitoma hrbtenjače ne pričakujte čudežev. Fitoterapija se uporablja le kot pomožna povezava, v kombinaciji s konzervativnimi in kirurškimi metodami.
Kirurško zdravljenje
Radiokirurgija je optimalna metoda za odpravo astrocitomov hrbtenjače. Brezkontaktna kirurgija je učinkovita pri tumorjih različne lokacije in porazdelitve ter je dober nadomestek za konvencionalno kirurgijo. Uporaba tako imenovanega kibernetskega noža je povezana z vnosom ionizirajočih odmerkov ionizirajočih žarkov, ki so uničujoči za maligne strukture, v tkiva. Zdrava okoliška tkiva niso prizadeta.
V pripravljalni fazi pacient opravi diagnostično CT in MRI, po kateri se določi digitalni tridimenzionalni model medsebojne lokalizacije neoplazme in nespremenjenih normalnih tkiv. Nato specialist pripravi shemo radiokirurškega posega z oblikovanjem odmerka obsevanja, ki ga mora astrocitom prejeti, da blokira vse biološke reakcije v njem.
V povprečju je radioterapija razdeljena na 2-3 faze (frakcije).
Kirurški poseg vključuje odstranitev čim večjega dela tumorja. Tumorji druge stopnje ali več se zdravijo kirurško v kombinaciji s kemoterapijo in radioterapijo. Celovit pristop naj bi preprečil nadaljnje širjenje tumorskega procesa.
V vsakem primeru stopnjo kirurškega posega določajo neposredne značilnosti astrocitoma hrbtenjače. Taktiko zdravljenja oblikuje več specialistov hkrati: nevrokirurg, radioterapevt, medicinski fizik, onkolog-kemoterapevt.
Preprečevanje
Zdrav življenjski slog bo pomagal ohranjati zdravo hrbtenjačo in krepiti telo kot celoto. Pomembna merila za preprečevanje astrocitoma vključujejo:
- Popolna zdrava prehrana s kakovostnimi izdelki;
- Ustrezna telesna aktivnost, redni sprehodi na svežem zraku;
- Zadosten čas počitka in spanja;
- Razvoj odpornosti na stres, uporaba različnih tehnik za lajšanje stresa.
Pomembno je redno obiskovati splošnega zdravnika, zlasti za bolnike s kroničnimi boleznimi in tiste, ki so bili zdravljeni z rakom in so bili zdravljeni z obsevanjem ali sistemsko kemoterapijo.
Med drugimi priporočili:
- V svojo prehrano dodajte več rastlinske hrane (zlasti zelenjave in zelenjave) in manj sintetične hrane ter hitre hrane;
- V obroke dodajte čim manj živalskih maščob, priporočljivo pa je tudi, da margarine popolnoma izločite;
- Nadzorujte telesno težo, bodite telesno aktivni;
- Nehajte kaditi in piti močne alkoholne pijače;
- Ne preobremenjujte hrbta, pravilno odmerjajte in porazdelite obremenitev.
Zdrav življenjski slog in redni posveti ter pregledi pri osebnem zdravniku so ključnega pomena za ohranjanje funkcionalnosti vašega telesa v prihodnjih letih.
Napoved
Astrocitom je vrsta tumorskega procesa, ki ima neugodno prognozo. Patologija se lahko pojavi pri bolnikih katere koli starosti, vključno z otroki. Zdravljenje bolezni je obvezno, ne glede na stopnjo malignosti in anatomsko razširjenost. Terapevtske taktike se izberejo po vseh diagnostičnih ukrepih. Priporočljivo je lahko kirurško zdravljenje, radioterapija in radioterapija, kemoterapija. Pogosto je treba kombinirati več terapevtskih metod hkrati.
Če je sprva benigna, zdravljenje v 70 % primerov vodi do popolnega okrevanja in odprave nevroloških simptomov. Obdobje okrevanja traja od nekaj mesecev do dveh let. V bolj zapletenih primerih je izid bolezni invalidnost - izguba sposobnosti za delo, z nezmožnostjo popolne obnove telesnih funkcij. Število smrtnih izidov po kirurški odstranitvi neoplazme je ocenjeno na približno 1,5 %. [ 10 ] Pomanjkanje zdravljenja in malignost kažeta na neugodno prognozo. Zanemarjeni astrocitom hrbtenjače, povezan z nepraktičnostjo ali nezmožnostjo operacije, se zdravi z uporabo paliativnih tehnik.

