Medicinski strokovnjak članka
Nove publikacije
Disekcijski osteohondritis
Zadnji pregled: 04.07.2025

Vsa vsebina iLive je pregledana ali preverjena, da se zagotovi čim večja dejanska natančnost.
Imamo stroge smernice za pridobivanje virov in samo povezave do uglednih medijskih strani, akademskih raziskovalnih institucij in, kadar je to mogoče, medicinsko pregledanih študij. Upoštevajte, da so številke v oklepajih ([1], [2] itd.) Povezave, ki jih je mogoče klikniti na te študije.
Če menite, da je katera koli naša vsebina netočna, zastarela ali drugače vprašljiva, jo izberite in pritisnite Ctrl + Enter.
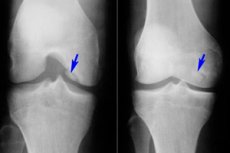
Med številnimi različnimi boleznimi mišično-skeletnega sistema je osteohondritis dissecans relativno redek - bolezen, ki je omejena oblika aseptične nekroze subhondralne kostne plošče. Za patologijo je značilna ločitev majhnega hrustančnega elementa od kosti in njegov premik v sklepno votlino.
Osteochondritis dissecans je v 19. stoletju prvič opisal britanski kirurg in patolog dr. Paget. Takrat se je bolezen imenovala "latentna nekroza". Patologija je svoje sedanje ime osteochondritis dissecans dobila nekoliko kasneje, konec istega 19. stoletja: ta izraz je uvedel nemški kirurg Franz Koenig.
Bolezen najpogosteje prizadene kolenski sklep, lahko pa se razvije tudi v drugih sklepih, ne glede na njihovo velikost. [ 1 ]
Epidemiologija
Osteohondritis dissecans se pojavlja le v 1 % primerov bolezni sklepov. Patologijo najpogosteje diagnosticirajo pri mladih moških (predvsem športnikih), lahko pa se pojavi tudi pri otrocih. Razmerje med prizadetimi moškimi in ženskami je 2:1. Pri približno vsakem četrtem bolniku je bolezen dvostranska.
Osteochondritis dissecans v 85 % primerov prizadene notranji kondil stegnenice, kar povzroči Koenigovo bolezen. V 10 % primerov je prizadet zunanji kondil, v 5 % patela (razvije se Leuvenova bolezen). [ 2 ]
Skupna incidenca patologije je 15–30 primerov na sto tisoč prebivalcev. [ 3 ] Povprečna starost prizadetih je 10–20 let. [ 4 ]
V otroštvu patologija poteka ugodneje: okrevanje se pojavi kot posledica zdravljenja z zdravili. Odrasli bolniki pogosto potrebujejo kirurški poseg.
Vzroki disekcijski osteohondritis
Najpogostejši vzrok za osteohondritis dissecans je travma, poškodba, prekomerna kompresija. Zaradi teh učinkov se prekrvavitev tkiv znotraj sklepa poslabša (ishemija). Takšni procesi posledično povzročijo postopno nekrozo kostnega fragmenta, ki se sčasoma loči.
Natančni vzroki bolezni niso znani. Strokovnjaki menijo, da je patologija posledica več dejavnikov hkrati. Zato je najverjetnejši vzrok travma, neposredna ali posredna poškodba sklepa. Dodatni dejavniki lahko vključujejo:
- dedna nagnjenost;
- genetske bolezni;
- individualne značilnosti anatomije;
- presnovne motnje;
- nenormalno zorenje skeletnega sistema.
Obstoječi osteohondritis dissecans se lahko poslabša zaradi nadaljnjih obremenitev sklepov. Za to patologijo najbolj trpijo ljudje, ki se aktivno ukvarjajo s športi, kot so košarka ali nogomet, tenis, dvigovanje uteži, biatlon, met krogle, gimnastika ali rokoborba. V rizično skupino spadajo tudi ljudje, katerih poklicne dejavnosti so povezane s stalnim izvajanjem istih ponavljajočih se gibov, ki prekomerno vplivajo na delovanje sklepov. [ 5 ]
Dejavniki tveganja
Izvor osteohondritisa dissecans trenutno ni dobro razumljen. Med dejavniki, ki prispevajo k nastanku in razvoju bolezni, lahko ločimo naslednje:
- lokalni nekrotični procesi v subhondralni kostni plošči;
- ponavljajoče se poškodbe sklepov, vključno s tistimi eksogene narave (kontuzivne poškodbe) in endogene (sindrom impeachmenta, ki se razvije z notranjo rotacijo sklepa, pa tudi habitualne dislokacije, kronična nestabilnost sklepov, stare poškodbe);
- oslabljena enhondralna osifikacija;
- endokrine bolezni;
- genetska predispozicija (anatomske napake sklepne strukture, prirojene anomalije subhondralne plasti itd.);
- nezadosten krvni obtok, oslabljen trofizem kostnega in hrustančnega tkiva, ishemične motnje;
- prekomerna redna obremenitev sklepa.
Mnogi avtorji namigujejo na družinsko dedovanje in ga celo opisujejo kot blago obliko skeletne displazije s pridruženo nizko rastjo.[ 6 ],[ 7 ] Vendar pa je Petrie[8 ], ki je izpodbijal dokaze o družinskem dedovanju, poročal o radiografskem pregledu sorodnikov prve stopnje in ugotovil, da ima le 1,2 % bolnikov akutni osteohondritis dissecans.
Patogeneza
Patogenetski mehanizem razvoja osteohondritisa dissecans do danes ni bil dovolj raziskan. Obstaja več teorij, ki jih strokovnjaki štejejo za glavne. Vendar nobena od njih še ni bila uradno potrjena. Kljub temu jih bomo obravnavali ločeno:
- Vnetni proces.
Nekateri raziskovalci so opisali vnetne spremembe v histološkem materialu bolnikov z osteohondritisom dissecans. Podrobna mikroskopska analiza je pokazala nekrotične, nespecifične, aseptične znake vnetja, vendar v nekaterih biomaterialih takšne spremembe še vedno niso bile prisotne. [ 9 ]
- Akutna travmatska poškodba.
Opisani so primeri razvoja osteohondritisa dissecans kot posledica kronične ali akutne travme, ki je povzročila ishemične procese z nastankom prostih kostno-hrustančnih elementov.
- Ponavljajoče se poškodbe.
Ponavljajoče se mikropoškodbe lahko postanejo sprožilni dejavnik za bolezen, kar je še posebej značilno za otroke. [ 10 ], [ 11 ]
- Genetska predispozicija.
Obstajajo dokazi o dedni nagnjenosti k razvoju sklepnih patologij. Zlasti nekateri bolniki so imeli anatomske značilnosti, ki so prispevale k nastanku te težave. [ 12 ]
- Ishemični procesi.
Teorija o vpletenosti ishemije ali poslabšanju žilne trofike na prizadetem območju obstaja že dolgo časa. Številni primeri so kazali na pomanjkljivost žilne mreže, šibko arterijsko razvejanost na območju patologije. [ 13 ], [ 14 ]
Trenutno se osteohondritis dissecans šteje za pridobljeno lezijo subhondralne kosti, za katero so značilne različne stopnje resorpcije in sekvestracije kostnega tkiva z možno prizadetostjo sklepnega hrustanca zaradi odstopitve, kar ni povezano z akutnim osteohondralnim zlomom normalnega hrustanca. [ 15 ]
Simptomi disekcijski osteohondritis
Klinični simptomi osteohondritisa dissecans so nespecifični in se lahko razlikujejo pri različnih bolnikih. Otroci in mladostniki se pogosto pritožujejo nad difuzno bolečino v prizadetem sklepu: nestalno, včasih občasno, akutno, ki jo spremlja blokada gibanja v sklepu in njegovo otekanje.
V primeru nestabilnosti ločenega elementa opazimo nestabilnost, blokiranje in hrustljavost. Med pregledom je opazna omejitev obremenitve na prizadetem sklepu. Palpacijo spremlja bolečina. Dolgotrajna bolezen se lahko kaže v atrofičnih spremembah vodilnih mišic.
Prvi znaki osteohondritisa dissecans pri odraslih in otrocih so praktično enaki: običajno gre za rahlo bolečino ali nelagodje, ki se stopnjuje z motorično aktivnostjo in obremenitvijo sklepa. Z napredovanjem patologije se sindrom bolečine stopnjuje, sklep oteče in pojavi se bolečina pri palpaciji.
Po odstopanju nekrotičnega fragmenta se pojavijo pritožbe zaradi rednega hrustanja in pojava motoričnega "zatikanja", kar je razloženo s pojavom ovire med gibanjem sklepnih površin. Lahko pride do blokad - tako imenovanega sklepnega "zatikanja", ki se kaže kot akutna bolečina in nezmožnost izvedbe predvidenega gibanja.
Patologija lahko raste in se poslabša v nekaj letih – 2, 3, včasih pa tudi deset ali več. Glavni simptomi so lahko:
- bolečina (boleča ali ostra); 80 % bolnikov običajno občuti blago bolečino v povprečju 14 mesecev in blago ali blago klavdikacijo po telesni aktivnosti [ 16 ]
- edem;
- škripanje motorja;
- omejitev motoričnih sposobnosti;
- zaklepanje sklepov;
- naraščajoča hromost (s poškodbo sklepov spodnjih okončin);
- mišični atrofični procesi.
Osteohondritis dissecans pri otrocih
Vzroki za osteohondritis dissecans v otroštvu prav tako niso jasni. Vendar pa je prognoza pri majhnih otrocih bolj optimistična kot pri odraslih.
Bolezen se najpogosteje pojavlja pri dečkih, starih od 10 do 15 let, lahko pa prizadene tudi otroke, stare od 5 do 9 let. V večini primerov se motnja z leti zgladi.
Glavni simptomi težave pri otroku:
- brezvzročna bolečina (običajno v kolenu), ki se stopnjuje s telesno aktivnostjo;
- otekanje in blokada sklepa.
Ti simptomi zahtevajo nujno diagnostiko – zlasti rentgensko slikanje, MRI, CT.
Ugoden potek osteohondritisa dissecans ni razlog za neizvajanje zdravljenja. Za začetek zdravnik svetuje bolniku, naj popolnoma izključi telesno aktivnost na prizadetem udu. Če bolezen prizadene spodnje okončine, se otroku predpišejo bergle, s katerimi hodi več mesecev (običajno do šest mesecev). Dodatno sta vključeni fizioterapija in vadbena terapija.
Če v določenem času ni izboljšanja, je le v tem primeru predpisan kirurški poseg:
- artroskopska mozaična hondroplastika;
- revaskularizacijska osteoperforacija.
Faze
Na podlagi informacij, pridobljenih med rentgenskimi pregledi, se določijo naslednje faze patološkega procesa pri osteohondritisu dissecans:
- Nastanek nekrotičnega fokusa.
- Ireverzibilna faza omejevanja nekrotičnega območja, disekcija.
- Nepopolna ločitev nekrotično omejenega elementa.
- Popolna ločitev kostno-hrustančnega elementa.
Poleg zgornje klasifikacije se glede na endoskopsko sliko osteohondritisa dissecans razlikujejo še naslednje stopnje:
- Nepoškodovanost hialinskega hrustanca; pri palpaciji se zazna mehkoba in oteklina.
- Hrustanec je ločen in raztrgan vzdolž oboda nekrotičnega žarišča.
- Nekrotično spremenjeni element je delno ločen.
- Na prizadetem območju se oblikuje nišni krater, prisotni pa so tudi prosti intraartikularni elementi.
Koenigova bolezen je razdeljena na naslednje faze:
- Hrustanec se zmehča, ne da bi pri tem poškodoval svojo celovitost.
- Del hrustanca je ločen, opažena je stabilnost.
- Hrustanec postane nekrotičen in kontinuiteta je motena.
- Nastane prosti element, lokaliziran v nastali napaki ali za njo.
Obrazci
Patologija osteohondritisa dissecans se deli na odraslo in mladostno (razvija se pri otrocih in mladostnikih).
Razvrstitev glede na lokalizacijo patološkega procesa:
- Disekansni osteohondritis kolenskega sklepa je omejena subhondralna aseptična nekroza sklepne površine kosti. Incidenca bolezni je 18–30 primerov na sto tisoč bolnikov. Prizadeto je pretežno obremenjeno hrustančno področje, ki je lateralni segment medialnega kondila stegnenice, blizu interkondilarne zareze (notranji ali zunanji kondil, pogačica). Disekansni osteohondritis pogačice ima najbolj neugodno prognozo, saj ga je težko zdraviti. Disekansni osteohondritis medialnega kondila stegnenice se imenuje tudi Koenigova bolezen. [ 17 ], [ 18 ]
- Osteochondritis dissecans talusa se pojavlja pri otrocih, starih od 9 do 16 let, in je osteohondropatija talusa z aseptično nekrozo in poškodbo sklepnega hrustanca. Druga imena za patologijo so Diazova bolezen ali osteochondritis dissecans gležnja. Etiologija bolezni ni znana. Če se ne zdravi, nastanejo grobe okvare sklepnega hrustanca. [ 19 ]
- Osteohondritis dissecans ramenskega sklepa je lezija glave humeralnega kondila v osrednjem ali anterolateralnem delu. Bolezen je redka, pojavlja se predvsem pri mladostnikih; imenuje se tudi Pannerjeva bolezen. Še redkejši so primeri poškodbe glave radiusa, olekranonnega odrastka in jame. [ 20 ]
- Osteohondritis dissecans kolčnega sklepa prizadene glavico stegnenice. Bolezen ima lahko dolgo časa minimalne klinične in radiološke manifestacije, sčasoma pa postanejo spremembe v konfiguraciji sklepnih površin izrazite, gibi v sklepu postanejo boleči ali blokirani. Najpogosteje se patologija začne razvijati v otroštvu.
Zapleti in posledice
Najbolj neugoden zaplet osteohondritisa dissecans velja za razvoj deformirajoče artroze z motorično blokado sklepa in motnjo osi prizadete okončine.
Spremenjena mehanska in biološka komponenta, ki jo povzroča aseptična nekroza kostne plošče in pojav prostih intraartikularnih elementov, vodi v nastanek deformirajoče artroze s poškodbo hialinskega hrustanca. Ta zaplet je značilen za osteohondritis dissecans kolenskega sklepa, stegnenice in golenice. Prvi znaki poslabšanja patološkega procesa: povečana bolečina, hromost (zlasti pri hoji po stopnicah). Pojavijo se blokade sklepov in občutek tujka v sklepu.
Napredovanje patologije vodi do naslednjih posledic:
- razvoj kontrakture in pojav krepitusa;
- ukrivljenost sklepnih kontur, ki jo povzročajo motnje v kostnem tkivu in izguba hrustanca, pa tudi atrofija mišic;
- zoženje sklepne špranje;
- pojav kostnih izrastkov vzdolž robov vrzeli.
V poznejših fazah bolezni bolnik izgubi sposobnost popolnega iztegovanja uda v prizadetem sklepu, posledično pa se ud (zlasti spodnji) deformira. Radiološko opazimo deformacijo in sklerozo sklepnih površin, subhondralno nekrozo, znatno zoženje sklepne špranje, obsežne kostne izrastke in proste intraartikularne fragmente.
Diagnostika disekcijski osteohondritis
Diagnostični ukrepi se začnejo z zaslišanjem in pregledom bolnika. Za osteohondritis dissecans so značilne pritožbe z bolečino, blokado v sklepu, škripanjem in klikanjem, omejenim obsegom gibanja. Bolnik lahko navede predhodne metabolno-distrofične patologije, poškodbe, intraartikularno dajanje zdravil.
Med pregledom zdravnik ugotavlja:
- blokada sklepov ali huda omejitev gibanja;
- klikanje, krepitacije.
Bolečine in deformacije sklepov se zaznajo s palpacijo.
Laboratorijski testi so predpisani kot del splošnega in diferencialnega pregleda telesa:
- splošni klinični krvni test z določitvijo levkocitne formule;
- določitev sedimentacije eritrocita (ESR);
- fibrinogen;
- antistreptolizin O;
- raven sečne kisline v serumu;
- C-reaktivni protein (kvantitativna metoda);
- revmatoidni faktor;
- antinuklearni faktor na celicah HEp-2;
- raven protiteles proti ekstrahljivemu jedrnemu antigenu.
Laboratorijska diagnostika je potrebna za izključitev artritisa, sistemskih avtoimunskih bolezni, revmatoidnega artritisa, Sjögrenovega sindroma itd.
Instrumentalno diagnostiko predstavlja predvsem slikanje z magnetno resonanco. Eksperimentalno je bilo dokazano, da je slikanje z magnetno resonanco najprimernejša metoda za diagnosticiranje osteohondritisa dissecans, saj omogoča oceno velikosti lezije in stanja hrustanca ter subhondralne plošče, določitev obsega edema kostnega mozga (poveča intenzivnost signala), zaznavanje prostega elementa v sklepu in sledenje dinamiki patološkega procesa. Poleg tega slikanje z magnetno resonanco pomaga preučiti stanje drugih sklepnih struktur: meniskusov, vezi, sinovialnih gub itd. [ 21 ]
Ultrazvočna diagnostika in druge metode pregleda ne zagotavljajo popolnih informacij o bolezni. Konvencionalna radiografija in računalniška tomografija sta v začetnih fazah osteohondritisa dissecans (2-4 tedne) neinformativni. Te metode se lahko uporabijo le za razjasnitev nekaterih točk po MRI.
Diferencialna diagnoza
Patologija |
Glavne razlike od osteohondritisa dissecans |
Deformirajoča osteoartritis |
Osteofiti in okostenela področja vezi se pogosto pojavljajo kot prosti intraartikularni elementi. Vendar so običajno nepravilne oblike in imajo ostre robove. Prav tako ni defekta kondila. |
Hondromatoza |
V epifizi golenice ali stegnenice ni značilnega kraterja. Hondromna telesca so fižolaste oblike, njihovo število doseže ali celo preseže 10. |
Lipoartritis (Hoffova bolezen) |
Prisotna je strukturna sprememba infrapatelarnega ali suprapatelarnega lipidnega telesa, ki je zbito in lahko izzove znake strangulacije. Rentgenske in magnetnoresonančne metode omogočajo diferencialno diagnostiko. |
Zlom znotraj sklepa |
Intraartikularni odcepljeni element travmatičnega izvora ima nepravilno obliko, neenakomerne obrise. Ni značilnega kraterja. |
Napačna razlaga brez patologije sklepov |
V nekaterih primerih neizkušeni strokovnjaki zamenjajo sezamoidno kost gastroknemiusne tetive za intraartikularni odlomljeni fragment. Značilni krater lateralnega kondila stegnenice se včasih zamenja za subhondralni lumen, eno od različic normalne anatomske strukture sklepa. |
Zdravljenje disekcijski osteohondritis
Zdravljenje je namenjeno izboljšanju trofizma kostno-hrustančnih elementov in fiksiranju ločenih delov. Artroskopija se uporablja za vizualizacijo lokacije in obsega poškodbe ter določitev stopnje odstopanja. Če je učinkovitost konzervativnega zdravljenja sprva vprašljiva, je predpisan kirurški poseg.
Osteochondritis dissecans, ki ga spremljajo značilni simptomi, vendar nima očitne rupture kostno-hrustančnega elementa, se zdravi z osteohondroperforativno metodo z uporabo Kirschnerjevih žic.
Konzervativno zdravljenje je uporabno le v začetnih fazah osteohondritisa dissecans. Fizioterapevtsko zdravljenje se izvaja ob ozadju razbremenitve prizadetega sklepa do enega leta in pol. V tem času je bolniku popolnoma prepovedano ukvarjanje s športom. Bolnik za hojo uporablja bergle, pri čemer se izključi obremenitev prizadetega uda. Po umiku bolečin je predpisana terapevtska vadba, ki vključuje vaje brez krepitve mišic, da se prepreči atrofija mišic. [ 22 ]
Zdravila
Če se odkrije intraartikularni vnetni proces, se predpiše antibiotična terapija. Najverjetnejša sta cefazolien ali gentamicin. Vankomicin je primeren, če se odkrije meticilin-rezistentni Staphylococcus aureus.
Za lajšanje bolečin se uporabljajo nesteroidna protivnetna zdravila. Če ima bolnik kontraindikacije za jemanje takšnih zdravil (razjeda, krvavitev v želodcu), potem je paracetamol zdravilo izbire. V primeru hude bolečine so lahko indicirani opioidni analgetiki.
Antibiotiki |
|
Cefazolin |
Povprečni dnevni odmerek je 1-4 g, v obliki intravenskih ali intramuskularnih injekcij. Zdravilo se ne uporablja v primeru preobčutljivosti na cefalosporine in betalaktamske antibiotike. |
Gentamicin |
Standardni dnevni odmerek zdravila je 3 mg/kg teže intramuskularno ali intravensko v 2-3 injekcijah. Trajanje zdravljenja je 7 dni. Zdravilo ima ototoksičnost. |
Vankomicin |
Predpisano individualno, ob upoštevanju terapevtskih indikacij. Daje se intravensko s kapalno infuzijo. Hitro dajanje lahko povzroči številne neželene učinke, vključno z anafilaktičnim šokom, zasoplostjo in srčnim popuščanjem. |
Opioidna zdravila proti bolečinam |
|
Tramadol |
Enkratni odmerek zdravila (intravensko ali peroralno) je 50–100 mg. Največji možni dnevni odmerek zdravila je 400 mg. Zdravljenje traja 1–3 dni. |
Trimeperidin |
Uporablja se intramuskularno, intravensko v obliki 1% raztopine, v količini 1 ml na dan. Trajanje uporabe je 1-3 dni. |
Nesteroidna protivnetna zdravila |
|
Ketoprofen |
Peroralno v odmerku 200–300 mg na dan v 2–3 odmerkih ali intramuskularno v odmerku 100 mg 1–2-krat na dan. Možni neželeni učinki: dispepsija, gastritis, kožni izpuščaji. |
Ketorolak |
Enkratni odmerek zdravila je 10 mg. Največji dnevni odmerek je 40 mg. Trajanje zdravljenja ne sme presegati 5 dni. Možno je tudi intramuskularno ali intravensko dajanje v minimalno učinkovitih odmerkih. Možni neželeni učinki: bolečine v trebuhu, driska, stomatitis, holestaza, glavobol. |
Paracetamol |
Predpisano po 0,5-1 g do 4-krat na dan, 3-5 dni. Zdravilo se dobro prenaša in redko povzroča neželene učinke. Izjema: alergija na paracetamol. |
Fizioterapevtsko zdravljenje
Fizioterapija se najpogosteje uporablja v fazi rehabilitacije po operaciji osteohondritisa dissecans. Prednost imajo naslednji postopki:
- lokalna krioterapija (potek zdravljenja vključuje do 10 postopkov);
- UFO terapija (trajanje tečaja – 10 dni, en postopek dnevno);
- magnetna terapija (potek zdravljenja vključuje od pet do deset sej);
- UHF terapija (7-10 sej);
- laserska terapija (dnevno, 1 teden).
Za izboljšanje krvnega obtoka v prizadetem sklepu in preprečevanje mišične atrofije so predpisane posebne vaje vadbene terapije:
- Mišična napetost s postopnim povečevanjem intenzivnosti, ki traja 6 sekund, s številom ponovitev približno 10 na pristop.
- Ponavljajoče se upogibanje in iztegovanje prstov okončine, vaje za treniranje periferne cirkulacije (spuščanje in dvigovanje okončin).
- Vaje za preprečevanje okorelosti sklepov (do 14 gibov na pristop).
Po presoji lečečega zdravnika je mogoče uporabiti blatno terapijo in vodno terapijo.
Zeliščno zdravljenje
Osteohondritis dissecans pri odraslih je dinamično neugodna patologija, ki lahko ob odsotnosti ustreznega zdravljenja privede do invalidnosti. Zato prej ko se sprejmejo ukrepi za boj proti bolezni, tem bolje.
Zdravljenje osteohondritisa dissecans mora biti celovito. Če lečeči zdravnik ne nasprotuje, se lahko uporabijo nekatere ljudske metode, zlasti zeliščna medicina.
- Hrenovo korenino naribajte, jo rahlo segrejte, da se ogreje, jo položite na krpo in jo kot obkladek položite na prizadeto mesto. Postopek ponavljajte vsak drugi dan.
- Pripravite zeliščno mešanico iz 1 čajne žličke brezovih listov, enake količine listov koprive in regrata, cvetov ognjiča in korenike vrbe. Mešanico prelijte z 1 litrom vrele vode in pustite stati pod pokrovom 10 ur. Pijte pol kozarca zdravila trikrat na dan pol ure pred obroki. Obdobje zdravljenja je 8 tednov.
- Pripravite mešanico na osnovi enakih količin divjega rožmarina, hmeljevih storžkov, cvetov kamilice in šentjanževke. Nato vzemite 2 žlici mešanice, prelijte z 1 litrom vrele vode, pustite stati pod pokrovom približno 10 ur, vzemite pol kozarca 4-krat na dan pred obroki.
- Pripravite mešanico iz 1 čajne žličke stebel maline, enake količine listov elecampana in koprive, 1 žlice divjega rožmarina in 1 čajne žličke cvetov bezga. Mešanici dodajte 0,5 litra vrele vode in pustite pod pokrovom stati 15-20 minut. Precedite in jemljite 100 ml trikrat na dan pred obroki. Trajanje uporabe: do tri mesece.
- 2 žlici listov brusnice prelijte s 500 ml vrele vode in pustite stati 40 minut. Vzemite 100–150 ml trikrat na dan pred obroki.
Dober učinek daje drgnjenje prizadetega sklepa s tinkturo elecampana (50 g korenike prelijemo s 150 ml vodke in vztrajamo v temnem prostoru 2 tedna).
Kirurško zdravljenje
Nekateri avtorji [ 23 ], [ 24 ] menijo, da bi moralo biti konzervativno zdravljenje prva izbira zdravljenja stabilnih lezij pri otrocih. Edino soglasje glede te metode je, da če se izbere to zdravljenje, mora trajati od 3 do 6 mesecev, preden se odločimo za kirurško zdravljenje. [ 25 ]
Kirurški poseg je običajno indiciran za nestabilne in stabilne lezije akutnega osteohondritisa dissecans, ki jih konzervativno zdravljenje ni mogoče. [ 26 ], [ 27 ]
Razlike v preferencah kirurgov za kirurško zdravljenje se odražajo v raznolikosti kirurških tehnik. Te vključujejo vrtanje (tako retrogradno kot antegradno), [ 28 ], [ 29 ] presaditev kosti, [ 30 ], [ 31 ] fiksacijo, [ 32 ], [ 33 ] postopke poravnave [ 34 ] in debridement. [ 35 ]
Osteochondritis dissecans, odkrit pri odraslem bolniku, pogosto postane indikacija za kirurški poseg. V začetni fazi razvoja patologije se odmrlo območje nadomesti z novo nastalim tkivom, v naslednjih fazah pa se prosti fragmenti odstranijo z artrotomijo.
Obseg posega se določi po opravljeni magnetni resonanci in artroskopiji. Praviloma se ob ohranjanju stika prostega elementa z okoliškim tkivom ločen kostno-hrustančni fragment izvrta in nadomesti z živim tkivom. Za tuneliranje se uporabi Kirschnerjeva žica ali tanko šilo. Žica se namesti v središče nekrotičnega območja, pravokotno na sklepno površino. Poseg se zaključi z resekcijo hrustančnega območja in obdelavo njegovih robov.
Če je lezija OCD fragmentirana ali je ni mogoče popraviti zaradi kakovosti hrustanca ali neusklajenosti, je treba fragment izrezati, odstraniti mesto darovanja in popraviti okvaro na podlagi individualnih ugotovitev.[ 36 ] Izrez fragmenta lahko zagotovi kratkotrajno lajšanje bolečin.[ 37 ],[ 38 ]
Če ima prosti element izrazito gibljivost, ga najprej fiksiramo s sponko. Nato se prereže povezovalni prehod (kost ali hrustanec), nakar se element odstrani. V subhondralni plošči se izvrtajo kanali, robovi se obdelajo. Sklep se opere, zašije in namesti aseptični povoj.
Po ponovni fiksaciji prostega elementa se napere odstranijo približno 2-2,5 meseca kasneje. V pooperativnem obdobju se pacientu predpiše antibiotična terapija in simptomatska zdravila.
Nova, sodobna tehnika artroplastike je avtogena presaditev hondrocitov. Metoda vključuje gojenje in presaditev celic, vendar je zaradi visokih stroškov postopka njena uporaba trenutno omejena. [ 39 ], [ 40 ]
Večina avtorjev poroča, da se čas do radiografskega okrevanja giblje od 6 tednov do 2 let.
Preprečevanje
Ker etiologija osteohondritisa dissecans ni povsem razumljena, še ni specifične preventive za to bolezen. Vendar pa zdravniki še vedno dajejo številna priporočila za preprečevanje razvoja takšnih bolezni. Ta priporočila so primarne in sekundarne narave.
Primarna preventiva obsega splošno vzdrževanje zdravja mišično-skeletnega sistema:
- boj proti odvečni teži;
- redna zmerna telesna aktivnost;
- preprečevanje poškodb, nošenje udobnih in kakovostnih čevljev;
- izvajanje splošnih krepilnih ukrepov;
- izogibanje hipotermiji, pravočasno zdravljenje kakršnih koli patologij v telesu.
Sekundarna preventiva vključuje preprečevanje poslabšanja obstoječega osteohondritisa dissecans. Glavne preventivne točke so naslednje:
- omejitev obremenitve sklepov;
- zavrnitev športov, kot so tek, atletika, dvigovanje uteži, gimnastika, košarka, odbojka, nogomet;
- korekcija poklicnih značilnosti, izogibanje dolgotrajnemu stanju, pogostemu počepanju, redna hoja po stopnicah gor in dol;
- pregled prehrane, izogibanje stradanju, izogibanje mastni in monotoni hrani, zagotavljanje, da telo prejme esencialne mikroelemente in vitamine.
Vadbeno terapijo je treba izvajati le pod nadzorom zdravnika. Pravilne vaje ne smejo obremenjevati mišično-skeletnega sistema, temveč morajo obnoviti moč in elastičnost sklepov, pospešiti krvni obtok in izboljšati presnovne procese.
Na priporočilo zdravnika lahko izvajate masažne seanse za različne mišične skupine.
Napoved
Osteohondritis dissecans je zahteven ortopedski problem, saj ga je težko tako prepoznati kot zdraviti, čeprav se je na tem področju pojavil nov razvoj.
Prognoza bolezni je lahko odvisna od vrste uporabljenega zdravljenja (medicinsko, kirurško), od zrelosti rastnih con, od lokalizacije, stabilnosti in velikosti ločenega elementa ter od integritete hrustanca. V otroštvu je izid bolezni večinoma ugoden: osteohondritis dissecans se pri otrocih dobro odziva na zdravljenje. V odrasli dobi je pomembna zgodnja diagnoza patologije, kar neposredno vpliva na dolgoročno prognozo. Najbolj neugoden izid opazimo pri bolnikih z zapleti, pa tudi s patologijo lateralnega kondila stegnenice.

