Medicinski strokovnjak članka
Nove publikacije
Nevropatija zgornjih okončin
Zadnji pregled: 04.07.2025

Vsa vsebina iLive je pregledana ali preverjena, da se zagotovi čim večja dejanska natančnost.
Imamo stroge smernice za pridobivanje virov in samo povezave do uglednih medijskih strani, akademskih raziskovalnih institucij in, kadar je to mogoče, medicinsko pregledanih študij. Upoštevajte, da so številke v oklepajih ([1], [2] itd.) Povezave, ki jih je mogoče klikniti na te študije.
Če menite, da je katera koli naša vsebina netočna, zastarela ali drugače vprašljiva, jo izberite in pritisnite Ctrl + Enter.
Inervacijo roke izvaja celoten sistem perifernih, torej tistih, ki se nahajajo zunaj možganov in hrbtenjače, živcev. Njihove bolezni nevnetne geneze (ki jih povzročajo različni degenerativni in distrofični procesi) imenujemo nevropatija. Ni ločena bolezen, temveč je del simptomatskega kompleksa različnih patoloških stanj, zato za določitev taktike zdravljenja ni dovolj ugotoviti dejstva prisotnosti patologije, temveč je treba ugotoviti tudi vzrok njenega razvoja. Nevropatija zgornjih okončin ni tako pogosta kot spodnjih okončin, saj noge inervirajo najdaljša in zato najbolj ranljiva živčna vlakna. Degenerativno-distrofične spremembe perifernih živcev se pogosto začnejo s spodnjimi okončinami, kasneje so vključeni živci rok, trupa, obraza, čeprav so včasih takoj prizadeti živci določenega dela telesa, v našem primeru - rok.
Epidemiologija
Statistični podatki kažejo, da nevropatije zgornjih okončin niso tako redke. Najpogostejša vrsta je sindrom karpalnega kanala, ki prizadene ljudi, ki so zaradi svojega dela pogosto prisiljeni izvajati gibe upogibanja roke. Od vseh sindromov tunela se 2/3 pritožb nanaša na to lokalizacijo. Številni poklici so včasih vodili do razvoja te patologije, zdaj pa jih dopolnjuje široka uporaba računalnikov – tako v poklicnih dejavnostih kot doma. Posledično se vsako leto od 1 do 3,8 % odraslih na planetu pritožuje nad njenimi simptomi. Na enega moškega pride od tri do deset žensk. Vrhunec manifestacije je v starosti 40–60 let.

Drugo ranljivo območje medianega živca se nahaja v zgornji tretjini podlakti, degenerativno-distrofične spremembe v tem delu se imenujejo sindrom okroglega pronatorja. Poleg zgoraj navedenih razlogov lahko razvoj tega sindroma povzroči tudi prisotnost redke anomalije - humeralnega odrastka (Strutherjev ligament).
Pogosto je delovanje ulnarnega živca oslabljeno. To olajšajo tudi kompresijske poškodbe v vsakdanjem življenju, športu in pri delu.
Tunelski sindromi se razvijejo pri več kot 45 % ljudi, ki se ukvarjajo s fizičnim delom. In v tem primeru je velika večina lezij na desni strani (približno 83 %).
Vzroki nevropatije zgornjih okončin
Velika večina izoliranih degenerativnih in distrofičnih sprememb živčnih vlaken roke se pojavi kot posledica banalne kompresije enega (mononevropatija) ali več živcev (polinevropatija), ki oživčujejo zgornji ud. Obstaja pet takih živcev: mišično-kožni in aksilarni, ki uravnavajo delo rame in dela podlakti, njenega zgornjega oziroma spodnjega dela; mediana, ulnarna in radialna, ki nadzorujejo delo roke od rame do prstov.
Stisnjena so lahko različna področja živcev, ki se nahajajo tako plitvo pod kožo kot v sredini roke. Za tak dogodek je lahko veliko razlogov – približno dvesto.
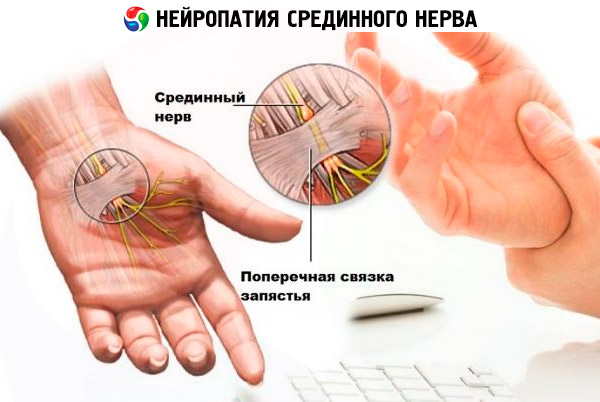
Morda najpogosteje nevropatije enega od zgoraj omenjenih živcev ali več njih nastanejo zaradi neudobnega položaja, v katerem je delovna roka dolgo časa, monotonih gibov, ki jih izvaja ena ali obe roki. In če je prej trpela delovna roka osebe, ki se ukvarja z monotonim in težkim fizičnim delom, so se s prihodom računalniške dobe v skupino tveganja pridružili tudi pisarniški delavci. Kompresijska narava nevropatij je v polovici primerov povezana s poklicno dejavnostjo. Ena najpogostejših patologij je sindrom karpalnega kanala (povezan s stiskanjem medianega živca na mestu njegovega prehoda v roko), ki prizadene ljudi, ki vsak dan preživijo veliko časa za računalnikom, krojače, glasbenike, zobozdravnike in druge specialiste ali športnike, ki izvajajo večkrat monotone fleksijske gibe roke.
Prav tako nevropatijo medianega živca pogosto povzročajo nenavadno visoke obremenitve zapestja, izpahi zapestnega sklepa in poškodbe podlakti.
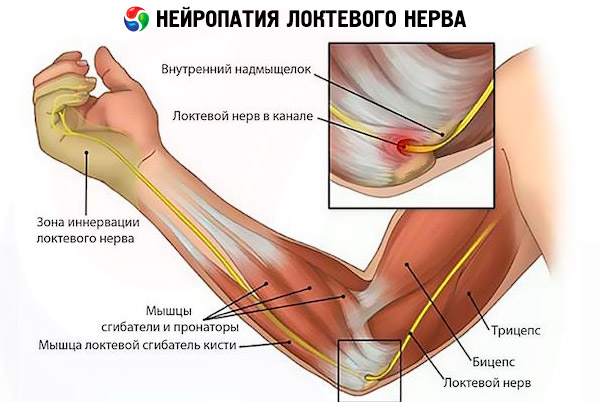
Pogosto se pojavlja sindrom kubitalnega kanala, povezan z monotonimi gibi upogibanja v komolcu in stiskanjem ulnarnega živca. Vzrok za to je navada nenehnega naslanjanja komolca na trdo površino, tudi v vsakdanjem življenju, na primer pri telefonskem pogovoru, ali upogibanja komolca med visenjem, na primer pri dajanju komolca skozi okno med vožnjo avtomobila ali obešanju čez rob mize, kar spet velja za pisarniške delavce.
Nevropatija ulnarnega živca se kaže kot sindrom Guyonovega kanala - v zvezi s tem so poklici, povezani z vibracijami, nevarni; kolesarjenje, motociklistične dirke; nenehno zanašanje na palico (prizadeta je inervacija palmarnih mišic).
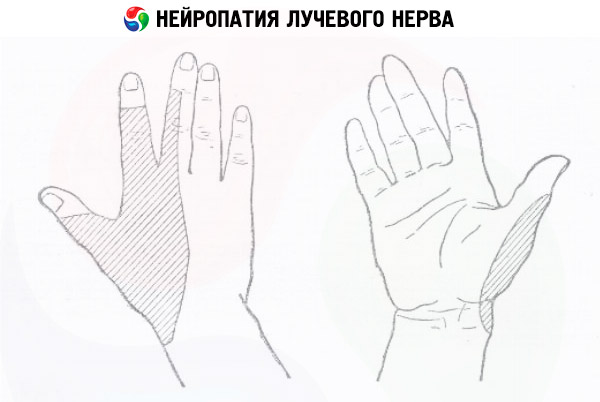
Nevropatija radialnega živca se lahko pojavi zaradi nepravilnega položaja roke med dolgotrajnim spanjem ("paraliza spanja"), pri dirigentih, tekačih in ljudeh, ki se ukvarjajo z dejavnostmi, ki zahtevajo pogoste monotone gibe v komolčnem pregibu, pri zlomih ključnice in ramenskega sklepa ter navadi nošenja težke torbe na komolčnem pregibu.
Aksilarni ali radialni živec se poškoduje zaradi dolgotrajnega gibanja z berglami itd.
Poleg tega lahko nevropatije zgornjih okončin povzročijo poškodbe rok - zlomi, dislokacije, ki vodijo do neposredne poškodbe živčnih vlaken, sosednjega mišičnega ali kostnega tkiva, krvnih žil (pomanjkanje prehrane zaradi motenj krvnega obtoka, stiskanje med oteklimi tkivi, poškodbe zaradi ostrih robov zlomljenih kosti).
Operacije, ki vključujejo živec v proces nastajanja brazgotinskega tkiva, razvoja ishemije, edema; dolgotrajne intravenske infuzije; vnetne bolezni - artritis, burzitis, limfadenitis itd.; cervikalna osteohondroza; tumorji tako samega živčnega tkiva, na primer interdigitalni nevrom, kot tudi lokalizirani v bližini živca, pogosto povzročajo kompresijo ali ishemično nevropatijo.
 [ 8 ]
[ 8 ]
Dejavniki tveganja
Dejavniki tveganja za njegov razvoj vključujejo: pogosto podhladitev, fizično preobremenitev, stik s strupenimi snovmi, vnetne zaplete nalezljivih bolezni, sistemske patologije - endokrine, avtoimunske, bolezni jeter, odpoved ledvic, pomanjkanje vitaminov skupine B zaradi prebavnih vzrokov ali bolezni prebavil, cepljenja, dednost, alkoholizem, nihanja hormonskih ravni.
 [ 9 ]
[ 9 ]
Patogeneza
Patogeneza okvare perifernih živcev je raznolika, vedno temelji na degenerativno-distrofičnem procesu, ki ga povzročijo stiskanje, presnovne, ishemične motnje ali pa se začne kot posledica neposredne travme (modrica, ruptura, prerez, predrtje) živčnih vlaken. Struktura perifernih živcev je podobna električni žici - živčne celice (aksoni, nevriti) so zaprte v mielinski ovojnici, ki spominja na izolator. Glede na patogenezo se nevropatija deli na aksonsko, ko so uničeni sami aksoni (živčne celice), in demielinizacijsko, ko je ovojnica podvržena uničenju.
V primerih uščipnitve, raztegovanja, stiskanja in ruptur se akson običajno poškoduje. Z manjšo kompresijo se anatomska struktura živca ohrani in se dokaj hitro in popolnoma obnovi. V primerih hudih poškodb je lahko popolna regeneracija živca nemogoča, tudi če je mielinska ovojnica nedotaknjena.
V drugem primeru je poškodovana mielinska ovojnica, ki deluje kot izolator in prevodnik. Pri patogenezi demielinizirajoče nevropatije se upoštevajo genetska predispozicija, revmatoidni artritis, različne oblike sladkorne bolezni, disfunkcija jeter in ledvic ter hipotiroidizem. Izolirane lezije živcev zgornjih okončin pri takšnih patologijah so redke, vendar tega ni mogoče popolnoma izključiti. Poškodbo enega samega živca lahko povzročijo tuberkuloza, poliartritis, zastrupitev s strupenimi snovmi, vključno z alkoholom in zdravili.
Simptomi nevropatije zgornjih okončin
Periferna živčna vlakna so razdeljena na motorična, senzorična in vegetativna. Glede na to, katera so pretežno prizadeta zaradi patoloških sprememb, bodo takšni simptomi prevladovali v klinični sliki, čeprav skoraj nikoli ne pride do izolirane poškodbe ene vrste vlaken, zato so možne različne različice simptomskega kompleksa.
Motorična nevropatija se kaže kot mišična oslabelost, letargija, tresenje že pri manjših fizičnih naporih, krči, sčasoma se mišična masa zmanjša, vizualno ud postane tanjši. Bolnik pogosto težko dvigne roke navzgor, zlasti ob straneh, koordinacija gibov je oslabljena, nemogoče je držati predmete s prsti.
Prvi znaki senzoričnih simptomov so mravljinčenje v konicah prstov, otrplost, ki se širi navzgor; občutek, kot da se na roko nosi debela rokavica; sindrom bolečine od blagega nelagodja do akutne in pekoče bolečine (kavzalgija); izguba občutljivosti v smeri od periferije do središča (najprej prsti, nato roka in višje).
Vegetativni simptomi – bleda koža, pigmentacija, marmorirana koža; hladni konici prstov tudi v vročem vremenu; hiper- ali hipohidroza; izpadanje las na koži, tanjšanje kože na območjih z oslabljeno inervacijo; odebelitev in luščenje nohtov; razjede na koži.
Simptomi se stopnjujejo glede na stadij bolezni. Zato se morate, če se pojavijo kakršne koli bolečine, odrevenelost, izguba občutljivosti in omejitev motoričnih funkcij, tudi če ni bilo poškodb, posvetovati z zdravnikom.
Poškodba enega živca se imenuje mononevropatija. Vrste poškodb živcev zgornjega uda se kažejo z naslednjimi simptomi:
- mišično-kutani živec nadzoruje delo sprednjega dela roke nad komolcem; če je poškodovan, so funkcije rame in komolčnega sklepa oslabljene;
- poškodba aksilarnega živca vpliva na inervacijo hrbtne površine okončine, oslabljena sta abdukcija rame in ekstenzija ramenskega sklepa;
- ko je mediani živec poškodovan, so motorične sposobnosti in občutljivost oslabljene vzdolž celotne dolžine roke, najpogosteje pa - roka, palec, kazalec in srednji prst;
- nevropatija ulnarnega živca se kaže v oslabljenem gibanju roke, prstanca in sredinca;
- Nevropatija radialnega živca se kaže kot izguba občutljivosti na hrbtni strani roke, okvarjena motorika prstov in tudi upogibanje v komolčnem in zapestnem sklepu.
Prvi znaki najpogostejše mononevropatije medianega živca - sindroma karpalnega kanala so odrevenelost in mravljinčenje v konicah palca, kazalca in sredinca delovne roke zjutraj, ki mine po nekaj urah in se čez dan ne pojavlja več. Tudi s takimi simptomi morate poiskati zdravniško pomoč, saj bodo roke kasneje ponoči začele otrpeti, nato pa bo čez dan postalo problematično držati predmete z bolečo roko, ki bo vse bolj izgubljala funkcije.
Bolečine so sprva mravljinčaste ali pekoče, pojavijo se med nočnim počitkom ali zjutraj. Bolnik se mora zbuditi in spustiti bolečo roko (bolečina s tem izgine). Sprva boli en ali dva prsta, nato postopoma v proces vstopi celotna dlan in celo roka do komolca.
Motorične sposobnosti roke so oslabljene, prsti in sčasoma tudi roka sama postanejo šibkejši, zato postane težko držati predmete, zlasti majhne in tanke.
V napredovalih fazah bolezni se občutljivost zmanjša, prizadeti ud je nenehno otrpel, kasneje preneha čutiti dotike in celo vbode z ostrim predmetom. V mišicah in koži se pojavljajo atrofični procesi.
Simptomi ulnarne nevropatije se začnejo tudi z otrplostjo in mravljinčenjem, lokaliziranim v kubitalni jami, vzdolž zadnje strani podlakti in roke, zajamejo prstanec in mezinec. Boleče občutke v isti lokalizaciji in motorične motnje se stopnjujejo, nato izguba občutljivosti in mišična hipotrofija - to je zaporedje, v katerem se razvije sindrom kubitalnega kanala.
Pri Guyonovem kanalskem sindromu so občutki lokalizirani in se povečujejo od dlanne površine.
Pri blagih stopnjah nevropatije še ni resnih motoričnih ali senzoričnih okvar, zato je verjetnost okrevanja odvisna od pravočasnega iskanja pomoči.
Zapleti in posledice
Kot smo že omenili, so v začetnih fazah občutki nevropatij precej znosni in če jim ne posvečate pozornosti, se stanje začne slabšati. Mišice se hipertrofirajo, roka deluje vse slabše.
Brez zdravljenja se lahko postopek konča z nepovratno atrofijo mišičnega tkiva. Vizualno se ud zmanjša v volumnu, roka se deformira in postane podobna dlani primata - ravna, s palcem, pritisnjenim ob njo.
Včasih se pri delni poškodbi medianega živca, še redkeje pa ulnarnega živca, razvije sindrom kauzalgije. Tako se poškodbe zapletejo, ko se v trenutku brazgotinjenja rane razdražijo aferentni receptorji živčnih celic, kar vodi v intenzivno, preprosto neznosno bolečino. Seveda je v takšnem stanju nemogoče, da ne poiščemo pomoči. Kauzalgija se pojavi približno peti dan po poškodbi, včasih pa nekoliko kasneje, na primer po dveh tednih.
Aksonalna nevropatija je značilna po počasnem razvoju in dolgem poteku. Brez zdravljenja se proces konča s popolno atrofijo mišic, ki so prikrajšane za inervacijo, in izgubo gibljivosti okončin (roka "ovene").
Za demielinizacijsko nevropatijo je značilen dokaj hiter razvoj bolezni, pri čemer je oslabljena občutljivost in izgubljene motorične funkcije.
Zato prej ko se zdravljenje začne, večje so možnosti za popolno obnovitev funkcij. V napredovalih primerih je edino zdravljenje pogosto kirurško in popolna ozdravitev ni vedno mogoča.
Diagnostika nevropatije zgornjih okončin
Ob prvih simptomih nelagodja – mravljinčenju, odrevenelosti, pekočem občutku, bolečini, omejenih motoričnih sposobnostih, mišični oslabelosti – se morate obrniti na zdravstveno ustanovo.
Pri razgovoru s pacientom se upoštevajo ne le simptomi, ki ga motijo, temveč tudi poklicna tveganja, prisotnost slabih navad, predhodne poškodbe in možnost zastrupitve. Upošteva se prisotnost kroničnih bolezni, pretekle okužbe in genetska predispozicija.
Predpisani so klinični testi krvi in urina, pa tudi krvne preiskave za raven glukoze, ščitničnih hormonov, ravni beljakovin in vitaminov skupine B. Lahko se predpišejo testi krvi in urina za strupene snovi.
Živčna debla se neposredno palpirajo, opravi se biopsija živčnih vlaken in določi se globina njihove poškodbe. Lahko se predpiše študija cerebrospinalne tekočine, testiranje živčnih refleksov in reakcij.
Izvajajo se instrumentalne diagnostike: elektronevromiografija, radiografija, ultrazvočni pregled stanja notranjih organov.
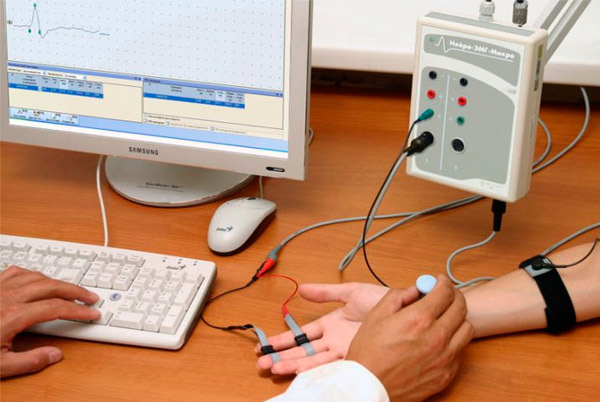
Lahko se predpišejo posvetovanja z zdravniki drugih specialnosti, dodatni testi in pregledi.
Diferencialna diagnoza
Diferencialna diagnostika se izvaja na podlagi rezultatov pregleda, laboratorijskih in instrumentalnih študij.
Pogosto se pri dolgotrajnem poteku bolezni nevropatija lahko ugotovi že vizualno z motnjami simetrije in motoričnih sposobnosti zgornjih okončin. Laboratorijska diagnostika pomaga razumeti vzrok poškodbe živcev, ugotoviti prisotnost presnovnih motenj, avtoimunskih procesov, vnetij in okužb. Specifični testi omogočajo identifikacijo značilnih protiteles in antigenov ter vsebnosti vitaminov in beljakovin v krvni plazmi.
Instrumentalne študije kažejo zmanjšanje hitrosti živčnih impulzov ali njihovo odsotnost (atrofija), zmanjšanje aktivnosti mišičnih vlaken.
S posebnimi diagnostičnimi testi je mogoče razkriti, kateri živec je bil poškodovan. Na primer, pri motorični nevropatiji ulnarnega živca bolnik ne more stisniti prizadete roke v pest, ker se prstanec in mezinec ne upogneta. Prav tako ne more razprti prstov in jih nato združiti, pritisniti roke na površino mize in jo praskati z mezincem. Senzorični refleksi delno ali popolnoma izginejo na prstancu in mezincu, na podlakti in roki na strani komolca.
Zunanji znaki nevropatije radialnega živca so viseče zapestje, težave z ekstenzijo v zapestju in komolčnem sklepu, palec se ne odmakne od zapestja, gibljivost kazalca in sredinca pa je oslabljena. Izvajanje teh in drugih nalog omogoča določitev lokacije motnje.
Utrujenost prstov na roki s kompresijsko nevropatijo se razlikuje od podobnih simptomov s kompresijo korenin hrbtenjače na ustrezni ravni, pri kateri se zmanjša polnjenje pulza na radialni arteriji.
Nevropatijo radialnega živca ločimo od de Crevenove bolezni, pleksitisa in drugih patologij s podobnimi simptomi. Običajno pri postavitvi diagnoze pomagajo radiografija, računalniška tomografija in slikanje z jedrsko magnetno resonanco.
Koga se lahko obrnete?
Zdravljenje nevropatije zgornjih okončin
Glede na izvor patoloških sprememb živčnih vlaken je zdravljenje namenjeno predvsem odpravi etiološkega dejavnika - zmanjšanju stiskanja živcev, korekciji ravni glukoze ali ščitničnih hormonov, podpori metabolne terapije, obnavljanju trofizma in funkcij prizadetih mišic. V primeru kompresijske nevropatije se uporabljajo posebne ortoze, povoji in opornice za omejevanje pritiska na prizadeti živec med gibanjem in v mirovanju. Če je vzrok poklicna dejavnost, navade, nošenje palice ali bergel, je treba za čas zdravljenja izključiti travmatične dejavnike.
Za več informacij o metodah zdravljenja nevropatije zgornjih okončin preberite ta članek.
Preprečevanje
Nevropatije zgornjih okončin imajo v večini primerov kompresijsko naravo in jih povzročajo dolgi monotoni položaji rok ali ponavljanja istega gibanja. Razvoj patološkega procesa, povezanega z ukleščenostjo živcev, je mogoče preprečiti z določeno previdnostjo, občasnim spreminjanjem položaja rok in ogrevanjem zanje.
Pomembno se je znebiti slabih navad, se ukvarjati s športom, spremljati zdravo prehrano in spremljati svoje zdravje ter se ob pojavu zaskrbljujočih simptomov nemudoma posvetovati z zdravnikom, da bi pravočasno odkrili bolezen v razvoju in preprečili, da bi postala kronična.
Napoved
Blaga do zmerna nevropatija zgornjih okončin se zdravi s konzervativnimi metodami.
Veliko težje je napovedati izid napredovale bolezni; kronična oblika se bo pokazala s periodičnimi poslabšanji. Tudi kirurško zdravljenje ne vodi vedno do popolne obnove senzorično-motoričnih funkcij roke.

