Medicinski strokovnjak članka
Nove publikacije
Osteoblastoklastom
Zadnji pregled: 29.06.2025

Vsa vsebina iLive je pregledana ali preverjena, da se zagotovi čim večja dejanska natančnost.
Imamo stroge smernice za pridobivanje virov in samo povezave do uglednih medijskih strani, akademskih raziskovalnih institucij in, kadar je to mogoče, medicinsko pregledanih študij. Upoštevajte, da so številke v oklepajih ([1], [2] itd.) Povezave, ki jih je mogoče klikniti na te študije.
Če menite, da je katera koli naša vsebina netočna, zastarela ali drugače vprašljiva, jo izberite in pritisnite Ctrl + Enter.
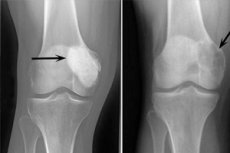
Osteoblastoklastom je tumorski proces, ki je lahko benigni ali maligni in prizadene različne kosti skeleta. Sprva se je patologija imenovala gigantocelularni tumor (od leta 1912), 10 let pozneje je dr. Stewart predlagal ime osteoklastom. In šele leta 1924 je profesor Rusakov uvedel izpopolnjen izraz "osteoblastoklastom", ki je bolj ustrezal celični sestavi neoplazme.
Danes osteoblastoklastom velja za pravo neoplazmo, tumor mehkega tkiva z obsežno žilno mrežo. Edina pravilna možnost zdravljenja je odstranitev tumorja znotraj zdravih tkiv, včasih sočasno s presaditvijo kosti. [ 1 ]
Epidemiologija
Incidenca kostnih tumorjev po vsem svetu se giblje od 0,5 do 2 %. Po statističnih podatkih Združenih držav Amerike so najpogostejši osteosarkom (približno 34 % primerov), hondrosarkom (27 %) in Ewingov tumor (18–19 %). Manj pogosti so hordomi, fibrosarkomi, fibrosarkomi, histiocitomi, velikanskocelični tumorji in angiosarkomi.
Stopnja incidence je močno povezana s starostjo. Tako se prvi porast rasti tumorja zazna v adolescenci (okoli 16. leta starosti), drugi pa v srednjih letih.
Osteoblastoklastom je relativno pogost tumor. Pojavlja se v približno 2–30 % vseh kostnih neoplazem. Pogosteje prizadene ženske, lahko pa tudi moške, predvsem med 18. in 40. letom starosti. Otroci, mlajši od 12 let, so redko prizadeti, vendar tudi v tem starostnem obdobju incidenca ni izključena. Obstajajo opisi družinskih in dednih primerov osteoblastoklastoma.
Najpogosteje (približno 75 %) se tumor nahaja v dolgih cevastih kosteh, veliko manj pogosto so prizadete ploščate in majhne kosti.
Pri dolgih cevastih kosteh je prizadeta predvsem epimetafiza, v otroštvu pa metafiza. Neoplazma ne raste v območje epifiznega in sklepnega hrustanca. Zelo redko se težava pojavi v diafizi (manj kot 0,5 % primerov).
Ugotavljamo, da z razvojem medicine incidenca osteoblastoklastoma ostaja stabilna, vendar se je stopnja umrljivosti znatno zmanjšala. Glavni in najverjetnejši vzrok patologije velja za vpliv ionizirajočega sevanja. Zato se tveganja povečajo pri ljudeh, ki so prejeli visoke odmerke radioterapije, pa tudi pri bolnikih, ki so jim injicirali radioizotope (za diagnozo ali terapevtske namene). Drugi pogosti etiološki dejavniki vključujejo neugodno ekologijo in dednost. [ 2 ]
Vzroki osteoblastoklastomi
Osteoblastoklastom je žarišče patološko spremenjenih celic, ki se lahko pojavi v skoraj katerem koli delu okostja. Kljub nepravilnostim v strukturi se patološke celice še naprej delijo, tako kot v zdravih tkivih. Njihova struktura se v veliki meri razlikuje od norme, kar pomeni nadomestitev lastnosti neposredno prizadete kosti in njene tipične funkcije. Patološko spremenjene maligne celice pridobijo nagnjenost k nenadzorovanemu, pogosto hitremu razmnoževanju, zaradi česar se poveča volumen tumorja. Prej normalno kostno tkivo lahko izpodrinejo strukture neoplazme, posamezne patološke celice pa se lahko ločijo in s krvjo ali limfo prenesejo v druga, oddaljena anatomska območja. Na ta način nastanejo metastaze.
Znano je, da je vir malignega osteoblastoklastoma lahko katera koli maligna neoplazma, ki se nahaja v katerem koli delu telesa (vključno s tumorji notranjih organov). Pot širjenja procesa je metastaza. Toda večina osteoblastoklastomov (tako benignih kot malignih) so primarni neoplazmi, ki se pojavijo in razvijejo prvi in na istem mestu.
Na splošno so osteoblastoklastomi večfaktorski tumorji, katerih natančni vzroki trenutno niso ugotovljeni. Pogoji za nastanek neoplazme vključujejo:
- Stanje imunske pomanjkljivosti;
- Prirojene spremembe tkiva;
- Mutageni vplivi okolja;
- Hormonske spremembe;
- Sočasne patologije in poškodbe (travma je pogosto prisotna v anamnezi).
Dejavniki tveganja
Natančnih podatkov o vzrokih za nastanek osteoblastoklastoma ni. Vendar pa strokovnjaki menijo, da je s povečanim tveganjem za onkopatologije kosti povezanih več dejavnikov:
- Dednost. V mnogih primerih je nagnjenost k tumorskim procesom genetsko določena. To je lahko še posebej primer Leigh Fraumenijevega sindroma, ki predisponira k razvoju različnih neoplazem, vključno z rakavimi tumorji in sarkomi.
- Pagetova bolezen. Bolezen lahko prizadene eno ali več kosti in spada med predtumorske patologije. Pri bolnikih s to motnjo se kosti hkrati odebelijo in postanejo krhke, kar povzroči pogoste patološke zlome. Osteosarkomi se pojavijo v približno 8 % primerov hude Pagetove bolezni.
- Večkratne kostne zaraščanja, eksostoze.
- Več osteohondromov (vključno z dednimi).
- Večkratni enhondromi (tveganje je majhno, vendar še vedno prisotno).
- Izpostavljenost sevanju (vključno z intenzivnim sevanjem, ki se uporablja za zdravljenje drugih tumorskih procesov, in učinki radioaktivnega radija in stroncija).
Posebna kategorija tveganja vključuje radioterapijo v otroštvu in mladosti, ki prejema odmerke nad 60 Gray.
Strokovnjaki opozarjajo na dejstvo, da neionizirajoči žarki – zlasti mikrovalovno in elektromagnetno sevanje, ki nastanejo iz daljnovodov, mobilnih telefonov in gospodinjskih aparatov – ne predstavljajo tveganja za osteoblastoklastom.
Patogeneza
Patogenetske značilnosti pojava in razvoja osteoblastoklastoma niso popolnoma razumljene, kar je posledica kompleksnosti patologije. Osnovni vzrok za nastanek tumorja je okvara celične diferenciacije zaradi nepravilnega delovanja imunskega sistema. To povzroči rast tumorja, ki ga sestavljajo "napačne", nediferencirane celice, ki določajo lastnosti neoplazme in strukturno spominjajo na nezrele celice. Če je celična struktura blizu normalni, vendar ni, govorimo o benignem osteoblastoklastomu. Pri izrazitih spremembah v strukturi celic tumor pripisujemo malignim procesom. Za takšno neoplazmo so značilne sprememba antigenske celične gube, nenadzorovana rast in delitev celic. Skupaj z izgubo specifičnosti celične strukture trpi tudi funkcionalnost. Med drugim se maligni osteoblastoklastom od benignega osteoblastoklastoma razlikuje po procesu invazije v bližnja zdrava tkiva. Pri benigni kostni neoplazmi ni kaljenja v zdrave strukture, ni nagnjenosti k hitri rasti in širjenju po telesu, ni nagnjenosti k samovoljnemu samouničenju in zastrupitvi s produkti razgradnje tumorja.
Kostna struktura je uničena v vseh primerih, ne glede na benignost patologije. Posledično prizadeti kostni segment postane krhek, lomljiv. Pogosto je razlog za obisk zdravnika patološki zlom, ki se pojavi že pri minimalni obremenitvi.
Pomembno je omeniti: benignost procesa je vedno pogojno stanje, saj obstajajo tveganja za malignizacijo, benigni fokus pa se preoblikuje, pojavi se maligni osteoblastoklastom.
Simptomi osteoblastoklastomi
Klinična slika osteoblastoklastoma je odvisna predvsem od lokalizacije in stadija patološkega procesa. Praviloma je tumor značilen po naslednjih značilnostih:
- Neoplazma je samotna;
- Prizadene predvsem cevaste kosti spodnjih ali zgornjih okončin;
- Manj pogosto se pojavlja v ploščatih kosteh;
- V prizadetem segmentu je prisotna zmerna bolečina;
- Kožni in žilni vzorec nad patološkim žariščem se poveča;
- Oboleli ud je deformiran (lokalizirano povečanje volumna);
- Delo sklepa, ki je najbližje osteoblastoklastomu, ali okončine kot celote je moteno;
- Palpatorno določeno zbito žarišče z značilnim "pergamentnim drobljenjem".
Na splošno lahko simptome razdelimo na lokalne in splošne. Lokalne simptome zaznamo vizualno – zlasti je mogoče videti prisotnost ukrivljenosti ali izbokline kostnega fragmenta. Pozornost je namenjena tudi spremembi kože nad patološkim žariščem: jasno je izražen žilni vzorec, tkiva so otekla ali sploščena. Tumor je mogoče palpirati – pogosto je neboleč, vendar ima značilno strukturo. Maligni tumorji so običajno grudasti in nepravilne konfiguracije.
Sosednji sklep je lahko omejen v gibanju, vztrajno boleč. Zaradi stiskanja žil in živčnih debel je pogosto oslabljena občutljivost in pojavi se vztrajno otekanje. Tudi limfni sistem reagira: bližnje bezgavke se povečajo.
Splošna simptomatologija je bolj značilna za maligne osteoblastoklastome in je posledica procesov zastrupitve telesa. Bolniki imajo lahko:
- Vročina, vročinska stanja;
- Mršavost;
- Stalna šibkost;
- Zaspanost ali nespečnost, motnje apetita;
- Prekomerno potenje ponoči;
- Zrušiti se.
Obstaja tudi majhen odstotek osteoblastoklastomov, ki so običajno majhni in klinično neopazni. Iz drugih razlogov postanejo naključna najdba med radiološkimi ali slikovnimi preiskavami.
Prvi znaki osifikacije osteoblastoklastoma
- Pospešitev rasti neoplazme.
- Povečan sindrom bolečine.
- Širitev destruktivnega žarišča v premeru ali preoblikovanje celično-trabekularne oblike v litično obliko.
- Razpad kortikalne plasti na relativno dolgem območju.
- Izguba jasnosti konfiguracij destruktivnega fokusa.
- Razpad zapiralne plošče, ki je nekoč blokirala medularni kanal.
- Periostealna reakcija.
Malignost osteoblastoklastoma temelji na kliničnih in radioloških kazalnikih in jo nujno potrdi morfološka diagnoza tumorskih tkiv.
Poleg osloplastizacije prvotno benigne neoplazme obstaja tudi primarni maligni osteoblastoklastom. Pravzaprav je tak tumor vrsta sarkoma osteogene etiologije.
Lokacija malignega osteoblastoklastoma je enaka kot pri benignem procesu. Radiografija razkrije destruktivno žarišče v kostnem tkivu brez jasnih kontur. Uničenje kortikalne plasti je razširjeno, pogosto se opazi širjenje v mehkotkivne strukture.
Znaki za razlikovanje malignega osteoblastoklastoma od osteogene oblike osteoklastičnega sarkoma:
- Pretežno starejša starost bolnikov;
- Manj izrazita simptomatologija;
- Ugodnejša dolgoročna prognoza.
Osteoblastoklastom pri otrocih
Osteoblastoklastom v otroštvu je redek: na milijon otrok se pojavita le dva ali trije primeri. Treba je opozoriti, da med vsemi pediatričnimi bolniki prevladujejo tisti, starejši od 10–15 let.
Znanstveniki ne morejo natančno določiti vzroka osteoblastoklastoma pri otrocih. Verjetno je patologija povezana z intenzivno rastjo otrokovega telesa, pa tudi z genetskim dejavnikom.
Obstajajo tudi indikacije za možne vzroke, kot so izpostavljenost radioaktivnosti (zlasti radioterapija), kemoterapija (jemanje citostatikov). Številna kemoterapevtska zdravila lahko uničijo genski material kostnih celic, kar vodi v razvoj tumorogeneze.
Poleg tega je tveganje za osteoblastoklastom večje pri otrocih z določenimi prirojenimi boleznimi, kot sta bilateralni retinoblastom ali Li-Fraumenijev sindrom. Vzročna povezava obstaja tudi s Pagetovo boleznijo.
Znano je tudi, da pri veliki večini otrok (približno 90 %) zdravniki ne morejo odkriti nobenega od zgoraj omenjenih dejavnikov tveganja.
Potek osteoblastoklastoma v otroštvu je težko napovedati, saj je odvisen od značilnosti določenega tumorja, njegove lokalizacije, stopnje širjenja v času diagnoze, pravočasnosti zdravljenja in popolnosti odstranitve neoplazme.
Kakovost zdravljenja osteoblastoklastoma se je v zadnjih 2-3 desetletjih močno izboljšala. Terapevtski protokol je postal kombiniran, stopnja ozdravitve pa se je povečala na več kot 70-80 %. Ugoden izid lahko rečemo, če se tumorski proces radikalno kirurško odstrani in se učinek utrdi z zadostnim potekom kemoterapije. Otroci z benignim osteoblastoklastomom imajo največ možnosti za ozdravitev.
Ko so objavljene specifične številke ozdravljenih bolnikov, vidimo le splošne številke: nobena statistika ne more natančno napovedati in določiti možnosti za določenega otroka. Izraz "okrevanje" se razume predvsem kot "odsotnost tumorskega procesa v telesu", saj sodobni terapevtski pristopi lahko zagotovijo dolgoročno odsotnost ponovitve. Vendar ne smemo pozabiti na možnost neželenih stranskih učinkov in poznih zapletov. Zato mora vsako zdravljenje, ne glede na njegovo kompleksnost, prehajati v kakovostne rehabilitacijske ukrepe. Poleg tega otroci še dolgo potrebujejo ortopedsko oskrbo.
Obrazci
Klasifikacija neoplazem kostnega tkiva je precej široka. Pozornost je namenjena predvsem spremembam v celični strukturi in morfološkim značilnostim tumorskega procesa. Tako so tumorji razdeljeni v dve kategoriji:
- Osteogeni (nastali na osnovi kostnih celic);
- Neosteogeni (nastanejo v kosti pod vplivom drugih vrst celic - na primer žilnih ali vezivnotkivnih struktur).
Osteoblastoklastom kosti je pretežno benigni tumor. Kljub temu pa ima pogosto agresivno rast, prispeva k uničenju in redčenju kostnega tkiva, zaradi česar je kirurški poseg obvezen. Hkrati je lahko osteoblastoklastom velikanskih celic tudi maligni.
Glede na klinične in radiološke parametre ter morfološko sliko ločimo tri osnovne oblike osteoblastoklastomov:
- Celična oblika se pojavlja predvsem pri starejših ljudeh, zanjo je značilen počasen razvoj. Diagnoza razkrije odebeljeno, grudasto oteklino, brez možnosti klinične razmejitve tumorskega žarišča od zdravih kostnih con.
- Cistična oblika se najprej kaže z bolečino. Palpatorno se določi simptom "prhljaja pergamenta". Vizualno se opazi kostni tumor gladko konveksne, kupolaste oblike.
- Litična oblika velja za redko varianto patologije, odkrije se predvsem v adolescenci. Tumorski proces se razvije dovolj hitro, bolnika začne motiti bolečina, tudi pri palpaciji.
Gigantocelični tumor se lahko tvori na skoraj kateri koli kosti okostja, čeprav so nekoliko pogosteje prizadete cevaste kosti okončin, reber in hrbtenice. Osteoblastoklastom spodnje čeljusti se pojavlja dvakrat pogosteje kot na zgornji čeljusti. Palpatorno opazimo gosto neoplazmo z zmehčanimi conami. Najpogostejše pritožbe bolnikov: prisotnost izbokline, ki krvavi in povzroča nelagodje pri žvečenju hrane. Z napredovanjem težave jo dopolnjuje oslabljeno delovanje temporomandibularnega sklepa. Med cevastimi kostmi tumor pogosteje prizadene stegnenico in golenico. Osteoblastoklastom stegnenice se pojavlja predvsem pri ljudeh srednjih let. Bolezen spremlja oslabljeno delovanje ustreznega sklepa, pojavi se hromost, koža nad neoplazmo pa je prekrita z izrazitim žilnim vzorcem.
Poleg zgornje klasifikacije obstajajo centralne in periferne oblike patologije, čeprav med njimi ni morfoloških razlik. Periferni osteoblastoklastom ima lokalizacijo v gingivi, centralna oblika pa se razvije v kosti in se odlikuje po prisotnosti več krvavitev v njej (zato je drugo ime centralnega osteoblastoklastoma rjavi tumor). Pojav rjave barve je posledica odlaganja eritrocitov, ki se razgradijo z nastankom hemosiderina.
Maligne kostne neoplazme v svojem razvoju gredo skozi naslednje faze:
- Žarišče T1, ki meri 3-5 cm, se nahaja znotraj kosti in enega mišično-fascialnega segmenta.
- Žarišča T2 se raztezajo največ 10 cm vzdolž kosti, vendar ne segajo dlje od ene fascialne ovojnice.
- Žarišča T3 zapustijo meje enega mišično-fascialnega primera in se razširijo v bližnjega.
- Žarišča T4 izvirajo iz kože ali nevrovaskularnih debel.
Na podoben način se kategorizirata stopnja prizadetosti bezgavk in širjenje metastaz.
Zapleti in posledice
Med zapleti osteoblastoklastoma je vsako povečanje aktivnosti neoplazme, ki se še posebej pogosto pojavi v ozadju dolgega mirnega obdobja. V nekaterih takih primerih govorimo o maligni degeneraciji tumorskega procesa ali njegovem kalitvi v občutljive bližnje anatomske strukture:
- Širjenje na živčno deblo izzove pojav nevropatskega bolečinskega sindroma zaradi vpliva na živec velikega kalibra. Takšna bolečina se po jemanju običajnih analgetikov praktično ne odpravi, zato bolnika dobesedno izčrpa.
- Širjenje v krvne žile se lahko zaplete zaradi nenadne obsežne krvavitve in nastanka hematoma.
Zapleti niso izključeni, ki jih spremlja kršitev delovanja bližnjih sklepov: rast osteoblastoklastoma v takšni situaciji blokira ustrezno delovanje mišično-skeletnega mehanizma, kar vodi do omejenega obsega gibanja in pojava sindroma bolečine.
Najpogostejši zapleti osteoblastoklastoma so patološki zlomi na prizadetem območju. Težava se pojavi že pri manjšem travmatičnem vplivu, saj kostno tkivo postane izjemno krhko in nestabilno.
Poleg tega strokovnjaki govorijo tudi o specifičnih splošnih in lokalnih neželenih učinkih, značilnih za maligni osteoblastoklastom:
- Nastanek oddaljenih in bližnjih metastaz;
- Zastrupitev telesa z razpadnimi produkti.
Če se metastaze odkrijejo nekaj časa po začetnih diagnostičnih ukrepih, to kaže na neučinkovitost tekočega zdravljenja in napredovanje neoplazme.
Ločena linija zapletov je pojav novega tumorja ali splošne patologije zaradi kemoterapije ali obsevanja kostnega žarišča osteoblastoklastoma.
Diagnostika osteoblastoklastomi
Diagnostične metode, ki se uporabljajo za odkrivanje osteoblastoklastoma, vključujejo:
- Klinični, ki vključuje zunanji pregled in palpacijo patološko spremenjenega območja;
- Rentgensko slikanje (anteroposteriorna in lateralna radiografija, če je indicirano - ciljna in poševna radiografija);
- Tomografija (z uporabo računalniškega ali magnetnoresonančnega slikanja);
- Radioizotop;
- Morfološka, ki vključuje histološko, histokemijsko in citološko analizo biomateriala, pridobljenega med punkcijo ali trepanobiopsijo;
- Laboratorij.
Zdravnik skrbno preuči zgodovino bolezni, določi prve znake, navede lokacijo in vrsto bolečinskega sindroma, njegove značilnosti, upošteva rezultate predhodnih pregledov in postopkov zdravljenja ter oceni dinamiko splošnega stanja bolnika. Če obstaja sum na patologijo dolgih cevastih kosti, specialist pozornost nameni prisotnosti otekline, motorične omejitve v bližnjem sklepu, pa tudi prisotnosti nevroloških simptomov, mišične oslabelosti in hipotrofije. Pomembno je skrbno pregledati notranje organe glede morebitnega širjenja metastaz nanje.
Vsi pacienti opravijo splošne preiskave krvi in urina z določitvijo beljakovin in beljakovinskih frakcij, fosforja in kalcija ter sialičnih kislin. Prav tako je treba določiti encimsko aktivnost fosfataz, opraviti definil test in preučiti indeks C-reaktivnega proteina. Če je potrebno razlikovati osteoblastoklastom od miloma, pacient opravi test urina na prisotnost patološkega Bence-Jonesovega proteina.
Radiološka diagnoza je temeljna za diagnozo osteoblastoklastoma. Obvezno je predpisano pregledno in ciljno rentgensko slikanje, visokokakovostna tomografija, ki omogoča razjasnitev lokacije, vrste patološkega žarišča, njegovega širjenja na druga tkiva in organe. Zahvaljujoč CT je mogoče razjasniti stanje mehkih tkiv in najtanjših kostnih struktur v potrebni ravnini, prepoznati globoka žarišča patološke uničenja, opisati njihove parametre znotraj meja kosti in določiti stopnjo poškodbe okoliških tkiv.
Hkrati velja MRI za najbolj informativen diagnostični postopek, ki ima številne prednosti pred radiografijo in CT. Metoda omogoča pregled tudi najtanjših plasti tkiva in oblikovanje slike patološkega ogrodja s pomočjo prostorske tridimenzionalne slike.
Obvezna instrumentalna diagnostika je predstavljena z morfološkimi študijami. Ovrednoti se biomaterial, ki se pridobi med aspiracijo in trepanobiopsijo ali med resekcijo kostnih segmentov skupaj z neoplazmo. Punkcijska biopsija se izvaja s posebnimi iglami in radiološkim nadzorom.
Naslednji rentgenski znaki veljajo za tipične za osteoblastoklastom:
- Omejitev poroznosti;
- Homogenost lize kosti v obliki tanke trabekulizacije;
- Prisotnost psevdocističnih lucencij, ki imajo strukturo svojevrstnih "milnih mehurčkov".
To radiološko sliko spremlja odsotnost primarne ali sekundarne reaktivne osteoformativne periostoze. Zaznana je tanjšanje in atrofija kortikalne plasti.
Maligni tip osteoblastoklastoma zaradi intenzivnega kalitve žil povzroči povečanje venske staze. Vaskularne spremembe imajo videz neoplazme z obilno vaskularizacijo.
Diferencialna diagnoza
Včasih je osteoblastoklastom zelo težko prepoznati. Težave se pojavijo pri diferencialni diagnozi bolezni z osteogenim sarkomom in kostnimi cistami pri bolnikih različnih starosti. Po statističnih podatkih je bil osteoblastoklastom v več kot 3 % primerov zamenjan za osteogeni sarkom, v skoraj 14 % primerov pa za kostno cisto.
Tabela povzema glavne znake teh patologij:
Kazalniki |
Osteoblastoklastom |
Osteogeni osteoplastični sarkom |
Kostna cista |
Najpogostejša starost pojavnosti |
Od 20 do 30 let |
Od 20 do 26 let |
Otroci, mlajši od 14 let |
Lokacija |
Epimetafizna regija |
Epimetafizna regija |
Območje metadiafize |
Rekonfiguracija kosti |
Huda asimetrična izboklina. |
Majhna prečna ekspanzija |
Vretenasta izboklina. |
Konfiguracija destruktivnega fokusa |
Konture so jasne |
Obrisi so zamegljeni, ni jasnosti |
Konture so jasne |
Stanje hrbteničnega kanala |
Pokrito z zapiralno ploščo |
Odprto na meji z neoplazmo |
Brez sprememb. |
Stanje kortikalne plasti |
Tanka, vlaknasta, neprekinjena. |
Redčenje, uničenje |
Tanka, ravna |
Pojavi skleroze |
Netipično |
Predstavitev |
Netipično |
Periostealna reakcija |
Odsoten |
Prisoten na način "periostealnega vizirja" |
Odsoten |
Stanje epifize |
Lamina je tanka, valovita. |
V začetni fazi del epifize ostane nedotaknjen |
Brez sprememb. |
Bližnji del kosti |
Brez sprememb. |
Znaki osteoporoze |
Brez sprememb. |
Obvezna pozornost zahteva kazalnike, kot so starost bolnika, trajanje patologije, lokacija prizadetega žarišča in drugi anamnestični podatki, navedeni v tabeli.
Naslednje diagnostične napake so najpogostejše, ko osteoblastoklastom zamenjamo s takimi patološkimi procesi:
- Anevrizmalna cista (lokalizirana v diafizi ali metafizi dolgih cevastih kosti);
- Monoaksialni tip fibrozne osteodisplazije (ki se kaže predvsem v otroštvu, spremlja jo ukrivljenost kosti brez baloniranja kosti);
- Hiperparatiroidna osteodistrofija (brez jasne razmejitve žarišča od zdravega kostnega območja, brez jasne kostne izbokline);
- Solitarne rakave kostne metastaze (za katere so značilna destruktivna žarišča z ukrivljenimi "pojedenimi" konturami).
Pomembno je vedeti, da se benigni osteoblastoklastom lahko vedno transformira in postane maligni. Vzroki za malignost še niso natančno določeni, vendar znanstveniki menijo, da k njej prispevajo travme in hormonske spremembe (npr. med nosečnostjo). Po nekaterih opažanjih se je malignost pojavila tudi pri ponavljajočih se serijah oddaljenega obsevanja.
Simptomi osifikacije:
- Neoplazma začne hitro rasti;
- Bolečina se stopnjuje;
- Velikost destruktivnega žarišča se poveča, celično-trabekularna faza pa preide v litično fazo;
- Kortikalna plast se razgrajuje;
- Obrisi destruktivnega žarišča postanejo nejasni;
- Zaklepna plošča se podira;
- Prisotna je periostalna reakcija.
V procesu diferenciacije primarne maligne neoplazme (osteogeni osteoklastični sarkom) in malignega osteoblastoklastoma se posebna pozornost posveča trajanju patologije, oceni radiološke slike v dinamiki. Na rentgenski sliki primarne maligne neoplazme ni kostne izbokline, značilne za osteoblastoklastom, ni kostnih mostičkov, zaznati je mogoče sklerozirano območje z nejasnimi konturami. Pri malignizaciji pa je pogosto prisotno majhno območje zapiralne plošče, ki je prej služilo kot ovira za zdrav kostni segment.
Koga se lahko obrnete?
Zdravljenje osteoblastoklastomi
Edino pravilno zdravljenje za bolnike z osteoblastoklastomom je operacija. Najbolj nežen poseg se izvaja v začetnih fazah razvoja tumorskega procesa in predstavlja izrezovanje prizadetih tkiv z nadaljnjim polnjenjem votline s presadkom. Presadek se vzame iz druge zdrave kosti bolnika. Takšen poseg je najugodnejši in manj travmatičen, v nekaterih primerih pa je tudi manj radikalen. Izrezovanje prizadetega kostnega fragmenta skupaj z neoplazmo velja za zanesljivejšo metodo, ki zmanjša verjetnost ponovne rasti tumorja na minimum.
Če gre za zanemarjen osteoblastoklastom velike velikosti, še posebej nagnjen k malignosti ali že maligni, se pogosto razmišlja o delni ali popolni amputaciji okončine.
Na splošno je taktika kirurškega zdravljenja osteoblastoklastoma izbrana glede na lokacijo, razširjenost in agresivnost patološkega žarišča.
Če tumor prizadene dolge cevaste kosti, je priporočljivo biti pozoren na te vrste kirurških posegov:
- Resekcija robov z aloplastiko ali avtoplastiko pri benignih, zapoznelih procesih, žariščih s celično strukturo in na periferiji epimetafize. Fiksacija s kovinskimi vijaki.
- Ko se celični osteoblastoklastom razširi na sredino premera kosti, se odstranijo dve tretjini kondila, delno diafiza in sklepna površina. Napako se zapolni z alograftom sklepnega hrustanca. Trdno se pritrdi z veznimi vijaki.
- V primeru razpada epimetafize po celotni dolžini ali patološkega zloma se uporabljajo taktike, kot je segmentna resekcija z artikularno ekscizijo in zapolnitev defekta z alograftom. Fiksira se s cementirano palico.
- V primeru patološkega zloma in malignosti osteoblastoklastoma v proksimalnem femurnem predelu se izvede totalna endoproteza kolka.
- V primeru resekcije koncev v sklepnem območju kolena se uporablja tehnika presaditve alopolisubstance s fiksacijo. Pogosto se daje prednost totalni endoprotezi s podaljšanim titanovim steblom, da se zagotovi nadaljnje obsevanje.
- Če se patološko žarišče nahaja na distalnem koncu golenice, se izvede resekcija s kostno-plastično artrodezo gležnja. Če je prizadeta talusna kost, se jo odstrani z ekstenzijsko artrodezo.
- Pri lezijah vratne hrbtenice se izvede anteriorni dostop do vretenc C1 in C2. Prednost ima anterolateralni dostop. Na ravni Th1-Th2 se uporabi anteriorni dostop s poševno sternotomijo do tretjega medrebrnega prostora (žile se previdno premaknejo navzdol). Če tumor prizadene telesa 3-5 prsnih vretenc, se izvede anterolateralni dostop z resekcijo tretjega rebra. Lopatica se premakne nazaj brez prereza mišičja. Če se osteoblastoklastom nahaja v torakolumbalnem predelu med Th11 in L2, je operacija izbora desnostranska torakofrenolumbotomija. Dostop do sprednjega dela zgornjih 3 vretenc križnice je težji. Priporočljiv je anterolateralni retroperitonealni dostop na desni strani s skrbno drenažo žilnih debel in sečevoda.
- Če so vretenca močno uničena ali se je patologija razširila na lok v prsni in ledveno-križnični hrbtenici, se v tem primeru izvede transpedikularno-translaminarna fiksacija hrbtenice, po kateri se uničena vretenca odstranijo z nadaljnjo avtoplastiko.
- Če se v obrvi in ishiadični kosti odkrije benigna oblika osteoblastoklastoma, se patološko spremenjeni segment odstrani znotraj zdravih tkiv brez kostnega presadka. Če sta prizadeta dno in streha acetabuluma, se izvede resekcija z nadaljnjim kostnim presadkom za nadomestitev okvare, s fiksacijo s spongiotičnimi pritrdilnimi elementi.
- Če je prizadeta iliakalna, prsna ali išiasna kost, se izvede aloplastika s strukturnim alograftom, osteosinteza presadka, vstavitev plastike na osnovi cementa in repozicioniranje glave proteze v umetno votlino.
- Če sta prizadeta križnica in L2, se izvede dvostopenjski poseg, ki vključuje resekcijo patološko spremenjenega spodnjega križnega fragmenta (do S2 ) s posteriornim dostopom, transpedikularno fiksacijo in odstranitev neoplazme s sprednje strani z retroperitonealno metodo s presaditvijo kosti.
V vsaki konkretni situaciji zdravnik določi najprimernejšo metodo kirurškega posega, vključno z upoštevanjem možnosti uporabe najnovejše tehnologije za izboljšanje rezultatov zdravljenja in zagotovitev normalne kakovosti življenja bolnika.
Preprečevanje
Specifične preventive osteoblastoklastoma ni. Najprej je to posledica nezadostne preučenosti vzrokov za razvoj takšnih tumorjev. Mnogi strokovnjaki med glavnimi preventivnimi točkami poudarjajo preprečevanje travm kostnega sistema. Vendar ni dokazov o neposrednem vplivu travme na nastanek kostnih neoplazem, travma pa v mnogih primerih le opozarja na obstoječi tumorski proces in nima očitnega pomena pri nastanku patološkega žarišča, hkrati pa lahko prispeva k njegovi rasti.
Ne smemo pozabiti, da se osteoblastoklastom pogosto tvori v kosteh, ki so bile predhodno izpostavljene ionizirajočemu sevanju – na primer za zdravljenje drugih tumorskih procesov. Radioinducirane neoplazme se običajno pojavijo najkasneje 3 leta po izpostavljenosti sevanju.
Nespecifični preventivni ukrepi vključujejo:
- Odprava slabih navad;
- Vodenje zdravega načina življenja;
- Kakovostna in trajnostna prehrana;
- Zmerna redna telesna dejavnost;
- Preprečevanje poškodb, pravočasno zdravljenje kakršnih koli patoloških procesov v telesu, stabilizacija imunosti.
Napoved
Patološki zlomi se pogosto pojavijo na prizadetem območju kostnega tkiva. V tem primeru imajo benigne neoplazme, če se uporabi radikalna metoda zdravljenja, ugodno prognozo, čeprav možnost ponovitve in malignosti patološkega žarišča ni izključena. Neugoden izid benignega osteoblastoklastoma ni izključen, če je za žarišče značilna aktivna rast in izrazito uničenje kosti. Takšen tumor lahko hitro uniči celoten kostni segment, kar povzroči razvoj patološkega zloma in znatno okvaro delovanja kosti. Takšni bolniki imajo pogosto težave s kirurško nadomestitvijo okvare kostnega tkiva, razvijejo pa se tudi zapleti, povezani z neceljenjem zloma.
Povprečna petletna stopnja preživetja za vse različice malignih osteoblastoklastomov tako pri otrocih kot pri odraslih je 70 %, kar lahko štejemo za precej dobro. Zato lahko sklepamo, da se v mnogih primerih takšne neoplazme precej uspešno pozdravijo. Seveda so zelo pomembne tudi točke, kot so vrsta tumorskega procesa, njegov stadij, stopnja lezije in malignost.
Očitno je največja grožnja maligni osteoblastoklastom. V tej situaciji lahko o ugodni prognozi govorimo le v primerih zgodnjega odkrivanja, dostopne kirurške lokalizacije in občutljivosti žarišča na kemopreventivna sredstva in radioterapijo.

