Medicinski strokovnjak članka
Nove publikacije
Sheehanov sindrom
Zadnji pregled: 04.07.2025

Vsa vsebina iLive je pregledana ali preverjena, da se zagotovi čim večja dejanska natančnost.
Imamo stroge smernice za pridobivanje virov in samo povezave do uglednih medijskih strani, akademskih raziskovalnih institucij in, kadar je to mogoče, medicinsko pregledanih študij. Upoštevajte, da so številke v oklepajih ([1], [2] itd.) Povezave, ki jih je mogoče klikniti na te študije.
Če menite, da je katera koli naša vsebina netočna, zastarela ali drugače vprašljiva, jo izberite in pritisnite Ctrl + Enter.
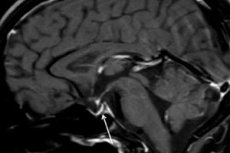
Ishemična nekroza hipofize in vztrajno upadanje njene funkcije zaradi poporodne krvavitve se imenuje Sheehanov sindrom. Ta redki zaplet poroda, ki ga spremlja smrtno nevarna izguba krvi, se imenuje tudi poporodna hipofizna insuficienca, poporodni hipopituitarizem, hipofizna (diencefalično-hipofizna) kaheksija ali Simmondsova bolezen.
Ta endokrina patologija ima kodo E23.0 po ICD-10.
Epidemiologija
V razvitih državah je Sheehanov sindrom zaradi visoke ravni porodniške oskrbe redek: njegova pogostost se je v 50 letih zmanjšala z 10-20 primerov na 100 tisoč žensk na 0,5 % vseh primerov hipopituitarizma pri ženskah.
Po podatkih Evropskega združenja za endokrinologijo so nekateri simptomi blage okvare sprednje hipofize opaženi pri 4 % žensk, ki so med porodom izgubile veliko krvi. Zmerni znaki Sheehanovega sindroma so diagnosticirani pri 8 %, hude oblike poporodnega hipopituitarizma pa pri 50 % žensk po hipovolemičnem šoku.
Mednarodna baza farmakoepidemiološkega registra KIMS (Pfizer International Metabolic Database) je za leto 2012 navajala 1034 bolnikov s pomanjkanjem rastnega hormona (GH), pri 3,1 % primerov pri bolnicah pa je vzrok te patologije Sheehanov sindrom.
Poporodni hipopituitarizem predstavlja resno grožnjo za ženske v nerazvitih in državah v razvoju. Na primer, v Indiji je prevalenca Sheehanovega sindroma ocenjena na 2,7–3,9 % med ženskami, ki so rodile, starejšimi od 20 let.
Vzroki Sheehanov sindrom
Vsi vzroki za Sheehanov sindrom so posledica hipovolemičnega šoka, ki se razvije z močnim zmanjšanjem volumna krvi v krvnem obtoku in padcem krvnega tlaka, ki ga povzroči krvavitev med porodom.
Pri obsežni izgubi krvi (več kot 800 ml) sta prekrvavitev organov in oskrba s kisikom motena. In najprej to velja za možgane. Sheehanov sindrom nastane zaradi poškodbe hipofize - možganske žleze, ki je odgovorna za sintezo najpomembnejših hormonov.
Najbolj trpijo celice njenega sprednjega režnja, ki proizvajajo hormone, adenohipofiza. Med nosečnostjo se pod vplivom placentnih hormonov velikost te žleze po nekaterih ocenah poveča za 120-136%. Zlasti pride do hipertrofije in hiperplazije laktotropocitov - celic, ki sintetizirajo prolaktin, ki je potreben za razvoj in pripravo mlečnih žlez na proizvodnjo mleka.
Dejavniki tveganja
Porodničarji in ginekologi ugotavljajo dejavnike tveganja za razvoj Sheehanovega sindroma:
- motnje strjevanja krvi pri nosečnicah (zlasti trombocitopenija);
- edem perifernih tkiv (pri katerem se aktivira hipotalamični hormon vazopresin, kar poveča žilni tonus in krvni tlak);
- gestacijska hipertenzija (visok krvni tlak);
- preeklampsija (visok krvni tlak in proteinurija);
- povečana hemoliza (uničenje rdečih krvničk, najpogosteje povezano z odpovedjo ledvic).
Povečano tveganje za krvavitev med porodom in razvoj Sheehanovega sindroma obstaja v primerih predležne posteljice, njene prezgodnje odstopitve, pa tudi pri večplodnih nosečnostih (dvojčki ali trojčki) in pri hitrem (burnem) porodu, med katerim lahko pride do embolije pljučnih žil z amnijsko tekočino.
Patogeneza
Patogeneza Sheehanovega sindroma je povezana s hipoksijo tkiv hipofize in njihovim odmiranjem. Glavno vlogo pri povečani ranljivosti adenohipofize igra posebnost njene oskrbe s krvjo: preko portalnega venskega sistema in mreže kapilarnih anastomoz portalnih žil. Pri hudi krvavitvi in padcu krvnega tlaka lokalni pretok krvi v povečanem sprednjem režnju žleze ni prisoten; krč krvnih žil, ki hranijo hipofizo, povezan s šokom, vodi do pomanjkanja kisika in ishemične nekroze žleze.
Posledično hipofiza ne proizvaja zadostnih količin naslednjih tropnih hormonov:
- somatotropin (STH), ki aktivira sintezo celičnih beljakovin, uravnava presnovo ogljikovih hidratov in hidrolizo lipidov;
- prolaktin (luteotropni hormon), ki spodbuja razvoj in delovanje mlečnih žlez in rumenega telesa;
- folikle stimulirajoči hormon (FSH), ki zagotavlja rast jajčnih foliklov in proliferativne procese v materničnem tkivu;
- luteinizirajoči hormon (LH), odgovoren za ovulacijo;
- adrenokortikotropni hormon (ACTH), ki aktivira proizvodnjo kortikosteroidov v skorji nadledvične žleze;
- tirotropin (TSH), ki uravnava sekretorno funkcijo ščitnice.
Simptomi Sheehanov sindrom
Neravnovesje hormonov, ki jih proizvaja hipofiza, povzroča široko paleto simptomov pri Sheehanovem sindromu, odvisno od stopnje pomanjkanja izločanja specifičnih hipofiznih hormonov.
Količina poškodovanih celic hipofize določa akutno in kronično obliko bolezni. Akutna oblika odraža znatno poškodbo sprednjega režnja žleze, simptomi pa postanejo očitni kmalu po rojstvu. V kroničnih primerih je ugotovljena poškodba manjša in simptomi se morda ne pojavijo več mesecev ali let po rojstvu.
Najpogostejši zgodnji znaki Sheehanovega sindroma so agalakcija, tj. pomanjkanje laktacije. Zaradi dolgotrajnega pomanjkanja estrogenov se menstrualni cikel po porodu ne obnovi ob pravem času, mlečne žleze se zmanjšajo, vaginalna sluznica pa postane tanjša. Pomanjkanje gonadotropinov se kaže v amenoreji, oligomenoreji in zmanjšanem libidu. Pri nekaterih ženskah se menstruacija obnovi in možna je druga nosečnost.
Značilni simptomi pomanjkanja tirotropina pri Sheehanovem sindromu vključujejo utrujenost in moteno termoregulacijo z intoleranco na mraz; suho kožo, izpadanje las in krhke nohte; zaprtje in povečanje telesne teže. Ti simptomi se običajno razvijajo postopoma.
Posledice pomanjkanja somatotropina so omejene na nekaj izgube mišične moči, povečanje telesne maščobe in povečano občutljivost na inzulin. Tako v akutni kot kronični obliki se lahko pojavijo znaki diabetesa insipidusa: močna žeja in povečana diureza (volumen urina).
Simptomi Sheehanovega sindroma vključujejo tudi znake sekundarne insuficience nadledvične žleze, tj. pomanjkanja ACTH. To vključuje zmanjšan splošni tonus in izgubo teže, hipoglikemijo (nizek krvni sladkor), anemijo in hiponatremijo (nizek natrij). Pomanjkanje tega hormona vodi v kronično hipotenzijo z omedlevico in ortostatsko hipotenzijo ter nezmožnost odzivanja na stres. Opažena je tudi hipopigmentacija in kožne gube (nekaj tednov ali mesecev po rojstvu).
Poslabšanje nadledvične insuficience, ki zahteva nujno medicinsko pomoč, se pojavi pri hudih okužbah ali kirurških posegih.
Zapleti in posledice
Huda odpoved hipofize pri Sheehanovem sindromu lahko povzroči komo in smrt.
Manj pogost je tudi potencialno smrtno nevaren poporodni panhipopituitarizem, ko je prizadetih 90 % tkiva adenohipofize. Posledice in zapleti te hude oblike Sheehanovega sindroma vključujejo: vztrajno nizek krvni tlak, srčno aritmijo, nizek krvni sladkor (hipoglikemijo) in hipokromno anemijo.
Diagnostika Sheehanov sindrom
Diagnoza Sheehanovega sindroma običajno temelji na kliničnih značilnostih in bolnikovi zdravstveni anamnezi, zlasti na tem, ali je med porodom prišlo do krvavitve ali kakšnih drugih zapletov, povezanih s porodom. Informacije o težavah z laktacijo ali odsotnosti menstruacije po porodu sta dva pomembna znaka tega sindroma.
Za preverjanje ravni hipofiznih hormonov (TSH, ACTH, FSH, LH, T4), kortizola in estradiola so potrebne krvne preiskave.
Instrumentalna diagnostika – z uporabo računalniške tomografije (CT) ali magnetne resonance (MRI) možganov – nam omogoča pregled velikosti in strukture hipofize. V zgodnjih fazah je hipofiza povečana, sčasoma žleza atrofira, razvije pa se diagnostični znak patologije, kot je »prazna turška kljunasta...
Diferencialna diagnoza
Naloga diferencialne diagnoze je prepoznati druge bolezni, ki se kažejo kot hipopituitarizem: adenome hipofize, kraniofaringiome, meningiome, hordome, ependimome ali gliome.
Hipofizo lahko poškodujejo možganski absces, meningitis, encefalitis, nevrosarkoidoza, histiocitoza, hemokromatoza, avtoimunski ali limfoblastni hipofizitis in avtoimunski antifosfolipidni sindrom.
Koga se lahko obrnete?
Zdravljenje Sheehanov sindrom
Zdravljenje Sheehanovega sindroma je vseživljenjsko hormonsko nadomestno zdravljenje z uporabo sintetičnih analogov tropnih hormonov jajčnikov, ščitnice in nadledvične skorje.
Tako se pomanjkanje ACTH in kortizola nadomesti z jemanjem glukokortikoidov (hidrokortizon ali prednizolon). Pripravki tiroksina (levotiroksin, tetrajodotironin itd.) nadomeščajo ščitnični hormon, podatki krvnih preiskav o serumskih ravneh prostega tiroksina pa pomagajo prilagoditi njihov odmerek.
Pomanjkanje estrogena se običajno popravi z uporabo peroralnih kontraceptivov, te hormone pa morajo ženske s Sheehanovim sindromom jemati do menopavze.
Endokrinologi ugotavljajo, da če je raven hormonov v krvi nadzorovana, običajno ni stranskih učinkov. Neželeni učinki se lahko pojavijo, če je odmerek hormonskih zdravil previsok ali prenizek. Zato bolnike s tem sindromom spremljamo, redno pregledujemo in jim opravljamo krvne preiskave za hormone.


 [
[