Medicinski strokovnjak članka
Nove publikacije
Arteriovenske malformacije
Zadnji pregled: 23.04.2024

Vsa vsebina iLive je pregledana ali preverjena, da se zagotovi čim večja dejanska natančnost.
Imamo stroge smernice za pridobivanje virov in samo povezave do uglednih medijskih strani, akademskih raziskovalnih institucij in, kadar je to mogoče, medicinsko pregledanih študij. Upoštevajte, da so številke v oklepajih ([1], [2] itd.) Povezave, ki jih je mogoče klikniti na te študije.
Če menite, da je katera koli naša vsebina netočna, zastarela ali drugače vprašljiva, jo izberite in pritisnite Ctrl + Enter.
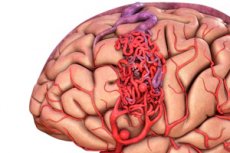
Arteriovensko malformacija je prirojena pomanjkljivost pri razvoju žil, za katero je značilno prisotnost nenormalne mreže arteriovenskih anastomoz. Najpogosteje arteriovenskih deformirana, ki se nahaja v posteriorni lobanjsko Fosse, in imajo dokaj tipično strukturo - eno ali dve od teh arterij, Šmartinska preplet in eno odvajanje Dunaj.
Patogeneza
Najbolj nevarna je porušitev sten malformacije, ki jo spremlja spontana intrakranialna krvavitev. To je posledica dejstva, da mešana krv v obtokih malformacije kroži pod pritiskom blizu arterijske krvi. In naravno je, da visok pritisk vodi do raztezanja degeneriranih spremenjenih posod, povečanja njihove prostornine in redčenja stene. Na koncu, v najbolj tanem prostoru je vrzel. Glede na statične podatke se to pojavi pri 42-60% bolnikov z AVM. Smrtnost pri prvem prekinitvi AVM doseže 12-15%. V drugih primerih se lahko krvavitev ponovi brez rednosti. Opazili smo bolnika, ki je v enajstih letih imel enajst spontanih intrakranialnih krvavitev. Takšna relativno "nenevaren" za AVM rupture primerjavi z režo arterijskih anevrizem pojasnjujejo posebnosti hemodinamičnih motenj, ki se pojavljajo po premoru. Znano je, da blokirni iz arterijske anevrizme pogosto vodi do subarahnoidna krvavitev (sah) in razvojne vazokonstrikcijo, ki je v prvi minuti je zaščitna narave, olajša hitro aretacijo krvavitve, toda v nadaljevanju je primarna nevarnost za življenje pacienta.
To je angiospazem, ki vodi do ishemije možganov in njegovega edema ter določa resnost bolnikovega stanja in prognoze. Nasprotno pa angiospazem vodilnih AVM arterij, nasprotno, izboljša dovajanje krvi v možgane zaradi zmanjšanja arteriovenskega odvajanja. Ko je AVM prekinjen, se pogosto oblikujejo intrakranialni in subduralni hematomi. Preboj krvi v subarahnoidnih cisternah je sekundaren. Bleeding iz razpokane stene AVM se ustavi hitreje, ker krvni tlak v njej je nižji kot v glavnih arterijah in stena je bolj krvavljiva za stiskanje s krvavitvijo. Seveda se to bolniku vedno ne varno konča. Najbolj nevarne so AVM-razstrelitve v bližini možganov, v podkortični gangliji in v možganskem deblu. Angiospazem vodilnih arterij v tej situaciji pomaga ustaviti krvavitev.
Odločilni dejavnik v patogenezi razkroja AVM je obseg krvnega pretoka in lokalizacija hematoma. Polkrogle intracerebralno hematom celo do 60 cm 3 pojavljajo sorazmerno ugoden. Lahko povzročijo hude žariščne nevrološke motnje, vendar le redko vodijo do hudih vitalnih motenj. Prekinitev hematoma v možganih v možganih močno poslabša napoved. Na eni strani, kri, izzivalen ventrikla ependimom, širi likvoroproduktsiyu, na drugi strani, z delovanjem na dnu prekata vodi do bruto motnje vitalnih funkcij centrov v hipotalamusu. Širjenje krvi po celotnem ventrikularnem sistemu vodi v tamponado, kar samo po sebi ni združljivo z življenjem.
Krv, ki je prodrla v subarahnoidne cisterne, tudi krši cirkulacijo z alkoholom, zaradi česar je težje, da se cerebrospinalna tekočina blokira z granulacijami pachyona. Posledično se resorpcija CSF upočasni in se lahko razvije akutna hipertenzija v cerebrospinalni tekočini, ki ji sledi notranji in zunanji hidrocefalus. Zaradi razpada nastalih elementov odcedne krvi nastajajo številne strupene snovi, od katerih imajo večinoma vazoaktivni učinek. To po eni strani vodi v vazokonstrikcijo majhnih pialnih arterij, po drugi strani pa povečuje prepustnost kapilar. Izdelki za razpadanje krvi vplivajo tudi na živčne celice, spreminjajo biokemične procese v njih in motijo prepustnost celičnih membran. Najprej se spreminja funkcija kalijeve natrijeve črpalke in kalij začne zapustiti celico, na svojem mestu pa rusi natrijev kation, kar je štirikrat bolj hidrofilno kot kalij.
To vodi najprej do intracelularnega edema v območju okoli krvavitve, nato pa do otekanja celic. Razvoj edema spodbuja tudi hipoksija, ki se neizogibno povezuje zaradi kompresije možganskih posod s hematomom in povišanim cerebrospinalnim tlakom, kot je že omenjeno. Kršitev funkcij diencefaličnih delov možganov in predvsem uravnavanje vodne elektrolitne ravnovesnosti povzroči zamudo v tekočini telesa, izgubo kalija, kar povečuje tudi edematično reakcijo možganov. Patogeneza AVM rupture ni omejena na cerebralne motnje. Enako nevarni so izjemno zapleteni zapleti. Najprej gre za cerebro-kardialni sindrom, ki simptomi akutne koronarne insuficience na elektrokardiogramu.
Precej hitro, bolniki z intracerebralnimi krvavitvami razvijejo pljučnico in dihalno odpoved. Poleg tega ima bakterijska flora sekundarno vlogo. Osrednji primarna učinek na pljuča, je širjenje bronhospazem, proizvodnjo sputum in krepitev sluzi ishemije zaradi razširjenosti pljučnega parenhima spazem majhnih pljučnih arterij, kar hitro pripelje do anoksijskih motnje, alveolarnih epitelijskih luščenje kože, zmanjšane za izmenjavo plinov funkcijo pljuč.
Če to spremlja zatiranje refleksa kašlja, bulbarjev tip dihalne odpovedi, potem obstaja resna nevarnost za življenje bolnika. V večini primerov se kasnejši gnojni trahikronitis slabo zavzema za protibakterijsko terapijo in poslabša dihalno odpoved, kar takoj vpliva na intenzifikacijo možganske hipoksije. Tako lahko kršitev zunanjega dihanja, tudi z relativno kompenzacijo možganskih motenj, vodi do smrti. Pogosto bolniki po komi prinesejo zavest, potem pa umrejo zaradi povečane dihalne odpovedi in hipoksičnega edema možganov.
Distrofične spremembe se hitro razvijajo ne le v pljučih, temveč tudi v jetrih, prebavilih, nadledvični žlezi in ledvicah. Grožnja za življenje bolnika je okužba sečil in tresenje, ki se hitro razvijajo v odsotnosti dobre pacientke. Toda za te zaplete se je mogoče izogniti, če jih zdravniki zapomnijo in poznajo metode boja proti njim.
Povzema pozornost patogenezi AVM zlom, je treba poudariti, da je smrtnost v teh intrakranialna krvavitev nižje kot ob odmor arterijska anevrizma PNDs in hemoragične kapi, čeprav številke doseže 12-15%. Za AVM so značilni ponavljajoči se, včasih večkratni krvavitve z drugačno frekvenco, ki jih ni mogoče predvideti. V neugodnem poteku posthemoragičnega obdobja lahko navedeni patogenetski mehanizmi povzročijo usoden izid.
Simptomi arteriovenske malformacije
Hemoragični tip poteka bolezni (50-70% primerov). Za to vrsto je značilna prisotnost pacienta z arterijsko hipertenzijo, majhno velikost malformacijskega vozla, ki jo potopi v globoke žile, arteriovensko malformacijo zadnje lobanjske fosse pogosto.
Hemoragični tip v 50% primerov je prvi simptom manifestacije arteriovenskih malformacij, povzroča podroben rezultat in 10-15% ter invalidizira 20-30% bolnikov (N. Martin et al.). Letno tveganje za krvavitev pri bolnikih z arteriovensko malformacijo je 1,5-3%. Tveganje za ponovno krvavitev v prvem letu doseže 8% in se poveča s starostjo. Krvavitev arteriovenskih malformacij je odgovorna za 5-12% celotne smrtnosti mater in 23% vseh intrakranialnih krvavitev pri nosečnicah. Slika subarahnoidne krvavitve je opazna pri 52% bolnikov. 17% bolnikov ima zapletene oblike krvavitve: oblikovanje intracerebralnih (38%), subduralnih (2%) in mešanih (13%) hematomov, ventrikularne gemotamponade pa se razvije v 47%.
Tip torpidnega toka je značilen za bolnike z arteriovensko malformacijo velikih velikosti, lokalizacijo v skorji. Krvna oskrba arteriovenskih malformacij izvajajo veje srednje možganske arterije.
Pri tipu toksičnih tokov je najpogostejši konvulzivni sindrom (pri 26-27% bolnikov z arteriovenskimi malformacijami), glavoboli grozdov, progresivni nevrološki deficit, kot pri možganskih tumorjih.
Variante klinične manifestacije arteriovenskih malformacij
Kot je bilo že navedeno, je najpogostejša prva klinična manifestacija AVM spontana intrakranialna krvavitev (40-60% bolnikov). Nastane pogosteje brez predhodnih sestavin, ob splošnem zdravju. Prezervativni trenutki so lahko fizični stres, stresna situacija, nevropsihični stres, obolenje velikih odmerkov alkohola itd. V času prekinitve AVM pacienti občutijo nenaden oster glavobol, kot sta kap ali ruptura. Bolečina se hitro razvije, povzroča omotico, slabost in bruhanje.

V nekaj minutah se lahko zgodi izguba zavesti. V redkih primerih lahko glavobol ni intenziven, bolnikove zavesti ne izgubljajo, čutijo pa, kako se okončine in oslabelost otekne (ponavadi kontralateralno v smeri krvavitve), je govor prekinjen. V 15% primerov se krvavitev manifestira kot razvit epiprip, po katerem lahko bolniki ostanejo v komi.
Da bi ugotovili resnost krvavitve iz AVM, lahko zgornjo Hunt-Hess lestvico vzamemo kot osnovo z nekaterimi spremembami. Glede na to, da imajo krvavitve iz AVM lahko zelo različne simptome, lahko prevladujejo osrednji nevrološki simptomi nad cerebralno paralizo. Zato je pri bolnikih, ki so na ravni zavesti I ali II stopnja lestvice so lahko grobo žariščne nevrološke motnje (hemipareza, gemigipestezii, afazija, hemianopsija). V nasprotju z anevrizmalno krvavitvijo, ko je AVM porušen, ni obseg in razširjenost angiospazma, ki se določi glede na obseg in lokacijo hematoma v intracerebralnem sistemu.
Meningnialni sindrom se razvije v nekaj urah in njegova resnost je lahko drugačna. Arterijski tlak se praviloma poveča, vendar ne tako dramatično in ne tako dolgo, kot pri zlomu arterijskih anevrizmov. Običajno ta dvig ne presega 30-40 mm Hg. Art. Drugič tretji dan je hipertermija centralne geneze. Stanje bolnikov se redno poslabša z rastjo edemov možganov in intenzivnostjo razgradnje krvi. To traja do 4-5 dni. Z ugodnim potekom po stabilizaciji na 6-8 dan se stanje bolnikov začne izboljševati. Dinamika žariščnih simptomov je odvisna od lokacije in velikosti hematoma.
Ko krvavitev na funkcionalno pomembna področja možganov ali uničenje motornih vodnikov, simptomi prolapsa pojavijo takoj in se vzdržujejo za dolgo časa brez dinamike. Če se simptomi prolapsa ne pojavijo takoj, a se povečajo vzporedno z edemom možganov, lahko pričakujemo okrevanje primanjkljaja v 2-3 tednih, ko edem popolnoma nazaduje.
Klinična slika razkroja AVM je zelo raznolika in je odvisna od številnih dejavnikov, od katerih so glavni: obseg in lokalizacija krvavitve, resnost edematoznih možganskih reakcij, stopnja vključenosti struktur v procesu.
Arteriovenske malformacije se lahko pokažejo z epileptiformnimi napadi (30-40%). Vzrok za njihov razvoj so lahko hemokirculatorne motnje v sosednjih predelih možganov zaradi pojava kraje. Poleg tega sama malformacija lahko draži dražljaje na možganski skorji in povzroči epi-praznjenja. In ker smo že govorili o posameznih vrstah AVM, v katerih se razvije glioza možganskega tkiva, kar se pogosto kaže tudi pri epskih epileptičnih napadih.
Za epizodo, zaradi prisotnosti AVM, je značilna vzročna pojavnost v odrasli dobi, pogosto v popolni odsotnosti dejavnika, ki spodbuja. Napadi so lahko generalizirani ali osrednji. Prisotnost jasne osrednje komponente v epiprip, če ni cerebralnih simptomov, bi morala voditi do ideje o možnem AVM. Tudi generalizirane epileptične napade, ko se napadi začeli s pretežno v istem uda z nasilno prelomu glave in oči v eno smer ali drugo pogosto manifestacija AVM. Manj pogosto pri bolnikih se pojavijo majhni epileptični napadi, kot so odsotnost ali zavest mraka. Pogostost in periodičnost epipripletov sta lahko različni: od enojnega do ponavljajočega.
Obrazci
V.V. Lebedev in sodelavci. So po podatkih EKG opredelili tri različice cerebro-kardialnega sindroma:
- Tip I - kršitev funkcij avtomatizma in ekscitabilnosti (sinusna tahi ali bradikardija, aritmija, atrijska fibrilacija);
- Tip II - spremembe v repolarizacijskih procesih, prehodne spremembe končne faze ventrikularnega kompleksa po vrsti ishemije, poškodbe miokardija s spremembo T-valov in položajem ST segmenta;
- III vrsta - kršitev prevodnosti (blokada, znaki povečanega stresa na desnem srcu). Te spremembe EKG se lahko kombinirajo in njihova resnost povezuje s resnostjo splošnega stanja pacientov.
Diagnostika arteriovenske malformacije
Prisotnost pri bolniku vsaj enega od kliničnih znakov AVM, ki je bila omenjena v simptomih, je resen razlog za natančen pregled, ki se izvaja v skladu z določeno shemo. Začeti moraš s skrbno zgodovino. V tem primeru so razjasnjene bolezni staršev in bližnjih sorodnikov, ker dedna nagnjenost k AVM ni izključena. Anamneza pacientovega življenja se razkrije od trenutka njegovega rojstva: kako je rodil otroštvo, kar je trpel v otroštvu, bolezni in poškodbe, ko so se pojavili prvi znaki bolezni itd. Pri nevrološkem pregledu, razen če pacient nima psevdotumorne in ne-žaljive podobne variante kliničnega poteka AVM, morda ne obstaja groba osrednja simptomatologija.
Vendar pa lahko celo rahlo anizorefleksijo, refleksi peroralnega avtomatizma, krvavitev funkcij lobanjskega živca kažejo na organsko lezijo možganov. Če se bolnik počuti na pulsiranem hrupu v glavi, je treba opraviti auskultacijo nad paranaznimi sinusi in v časovnih območjih. Vendar pa je tak hrup mogoče le redko objektivizirati. Pojavijo se le z ekstranitranialnim in velikanskim AVM. Posebna študija bolnika se začne z neinvazivnimi metodami.
Najprej je to elektrofiziološki pregled. Rheoencephalography (REG) pogosto ne daje smernice za AVM, vendar asimetrija dotoka krvi v različnih arterijske postelje, lahko asimetrija žilni tonus posredno potrditev predhodne diagnoze. Več informacij je elektroencefalografija (EEG), lahko zazna iritativne spremembe v bioelektrični dejavnosti s poudarkom na nekaterih področjih možganov. Pri pseudotumornem ali kapalastem toku se na EEG lahko pojavijo fokusi patološke bioaktivnosti, pogosto v obliki snemanja počasnih visoko-amplitudnih valov. Pri bolnikih z epileptičnim tipom sevanja je možna osredotočenost na epileptično aktivnost, zlasti pri funkcionalnih obremenitvah (hiperventilacija pljuč, zvok in lahki dražljaji).
Tako lahko elektrofiziološke metode raziskovanja možganov, čeprav niso specifične, vendar, s pravilno razlago rezultatov potrditi diagnozo AVM, vendar ni bilo nobenih sprememb v REG in EEG ne izključuje AVM.
V zadnjih letih se ultrazvočne metode pogosto uporabljajo pri diagnozi cerebrovaskularnih bolezni. Dopplerjev ultrazvočni od zunajlobanjskega arterij lahko zaznajo pospeševanje pretoka krvi v danem arterijski bazena je 1,5-krat ali več, kot je na srednjih in velikih AVM - hitrost pretoka krvi v arterijah, ki izhajajo iz bistveno višjih normalnih vrednosti. Vendar pa majhni AVM ne vplivajo bistveno na stopnjo krvnega pretoka v ekstrakranialnih arterijah, zato jih ne odkrijemo z izvenkranialno dopplerografijo.
Več informacij je metoda transkranialnega Dopplerja. Ne zazna le znatnega pospeševanja pretoka krvi v arterijah, ki krvi dajejo AVM, ampak tudi tako imenovani "ranžirni pojav".
Prisotnost prostega ranžiranja povzroči nastanek številnih hemodinamskih pojavov, ki so zabeleženi v Dopplerjevi študiji v obliki vzorca lahke perfuzije ali ranžiranja.
Zanj je značilna:
- pomembno povečanje (predvsem zaradi diastoličnega), linearna hitrost pretoka krvi je sorazmerna ravni arteriovenskega odvajanja;
- znatno zmanjšanje ravni periferne rezistence (zaradi organskih poškodb vaskularnega sistema na ravni uporovnih posod, ki je določil nizko stopnjo cirkulacijske upornosti v sistemu);
- relativna varnost kinematičnih indeksov toka;
- Odsotnost označenih sprememb v Dopplerjevega spektru (razprostrtih se opazi pri AVM "velik tok" povzroča vrtenje v turbulentnih območjih bifurkacije cerebralne arterije, do nastanka niso ritmično turbulentne vzorci);
- ostro zmanjšanje cerebrovaskularne reaktivnosti zaradi odsotnosti v sistemu AVM plovil s pogodbenimi lastnostmi.
Občutljivost TCD pri diagnostiki arteriovenskih malformacij po opisanem kriteriju je 89,5%, s specifičnostjo 93,3% in brezhibnostjo 90,8%.
Naslednja neinvazivna metoda preiskave je rentgenska tomografija. Omogoča vam, da prepoznate AVM s premerom 2 cm ali več, vendar je bolje identificirati velikega in velikanskega. Computerogram AVM je precej tipičen, jih ni mogoče primerjati z nobeno drugo patologijo. Izgledajo kot žarišča heterogeno gostote (hiper- in gipodensivnye) nepravilno oblikovane, včasih prepletenega vermiform brez pojavov perifocal edema in ne množično učinka, torej brez pomikov in deformacij možganskih prekatov in subarahnoidne cisterne.
Pogosto v telesu malformacije se odkrijejo ostro hiperdense vključki - to so središča kalcifikacije. Imajo skoraj kostno gostoto, nepravilno obliko in različne velikosti. Če pride do vseh teh znakov, je za AVM patognomoničen. Intravensko dajanje kontrastnega sredstva, ki vsebuje jod, omogoča boljšo vizualizacijo arteriovenskih malformacij. V tem primeru je koncentracija hiperdense še bolj gosta in lahko celo razkrije povečane drenažne žile.
Z razbitjem AVM in spontanim intrakranialnim rentgenskim krvavitvam je računalniška tomografija zelo informativna. Glavni pomen se daje lokalizaciji intracerebralne krvavitve, njegove oblike in videza. Torej, če se anevrizmične krvavitve nahajajo predvsem v bližini bazalnih cistern in hipertenzivna - ob bazalnih ganglijih, lahko hematom zaradi rupture za AVM lokalizirana kjerkoli, kot konveksne predlezhit v možganski skorji, in v bližini vzdolžne osi strukture možganov.
Vse je odvisno od lokalizacije samega AVM-ja. Po videzu imajo takšne krvavitve neenakomerno gostoto (proti ozadju hiperdense krvavitve, določijo se žarke normalne ali zmanjšane gostote), nepravilne oblike, neenakomerne konture. V ozadju krvavitve telesa AVM samega ni mogoče določiti, v redkih primerih pa lahko telo malformacije izgleda kot napaka pri polnjenju hematomske votline s krvjo. Dolgo je bilo dokazano, da spontane krvavitve zasedajo določeno količino, ki stratificira možgane. Zato so njihove meje praviloma jasne in oblike se približujejo elipsi ali krogli. Ko prekinil AVM kri, saj loči od telesa sredici nepravilnostjo je zato v središču ali na obrobju krvavitve se včasih zasledimo obrisi AVM same.
V primerih, ko se arteriovenske malformacije nahajajo v bližini ventrikularjev možganov ali bazalnih cistern, ko se zlomi, lahko krv poteka neposredno v njih. V teh situacijah računalniška tomografija ugotavlja le prisotnost subarahnoidne ali intraventrikularne krvavitve, vendar je ni mogoče ločiti od anevrizma ali hipertenzije.
Ko AVM poruši, računalniška tomografija (CT) ni samo diagnostična, temveč tudi prognostična, zato vam omogoča, da izberete ustrezno terapevtsko taktiko.

Ocenjevanje kompyuterogrammu naj bi poleg tega upoštevati velikost krvavitve resnosti in razširjenosti perifocal edema, pogoj možganskih prekatov in stopnja premik, spremembe v subarahnoidne cisterne. Polkrogle krvavitve navadno povzroči homolateral stransko stiskanje prekata dokler se nahaja nevizualizatsii in kontralateralno prekata in III zamaknjena v nasprotno smer. Stopnja premika je odvisna od volumna hematoma in resnosti možganskega edema.
Premik mediane možganskih struktur v nasprotni smeri od hematoma za več kot 10 mm je posredni dokaz o ogroženosti življenja bolnika in, če je zaradi velikega volumna hematoma (100 cm 3 ), je treba rešiti vprašanje delovanja v sili. Vendar, če je obseg hematom manj kot 60 cm 3, in premik vzdolžne osi struktur presega 10 mm, je treba obravnavati kot posledica možganskega edema in v tem primeru operacijo bo samo poslabšala svoj tok in poslabša prognozo. V diagnostičnem načrtu je ugodnejše, če velike velikosti hematoma (80-120 cm 3 ) povzročijo zmerno premikanje mediane strukture (manj kot 8 mm). V tem primeru praviloma perifokalni edem ni jasno izražen, kar vam omogoča, da ne pospešite operacije.
Pomembna prognostična vrednost je vizualizacija mostu, ki pokriva cisterno. Dokler ni vidno, se lahko držite pričakovanih taktik. Ampak, če je eden od njenih straneh ne obarvajo (amputacija polovici pokrivanje rezervoarja na strani hematom), je treba sprejeti nujne ukrepe za varčevanje z bolnikovo življenje, saj ta slika prikazuje razvoj temporomandibularne tentorial hernije (aksialni premik možganov hernije gipokampovoy vije v režo med možganskega debla in rob luknje tentorial), ki je neposredna nevarnost za življenje bolnika. Če je obloga iz rezervoarja mostu ne obarvajo - je situacija kritična in celo sili kirurgija ne more rešiti bolnika.
Tako rentgenskim računalniška tomografija je pomembna Postopek rutinsko diagnostiko in arteriovenskih malformacije pri diagnozi in prognozi izid intrakranialnega krvavitev zaradi pretrganja arteriovenskih deformacij.
Najbolj informativna in posodobljena nepogrešljiva metoda diagnoze arteriovenskih malformacij je angiografija. Cerebralna angiografija - invaziven Postopek po raziskavah, ki ima tveganje za razvoj številnih zapletov (embolije v možganskih žil, vazokonstrikcijo kot odziv na uvajanje katetra v arteriji ali kontrastno sredstvo, tromboza arterije na mestu predrtja, alergijske reakcije na drugi strani, itd ..). Zato bi morale biti za njeno ravnanje jasni znaki.
Angiografija je absolutno indicirana za vse bolnike s spontanim intrakranialnim krvavitvam, saj le to omogoča ugotavljanje resničnega vzroka krvavitve. Izjema so le tisti bolniki, pri katerih ne glede na rezultat angiografije operativni poseg ni primeren. To so bolniki v končnem stanju, bolniki senilne starosti in z bruto dekompenzirano somatsko patologijo.
Nekoliko težje je načrtovati način indikacije angiografije. Vsi bolniki z eno od opisanih variant klinične manifestacije AVM, razen asimptomatske, so predmet vseh neinvazivnih metod pregleda.
Če to odkrije vsaj en znak, ki potrjuje prisotnost arteriovenskih malformacij, je treba upoštevati angiografijo, kot je prikazano. Če nobena od metod ne kaže na morebitno prisotnost AVM, ne smete takoj opustiti angiografije. Klinično sliko je treba oceniti. Torej, če bi bolnik imel samo eno epicopo in brez osrednje komponente, je treba celotno možgansko angiografijo zavreči.
Ob istem času, še ena epipripadok, vendar z jasnim osrednja sestavina (šibkost ali odrevenelost v enem od udov ali gemitipu, otrplost polovico obraza, kratek oddih ali tipa zaseg govora Jackson prihodu hemianopsija et al.), Zagotavlja podlago za angiografijo. Enako velja za migreno podobno pot AVM. Če so zasegi hemikranialgije redki in se zgodijo z zmerno resnostjo, se angiografija lahko vzdrži. Toda pogosti in hudi migrenski napadi, ki praktično onemogočajo bolnika, zahtevajo angiografski pregled.
Tranzitorna ishemična ataka (TIA) v vertebrobasilar oddelku je pogosto posledica krvnega obtoka odpoved zaradi tamkajšnjih prehodnosti ali vretenc arterij vazospazmom. Zato teh bolnikov ni priporočljivo pregledati z angiografskim pregledom za AVM. Hkrati pa tudi sam prehodni ishemični napad v eni od polobli možganov pri mladih odraslih zahtevajo angiografijo, saj je pogosto vzrok njihovih neokluzivni-stenotično poškodb arterij in arteriovenske malformacije.
Kot pri bolnikih s psevdotumornimi in kapi podobnimi kliničnimi manifestacijami arteriovenskih malformacij je prikazana tudi angiografija.
Tako je vsak sum s prisotnostjo AVM v večini primerov potreben angiografski pregled, razen v primerih, ko je kirurško zdravljenje kontraindicirano.
Angiografski pregled bolnikov z AVM ima številne značilnosti. Pri preučevanju bolnika je treba zapomniti, da lahko hitrost krvnega pretoka v vodilnih arterijah srednje in velike AVM večkrat presega normalne vrednosti, zato bi morala biti hitrost angiografskega raziskovanja višja od običajne. Z multi-fistularnimi malformacijami po 2 sekundah kontrast lahko prehaja skozi njeno telo in izlivne vene. Sodobne angiografske naprave omogočajo sledenje prehodu kontrasta v vsakem časovnem obdobju.
To daje zelo pomembne informacije o smeri različnih tokov v telesu malformacije, zaporedja polnjenja svojih plovil. Vsaka od krmnih arterij dobavlja samo del arteriovenskih malformacij, medtem ko preostale posode malformacije niso vidne. Zato je druga pomembna značilnost angiografije, da kljub pridobitvi informacij o prisotnosti AVM v enem od arterijskih bazenov, je treba razlikovati med drugimi bazeni. Hemodinamično aktiven AVM se lahko napolni ne le iz enega karotidnega in vertebrobasilarnega bazena, temveč tudi iz kontralateralne karotidne arterije.
Zato, da dobijo popolne podatke o velikosti AVM in virov oskrbe krvi je treba kontrast dva karotidne in vertebrobasilar bazene, je lažje doseči s selektivnim angiografijo. Enako lahko dosežemo z desno stransko aksilarno in levo stransko direktno karotidno angiografijo. Ko desno aksilarno angiografijo kontrastno retrogradno pod tlakom vstopi v brachiocephalic deblo in hkrati kontrastno ter vretenca in karotidno arterijo. Tako ena uvedba kontra omogoča takojšnjo pridobitev informacij o dveh bazenih. Leva karotidna arterija samostojno odide iz luka aorte, zato je za njeno nasprotje mogoče opraviti direktno prebojno angiografijo. Takšna porazdelnoe angiografijo, čeprav dlje kot s selektivno, vendar pri bolnikih s hudo aterosklerozo aorte in njenih podružnic, je bolj primerno, saj imajo kateter v takih situacijah, na eni strani, predstavlja velike tehnične težave, vendar pa je na drugi strani - je polna nevarnosti, ali poškodbe aterosklerotične plošče ali odvajanje parietalnega tromba z naknadno embolijo možganskih arterij.
Pri ocenjevanju angiografije morate upoštevati naslednje točke:
- Velikost arteriovenskih malformacij se določi v dveh projekcijah z merjenjem največje razdalje od zunanjih meja telesa AVM. Hkrati se primerjajo in dopolnjujejo kontrastni podatki vseh bazenov. Na primer, AVM, s skupno velikostjo 8x8 cm, s karotidno angiografijo, se razlikuje samo z 2/3 volumna in za 1/3 - iz zadnje možganske arterije. Primerjava teh slik z uvedbo dovoljenih informacij o njenih dejanskih dimenzijah.
- Prepoznanje vira oskrbe s krvjo, je treba določiti ne samo bazeni, od katerih je AVM napolnjena s kontrastom, ampak tudi neposredno povzročajo arterij: število, velikost, lokacijo v odnosu do možganske skorje in glavnih brazde in tankov, predvsem njihove podružnice lokacije in pristop k AVM telesa. V nekaterih primerih, za dve standardni piloti ni dovolj, ker so žile prekrivajo drug drugega in tudi nepravilnostih razvoja telesa, tako da se lahko ponovi angiografijo z glavo obrača za 45 stopinj v obe smeri. Sodobni angiografskih naprave omogočajo enkraten odmerek kontrastnega sredstva, da dobimo podobo možganskih žil iz kateregakoli kota z vrtenjem zaslona okoli tako vertikalni in horizontalni osi. Od vseh vodilnih arterij je treba določiti glavne arterije (ponavadi so od enega do treh) in sekundarne. Slednji je lahko več ducatov. In niso vse arterije odkrite angiografsko. Nekateri od njih so zaradi manjšega premera in manjši hemodinamičnega pomena niso zaznali, vendar med delovanjem kirurg, ki jim neizogibno naleti in mora biti sposoben, da koagulirajo in prečkajo ne da bi jih poškodovali. Krvavitev, če so takšne arterije poškodovana z lopatico ali sesalnim vrhom, prinaša veliko težav kirurgu.
- Z določitvijo odvodnih žil se štejejo njihova števila, velikosti in venski sinusi, v katere te žile tečejo.
- Pri določanju pravilne kirurške taktike primerjamo prostorsko razporeditev odvodnih žil in vodilnih arterij.
- Določimo hemodinamično aktivnost AVM. Bolj aktivne so arteriovenske malformacije, bolj izrazito "krajo" možganov. Z velikim multi-fistularnim AVM na angiogramu so vidne le vodilne in izsuševalne posode ter telo AVM, druge cerebralne arterije pa niso v nasprotju, kar ustvarja iluzijo njihove odsotnosti. Srednji in majhni AVM ne povzročajo veliko "krajo", zato jih običajno zaznavamo v ozadju normalnega možganskega žilnega vzorca.
- Treba je zapomniti obstoj hemodinamsko neaktivnega AVM. To so ponavadi venske malformacije, telangiektasije, nekatere vrste kavernoznih malformacij, tako imenovana kaverna. Njihovo angiografsko detekcijo je zelo težko. Običajno so odsotni tipični angiografski znaki v obliki hipertrofičnih vodilnih arterij, povečane drenažne žile, kontrastirane v arterijski fazi. Vendar je podrobnejša angiograms pregledu opazili nenormalne krvne žile podobne fine mrežice, zobnikov, meduz ali ločene žile, atipične razporejeni, neenakomernega preseka premer in zvije na najbolj značilne način. V tem primeru lahko odvodne žile niso prisotne. Težko je videti tudi mikromalformacije (manj kot 5 mm); saj se pogosto nadgrajujejo na večjih glavnih plovilih in vsota slike ne omogoča, da bi jih identificirali.
- Razdrobljene arteriovenske malformacije se lahko trombozirajo. Z delno trombozo je malformacija še vedno vidna na angiogramu, vendar je njene prave mere lahko večkrat večje od zaznanih angiografskih mer. Kirurg se mora to vedno spominjati na operacijo in biti pripravljen na dejstvo, da bo malformacija precej večja. V številnih primerih (po naših podatkih, 12%), se zlomljena malformacija podvrže popolni trombozi. To še posebej velja za mala in srednja AVM. Ne zaznavajo se angiografski ali v arterijski fazi lahko vidimo šibko kontrastno odvodno veno. V teh težkih razmerah, da razmišljajo o možnosti zlom ABM lahko pomaga anamnezo, bolnikovo starost, naravo in lokacijo računalniško tomografijo, odkrivanje bližini petrifikatov hematom. Pri operaciji, odstranitvi hematoma, mora kirurg vedno pregledati svoje stene, da bi odkril AVM.
- Angiografija se izvaja v postoperativnem obdobju, da se potrdi radikalna narava ekstirpacije. Prisotnost vsaj ene odvodne vene, razkrite v arterijski fazi, kaže na nehirurško delovanje.
Diagnoza arteriovenskih malformacij zahteva zdravnika, najprej znanje klinike, morfologijo AVM in možnosti obstoječih metod. Za pravilno izbiro medicinske taktike in uspešnega kirurškega zdravljenja morajo biti informacije o AVM popolne in celovite.
Koga se lahko obrnete?
Zdravljenje arteriovenske malformacije
Odprti (čezmejni) posegi:
- Faza I - koagulacija aferentov;
- II. Stopnja - izolacija jedra arteriovenskih malformacij;
- Faza III - preliv in koagulacija z eritentom in odstranitev arteriovenskih malformacij,
Endovaskularni posegi:
- stacionarni balon-okluzija krmnih arterij - embolizacija v toku (nenadzorovano);
- kombinacija začasne ali trajne okluzije balona z embolizacijo v toku;
- superselektivnaya embolizatsiya.
Arteriovenske malformacije se zdravijo tudi s radiokirurgijo (Gamma-nož, Cyber-nož, Li nas itd.).


 [
[