Medicinski strokovnjak članka
Nove publikacije
Maligni tumorji vek
Zadnji pregled: 05.07.2025

Vsa vsebina iLive je pregledana ali preverjena, da se zagotovi čim večja dejanska natančnost.
Imamo stroge smernice za pridobivanje virov in samo povezave do uglednih medijskih strani, akademskih raziskovalnih institucij in, kadar je to mogoče, medicinsko pregledanih študij. Upoštevajte, da so številke v oklepajih ([1], [2] itd.) Povezave, ki jih je mogoče klikniti na te študije.
Če menite, da je katera koli naša vsebina netočna, zastarela ali drugače vprašljiva, jo izberite in pritisnite Ctrl + Enter.
V 60. in 70. letih 20. stoletja se je v oftalmologiji opredelila samostojna klinična smer - oftalmonkologija, ki naj bi reševala vprašanja diagnostike in zdravljenja tumorjev vidnega organa. Tumorje te lokalizacije zaznamuje visok polimorfizem, edinstven klinični in biološki potek. Njihova diagnostika je težavna, za njeno izvedbo pa je potreben nabor instrumentalnih raziskovalnih metod, ki jih oftalmologi obvladajo. Poleg tega je potrebno poznavanje uporabe diagnostičnih ukrepov, ki se uporabljajo v splošni onkologiji. Pri zdravljenju tumorjev očesa, njegovih adneksov in orbite se pojavljajo znatne težave, saj je v majhnih volumnih očesa in orbite skoncentrirano veliko število anatomskih struktur, pomembnih za vid, kar otežuje izvajanje terapevtskih ukrepov ob hkratnem ohranjanju vidnih funkcij.
Epidemiologija
Letna incidenca tumorjev vidnega organa po podatkih bolnikov je 100–120 na milijon prebivalcev. Incidenca pri otrocih dosega 10–12 % kazalnikov, določenih za odraslo populacijo. Glede na lokalizacijo ločimo tumorje očesnih adneksov (veke, veznica), intraokularnih (žilnica in mrežnica) in orbite. Razlikujejo se po histogenezi, kliničnem poteku, poklicni in življenjski prognozi.
Med primarnimi tumorji so najpogostejši tumorji očesnih adneksov, drugi najpogostejši so intraokularni tumorji, tretji najpogostejši pa tumorji orbite.
Tumorji kože vek predstavljajo več kot 80 % vseh neoplazem vidnega organa. Starost bolnikov se giblje od 1 leta do 80 let in več. Prevladujejo tumorji epitelijske geneze (do 67 %).
Vzroki maligni tumorji vek
Simptomi maligni tumorji vek
Bazalnocelični karcinom vek
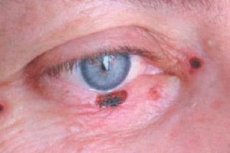
Bazalnocelični rak vek predstavlja 72–90 % malignih epitelijskih tumorjev. Do 95 % primerov njegovega razvoja se pojavi v starosti 40–80 let. Najpriljubljena lokalizacija tumorja je spodnja veka in notranja komisura vek. Razlikujemo nodularne, korozivno-ulcerativne in sklerodermi podobne oblike raka.
Klinični znaki so odvisni od oblike tumorja. Pri nodularni obliki so meje tumorja precej jasne; raste leta, ko se velikost povečuje, se v središču vozlišča pojavi kraterju podobna vdolbina, včasih prekrita s suho ali krvavo skorjo, po odstranitvi katere se razkrije vlažna, neboleča površina; robovi razjede so žuljevit.
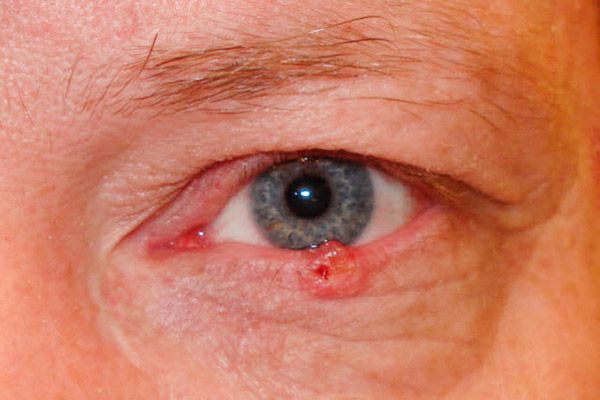
Pri korozivno-ulcerativni obliki se sprva pojavi majhna, skoraj nevidna, neboleča razjeda z dvignjenimi, grebenastimi robovi. Postopoma se površina razjede poveča, prekrije se s suho ali krvavo skorjo in zlahka krvavi. Po odstranitvi skorje se razkrije hrapava napaka, ob robovih pa so vidne grudaste izrastke. Razjeda je najpogosteje lokalizirana blizu robnega roba veke in pokriva celotno njeno debelino.
Sklerodermi podobna oblika v začetni fazi je predstavljena z eritemom z solzno površino, prekrito z rumenkastimi luskami. Ko tumor raste, osrednji del solzne površine nadomesti precej gosta belkasta brazgotina, progresivni rob pa se širi na zdravo tkivo.
 [ 17 ]
[ 17 ]
Ploščatocelični karcinom vek
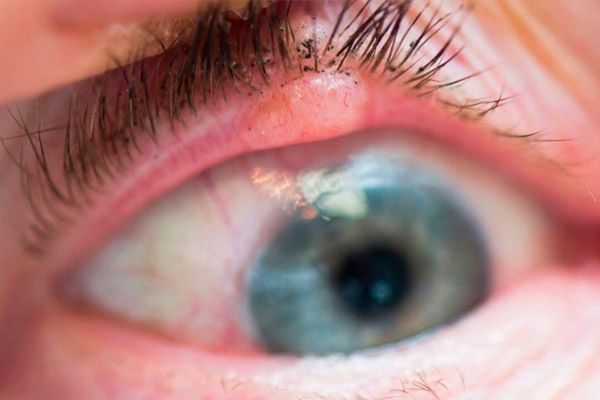
Ploščatocelični karcinom vek predstavlja 15–18 % vseh malignih tumorjev vek. Prizadene predvsem starejše ljudi s kožo, občutljivo na sončno svetlobo.
Predisponirajoči dejavniki vključujejo kserodermo pigmentosum, okulokutani albinizem, kronične kožne bolezni vek, dolgotrajne neceljive razjede in prekomerno ultravijolično sevanje.
V začetni fazi se tumor kaže kot blag eritem kože, najpogosteje spodnje veke. Postopoma se v območju eritema pojavi tesnilo s hiperkeratozo na površini. Okoli tumorja se pojavi perifokalni dermatitis, razvije se konjunktivitis. Tumor raste 1-2 leti. Postopoma se v središču vozlišča oblikuje vdolbina z ulcerirano površino, katere površina se postopoma povečuje. Robovi razjede so gosti, neravni. Ko je lokaliziran na robu vek, se tumor hitro razširi v očnico.
Zdravljenje raka vek se načrtuje po prejemu rezultatov histološke preiskave materiala, pridobljenega med biopsijo tumorja. Kirurško zdravljenje je možno, če premer tumorja ni večji od 10 mm. Uporaba mikrokirurške opreme, laserja ali radiokirurškega skalpela poveča učinkovitost zdravljenja. Izvede se lahko kontaktna radioterapija (brahiterapija) ali kriodestrukcija. Če je tumor lokaliziran v bližini intermarginalnega prostora, se lahko izvede le zunanje obsevanje ali fotodinamična terapija. Če tumor raste v veznico ali očnico, je indicirana subperiostalna eksenteracija slednje.
S pravočasnim zdravljenjem 95 % bolnikov živi več kot 5 let.
Adenokarcinom meibomijeve žleze (žleze hrustanca veke)
Adenokarcinom meibomijeve žleze (žleze hrustanca veke) predstavlja manj kot 1 % vseh malignih tumorjev vek. Tumor običajno diagnosticirajo v petem desetletju življenja, pogosteje pri ženskah. Tumor se nahaja pod kožo, običajno zgornje veke, v obliki rumenkastega vozlička, ki spominja na halazion, in se po odstranitvi ponovi ali začne agresivno rasti po zdravljenju z zdravili in fizioterapiji.
Po odstranitvi halaziona je obvezen histološki pregled kapsule.
Adenokarcinom se lahko kaže kot blefarokonjunktivitis in meibomitis, hitro raste, se širi na hrustanec, palpebralno konjunktivo in njene oboke, solzne kanale in nosno votlino. Glede na agresivno naravo rasti tumorja kirurško zdravljenje ni indicirano. Pri majhnih tumorjih, omejenih na tkivo vek, se lahko uporabi zunanje obsevanje.
V primeru metastaz v regionalnih bezgavkah (parotidne, submandibularne) jih je treba obsevati. Prisotnost znakov širjenja tumorja na veznico in njene oboke zahteva orbitalno eksenteracijo. Za tumor je značilna izjemna malignost. V 2–10 letih po radioterapiji ali kirurškem zdravljenju se pri 90 % bolnikov pojavijo recidivi. Zaradi oddaljenih metastaz umre 50–67 % bolnikov v 5 letih.
Melanom vek
Melanom vek predstavlja največ 1 % vseh malignih tumorjev vek. Najvišja incidenca je med 40. in 70. letom starosti. Pogosteje prizadene ženske. Ugotovljeni so bili naslednji dejavniki tveganja za razvoj melanoma: nevusi, zlasti mejni nevusi, melanoza in individualna preobčutljivost na intenzivno sončno sevanje. Menijo, da so sončne opekline pri razvoju kožnega melanoma nevarnejše kot pri bazalnoceličnem karcinomu. Med dejavnike tveganja spadajo tudi neugodna družinska anamneza, starost nad 20 let in bela barva kože. Tumor se razvije iz transformiranih intradermalnih melanocitov.
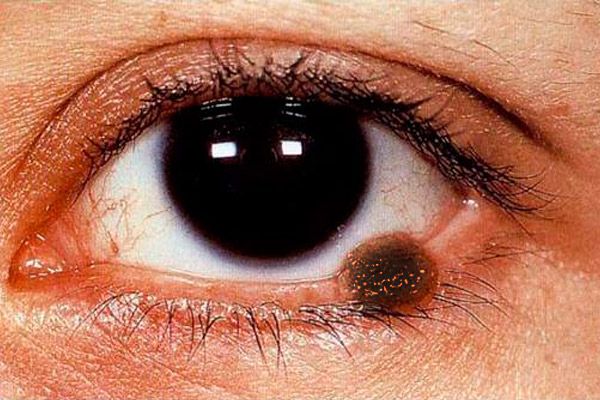
Klinična slika melanoma vek je polisimptomatska. Melanom vek je lahko predstavljen kot ravna lezija z neenakomernimi in nejasnimi robovi svetlo rjave barve, na površini - vgnezdena intenzivnejša pigmentacija.
Nodularna oblika melanoma (pogosteje opažena pri lokalizaciji na koži vek) je značilna po opaznem izbočenju nad površino kože, kožni vzorec na tem področju je odsoten, pigmentacija je bolj izražena. Tumor se hitro poveča, njegova površina se zlahka razjedi, opazimo spontano krvavitev. Že ob najmanjšem dotiku gaze ali vatirane palčke na površino takega tumorja ostane na njem temen pigment. Koža okoli tumorja je hiperemična zaradi širitve perifokalnih žil, viden je halo razpršenega pigmenta. Melanom se zgodaj razširi na sluznico vek, solzni karunkulo, veznico in njene oboke, v tkiva orbite. Tumor metastazira v regionalne bezgavke, kožo, jetra in pljuča.
Zdravljenje melanoma veke je treba načrtovati šele po popolnem pregledu bolnika za odkrivanje metastaz. V primeru melanomov z največjim premerom manjšim od 10 mm in odsotnosti metastaz se lahko tumor kirurško odstrani z laserskim skalpelom, radijskim skalpelom ali električnim nožem z obvezno kriofiksacijo tumorja. Lezija se odstrani skozi in skozi, pri čemer se umakne vsaj 3 mm od vidnih (pod operacijskim mikroskopom) meja. Kriodestrukcija je pri melanomih kontraindicirana. Nodularni tumorji s premerom več kot 15 mm z robom razširjenih žil niso predmet lokalne ekscizije, saj so metastaze običajno že opažene v tej fazi. Radioterapija z ozkim medicinskim protonskim snopom je alternativa orbitalni eksenteraciji. Obsevati je treba tudi regionalne bezgavke.
Prognoza za življenje je zelo huda in je odvisna od globine širjenja tumorja. Pri nodularni obliki je prognoza slabša, saj do vertikalne invazije tumorskih celic v tkiva pride zgodaj. Prognoza se poslabša, ko se melanom razširi na rebrni rob veke, intermarginalni prostor in veznico.
Kaj je treba preveriti?
Kako preučiti?
Koga se lahko obrnete?

