Medicinski strokovnjak članka
Nove publikacije
Zlom gležnja z dislokacijo
Zadnji pregled: 07.06.2024

Vsa vsebina iLive je pregledana ali preverjena, da se zagotovi čim večja dejanska natančnost.
Imamo stroge smernice za pridobivanje virov in samo povezave do uglednih medijskih strani, akademskih raziskovalnih institucij in, kadar je to mogoče, medicinsko pregledanih študij. Upoštevajte, da so številke v oklepajih ([1], [2] itd.) Povezave, ki jih je mogoče klikniti na te študije.
Če menite, da je katera koli naša vsebina netočna, zastarela ali drugače vprašljiva, jo izberite in pritisnite Ctrl + Enter.
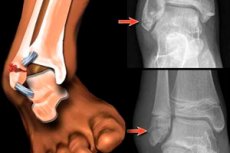
Preseličen zlom gležnja je opredeljen, ko pride do premika zlomljenih kostnih fragmentov. [1]
Epidemiologija
Zlomi gležnja so pogosti in predstavljajo do 10% vseh poškodb kosti, njihova pojavnost pa se v zadnjih desetletjih povečuje. Po mnenju tujih strokovnjakov je letna pojavnost zlomov gležnja približno 190 zlomov na 100.000. Ljudje in večina prizadetih so starejše ženske in mladi moški (fizično aktivni in športniki). [2] Po študiji populacije na Švedskem so imeli zaprti zlomi bi- ali trikolesnega zloma letno stopnjo pojavnosti 33 na 100.000 osebnih let in 20 do 40 na 100.000 oseb na Danskem. [3] Zanimivo je, da je največja incidenca trimalleolarnih zlomov stari med 60 in 69 let, ki postane druga najpogostejša vrsta zloma gležnja v tej starostni skupini.
Na prvem mestu so na prvem mestu supinacijske rotacije (do 60%) in supinacijske dodajne (več kot 15%), sledijo poškodbe s pretiranim obratom stopala in hkratnim odvzemom ali zunanjo vrtenje stopala.
V tem primeru je skoraj 25% primerov zlomov tako gležnjev (zunanji in notranji), 5-10% pa trojnih zlomov. [4]
Vzroki Premaknjeni zlom gležnja
Zgibne površine distalnih epifiz (nižji odebeljeni deli) golenice in fibule (kot tudi hrustanske konveksne površine telesa talusa) tvorijo sklep gležnja. Distalna epifiza golenice tvori medialni (notranji) gleženj, spodnji del fibule pa tvori stranski (zunanji) gleženj. Tudi zadnji del distalnega konca golenice velja za posteriorni gleženj.
Glavni vzroki razseljenih zlomov gležnja so travme različnih poreklov (med tekom, skakanjem, padanjem, močan vpliv). Obstajajo takšne vrste, kot so zlobne zlome - s prekomernim odstopanjem stopala na zunanjost; pronacijske zlome - z navznoterjem stopala, ki presega naravno amplitudo gibanja; rotacijski (rotacijski), pa tudi fleksijski zlomi - s prekomerno addukcijo in/ali ugrabitvijo stopala med prisilno fleksijo.
Najpogosteje zlomi medialnega gležnja, ki ga spremljajo premik fragmenta njegovega dela, so posledica everije ali zunanje vrtenja. In zlom stranskega gležnja z premikom je lahko zlom fibule tik nad gležnjem. To je najpogostejša vrsta zloma gležnja, ki se lahko pojavi, če je stopalo zasukano ali zasukano.
Lahko pride do bimaleolarnega ali dvojnega razseljenega zloma gležnja - zlom stranskega gležnja in medialnega gležnja. Ortopedisti ocenjujejo, da je razseljen zlom obeh gležnjev najtežji primer. In trojni gleženj (trimalleolar) ali trojni zlom gležnja z dislokacijo ne vključuje samo notranjega in zunanjega gležnja, temveč tudi spodnji del posteriornega gležnja golenice. [5]
Dejavniki tveganja
Dejavniki tveganja za zlome gležnja vključujejo:
- Zmanjšana mineralna gostota kosti v osteopeniji, osteoporozi ali hipertiroidizmu;
- Povečan fizični stres na gležnju;
- Prekomerna telesna teža;
- Menopavza (za ženske);
- Bolezni sklep gležnja, zlasti osteoartritis, deformiranje osteoartritisa ali tenovaginitis gleženjski sklep;
- Oslabitev ligamentov, ki povezujejo spodnjo golenico in fibulo (distalna intertibialna sindesmoza), povezana s pogostimi prekucanji stopal in poškodbami gležnja;
- Kronična nestabilnost gležnja, ki se razvije z disfunkcijo posteriorne tibialne tetive (in vodi do pridobljenih ravnih stopal pri odraslih), v prisotnosti diabetične periferne nevropatije - z mišično šibkostjo v deformaciji gležnja in stopala (kar vodi do pogoste izgube ravnotežja);
- Noga za noge in deformacije stopala pri sistemskih boleznih.
Patogeneza
Ne glede na lokalizacijo zloma je patogeneza kršitve celovitosti kosti posledica deformirajočega učinka na njih površinske energije udarca (ali drugega mehanskega delovanja), katere moč je višja od biomehanske trdnosti kosti. Več podrobnosti o mehanizmu pojavljanja zloma v publikaciji - zlomi: splošne informacije
Simptomi Premaknjeni zlom gležnja
Klinični simptomi zloma gležnja so enaki kot simptomi zloma gležnja. Prvi znaki so podobni - v obliki akutne bolečine, razlitega hematoma, deformacije gležnja in spreminjanja položaja stopala, ostra omejitev gibanja stopala s popolno nezmožnostjo, da se nagiba na poškodovani nogi.
Masivni edem se zelo hitro razvije tudi po razseljenem zlomu gležnja, ki vključuje mehka tkiva celotnega stopala in del spodnjega dela noge. [6]
Če kršitve celovitosti kostnih struktur ne spremlja ruptura mehkih tkiv, se diagnosticira zaprti zlom gležnja z premikom fragmentov.
Ko se razseljeni fragmenti prebijejo skozi mehko tkivo in kožo in izstopijo v votlino nastale rane, je odprti zlom gleženj z premikom fragmentov. Pri takšnem zlomu opazimo notranje krvavitev in krvavitev različne intenzivnosti.
In kršitev celovitosti kosti z več kot tremi fragmenti brez rupture mehkih tkiv je zaprt lom splinterja gležnja z premikom, z razpadom mehkih tkiv pa je odprti zlom.
Obrazci
Trimalleolarni zlom gležnja običajno vključuje distalni del fibule (stranski gleženj), medialni gleženj in posteriorni gleženj. Prvi sistem klasifikacije zloma gležnja, ki ga je razvil Percival Pott, je razlikoval med zlomi gležnja z enim, dvojnim in trojnim šankom. Čeprav je bil ponovljiv, klasifikacijski sistem ni razlikoval med stabilnimi in nestabilnimi zlomi. [7], [8] Laugh-Hansen je razvil klasifikacijski sistem za zlome gležnja, ki temelji na mehanizmu poškodbe. [9] Opisuje položaj stopala v času poškodbe in smeri deformirajoče sile. [10], odvisno od resnosti poškodbe gležnja, se razlikujejo različne stopnje (I-IV). Z dodatnimi informacijami o stabilnosti poškodbe je klasifikacija Laughle-Hansen postala široko uporabljen klasifikacijski sistem za poškodbe gležnja. Glede na klasifikacijo smeha-Hansen lahko trimalleolarno zlomljenje gležnja uvrstimo med SE IV ali PE IV. Toda sistem klasifikacije smeha-Hansen je bil pod vprašajem zaradi slabe obnovljivosti in nizke med- in znotraj eksperimentalne zanesljivosti. [11]
Ena najpogosteje uporabljenih klasifikacij zlomov gležnja je klasifikacija Weber, ki razlikuje peronealne zlome, povezane s tibialno-malleolarno sindesmozo. 40 Čeprav ima sistem klasifikacije Weber visoko zanesljivost med- in intraobserverja, je neprimeren za večkratne zlome gležnja. [12]
Biomehanske in klinične študije so privedle do razvoja klasifikacijskih sistemov za medialni in zadnji gleženj. Medialne zlome gležnja je mogoče razvrstiti po Herscovici in sod. [13] To je trenutni standardni sistem za medialni gleženj, vendar je neustrezen za več zlomov gležnja. [14] Indikacije za kirurško zdravljenje medialnih zlomov gležnja so bolj odvisne od stopnje premika in ali je del nestabilnega zloma gležnja.
Zadnji gleženj lahko razvrstimo po Haraguchiju, Bartoniceku ali Masonu. Nekdanji je razvil računalniško tomografijo (CT), ki temelji na klasifikaciji za zlome za posterior gleženj, ki temeljijo na prečnih rezinah CT. [15] Mason in drugi so spremenili klasifikacijo Haraguchija, tako da so določili resnost in patomehanizem zloma. [16] Bartoníčhek et al. Predlagal bolj specifični sistem klasifikacije, ki temelji na CT, ki upošteva tudi stabilnost tibialnega tibialnega sklepa in celovitost peronealnega zareza. [17] Ti sistemi za klasifikacijo posteriornih gležnja lahko določijo nadaljnje operativno ali konzervativno zdravljenje, vendar ne morejo v celoti opisati vrste zloma tricepsa.
Klasifikacija AO/OTA razlikuje med tipom A (infrasindesmotskim), B (transsindesmotskim) in C (suprasyndesmotskimi) peronealnimi zlomi. [18] Poleg tega so zlomi AO/OTA tipa B2.3 ali B3.3 transsindesmotski zlomi fibule z zlomom posterolateralnega roba in medialnega gležnja. Enako velja za zlome AO/OTA tipa C1.3 in C2.3, ki vključujejo vse tri gležnje. Za razjasnitev stabilnosti sindezmoze ali pripadajočih lezij (npr. LE FOR-WAGSTAFE tuberosity) se lahko dodajo dodatne izboljšave. V klasifikaciji AO/OTA ni opisa konfiguracije medialnih in posteriornih zlomov gležnja. To je omembe vredno, ker sta velikost in premik posteriornih fragmentov dejavnika, ki jih je treba upoštevati pri izbiri zdravljenja. [19]
V idealnem primeru bi moral imeti klasifikacijski sistem visoko zanesljivost med raziskovalci in znotraj nje, biti splošno priznan, pomemben za napovedovanje in uporabljen v raziskavah in kliniki. Najbolj celovit sistem klasifikacije je klasifikacija AO/OTA. V klinični praksi je široko prepoznan, enostaven za uporabo in zagotavlja informacije o vrsti zloma tricepsa s poudarkom na fibuli. Vendar pomemben dejavnik konfiguracija zadnjega fragmenta gležnja ni predstavljena v klasifikaciji AO/OTA.
Zapleti in posledice
Možni zapleti in posledice te vrste zloma, kot so:
- Okužba rane (v primeru odprtega zloma);
- Kontraktura gležnja;
- Deformacija gleženjskega sklepa zaradi netočnega repozicioniranja fragmentov z razvojem posttraumatske artroze;
- Oslabljena reparacijska regeneracija kostnega tkiva, ki vodi do tvorbe tako imenovanega lažnega sklepa;
- Posttravmatsko navadno potegni stopala;
- Nepravilna fuzija zloma (npr. Nagibanje talusa navzven), ki otežuje hojo;
- Razvoj sindroma obstoja opombe gležnja z motnjo običajne mehanike.
Diagnostika Premaknjeni zlom gležnja
Diagnozo zloma gležnja, ki jo spremlja dislokacija, je določena s kliničnim pregledom.
Njegova glavna komponenta je instrumentalna diagnostika, vključno z rentgenskim žarkom gležnja v različnih projekcijah. V primeru nezadostne jasnosti radiogramov se uporablja računalniška tomografija. Poleg tega se za oceno krvnega pretoka v stopalu izvede Dopplerjevo slikanje, za oceno poškodbe ligamenta in stanje zgibnih površin pa se izvede magnetno resonančno slikanje gleženjskega sklepa.
Diferencialna diagnoza
Diferencialna diagnoza je narejena z iztegnjenjem gležnja, solzo gležnja, ahilova tetiva, razpad tetive, zloma gležnja brez premika in zlomom talusa.
Koga se lahko obrnete?
Zdravljenje Premaknjeni zlom gležnja
Izbira metode zdravljenja in čas kirurške fiksacije sta odvisna od zapletenosti zloma, celovitosti mehkih tkiv in stopnje edema.
Z minimalnim premikom kostnih delov v primeru zaprtega zloma je možno zaprto repozicioniranje kostnih fragmentov z uporabo povoja ali zavoja za mavce, tudi za imobilizacijo gleženjskega sklepa uporabite pnevmatsko ortoza (čevelj z napihljivo linijo).
V večini primerov pa je potrebno kirurško zdravljenje, da se zagotovi pravilno združitev zloma z dislokacijo več kot 2 mm, ki je sestavljena iz repozicioniranja in fiksacije kostnih fragmentov s kovinsko osteosintezo-intraossezna ali perkutana osteosinteza uporaba posebnih struktur ali titanium. [20] In tudi če je premik minimalen, ne morete brez kirurškega posega v primeru radiološko potrjene nestabilnosti gležnja. [21], [22]
Rehabilitacija
V primeru razseljenega zloma gležnja je časovni okvir za kostno fuzijo od enega do pol in dva meseca, vendar lahko traja dlje - do tri do štiri mesece.
Ker bolnikom 4-6 tednov ne smejo naložiti poškodovane noge in se nanjo ne morejo nasloniti, se za celotno obdobje zdravljenja daje bolniški dopust po razseljenem zlomu gležnja.
Med rehabilitacijo, medtem ko je gleženjski spoj v zasedbi, je priporočljivo, da poškodovano nogo ohranja v sedečem položaju pod pravim kotom. Zdravljenje se spodbuja z vajami po razseljenem zlomu gležnja, ki so pred odstranitvijo litine ali pritrditve fragmentov strukture omejeni na statično mišično napetost (tele, stegno, glutealno) in stiskanje prstov (kar izboljšuje krvni obtok in zmanjšuje otekanje in zmanjšuje nabrekanje).
Če se je kost dobro zacelila, bi morali bolniki izvajati naslednje vaje po razseljenem zlomu gležnja:
- Medtem ko sedite, iztegnite in upognite nogo na kolenskem sklepu, ki jo raztegne vodoravno;
- Stojite na tleh in se naslonite na zadnji del stola, premaknite nogo na stran in hrbet.
Po odstranitvi igralske zasedbe in sedite, da dvignete sprednji del stopala in držimo pete na tleh; Dvignite in spustite pete, naslonjeno na prste; Izvedite rotacijske gibe pete, celotno stopalo, pa tudi, da stopalo od prstov valjate na pete in nazaj.
Preprečevanje
Ali je mogoče preprečiti zlom gležnja? Eden od načinov je okrepiti kostno tkivo tako, da dobite dovolj vitamina D, kalcija in magnezija ter z vadbo (ali vsaj več hoje več) ohranite ligamentni aparat v dobrem delu.
Napoved
Do danes ni dolgoročnih raziskav izida izoliranega razseljenega zloma gležnja, vendar je treba upoštevati, da gre za zapleteno artikularno poškodbo, katere prognoza je določena zaradi vrste zloma, kakovosti njegovega zdravljenja in prisotnosti/odsotnosti zapletov.

