Medicinski strokovnjak članka
Nove publikacije
displazija materničnega vratu 2. stopnje
Zadnji pregled: 04.07.2025

Vsa vsebina iLive je pregledana ali preverjena, da se zagotovi čim večja dejanska natančnost.
Imamo stroge smernice za pridobivanje virov in samo povezave do uglednih medijskih strani, akademskih raziskovalnih institucij in, kadar je to mogoče, medicinsko pregledanih študij. Upoštevajte, da so številke v oklepajih ([1], [2] itd.) Povezave, ki jih je mogoče klikniti na te študije.
Če menite, da je katera koli naša vsebina netočna, zastarela ali drugače vprašljiva, jo izberite in pritisnite Ctrl + Enter.
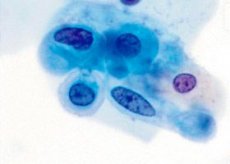
Spremembe celičnih struktur sluznice materničnega vratu se imenujejo displazija. To boleče stanje je razdeljeno na več stopenj, kar je odvisno od globine poškodbe tkiva in velikosti patološkega žarišča. V tem članku bomo preučili, kaj je cervikalna displazija 2. stopnje - strokovnjaki to stopnjo ocenjujejo kot zmerno, ko boleč proces prizadene približno 2/3 celotne debeline epitelijskega tkiva.
 [ 1 ]
[ 1 ]
Vzroki displazija materničnega vratu 2. stopnje
Dejstvo, da humani papiloma virus vpliva na razvoj displazije, je zdaj znanstveno dokazano. Leta 2008 je Harald zur Hausen prejel Nobelovo nagrado za odkritje papiloma virusa.
Patogeneza bolezni je bila v celoti raziskana. Po okužbi s HPV bi se morala dobra imunost spopasti z nalezljivo invazijo. Toda pri nekaterih bolnikih podtipa virusa 6 in 11 izzoveta razvoj cervikalne displazije. Obstaja tudi določen seznam onkogenih podtipov, ki lahko povzročijo hudo displazijo in celo rakavo degeneracijo celic. Največjo nevarnost predstavljata virusa 16 in 18.
Od trenutka, ko virus vstopi v telo, do razvoja bolezni lahko mine več let, vendar so strokovnjaki opredelili nekatere neugodne dejavnike, ki lahko ta proces pospešijo:
- promiskuitetno spolno življenje;
- zgodnja spolna aktivnost;
- spolno prenosljive bolezni (klamidija, gonoreja, HIV, sifilis itd.);
- več kot pet nosečnosti, ki se končajo s porodom;
- šibka imunost, stanje imunske pomanjkljivosti (na primer po presaditvah ali kemoterapiji);
- slabe navade (nikotin poveča škodljive učinke papiloma virusa).
Razvoj displazije je počasen, a napredujoč proces, ki se v začetnih fazah ponavadi sam pozdravi.
Simptomi displazija materničnega vratu 2. stopnje
Cervikalna displazija 2. stopnje se morda sploh ne pokaže in ne kaže nobenih simptomov. Približno 10 % bolnikov ima latentni (skriti) razvoj bolezni.
Če se displaziji pridruži bakterijska patologija (okužba), se lahko pojavijo prvi znaki bolezni, ki spominjajo na klinično sliko kolpitisa ali endocervicitisa:
- srbenje in pekoč občutek v vagini;
- pojav izcedka iz genitalij;
- Izcedek ima lahko drugačen vonj, odtenek in včasih vsebuje kri (zlasti po spolnem stiku ali uporabi tamponov).
V veliki večini primerov displazija ne spremlja bolečina.
Displazija 2. stopnje se običajno sama od sebe pozdravi, če ima telo dovolj močno imunsko obrambo. V nasprotnem primeru bolezen postopoma napreduje.
Pogosto se poškodba tkiv materničnega vratu razvije v ozadju gonoreje, kondilomatoze, klamidije.
V asimptomatskih primerih je zelo pomembno izvajati visokokakovostne laboratorijske in klinične diagnostične ukrepe.
Cervikalna displazija 2. stopnje in nosečnost
Cervikalna displazija je zelo resna patologija, ki ne le poslabša stanje reproduktivnega sistema, temveč lahko privede tudi do razvoja raka.
Strokovnjaki menijo, da sta cervikalna displazija 2. stopnje in nosečnost združljivi: po statističnih podatkih v večini primerov ne povzroča resnih posledic in ne škoduje zdravju otroka. Vendar pa lahko med nosečnostjo displazija še naprej napreduje - na primer iz 2. v 3. stopnjo. Kljub temu se zdravljenje bolezni pri nosečnicah ne izvaja.
V fazi načrtovanja nosečnosti mora ženska opraviti splošne diagnostične postopke za oceno svojega zdravja. Mimogrede, če se je patološka poškodba tkiva materničnega vratu pojavila kot posledica hormonskih motenj, lahko nosečnost privede do samozdravljenja bolezni.
Če je bila pri pacientki diagnosticirana okužba s papiloma virusom ali kondilomi, je treba bolezen zdraviti pred nosečnostjo. Če so bili displazija ali kondilomi odkriti med nosečnostjo, ji bodo najverjetneje ponudili carski rez. To bo otroka zaščitilo pred okužbo s papiloma virusom. Zdravljenje pacientke bo preloženo na obdobje po porodu, da ne bi ogrozili otroka in da se težava ne bi poslabšala.
 [ 4 ]
[ 4 ]
Kje boli?
Faze
- N 87,0 – blaga stopnja displazije (1. stopnja).
- N 87.1 – zmerna stopnja displazije (2. stopnja).
- N 87.9 – nedoločena stopnja displazije.
Zapleti in posledice
Cervikalna displazija 2. stopnje se v več kot 40 % primerov spontano pozdravi po uničenju papilomavirusa v telesu.
V več kot 30 % primerov bolezen postane dolgotrajna, stabilna in počasna. Zato približno 70 % bolnikov po 1–3 letih od postavitve diagnoze doživi stabilno okrevanje.
Pri več kot 20 % bolnikov se displazija 2. stopnje preoblikuje v 3. stopnjo, ki se nato v 20–30 % primerov preoblikuje v rakavi tumor.
Zdravljenje displazije 2. stopnje lahko povzroči tudi nekatere zaplete:
- razvoj krvavitve (predvsem po operaciji);
- nastanek brazgotin in zapleti pri porodu (zoženje cervikalnega lumna, izguba elastičnosti materničnega vratu, ruptura kanala, krvavitev pri porodu);
- ponavljajoči se razvoj displazije (pojasnjeno s prisotnostjo papiloma virusa v telesu);
- okužba (zaradi neupoštevanja higienskih pravil ali kot posledica nezaščitenega spolnega stika).
Na splošno je prognoza za cervikalno displazijo 2. stopnje relativno ugodna, saj ta stopnja še ne velja za potencialno predrakavo stanje. Pravočasni ukrepi v večini primerov omogočajo popolno premagovanje bolezni.
Diagnostika displazija materničnega vratu 2. stopnje
Kolposkopija je metoda pregleda sluznice nožnice in materničnega vratu. Obstaja tudi razširjena različica tega postopka, ki se izvaja v fazah:
- Najprej zdravnik zdravi maternični vrat s 3% ocetno kislino;
- dodatno obdelano s 3% Lugolovo raztopino;
- opravi inšpekcijski pregled.
Pod vplivom ocetne kisline se pojavi edem tkiva in zmanjša se prekrvavitev sluznice. Lugolova raztopina spremeni barvo glikogenskih granul. Če na epiteliju ostanejo neobarvana območja, lahko to vzbudi sum na displazijo.
Postopek kiretaže materničnega vratu se izvaja v primerih, ko običajna kolposkopija ne omogoča odvzema potrebne količine materiala. Po kiretaži se odstranjena tkiva pošljejo na laboratorijsko preiskavo.
Za mikroskopijo se odvzame razmaz s sluznice materničnega vratu, ki določa tipične znake bolezni:
- brezoblična jedra, nenormalna porazdelitev kromatina;
- gladke konture kromatinskih grudic in membranskega jedra;
- jedro, ki je povečano glede na samo celico.
Biopsija z naknadnim mikroskopskim pregledom je odvzem vzorca sluznice z instrumenti med kolposkopijo. Po tem se tkivo pošlje na analizo, ki bo ugotovila stanje celičnih struktur in plasti sluznice. Biopsija lahko ne le potrdi ali ovrže diagnozo, temveč tudi oceni obseg lezije. •
Pregled materničnega vratu v ogledalih omogoča opazovanje sprememb v barvi sluznice, patoloških izrastkov epitelijskega tkiva, prisotnosti madežev in sijaja okoli oboda zunanjega ustja.
Med nosečnostjo lahko instrumentalna diagnostika obsega le kolposkopijo, saj se biopsija v tem obdobju ne izvaja. Ta pregled se lahko predpiše šele 45 dni po porodu. Takrat je primeren citološki in histološki pregled tkiv.
Kako preučiti?
Diferencialna diagnoza
Diferencialna diagnostika se izvaja z erozijo materničnega vratu in rakom:
- med erozijo se sluzna plast uniči pod vplivom določenih dejavnikov ali zaradi motnje v trofizmu tkiva;
- Pri rakavih tumorjih opazimo proliferacijo atipičnih celic v tkivih.
Koga se lahko obrnete?
Zdravljenje displazija materničnega vratu 2. stopnje
Pred začetkom zdravljenja displazije je treba razumeti in odpraviti vzrok bolezni – to so lahko hormonsko neravnovesje, virusna invazija ali infekcijsko-vnetne reakcije. Včasih je že samo to dejanje dovolj za spodbujanje regresije bolezni. Če se učinek ne pojavi, bo bolniku predpisana ena od metod kirurškega posega. •
Zdravila za displazijo se lahko predpisujejo le sočasno z drugimi metodami zdravljenja. Običajno je namen predpisovanja zdravil spodbujanje imunosti in uničenje virusov, ki so glavni vzrok bolezni.
- Imunostimulirajoča zdravila (izoprinozin, reaferon, prodigiosan).
- Vitaminski in mineralni pripravki (folna kislina, vitamin A, tokoferol, askorbinska kislina, selen). •
Tradicionalno zdravljenje displazije se lahko uporablja poleg glavnega zdravljenja - to bo pripomoglo k ublažitvi bolnikovega počutja.
- Za tampone se uporablja sok aloe vere: spodnji list aloe vere (star vsaj 3 leta) se zdrobi in iztisne sok, v katerega se navlaži tampon in se za pol ure vstavi v nožnično votlino. Postopek se ponavlja dvakrat na dan 4 tedne. Takšno zdravilo pomaga okrepiti zaščito tkiva in pospešiti celjenje ran.
- Mešanica 50 g ognjiča, 40 g šipka, 40 g koprive in enake količine rmana bo lajšala vnetje in pospešila lokalno presnovo. Za pripravo zdravila skuhajte 1 čajno žličko mešanice v 250 ml vrele vode in trikrat na dan izpirajte.
- Olje rakitovca krepi tkiva nožnice in materničnega vratu ter obnavlja sluznico. Terapevtski učinek se doseže s tamponi, namočenimi v olju, ki se čez noč vstavijo v nožnico. Trajanje terapije je 3-4 tedne.
- Propolis se uporablja v obliki mazila: 10 g propolisa zmešamo s 100 g stopljenega masla, segrevamo v vodni kopeli 20 minut. V nastalo maso namočimo tampon in ga za 20 minut zjutraj in zvečer vstavimo v nožnico. Zdravljenje traja 3-4 tedne.
Ne smemo pozabiti, da se mora vsako zeliščno zdravljenje dogovoriti in odobriti lečeči zdravnik. •
Homeopatija je alternativna oblika zdravljenja, ki šele začenja svojo pot v ruski medicini. Privrženci homeopatije trdijo, da so homeopatska zdravila varna, učinkovita in cenovno dostopna. Zlasti za zdravljenje displazije in okužbe s papiloma virusom se priporoča zdravilo, kot je Acidum nitricum - predpiše se 5 granul ali 5-10 kapljic med obroki, zjutraj in zvečer. Zdravilo spodbuja celjenje erozivnih in ulcerativnih površin, razpok, ki jih je težko zdraviti. •
Kirurško zdravljenje je predpisano v prvi fazi mesečnega cikla. Metodo izbere zdravnik strogo individualno, po temeljiti diagnozi.
- Metoda kavterizacije temelji na dejstvu, da tok uniči spremenjene celice. Za izvedbo postopka se uporablja posebna naprava z zančnimi elektrodami. Ta metoda je dostopna in enostavna za uporabo, vendar lahko pusti brazgotine in prispeva k razvoju endometrioze.
- Metoda kriodestrukcije vključuje zamrzovanje tkiv s tekočim dušikom. Zamrznjene epitelijske celice odmrejo. Po tem postopku se ne tvorijo brazgotine, kar ženski omogoča, da v prihodnosti razmišlja o nosečnosti. Po zdravljenju se lahko pojavi izcedek, ki izgine v približno enem mesecu.
- Laserska terapija je izhlapevanje poškodovanega tkiva z laserskim žarkom. Metoda je dobra, ker ne pušča grobih brazgotin, poškodovane celice pa se popolnoma odstranijo. Vendar pa je možna sočasna poškodba zdravih tkiv, kar bo povzročilo njihovo nekrozo.
- Radioterapija vključuje izpostavljenost visokofrekvenčnim radijskim valovom z uporabo opreme Surgitron. Postopek je minimalno invaziven, neboleč, celjenje poteka hitro in praktično brez recidivov. Edina slabost radioterapije so njeni visoki stroški.
- Kirurška ekscizija (konizacijska metoda) je kirurška odstranitev poškodovanega tkiva s skalpelom ali laserjem. Praviloma se ne uporablja pri ženskah, ki načrtujejo otroke.
Prehrana za cervikalno displazijo 2. stopnje
Posebna dieta za displazijo bo pomagala ublažiti bolnikovo stanje in upočasniti razvoj patologije ter zmanjšati tveganje za preobrazbo bolezni v rakavi tumor.
Da bi premagali papiloma virus, ki povzroča bolezen, je pomembno povečati učinkovitost imunske obrambe v telesu. Da bi to dosegli, morate zagotoviti ustrezno prehrano z zadostno količino vitaminov in mineralov. Pomanjkanje nekaterih vitaminov in mikroelementov lahko zmanjša zaščitno funkcijo, kar bo spodbudilo širjenje virusne okužbe.
Kaj je treba izključiti iz prehrane:
- prekajena in ocvrta hrana;
- alkohol;
- začinjena hrana;
- Izdelki iz gensko spremenjenih organizmov;
- sladkor in sladkarije.
Priporočljivo je uživati hrano z visoko vsebnostjo vitaminov, ki pomagajo obnoviti poškodovano tkivo in okrepiti imunski sistem.
Folna kislina se nahaja v naslednjih živilih:
- zelena;
- stročnice;
- citrusi;
- banane;
- zelje;
- žita (ajda in proso);
- orehi.
Retinol (vitamin A) se nahaja v:
- v jetrih;
- v maslu in mlečnih izdelkih;
- v morskih algah;
- v ribah.
Askorbinsko kislino lahko najdemo:
- v kivijih;
- v paprikah;
- v vseh vrstah zelja;
- v citrusih;
- v kislici;
- v redkvi;
- v ribezu in malinah.
Tokoferol (vitamin E) je bogat z:
- rastlinska in maslena olja;
- zelena;
- oreščki;
- suho sadje;
- ajda, grah;
- losos.
V primeru displazije je koristno uživati izdelke z β-karotenom:
- korenje;
- zelje, listi solate;
- buča;
- sladki krompir;
- marelice, breskve, češnjeve slive.
Telo potrebuje tudi selen, ki aktivira imunski sistem in zmanjšuje tveganje za razvoj raka:
- kokošja jajca;
- stročnice;
- arašidi;
- korenina zelene;
- koruza;
- riževa kaša;
- zelje.
Priporočljivo je upoštevati načela zdrave prehrane: ne jejte hitre hrane, polizdelkov, izdelkov s kemičnimi dodatki. Priporočljivo je tudi vzpostaviti režim pitja: pijete lahko čisto negazirano vodo in zeleni čaj, bogat z antioksidanti.
Več informacij o zdravljenju
Preprečevanje
Specifično preprečevanje displazije je cepljenje proti papiloma virusom tipa 16 in 18. Ti tipi virusa veljajo za najnevarnejše in lahko izzovejo razvoj displazije in onkoloških bolezni materničnega vratu. Uporaba posebnega cepiva znatno zmanjša tveganje za razvoj patologije.
Nespecifična preventiva vključuje:
- ohranjanje čistosti spolnih odnosov, preprečevanje spolnih bolezni;
- oskrba telesa s folno kislino;
- popolna in racionalna prehrana;
- redni obiski zdravnika, redni pregledi reproduktivnega sistema.
Poleg tega ni priporočljivo pretiravati s sončenjem. Prav tako ne smete vnašati v nožnico nobenih izdelkov ali tekočin, ki jih ni predpisal zdravnik.
Cervikalna displazija 2. stopnje je večinoma asimptomatska, zaradi česar bolniki pogosto pozno poiščejo zdravniško pomoč. Zaradi tega zdravniki priporočajo redne obiske ginekologa v preventivne namene. To bo omogočilo pravočasno odkrivanje nevarnih bolezni.
 [ 9 ]
[ 9 ]

