Medicinski strokovnjak članka
Nove publikacije
Periarteritis nodosa
Zadnji pregled: 04.07.2025

Vsa vsebina iLive je pregledana ali preverjena, da se zagotovi čim večja dejanska natančnost.
Imamo stroge smernice za pridobivanje virov in samo povezave do uglednih medijskih strani, akademskih raziskovalnih institucij in, kadar je to mogoče, medicinsko pregledanih študij. Upoštevajte, da so številke v oklepajih ([1], [2] itd.) Povezave, ki jih je mogoče klikniti na te študije.
Če menite, da je katera koli naša vsebina netočna, zastarela ali drugače vprašljiva, jo izberite in pritisnite Ctrl + Enter.
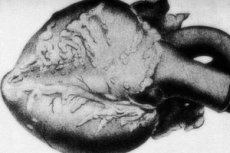
Redko patologijo – periarteritis nodosa – spremlja poškodba arterijskih žil srednjega in majhnega kalibra. V žilnih stenah se pojavljajo procesi dezorganizacije vezivnega tkiva, vnetne infiltracije in sklerotičnih sprememb, kar povzroči pojav jasno definiranih anevrizem. [ 1 ]
Druga imena za bolezen: poliarteritis, nekrotični arteritis, panarteritis.
Epidemiologija
Nodularni periarteritis je sistemska patologija, nekrotizirajoči vaskulitis, ki prizadene srednje in majhne arterijske žile mišičnega tipa. Najpogosteje se bolezen razširi na kožo, ledvice, mišice, sklepe, periferni živčni sistem, prebavni trakt in druge organe, redkeje na pljuča. Patologija se običajno sprva kaže s splošnimi simptomi (vročina, splošno poslabšanje zdravja), nato pa se pridružijo bolj specifični znaki.
Najpogostejši metodi za diagnosticiranje bolezni sta biopsija in arteriografija.
Najbolj sprejemljiva zdravila za zdravljenje so glukokortikoidi in imunosupresivi.
Incidenca periarteritisa nodosa je od dva do trideset primerov na milijon bolnikov.
Povprečna starost obolelih je 45–60 let. Moški so pogosteje prizadeti (6:1). Pri ženskah bolezen pogosto poteka po astmatičnem tipu, z razvojem bronhialne astme in hipereozinofilije.
V približno 20 % primerov diagnosticiranega periarteritisa nodosa se pri bolnikih odkrije hepatitis (B ali C). [ 2 ], [ 3 ]
Vzroki periarteritis nodosa
Znanstveniki še niso odkrili jasnega vzroka za razvoj nodularnega periarteritisa. Vendar pa so opredeljeni naslednji glavni sprožilci bolezni:
- reakcija na jemanje zdravil;
- vztrajnost virusne okužbe (hepatitis B).
Strokovnjaki so sestavili precej impresiven seznam zdravil, ki sodelujejo pri razvoju nodularnega periarteritisa. Med temi zdravili so:
- beta-laktamski antibiotiki;
- makrolidna zdravila;
- sulfonamidna zdravila;
- kinoloni;
- protivirusna sredstva;
- serumi in cepiva;
- selektivni zaviralci ponovnega privzema serotonina (fluoksetin);
- antikonvulzivi (fenitoin);
- Levodopa in karbidopa;
- tiazidi in diuretiki zanke;
- Hidralazin, propiltiouracil, minociklin itd.
Vsak tretji ali četrti bolnik s periarteritisom nodosa je imel površinski antigen hepatitisa B (HBsAg) ali imunske komplekse z njim. Odkrili so tudi druge antigene hepatitisa B (HBeAg) in protitelesa proti antigenu HBcAg, ki nastanejo med virusno replikacijo. Omeniti velja, da se je incidenca periarteritisa nodosa v Franciji v zadnjih desetletjih znatno zmanjšala zaradi razširjenega cepljenja proti hepatitisu B.
Prav tako se pri približno enem od desetih bolnikov odkrije virus hepatitisa C, vendar znanstveniki podrobnosti o povezavi še niso dokazali. Tudi druge virusne okužbe so "pod sumom": virus humane imunske pomanjkljivosti, citomegalovirus, virus rdečk in Epstein-Barr, T-limfotropni virus tipa I, parvovirus B-19 itd.
Obstajajo vsi razlogi za domnevo, da je cepljenje proti hepatitisu B in gripi povezano z razvojem periarteritisa nodosa.
Dodaten domnevni dejavnik je genetska predispozicija, ki prav tako zahteva dokaze in nadaljnje študije. [ 4 ]
Dejavniki tveganja
Nodularni periarteritis je slabo razumljena bolezen, vendar strokovnjaki že menijo, da je polietiološki, saj je v njegov razvoj lahko vključenih veliko vzrokov in dejavnikov. Pogosto se ugotovi povezava z žariščnimi okužbami: streptokoknimi, stafilokoknimi, mikobakterijskimi, glivičnimi, virusnimi itd. Pomembno vlogo igra človekova preobčutljivost na določena zdravila - na primer na antibiotike in sulfonamide. Vendar pa v mnogih primerih, tudi s skrbno diagnostiko, etiološkega dejavnika ni mogoče ugotoviti.
Tukaj so dejavniki tveganja, ki jih zdravniki poznajo danes:
- starostna kategorija nad 45 let, pa tudi otroci od 0 do 7 let (genetski dejavnik);
- nenadne spremembe temperature, hipotermija;
- pretirana izpostavljenost ultravijoličnemu sevanju, prekomerno porjavitev;
- pretiran fizični in duševni stres;
- kakršni koli škodljivi učinki, vključno s poškodbami ali kirurškimi posegi;
- hepatitis in druge bolezni jeter;
- presnovne motnje, sladkorna bolezen;
- hipertenzija;
- uvedba cepiv in vztrajnost HbsAg v krvnem serumu.
Patogeneza
Patogeneza nodularnega periarteritisa je sestavljena iz nastanka hiperalergijskega odziva telesa na vpliv etioloških dejavnikov, v razvoju avtoimunske reakcije tipa antigen-protitelo (zlasti na stene krvnih žil) in v nastanku imunskih kompleksov.
Ker so endotelijske celice opremljene z receptorji za Fc fragment IgG s prvo frakcijo komplementa Clq, so mehanizmi interakcije med imunskimi kompleksi in žilnimi stenami olajšani. Opaža se odlaganje imunskih kompleksov v žilnih stenah, kar povzroči razvoj imunskega vnetnega procesa.
Nastali imunski kompleksi stimulirajo komplement, kar vodi do poškodbe sten in nastanka kemotaktičnih komponent, ki privlačijo nevtrofilce na poškodovano območje. [ 5 ]
Nevtrofilci opravljajo fagocitno funkcijo v odnosu do imunskih kompleksov, hkrati pa se sproščajo lizosomski proteolitični encimi, ki poškodujejo stene krvnih žil. Poleg tega se nevtrofilci "prilepijo" na endotelij in v prisotnosti komplementa sproščajo aktivne kisikove radikale, ki povzročajo poškodbe žil. Hkrati se okrepi sproščanje endotelijskih dejavnikov, ki spodbujajo povečano strjevanje krvi in nastanek trombov v prizadetih žilah.
Simptomi periarteritis nodosa
Nodularni periarteritis se kaže s splošnimi nespecifičnimi simptomi: oseba ima stalno povišano temperaturo, postopoma izgublja težo in jo motijo bolečine v mišicah in sklepih.
Zvišanje temperature v obliki vztrajne vročine je značilno za 98–100 % primerov: temperaturna krivulja je nepravilnega tipa, na antibiotično zdravljenje ni odziva, vendar je zdravljenje s kortikosteroidi učinkovito. Temperatura se lahko nato normalizira ob ozadju razvoja večorganske patologije.
Hujšanje bolnikov je patognomsko. Nekateri bolniki v nekaj mesecih shujšajo za 35–40 kg. Stopnja hujšanja presega onkopatologije.
Bolečine v mišicah in sklepih so še posebej značilne za začetno fazo periarteritisa nodosa. Bolečina najpogosteje prizadene velike sklepe in mečne mišice. [ 6 ]
Poliorganske patologije so razdeljene na več vrst, kar določa simptome bolezni:
- Ko so prizadete ledvične žile (in to se zgodi pri večini bolnikov), se krvni tlak zviša. Hipertenzija je vztrajna, stabilna in povzroča hudo stopnjo retinopatije. Možna je izguba vidne funkcije. Analiza urina razkrije proteinurijo (do 3 g/dan), mikro- ali makrohematurijo. V nekaterih primerih žila, razširjena z anevrizmo, poči in nastane perirenalna krvavitev. Ledvična odpoved se razvije v prvih treh letih bolezni.
- Ko so žile, ki se nahajajo v trebušni votlini, poškodovane, se simptomi pojavijo že v zgodnji fazi nodularnega periarteritisa. Glavni simptomi so difuzne bolečine v trebuhu, vztrajne in progresivne. Opažene so dispeptične motnje: driska s krvjo do desetkrat na dan, izguba teže, napadi slabosti in bruhanja. Če pride do ulcerativne perforacije, se razvijejo znaki akutnega peritonitisa. Obstaja tveganje za krvavitev v prebavilih.
- Bolečine v srcu niso značilne, kadar so prizadete koronarne žile. Pojavijo se srčni napadi, večinoma majhne žariščne narave. Pojavi kardioskleroze se hitro stopnjujejo, kar povzroči pojav aritmij in znakov srčnega popuščanja.
- Ko je prizadet dihalni sistem, se v pljučih odkrijejo bronhospazmi, hipereozinofilija in eozinofilni infiltrati. Značilen je nastanek žilnega vnetja pljuč: bolezen spremlja kašelj, redko izločanje sputuma, redkeje - hemoptiza, naraščajoči simptomi nezadostne dihalne funkcije. Rentgenska slika prikazuje močno okrepljen žilni vzorec kongestivnega pljučnega tipa, infiltracijo pljučnega tkiva (predvsem v koreninskem predelu).
- Kadar je prizadet periferni živčni sistem, opazimo asimetrični poli- in mononevritis. Bolnik trpi zaradi hudih bolečin, odrevenelosti in včasih mišične oslabelosti. Najpogosteje so prizadete noge, redkeje roke. Pri nekaterih bolnikih se razvije polimieloradikulonevritis, pareza stopal in rok. Pogosto se pojavijo značilni vozlički vzdolž žilnih debel, razjede in nekrotična žarišča na koži. Možna je nekroza mehkih tkiv in razvoj gangrenoznih zapletov.
Prvi znaki
Začetna klinična slika periarteritisa nodosa se kaže kot vročina, občutek ekstremne utrujenosti, povečano nočno potenje, izguba apetita in shujšanje, mišična oslabelost (zlasti v okončinah). Mnogi bolniki razvijejo bolečine v mišicah, ki jih spremljajo fokalni ishemični miozitis in bolečine v sklepih. Prizadete mišice izgubijo moč, lahko pa se razvijejo tudi vnetni procesi v sklepih. [ 7 ]
Resnost prvih znakov se razlikuje in je v veliki meri odvisna od tega, kateri organ ali organski sistem je prizadet:
- okvara perifernega živčnega sistema se kaže z motoričnimi in senzoričnimi motnjami ulnarnega, medianega in peronealnega živca; možen je tudi razvoj distalne simetrične polinevropatije;
- centralni živčni sistem se na patologijo odziva z glavoboli; kapi (ishemične in hemoragične) so manj pogoste ob ozadju visokega krvnega tlaka;
- okvara ledvic se kaže z arterijsko hipertenzijo, zmanjšanjem dnevne količine urina, uremijo, splošnimi spremembami v sedimentu urina, pojavom krvi in beljakovin v urinu ob odsotnosti celičnih usedlin, bolečinami v križu in v hujših primerih znaki odpovedi ledvic;
- prebavni trakt se kaže z bolečinami v jetrih in trebuhu, slabostjo, bruhanjem, drisko, simptomi malabsorpcije, črevesno perforacijo in peritonitisom;
- s strani srca morda ni patoloških znakov ali pa se pojavijo simptomi srčnega popuščanja;
- na koži se pojavijo retikularni livedo, rdeči boleči vozlički, izpuščaj v obliki mehurčkov ali veziklov, področja nekroze in ulcerativne lezije;
- Orhitis prizadene genitalije, moda postanejo boleča.
Poškodba ledvic pri nodoznem periarteritisu
Ledvice so prizadete pri več kot 60 % bolnikov s periarteritisom nodosa. V več kot 40 % primerov je okvara ledvična odpoved.
Verjetnost razvoja ledvičnih motenj je odvisna od spola in starostne kategorije bolnikov, prisotnosti patologij skeletnih mišic, srčnih zaklopk in perifernega živčnega sistema, vrste napredovanja in faze bolezni, prisotnosti antigena virusnega hepatitisa in kardiovaskularnih vrednosti.
Stopnja razvoja nefropatije je neposredno odvisna od ravni C-reaktivnega proteina in revmatoidnega faktorja v krvi.
Ledvične motnje pri periarteritisu nodosa povzročata stenoza in pojav mikroanevrizem ledvičnih žil. Stopnja patoloških sprememb je povezana z resnostjo motenj živčnega sistema. Razumeti je treba, da okvara ledvic dramatično zmanjša možnosti za preživetje bolnikov. Vendar pa to vprašanje vpliva določenih ledvičnih disfunkcij na potek periarteritisa nodosa ni dovolj raziskano.
Vnetni proces se običajno razširi na interlobarne arterijske žile in redkeje na arteriole. Verjetno glomerulonefritis ni značilen za nodularni periarteritis in ga opazimo predvsem na ozadju mikroskopskega angiitisa.
Hitro poslabšanje ledvične odpovedi je posledica večkratnih infarktov v ledvicah. [ 8 ]
Srčno popuščanje
Slika kardiovaskularne okvare se opazi v vsakem drugem primeru od desetih. Patologija se kaže s hipertrofičnimi spremembami v levem prekatu, povečanim srčnim utripom in srčno aritmijo. Vnetje koronarnih žil pri nodularnem periarteritisu lahko izzove pojav angine pektoris in razvoj miokardnega infarkta.
V makroskopskih preparatih se v več kot 10 % primerov nahajajo nodularne odebelitve rožnega venca, s premerom od nekaj milimetrov do nekaj centimetrov (do 5,5 cm v primeru poškodbe velikih žilnih debel). Prerez prikazuje anevrizmo, pogosto s trombotičnim polnilom. Histologija igra končno diagnostično vlogo. Tipična značilnost nodularnega periarteritisa je polimorfna žilna poškodba. Opažena je kombinacija različnih vrst dezorganizacije vezivnega tkiva: [ 9 ]
- mukoidno otekanje, fibrinoidne spremembe s poznejšo sklerozo;
- zoženje žilnega lumna (do obliteracije), nastanek krvnih strdkov, anevrizme in v hujših primerih – ruptura krvnih žil.
Vaskularne spremembe postanejo sprožilni mehanizem pri razvoju nekroze, atrofičnih in sklerotičnih procesov, krvavitev. Nekateri bolniki doživljajo flebitis.
V srcu odkrijemo atrofijo epikardialne maščobne plasti, rjavo miokardno distrofijo in pri hipertenziji hipertrofijo levega prekata. Pri koronarnih lezijah se razvijejo fokalna miokardna nekroza, distrofija in atrofija mišičnih vlaken. Miokardni infarkti so relativno redki, predvsem zaradi nastanka kolateralnega pretoka krvi. Trombovaskulitis odkrijemo v koronarnih arterijskih deblih. [ 10 ]
Kožne manifestacije nodoznega periarteritisa
Kožne znake bolezni opazimo pri vsakem drugem bolniku z nodularnim periarteritisom. Pogosto je pojav izpuščajev prvi ali eden prvih znakov bolezni. Tipični so naslednji simptomi:
- vezikularni in bulozni izpuščaj;
- vaskularna papulopehialna purpura;
- včasih – pojav podkožnih nodularnih elementov.
Na splošno so kožne manifestacije periarteritisa nodosa raznolike in raznolike. Pogosti znaki lahko vključujejo:
- narava izpuščaja je vnetna;
- izpuščaj je simetričen;
- obstaja nagnjenost k otekanju, nekrotičnim spremembam in krvavitvam;
- v začetni fazi je izpuščaj lokaliziran na območju spodnjih okončin;
- opažen je evolucijski polimorfizem;
- Povezavo je mogoče zaslediti s predhodno obstoječimi okužbami, jemanjem zdravil, temperaturnimi spremembami, alergijskimi procesi, avtoimunskimi patologijami in moteno vensko cirkulacijo.
Kožne lezije so zelo različne, od madežev, vozličkov in purpure do nekroze, razjed in erozij.
Nodozni periarteritis pri otrocih
Juvenilni poliarteritis je oblika nodularnega poliarteritisa, ki se pojavlja predvsem pri pediatričnih bolnikih. Za to varianto bolezni je značilna hiperergična komponenta, večinoma so poškodovane periferne žile, obstaja pa precejšnje tveganje za razvoj tromboangiotičnih zapletov v obliki suhe tkivne nekroze, gangrenoznih procesov. Visceralne motnje so relativno šibke in ne vplivajo na izid patologije, vendar obstaja nagnjenost k dolgotrajnemu poteku s periodičnimi recidivi.
Klasična oblika juvenilnega poliarteritisa ima hud potek: opazimo okvaro ledvic, visok krvni tlak, abdominalno ishemijo, možganskožilne krize, vnetje koronarnih žil, pljučni vaskulitis in multipli mononevritis.
Med vzroki bolezni se upoštevajo predvsem alergijski in infekcijski dejavniki. Klasična oblika nodularnega periarteritisa je povezana z virusno okužbo hepatitisa B. Pogosto se pojav bolezni opazi skupaj z akutnimi respiratornimi virusnimi okužbami, otitisom in tonzilitisom, nekoliko manj pogosto - z uvedbo cepiv ali zdravljenja z zdravili. Genetska predispozicija tudi ni izključena: pogosto se pri neposrednih sorodnikih bolnega otroka odkrijejo revmatološke, alergijske ali žilne patologije.
Pojavnost periarteritisa nodosa v otroštvu ni znana: bolezen je diagnosticirana zelo redko.
Patogenezo pogosto povzročajo procesi imunskih kompleksov s povečano aktivnostjo komplementa in kopičenjem levkocitov na območju fiksacije imunskih kompleksov. Vnetna reakcija se pojavi v stenah arterijskih debel majhnega in srednjega kalibra. Posledično se razvije proliferativno-destruktivni vaskulitis, žilna struga se deformira, krvni obtok je zaviran, reološke in koagulacijske lastnosti krvi so motene, opazimo trombozo in tkivno ishemijo. Postopoma se razvije muralna fibroza, nastanejo anevrizme s premerom do 10 mm.
Faze
Nodularni periarteritis se lahko pojavi v akutni, subakutni in kronični ponavljajoči se fazi.
- Za akutno fazo je značilno kratko začetno obdobje z intenzivno generalizacijo žilne poškodbe. Potek bolezni je od trenutka nastopa hud. Bolnik ima visoko temperaturo tipa remitentne vročice, obilno potenje, hude bolečine v sklepih, mialgijo, bolečine v trebuhu. Ko je prizadet periferni krvni obtok, pride do hitrega nastanka širokih žarišč nekroze kože in razvoja distalnega gangrenoznega procesa. Ko so prizadeti notranji organi, opazimo intenzivne žilno-možganske krize, miokardni infarkt, polinevritis, črevesno nekrozo. Akutno obdobje lahko traja 2-3 mesece ali več, do enega leta.
- Subakutna faza se začne postopoma, predvsem pri bolnikih s pretežno lokalizacijo patološkega procesa na področju notranjih organov. Bolniki imajo več mesecev subfebrilno temperaturo ali pa se temperatura občasno dvigne na visoke vrednosti. Opažamo progresivno hujšanje, bolečine v sklepih in glavobole. Nato opazimo akutni razvoj cerebrovaskularne krize, abdominalnega sindroma ali polinevritisa. Patologija ostane aktivna do tri leta.
- Kronično fazo lahko opazimo tako pri akutnih kot subakutnih procesih bolezni. Bolniki začnejo doživljati izmenična obdobja poslabšanja in izginotja simptomov. V prvih nekaj letih se recidivi pojavijo vsakih šest mesecev, nato pa se lahko remisije podaljšajo.
Akutni potek nodoznega periarteritisa
Akutna faza periarteritisa nodosa je običajno huda, saj so prizadeti nekateri vitalni organi. Poleg kliničnih manifestacij na oceno aktivnosti bolezni vplivajo tudi laboratorijske spremembe, čeprav niso dovolj specifične. Opazimo lahko povečano sedimentacijo eritrocitov (ESR), eozinofilijo, levkocitozo, povečane gama globuline in število koronarnih intrakranialnih celic (CIC) ter zmanjšane ravni komplementa.
Za periarteritis nodosa je značilen bodisi fulminanten potek bodisi periodične akutne faze ob ozadju nenehnega napredovanja patologije. Smrtni izid se lahko pojavi skoraj kadar koli z razvojem ledvične ali kardiovaskularne odpovedi, poškodbe prebavnega trakta (perforacija črevesja je še posebej smrtno nevarna). Motnje ledvic, srca in osrednjega živčnega sistema pogosto poslabša vztrajna arterijska hipertenzija, ki vodi do resnih poznih zapletov, ki lahko povzročijo tudi smrt bolnika. Če se ne zdravi, je petletna stopnja preživetja ocenjena na približno 13 %. [ 11 ]
Zapleti in posledice
Resnost bolnikovega stanja in verjetnost zapletov sta posledica vztrajnega zvišanja krvnega tlaka, do 220/110-240/170 mm Hg.
Aktivna faza bolezni se pogosto konča z motnjami možganskega obtoka. Napredovanje patologije vodi v maligno degeneracijo hipertenzije, pojavi se možganski edem, pri nekaterih bolnikih pa se razvije kronična odpoved ledvic, možganska krvavitev in ruptura ledvic.
Pogosto se razvije ledvični sindrom, razvije se ishemija jukstaglomerularnega ledvičnega aparata in moten je mehanizem sistema renin-angiotenzin-aldosteron.
Na strani prebavnega trakta opazimo lokalne in difuzne razjede, žarišča črevesne nekroze in gangrene ter apendicitis. Bolniki občutijo hude bolečine v trebuhu, lahko se razvije črevesna krvavitev in znaki peritonealnega draženja. Vnetne bolezni v črevesju nimajo histoloških znakov ulceroznega kolitisa. Lahko se pojavijo notranje krvavitve, pankreatitis z nekrozo trebušne slinavke ter infarkt vranice in jeter.
Poškodbo živčnega sistema lahko zaplete razvoj cerebralne žilne krize, ki se pojavi nenadoma, z glavobolom in bruhanjem. Nato bolnik izgubi zavest, opazijo se klonični in tonični krči, nenadna hipertenzija. Po napadu se v možganih pogosto pojavijo lezije, ki jih spremljajo paraliza pogleda, diplopija, nistagmus, asimetrija obraza in okvara vida.
Na splošno je periarteritis nodosa življenjsko nevarna patologija in zahteva čim prejšnjo diagnozo ter agresivno in stalno zdravljenje. Le pod takimi pogoji je mogoče doseči stabilno remisijo in se izogniti razvoju hudih nevarnih posledic.
Posledice nodoznega periarteritisa
Več kot 70 % bolnikov z nodularnim periarteritisom v prvih 60 dneh po začetku bolezni občuti zvišan krvni tlak in znake naraščajoče ledvične odpovedi. Možna je poškodba živčnega sistema, pri čemer je občutljivost ohranjena, vendar je motorična aktivnost omejena.
V trebušnih žilah se lahko pojavi vnetje, kar povzroči hude bolečine v trebuhu. Med nevarne zaplete pogosto spadajo razjede na želodcu in črevesju, nekroza žolčnika, perforacija in peritonitis.
Koronarne žile so prizadete manj pogosto, vendar je možen tudi tak izid: bolniki razvijejo miokardni infarkt. Ko so možganske žile poškodovane, pride do kapi.
Brez zdravljenja skoraj vsi bolniki umrejo v prvih nekaj letih od pojava patologije. Najpogostejše težave, ki vodijo v smrt, so: obsežen arteritis, infekcijski procesi, srčni infarkt, možganska kap.
Diagnostika periarteritis nodosa
Diagnostični ukrepi se začnejo z zbiranjem pritožb od pacienta. Posebna pozornost je namenjena prisotnosti izpuščajev, nastanku nekrotičnih žarišč in ulceroznih kožnih lezij, bolečinam na območju izpuščaja, v sklepih, telesu, okončinah, mišicah, pa tudi splošni šibkosti.
Obvezen je zunanji pregled kože in sklepov, oceni se lokacija izpuščaja in boleča področja. Lezije se skrbno palpirajo.
Za oceno stopnje aktivnosti bolezni se izvajajo laboratorijski testi:
- splošni klinični krvni test;
- splošni terapevtski biokemijski krvni test;
- ocena ravni serumskih imunoglobulinov v krvi;
- preučevanje ravni komplementa z njegovimi frakcijami v krvi;
- ocena koncentracije C-reaktivnega proteina v krvni plazmi;
- določanje revmatoidnega faktorja;
- Splošni pregled urinske tekočine.
Pri nodularnem periarteritisu se v urinu odkrijejo hematurija, cilindrurija in proteinurija. V krvni analizi odkrijemo nevtrofilno levkocitozo, anemijo in trombocitozo. Biokemijsko sliko predstavlja povečanje deležev γ in α2-globulinov, fibrina, sialnih kislin, seromukoida in C-reaktivnega proteina.
Za razjasnitev diagnoze se izvaja instrumentalna diagnostika. Zlasti se izvede biopsija kože in mišic: v biomaterialu, odvzetem iz golenice ali sprednje trebušne stene, se odkrijejo vnetni infiltrati in nekrotična območja v stenah žil.
Nodularni periarteritis pogosto spremljajo anevrizmatične žilne spremembe, ki so vidne med pregledom fundusa.
Ultrazvočna dopplerografija ledvičnih žil pomaga ugotoviti njihovo stenozo. Pregledna rentgenska slika prsnega koša vizualizira povečanje pljučnega vzorca in motnje njegove konfiguracije. Elektrokardiogram in ultrazvočni pregled srca pomagata prepoznati kardiopatije.
Mikroskopski vzorec, ki se lahko uporabi za študijo, je mezenterična arterija v eksudativni ali proliferativni fazi arteritisa, podkožno tkivo, suralni živec in mišice. Vzorci, odvzeti iz jeter in ledvic, lahko dajo lažno negativen rezultat zaradi napake pri izbiri. Poleg tega lahko takšna biopsija povzroči krvavitev iz nediagnosticiranih mikroanevrizem.
Makroskopski vzorec v obliki izrezanega patološko spremenjenega tkiva se fiksira v raztopini etanola, klorheksidina in formalina za nadaljnjo histološko preiskavo.
Biopsija tkiva, ki ga patologija ne prizadene, ni primerna, saj ima nodularni periarteritis fokalno naravo. Zato se za biopsijo odvzame tkivo, katerega poškodbo potrdi klinični pregled.
Če je klinična slika minimalna ali je sploh ni, lahko elektromiografija in testiranje živčne prevodnosti določita območje predlagane biopsije. V primeru kožnih lezij je bolje odvzeti biomaterial iz globljih plasti ali podkožne maščobe, pri čemer se izključijo površinske plasti (te kažejo napačne kazalnike). Tudi biopsija mod je pogosto neprimerna.
Diagnostična merila
Diagnoza nodularnega periarteritisa se postavi na podlagi anamneze, značilnih simptomov in rezultatov laboratorijske diagnostike. Treba je omeniti, da spremembe laboratorijskih parametrov niso specifične, saj odražajo predvsem stopnjo aktivnosti patologije. Glede na to strokovnjaki razlikujejo naslednja diagnostična merila za bolezen:
- Bolečine v mišicah (zlasti v spodnjih okončinah), splošna šibkost. Difuzna mialgija, ki ne prizadene ledvenega dela in ramen.
- Sindrom bolečine v modih, ki ni povezan z infekcijskimi procesi ali travmatskimi poškodbami.
- Neenakomerna cianoza na koži okončin in telesa, podobna livedo reticularis.
- Izguba teže več kot 4 kg, ki ni povezana z dietami in drugimi spremembami v prehrani.
- Polinevropatija ali mononevritis z vsemi nevrološkimi znaki.
- Zvišanje diastoličnega krvnega tlaka nad 90 mm Hg.
- Zvišana vrednost sečnine v krvi (več kot 14,4 mmol/liter – 40 mg%) in kreatinina (več kot 133 μmol/liter – 1,5 mg%), ki ni povezana z dehidracijo ali obstrukcijo sečil.
- Prisotnost HBsAg ali ustreznih protiteles v krvi (virusni hepatitis B).
- Vaskularne spremembe na arteriogramu v obliki anevrizem in okluzij visceralnih arterijskih žil, brez povezave z aterosklerotičnimi spremembami, fibromuskularnimi displastičnimi procesi in drugimi nevnetnimi patologijami.
- Odkrivanje granulocitne in mononuklearne celične infiltracije žilnih sten med morfološko diagnostiko biomateriala, odvzetega iz majhnih in srednje velikih arterijskih žil.
Potrditev vsaj treh meril omogoča postavitev diagnoze periarteritisa nodosa.
Klasifikacija
Splošno sprejete klasifikacije periarteritisa nodosa ni. Specialisti običajno sistematizirajo bolezen glede na etiološke in patogenetske znake, histološke značilnosti, resnost poteka in klinično sliko. Velika večina zdravnikov uporablja morfološko klasifikacijo, ki temelji na kliničnih spremembah v tkivih, globini lokalizacije in kalibru poškodovanih žil.
Razlikujejo se naslednje klinične oblike bolezni:
- Klasična varianta (renalno-visceralna, renalno-polinevritična) je značilna po poškodbi ledvic, centralnega živčnega sistema, perifernega živčnega sistema, srca in prebavil.
- Monoorgansko-nodularna varianta je blaga vrsta patologije, ki se kaže kot visceropatije.
- Dermato-trombangična varianta je počasi progresivna oblika, ki jo spremlja zvišanje krvnega tlaka, razvoj nevritisa in motnja perifernega pretoka krvi, ki jo povzroča pojav nodularnih formacij vzdolž žilnega lumna.
- Pljučna (astmatična) varianta – kaže se kot spremembe v pljučih, bronhialna astma.
Po mednarodni klasifikaciji ICD-10 nodularno žilno vnetje zaseda razred M30 z naslednjo porazdelitvijo:
- M30.1 – alergijski tip z okvaro pljuč.
- M30.2 – juvenilni tip.
- M30.3 – spremembe v sluznicah in ledvicah (Kawasakijev sindrom).
- M30.8 – druga stanja.
Glede na naravo poteka nodularnega periarteritisa ločimo naslednje oblike patologije:
- Fulminantna oblika je maligni proces, pri katerem so prizadete ledvice, pride do tromboze črevesnih žil in nekroze črevesnih zank. Prognoza je še posebej negativna, bolnik umre v enem letu od začetka bolezni.
- Hitra oblika ne napreduje zelo hitro, sicer pa ima veliko skupnega s fulminantno obliko. Preživetje je slabo in bolniki pogosto umrejo zaradi nenadne rupture ledvične arterije.
- Za ponavljajočo se obliko je značilna zaustavitev bolezenskega procesa kot posledica zdravljenja. Vendar pa se rast patologije nadaljuje, ko se odmerek zdravil zmanjša ali pod vplivom drugih provocirajočih dejavnikov - na primer ob ozadju razvoja infekcijsko-vnetnega procesa.
- Počasna oblika je najpogosteje tromboangiitična. Širi se na periferne živce in žilno mrežo. Bolezen lahko postopoma stopnjuje svojo intenzivnost v obdobju desetih let ali celo več, če ni resnih zapletov. Bolnik postane invalid in potrebuje stalno, neprekinjeno zdravljenje.
- Benigna oblika velja za najblažjo varianto nodularnega periarteritisa. Bolezen se pojavlja izolirano, glavne manifestacije se pojavljajo le na koži, opažajo se dolga obdobja remisije. Stopnja preživetja bolnikov je relativno visoka - ob usposobljeni in redni terapiji.
Klinične smernice
Diagnoza periarteritisa nodosa mora temeljiti na ustreznih kliničnih manifestacijah in laboratorijskih diagnostičnih podatkih. Pozitivni rezultati biopsije so zelo pomembni za potrditev bolezni. Nujna je čim prejšnja diagnoza: začeti je treba z agresivnim zdravljenjem, preden se patologija razširi na vitalne organe.
Klinične simptome nodularnega periarteritisa zaznamuje izrazit polimorfizem. Znaki bolezni z in brez prisotnosti HBV so podobni. Najbolj akutni razvoj je značilen za patologijo zdravilne geneze.
Bolnikom s sumom na periarteritis nodosa je priporočena histološka preiskava, ki razkrije tipično sliko fokalnega nekrotizirajočega arteritisa z mešano celično infiltracijo v steni žile. Najbolj informativna je biopsija skeletnih mišic. Med biopsijo notranjih organov se tveganje za notranjo krvavitev znatno poveča.
Za določitev taktike zdravljenja je treba bolnike z nodularnim periarteritisom razdeliti glede na resnost patologije in tudi prepoznati refraktorno vrsto bolezni, za katero ni značilen obraten simptomatski razvoj ali celo povečanje klinične aktivnosti kot odziv na enoinpolmesečno klasično patogenetsko terapijo.
Diferencialna diagnoza
Nodularni periarteritis se primarno razlikuje od drugih znanih sistemskih patologij, ki prizadenejo vezivno tkivo.
- Mikroskopski poliarteritis je oblika nekrotizirajočega vaskulitisa, ki prizadene kapilare, pa tudi venule in arteriole, s tvorbo protiteles proti nevtrofilcem. Za bolezen je značilen pojav glomerulonefritisa, kasnejše postopno zvišanje krvnega tlaka, hitro naraščajoča odpoved ledvic, razvoj nekrotizirajočega alveolitisa in pljučne krvavitve.
- Wegenerjevo granulomatozo spremlja razvoj destruktivnih sprememb tkiva. Na sluznici nosne votline se pojavijo razjede, nosni septum je perforiran, pljučno tkivo pa se razpada. Pogosto se odkrijejo antinevtrofilna protitelesa.
- Za revmatoidni vaskulitis je značilen pojav trofičnih ulcerativnih lezij na nogah, razvoj polinevropatije. Med diagnozo se nujno oceni stopnja sklepnega sindroma (prisotnost erozivnega poliartritisa z moteno konfiguracijo sklepov) in odkrije revmatoidni faktor.
Poleg tega se kožne manifestacije, podobne nodularnemu periarteritisu, pojavijo na ozadju septične embolije, miksoma levega atrija. Pomembno je izključiti septična stanja, še preden se za zdravljenje nodularnega periarteritisa uporabijo imunosupresivi.
Pri bolnikih z lajmsko boreliozo (drugo ime je borelioza) se pojavlja kombinacija simptomov, kot so polinevropatija, vročina in poliartritis. Za izključitev bolezni je treba izslediti epidemiološko anamnezo. Trenutki, ki omogočajo sum na boreliozo, so naslednji:
- ugrizi klopov;
- obiskovanje naravnih žarišč v obdobjih posebne aktivnosti klopov (pozna pomlad – zgodnja jesen).
Za postavitev diagnoze se opravi krvni test za odkrivanje prisotnosti protiteles proti boreliji.
Koga se lahko obrnete?
Zdravljenje periarteritis nodosa
Zdravljenje mora biti čim prej in dolgoročno, z določitvijo individualnega terapevtskega režima, odvisno od resnosti kliničnih simptomov in stadija periarteritisa nodosa.
V akutnem obdobju je obvezen počitek v postelji, kar je še posebej pomembno, če se patološka žarišča periarteritisa nodosa nahajajo na spodnjih okončinah.
Pristop k zdravljenju je vedno celovit, s priporočenim dodatkom ciklofosfamida (peroralno 2 mg/kg na dan), ki pomaga pospešiti nastanek remisije in zmanjšati pogostost poslabšanj. Da bi se izognili infekcijskim zapletom, se ciklofosfamid uporablja le, če je prednizolon neučinkovit.
Na splošno je zdravljenje pogosto neučinkovito. Intenzivnost klinične slike je mogoče zmanjšati z zgodnjim dajanjem prednizolona v količini vsaj 60 mg/dan peroralno. Pri pediatričnih bolnikih je primerno predpisati normalni imunoglobulin za intravensko uporabo.
Kakovost zdravljenja se ocenjuje ob prisotnosti pozitivne dinamike kliničnega poteka, stabilizacije laboratorijskih in imunoloških vrednosti ter zmanjšanja aktivnosti vnetne reakcije.
Priporočljiva je korekcija ali radikalna odprava sočasnih patologij, ki lahko negativno vplivajo na potek nodularnega periarteritisa. Med takšne patologije spadajo žarišča kroničnega vnetja, sladkorna bolezen, maternični fibroidi, kronična venska insuficienca itd.
Zunanje zdravljenje erozij in razjed vključuje uporabo 1-2% raztopin anilinskih barvil, epitelizacijskih mazil (Solcoseryl), hormonskih mazil, encimskih sredstev (Iruskol, Himopsin) in aplikatorja dimeksida. Za vozlišča se uporablja suha toplota.
Zdravila
Zdravila, ki so učinkovita pri zdravljenju periarteritisa nodosa:
- Glukokortikoidi: Prednizolon 1 mg/kg dvakrat na dan peroralno 2 meseca, z nadaljnjim zmanjšanjem odmerka na 5–10 mg/dan zjutraj (vsak drugi dan), dokler klinični simptomi ne izginejo. Možni neželeni učinki: poslabšanje ali razvoj razjede na želodcu in dvanajstniku, oslabljena imunost, edem, osteoporoza, moteno izločanje spolnih hormonov, katarakta, glavkom.
- Imunosupresivi (če so glukokortikoidi neučinkoviti), citostatiki (azatioprin v aktivni fazi patologije v odmerku 2-4 mg/kg na dan en mesec, z nadaljnjim prehodom na vzdrževalni odmerek 50-100 mg/dan eno leto in pol do dve leti), ciklofosfamid peroralno v odmerku 1-2 mg/kg na dan 2 tedna z nadaljnjim postopnim zmanjševanjem odmerka. Z intenzivnim povečanjem patološkega procesa se predpiše 4 mg/kg na dan tri dni, nato 2 mg/kg na dan en teden, s postopnim zmanjševanjem odmerka v treh mesecih. Skupno trajanje terapije je vsaj eno leto. Možni neželeni učinki: zaviranje hematopoetskega sistema, zmanjšana odpornost na okužbe.
- Pulzna terapija v obliki metilprednizolona 1000 mg ali deksametazona 2 mg/kg na dan intravensko tri dni. Hkrati se prvi dan daje ciklofosfamid v odmerku 10-15 mg/kg na dan.
Kombinirani režim zdravljenja z glukokortikoidi in citostatiki je upravičen:
- eferentno zdravljenje v obliki plazmafereze, limfocitafereze, imunosorpcije;
- antikoagulantna terapija (heparin 5 tisoč enot 4-krat na dan, enoksaparin 20 mg dnevno subkutano, nadroparin 0,3 mg dnevno subkutano;
- antitrombotično zdravljenje (pentoksifilin 200-600 mg na dan peroralno ali 200-300 mg na dan intravensko; dipiridamol 150-200 mg na dan; reopoliglucin 400 mg intravensko s kapalno infuzijo, vsak drugi dan, v količini 10 infuzij; klopidogrel 75 mg na dan);
- nesteroidna protivnetna zdravila - neselektivni zaviralci COX (diklofenak 50-150 mg na dan, ibuprofen 800-1200 mg na dan);
- selektivni zaviralci COX-2 (meloksikam ali movalis 7,5–15 mg na dan dnevno s hrano, nimesulid ali nimesil 100 mg dvakrat na dan, celekoksib ali celebreks 200 mg na dan);
- aminoholinska sredstva (hidroksiklorokin 0,2 g na dan);
- angioprotektorji (pamidine 0,25-0,75 mg trikrat na dan, ksantinol nikotinat 0,15 g trikrat na dan, en mesec);
- encimski pripravki (Wobenzym, 5 tablet trikrat na dan 21 dni, nato 3 tablete trikrat na dan dlje časa);
- protivirusna in antibakterijska zdravila;
- simptomatska zdravila (zdravila za normalizacijo krvnega tlaka, za normalizacijo srčne dejavnosti itd.);
- vazodilatatorji in zaviralci kalcijevih kanalčkov (npr. Corinfar).
Zdravljenje s ciklofosfamidom se izvaja le, če obstajajo tehtne indikacije in če so glukokortikosteroidi neučinkoviti. Možni neželeni učinki jemanja zdravila: mielotoksični in hepatotoksični učinki, anemija, sterilni hemoragični cistitis, huda slabost in bruhanje, sekundarna okužba.
Zdravljenje z imunosupresivi mora spremljati mesečno spremljanje krvnih parametrov (popolna krvna slika, število trombocitov, serumske jetrne transaminaze, alkalna fosfataza in aktivnost bilirubina).
Sistemski glukokortikosteroidi se jemljejo (dajejo) predvsem zjutraj, z obveznim postopnim zmanjševanjem odmerka in povečanjem intervala dajanja (dajanja).
Fizioterapevtsko zdravljenje
Fizioterapija je kontraindicirana pri nodoznem periarteritisu.
Zeliščno zdravljenje
Kljub temu, da je nodularni periarteritis dokaj redka patologija, še vedno obstajajo ljudske metode zdravljenja te motnje. Vendar pa se je treba o možnosti zdravljenja z zelišči predhodno pogovoriti z zdravnikom, saj je treba upoštevati resnost bolezni in verjetnost razvoja neželenih stranskih učinkov.
V zgodnjih fazah periarteritisa nodosa je lahko upravičena uporaba zeliščnih pripravkov.
- Tri srednje velike limone in 5 žlic klinčkov zmeljite skozi mlinček za meso, zmešajte s 500 ml medu in prelijte z 0,5 l vodke. Vse dobro premešajte, vlijte v kozarec, zaprite pokrov in postavite v hladilnik za 14 dni. Nato tinkturo precedite in začnite jemati 1 žlico trikrat na dan, pol ure pred obroki.
- Pripravite zeliščno mešanico iz tansyja, smilja in korenike elecampana. Vzemite 1 žlico mešanice, prelijte s kozarcem vrele vode in pustite stati pol ure. Vzemite 50 ml poparka trikrat na dan pred obroki.
- Pripravite enakomerno mešanico posušenih cvetov vijolice, listov rjave češnje in posušenih brusnic. 2 žlici mešanice prelijte z 0,5 l vrele vode in pustite, da se ohladi. Vzemite 50 ml 4-krat na dan, med obroki.
- Zmešajte 1 žlico nesmrtnice, pelina in elecampana, prelijte z 1 litrom vrele vode, pustite stati dve uri. Nato precedite poparek in ga vzemite 100 ml trikrat na dan.
Preprost in učinkovit način za krepitev žilnih sten pri nodularnem periarteritisu je redno uživanje zelenega čaja. Vsak dan morate popiti 3 skodelice napitka. Poleg tega lahko jemljete alkoholne tinkture zamanihe ali ginsenga, ki bodo pomagale hitreje odpraviti neželene manifestacije bolezni. Takšne tinkture lahko kupite v kateri koli lekarni.
Kirurško zdravljenje
Kirurško zdravljenje ni glavno zdravljenje periarteritisa nodosa. Kirurško zdravljenje je lahko indicirano le v primeru kritičnega stenotičnega stanja, ki ga klinično povzroča regionalna ishemija, ali v primeru okluzije glavnih arterijskih debel (Takayasujev arteritis). Druge indikacije za kirurško zdravljenje so:
- obliteracijski tromboangiitis;
- periferna gangrena in druge nepopravljive spremembe v tkivih;
- subfaringealna stenoza pri Wegenerjevi granulomatozi (mehanska dilatacija sapnika v kombinaciji z lokalno uporabo glukokortikosteroidov).
Nujna operacija je predpisana za trebušne zaplete: perforacije črevesja, peritonitis, črevesni infarkt itd.
Preprečevanje
Ni jasnega koncepta preprečevanja nodularnega periarteritisa, saj pravi vzroki bolezni niso popolnoma znani. Vsekakor se je treba izogibati dejavnikom, ki lahko izzovejo razvoj patologije: izogibati se hipotermiji, fizični in psiho-čustveni preobremenitvi, voditi zdrav način življenja, jesti pravilno, zaščititi se pred bakterijskimi in virusnimi okužbami.
Ko se pojavijo prvi sumljivi znaki bolezni, morate čim prej obiskati zdravnika: v tem primeru se povečajo možnosti za diagnosticiranje in zdravljenje nodularnega periarteritisa v začetni fazi njegovega razvoja.
Preprečevanje poslabšanj bolezni pri bolnikih z remisijo nodularnega periarteritisa se nanaša na redno ambulantno opazovanje, sistematično vzdrževalno in krepitveno zdravljenje, izločanje alergenov, preprečevanje samozdravljenja in nenadzorovanega jemanja zdravil. Bolnikom z vaskulitisom ali nodularnim periarteritisom se ne sme dajati nobenih serumov ali cepiti.
Napoved
Brez zdravljenja nodularnega periarteritisa smrt nastopi v petih letih pri 95 od sto bolnikov. Poleg tega se velika večina smrti pojavi v prvih 90 dneh bolezni. To se lahko zgodi, če je patologija diagnosticirana napačno ali nepravočasno.
Glavni vzroki smrti pri periarteritisu nodosa so obsežno vnetje žil, dodatek infekcijskih patologij, srčni infarkt in možganska kap. [ 12 ]
Pravočasna uporaba glukokortikoidnih zdravil poveča odstotek petletnega preživetja za več kot polovico. Še bolj optimalen učinek je mogoče doseči s kombinacijo glukokortikosteroidov s citostatiki. Če je mogoče doseči popolno izginotje simptomov bolezni, je verjetnost njenega poslabšanja ocenjena na približno 56–58 %. Neugoden dejavnik za prognozo je poškodba struktur hrbtenjače in možganov. [ 13 ]
Genetsko pogojen nodularni periarteritis v otroštvu je popolnoma ozdravljen v približno vsakem drugem primeru. Pri 30 % otrok bolezen kaže vztrajno izginotje simptomov ob ozadju stalne medicinske podpore. Smrtnost v zgodnjem otroštvu je 4 %: smrt je posledica poškodb možganskih struktur in možganskih živcev. [ 14 ]
Tudi ob ugodnem izidu periarteritis nodosa zahteva redno revmatološko spremljanje. [ 15 ] Da bi se izognili ponovitvam, se mora bolnik izogibati nalezljivim boleznim, nenadnim temperaturnim spremembam in samozdravljenju. V nekaterih primerih lahko ponovitve izzove nosečnost ali splav.

