Medicinski strokovnjak članka
Nove publikacije
Nodozni periarteritis
Zadnji pregled: 07.06.2024

Vsa vsebina iLive je pregledana ali preverjena, da se zagotovi čim večja dejanska natančnost.
Imamo stroge smernice za pridobivanje virov in samo povezave do uglednih medijskih strani, akademskih raziskovalnih institucij in, kadar je to mogoče, medicinsko pregledanih študij. Upoštevajte, da so številke v oklepajih ([1], [2] itd.) Povezave, ki jih je mogoče klikniti na te študije.
Če menite, da je katera koli naša vsebina netočna, zastarela ali drugače vprašljiva, jo izberite in pritisnite Ctrl + Enter.
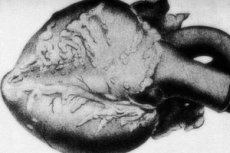
Redko patologijo - nodularni periarteritis - spremlja lezija srednje in majhnih kalibra arterijskih žil. V žilnih stenah so procesi neorganizacije vezivnega tkiva, vnetne infiltracije in sklerotičnih sprememb, kar ima za posledico pojav dobro opredeljenih anevrizm. [1]
Druga imena za bolezen: poliarteritis, nekrotizirajoči arteritis, panarritis.
Epidemiologija
Periarteritis nodosa je sistemska patologija, nekrotizirajoči vaskulitis, ki poškoduje srednje in majhne arterijske žile mišičnega tipa. Najpogosteje se bolezen širi na kožo, ledvice, mišice, sklepe, periferni živčni sistem, prebavni trakt, pa tudi druge organe, manj pogosto - pljuča. Patologijo se običajno najprej kažejo s splošnimi simptomi (vročina, splošno poslabšanje zdravja), nato pa se dodajo bolj specifični znaki.
Najpogostejše metode diagnosticiranja bolezni sta biopsija in arteriografija.
Najbolj sprejemljiva zdravila za zdravljenje so glukokortikoidna zdravila in imunosupresivi.
Incidenca nodularnega periarteritisa je med dvema in tridesetimi primeri na 1 milijon bolnikov.
Povprečna starost bolnikov je 45-60 let. Moški so pogosteje prizadeti (6: 1). Pri ženskah je bolezen pogosteje astmatična, z razvojem bronhialne astme in hipereozinofilije.
Približno 20% primerov diagnosticiranega nodularnega periarteritisa je ugotovljeno, da imajo bolniki hepatitis (B ali C). [2], [3]
Vzroki Nodozni periarteritis
Znanstveniki še niso odkrili jasnega vzroka za razvoj nodularnega periarteritisa. Vendar so glavni sprožilci bolezni prepoznani na naslednji način:
- Reakcija na jemanje zdravil;
- Obstojnost virusne okužbe (hepatitis B).
Strokovnjaki so sestavili precej impresiven seznam zdravil, vključenih v razvoj periarteris nodosa. Med temi zdravili:
- Beta-laktamski antibiotiki;
- Makrolidna zdravila;
- Zdravila za sulfonamide;
- Kinoloni;
- Protivirus;
- Serumi in cepiva;
- Selektivni zaviralci ponovnega privzema serotonina (fluoksetin);
- Antikonvulzive (fenitoin);
- Levodopa in karbidopa;
- Tiazidi in diuretiki zanke;
- Hidralazin, propiltiouracil, minociklin itd.
Površinski antigen hepatitisa B (HBSAG) ali imunokomplekse z njim so odkrili pri vsakem tretjem do četrtem bolniku s periarteritisom nodozo. Zaznani so bili tudi drugi antigeni hepatitisa B (HBEAG) in protitelesa proti antigenu HBCAG, ki so nastali med razmnoževanjem virusa. Omeniti velja, da se je pojavnost nodularnega periarteritisa v Franciji v zadnjih desetletjih znatno zmanjšala, zahvaljujoč širokemu cepljenju proti hepatitisu B.
Tudi približno enega od desetih bolnikov odkrije virus hepatitisa C, vendar subtilnosti odnosov znanstvenikov še niso dokazane. Druge virusne okužbe so tudi "pod sumom": virus človeške imunske pomanjkljivosti, citomegalovirus, rdečk in virusi Epstein-Barr, T-limfotropni virus tipa I, parvovirus B-19 in druge.
Obstajajo vsi razlogi, da prevzamemo vpletenost cepljenja hepatitisa B in gripe v razvoj periarteris nodosa.
Dodatni sum, ki se sumi, je genetska nagnjenost, ki zahteva tudi dokaze in nadaljnjo preučevanje. [4]
Dejavniki tveganja
Periarteritis nodosa je slabo razumljena bolezen, vendar strokovnjaki že menijo, da je polietiološka, saj so v njegov razvoj lahko vključeni številni vzroki in dejavniki. Pogosto je ugotovljeno, da je povezan z žariščnimi okužbami: streptokokno, stafilokokno, mikobakterijsko, glivično, virusno in druge. Pomembno vlogo igra preobčutljivost človeka do nekaterih zdravil - na primer do antibiotikov in sulfonamidov. Vendar v mnogih primerih, tudi s skrbno diagnozo, etiološkega faktorja ni mogoče ugotoviti.
To so dejavniki tveganja, o katerih danes poznajo zdravniki:
- Starostna skupina, starejša od 45 let, in otroci od 0 do 7 let (genetski faktor);
- Nenadne temperaturne spremembe, hipotermija;
- Prekomerna izpostavljenost ultravijolični svetlobi, prekomerno sončenje;
- Pretirana telesna in duševna preobremenitev;
- Kakršni koli škodljivi učinki, vključno s travmo ali operacijo;
- Hepatitis in druge jetrne bolezni;
- Presnovne motnje, diabetes mellitus;
- Hipertenzija;
- Dajanje cepiva in obstojnost HBsAG v serumu.
Patogeneza
Patogeneza nodularnega periarteritisa je sestavljena v tvorbi hiperalergičnega odziva telesa na vpliv etioloških dejavnikov, pri razvoju avtoimunske reakcije s tipom antigena-protitelesa (zlasti na stene krvnih žil), pri tvorbi imunokompleksov.
Ker so endotelne celice opremljene z receptorji za FC-Fragment IgG s prvim deležem komplementa CLQ, se olajšajo mehanizmi interakcije med imunokompleksami in stenami žil. Opazimo odlaganje imunokompleksov v žilnih stenah, kar pomeni razvoj imunskega vnetnega procesa.
Oblikovani imunokompleksi spodbujajo dopolnilo, kar vodi do poškodb sten in tvorbe kemotaktičnih komponent, ki privabljajo nevtrofilce na območje poškodbe. [5]
Nevtrofili izvajajo fagocitno delovanje glede na imunokomplekse, hkrati pa sproščajo lizosomske proteolitične encime, ki poškodujejo vaskularno steno. Poleg tega so nevtrofilci "prilepljeni" na endotelij in ob komplementu sproščajo aktivne kisikove radikale, ki izzovejo poškodbe žil. Hkrati je endotelno sproščanje dejavnikov, ki naklonjeni povečanemu strjevanju krvi in nastajanje krvnih strdkov v prizadetih žilah.
Simptomi Nodozni periarteritis
Nodularni periarteritis se razkrije s splošnimi nespecifičnimi manifestacijami: človek ima nenehno povišano temperaturo, postopno tanjša, moti z bolečino v mišicah in sklepih.
Vročina v obliki vztrajne vročine je značilna za 98-100% primerov: temperaturna krivulja je nepravilna, na antibiotično zdravljenje ni odziva, vendar je terapija s kortikosteroidom učinkovita. Temperatura se lahko pozneje normalizira v ozadju razvoja multiorganske patologije.
Izguba teže bolnikov je po naravi patognomonična. Nekateri bolniki v nekaj mesecih izgubijo 35-40 kg teže. Stopnja tankosti je večja kot pri onkopatologijah.
Bolečine v mišicah in sklepih so še posebej značilne za začetno stopnjo nodularnega periarteritisa. Bolnost še posebej vpliva na velike sklepe in telete mišice. [6]
Poliorganske patologije so razdeljene na več vrst, kar določa simptomatologijo bolezni:
- Kadar vplivajo ledvične žile (in to se zgodi pri večini bolnikov), pride do zvišanja krvnega tlaka. Hipertenzija je vztrajna, vztrajna, kar povzroča hudo stopnjo retinopatije. Možna je izguba vizualne funkcije. Pri analizi urina odkrijemo proteinurijo (do 3 g/dan), mikro ali makrohematurija. V nekaterih primerih se plovilo, razširjeno z rupturami anevrizme, nastane perirenalna krvavitev. Ledvična odpoved se razvije v prvih treh letih bolezni.
- Če so žile v trebušni votlini poškodovane, je simptomatologija že očitna v zgodnji fazi periarteris nodosa. Glavni simptomi so bolečine v trebuhu, vztrajne in progresivne. Opažene so dispeptične motnje: driska z mešanico krvi do desetkrat na dan, izmikanje, napadi slabosti in bruhanje. Če pride do perforacije razjede, se razvijejo znaki akutnega peritonitisa. Obstaja tveganje za krvavitev v prebavilih.
- Pri koronarnih lezijah srčne bolečine niso značilne. Pojavijo se infarkti, predvsem iz majhne fokalne narave. Hitro naraščajoči pojavi kardioskleroze, kar pomeni videz aritmij, znaki srčnega popuščanja.
- Ko vpliva dihalni sistem, se odkrijejo bronhospazmi, hipereozinofilija, eozinofilni infiltrati v pljučih. Nastajanje žilnih vnetja pljuč je značilno: bolezen spremlja kašelj, redčen izcedek sputuma, manj pogosto - hemoptiza, povečanje simptomov nezadostne dihalne funkcije. Rentgen vizualizira močno povečan vaskularni vzorec na vrsti stagniranega pljuča, infiltracije pljučnega tkiva (predvsem v koreninskem območju).
- Ko je vključen periferni živčni sistem, opazimo asimetrični poli in mononevritis. Bolnika moti huda bolečina, otrplost in včasih mišična šibkost. Noge so pogosteje prizadete, roke manj pogosto. Nekateri bolniki tvorijo polimieloradikuloneuritis, parezo stopal in rok. Pogosto najdejo svojevrstne vozliče ob deblih žil, razjed in žarišč nekroze kože. Možna sta nekroza mehkih tkiv in razvoj gangrenskih zapletov.
Prvi znaki
Začetna klinična slika periarteritis nodosa predstavlja vročino, občutek izjemno utrujenosti, povečanega nočnega znoja, izgube apetita in presoje, mišične šibkosti (zlasti v okončinah). Mnogi bolniki razvijejo bolečine v mišicah, ki jih spremlja žariščni ishemični miozitis in bolečine v sklepih. Prizadete mišice izgubijo moč, vnetni procesi v sklepih se lahko razvijejo. [7]
Resnost prvih znakov se razlikuje, kar je v veliki meri odvisno od tega, kateri organski sistem ali organski sistem vpliva:
- Naklonjenost perifernega živčnega sistema se kažejo motorične in senzorične motnje ulnarnih, srednjih in peronealnih živcev; Lahko se razvije tudi distalna simetrična polinevropatija;
- Osrednji živčni sistem se na patologijo odziva z glavoboli, manj pogosto obstajajo kapi (ishemični in hemoragični) na ozadju visokega krvnega tlaka;
- Poškodba ledvic se kaže z arterijsko hipertenzijo, zmanjšanjem dnevne količine urina, uremije, splošnih sprememb urine urine, videzom krvi in beljakovin v urinu v odsotnosti celičnih jeklenk, bolečine v spodnjem delu hrbta in v hudih primerih - znaki odpovedi ledvic;
- Prebavni trakt povzroča bolečine v jetrih in trebuhu, slabost, bruhanje, drisko, simptome malabsorpcije, črevesna perforacija in peritonitis;
- S srcem se morda ne bo patoloških znakov ali se lahko pojavijo simptomi srčnega popuščanja;
- Retikulirajte živo, rdeče boleče vozliče, izpuščaje v obliki veziklov ali veziklov, na koži opazimo območja nekroze in ulcerozne lezije;
- Na genitalije vpliva orhitis, testisi postanejo boleči.
Poškodba ledvic v periarteritis nodosa
Ledvice so prizadete pri več kot 60% bolnikov s periarteritis nodozo. V več kot 40% primerov pride do odpovedi ledvic.
Verjetnost ledvičnih motenj je odvisna od kategorije spola in starosti bolnikov, od prisotnosti patologij skeletnih mišic, sistema srčnih zaklopk in perifernega živčnega sistema, na vrsti in fazi bolezni, na prisotnosti antigena virusnega hepatitisa in kardiovaskularnih vrednosti.
Hitrost razvoja nefropatije je neposredno določena s krvno raven C-reaktivnega proteina in revmatoidnega faktorja.
Ledvične motnje pri nodularnem periarterisu povzročajo stenoza in pojav mikroanevrizme ledvičnih žil. Stopnja patoloških sprememb je povezana z resnostjo motenj živčnega sistema. Razume se, da ledvične lezije močno zmanjšajo možnosti za preživetje bolnikov. Vendar to vprašanje o vplivu nekaterih motenj delovanja ledvic na potek periarteritisa nodosa ni dovolj preučeno.
Vnetni postopek se običajno razprostira na medlobularnih arterijskih žilah in manj pogosto na arteriole. Verjetno je glomerulonefritis za nodularni periarteritis neznačilni in je opazen predvsem na ozadju mikroskopskega angiitisa.
Hitro poslabšanje odpovedi ledvic je posledica več infarktov v ledvicah. [8]
Srčna poškodba
Slika srčno-žilnih lezij je zapisana v vsakem drugem primeru od desetih. Patologija se kaže s hipertrofičnimi spremembami levega prekata, palpitacije, motnje srčnega ritma. Vnetje koronarnih žil v nodularnem periarteritisu lahko izzove videz angine pektorisa in razvoj miokardnega infarkta.
V makro pripravkih več kot 10% primerov razkriva nodularne zgostitve, kot so šiška, od nekaj milimetrov do nekaj centimetrov v premeru (do 5,5 cm, ko vplivajo veliki žilni debi). Rez prikazuje anevrizmo, pogosto s trombotičnim polnjenjem. Končno diagnostično vlogo igra histologija. Tipična značilnost nodularnega periarteritisa je polimorfna vaskularna lezija. Opažena je kombinacija različnih vrst neorganizacije vezivnega tkiva: [9]
- Mukoidna oteklina, fibrinoidne spremembe z nadaljnjo sklerozo;
- Zoževanje žilnega lumena (do Obletacije), nastajanje krvnih strdkov, anevrizme, v hudih primerih - rupturo krvnih žil.
Vaskularne spremembe postanejo sprožilni mehanizem pri razvoju nekroze, atrofičnih in sklerotičnih procesov, krvavitve. Pri nekaterih bolnikih je opažen flebitis.
Srce prikazuje atrofijo maščobne plasti epikarda, rjave miokardne distrofije in v hipertenziji - hipertrofiji levega prekata. Pri koronarnih lezijah se razvijejo žariščna miokardna nekroza, distrofija in atrofija mišičnih vlaken. Miokardni infarkti so razmeroma redki - predvsem zaradi nastajanja kolateralnega krvnega pretoka. Trombovaskulitis najdemo v koronarnih arterijskih deblih. [10]
Kožne manifestacije periarteritis nodosa
Kožni znaki bolezni so opaženi pri vsakem drugem bolniku s periarteritis nodozo. Pogosto videz izpuščajev postane prvi ali eden prvih znakov motnje. Tipični simptomi so:
- Vezikularni in bulozni izpuščaj;
- Vaskularna papulo-petehialna purpura;
- Včasih - videz subkutanih nodularnih elementov.
Na splošno so kožne manifestacije nodularnega periarteritisa heterogene in raznolike. Skupni znaki so lahko naslednji:
- Izpuščaj je vnetni;
- Izpuščaj je simetričen;
- Obstaja nagnjenost k otekanju, nekrotičnih spremembah in krvavitvah;
- Na začetni fazi je izpuščaj lokaliziran v spodnjih okončinah;
- Opažen je evolucijski polimorfizem;
- Sledljiva povezava z že obstoječimi okužbami, zdravili, temperaturnimi spremembami, alergijskimi procesi, avtoimunskimi patologijami, oslabljenim venskim obtokom.
Kožne lezije so raznolike, od pik, nodul in purpure do nekroze, razjed in erozije.
Periarteritis nodosa pri otrocih
Mladoletni poliarteritis je oblika poliarteritis nodosa, ki jo najdemo predvsem pri pediatričnih bolnikih. To varianto poteka bolezni se razlikuje po hipergični komponenti, večina perifernih žil je poškodovana, veliko je tveganje za trombangiitske zaplete v obliki nekroze suhega tkiva, gangrenoznih procesov. Visceralne motnje se kažejo razmeroma šibko in ne vplivajo na izid patologije, vendar obstaja nagnjenost k dolgotrajnemu tečaju s periodičnimi recidivami.
Klasična oblika mladoletnega poliarteritisa ima hud potek: poškodbe ledvic, visok krvni tlak, trebušna ishemija, možganske krize, vnetje koronarnih žil, pljučni vaskulitis, večkratni mononevritis.
Med vzroki bolezni se upoštevajo predvsem alergični in nalezljivi dejavniki. Klasična oblika nodularnega periarteritisa je povezana z okužbo z virusom hepatitisa B. Pogosto se pojavi bolezen skupaj z akutnimi dihalnimi virusnimi okužbami, otitis mediji in angino, nekoliko manj pogosto - z uvedbo cepiv ali zdravljenja z zdravili. Genetska nagnjenost ni izključena: pogosto pri neposrednih sorodnikih bolnega otroka najdemo revmatološke, alergijske ali vaskularne patologije.
Incidenca nodularnega periarteritisa v otroštvu ni znana: bolezen se diagnosticira zelo redko.
Patogeneza je pogosto posledica imunokompleksnih procesov s povečano komplementalno aktivnostjo in kopičenje levkocitov na območju fiksacije imunokompleksa. Vnetna reakcija se pojavi v stenah majhnih in srednje velikih arterijskih debla. Posledično se razvije proliferativno upravni vaskulitis, vaskularno dno je deformirano, krvni obtok je zaviran, reološke in koagulacijske lastnosti krvi so motene, opazimo trombozo in tkivno ishemijo. Postopoma nastane stenska fibroza, tvorita anevrizme z velikostjo premera do 10 mm.
Faze
Nodularni periarteritis se lahko pojavi v akutnih, subakutnih in kroničnih ponavljajočih se fazah.
- Za akutno stopnjo je značilno kratko začetno obdobje z intenzivno posploševanje žilnih lezij. Potek bolezni je hud od trenutka njegovega začetka. Pacient ima visoko vročino, da odpušča vrsto vročine, obilno znojenje, izrazite bolečine v sklepih, mialgije, bolečine v trebuhu. Ko vpliva periferni obtok, se hitro nastaja široka žarišča kožne nekroze, se razvije distalni gangrenski proces. Ko so prizadeti notranji organi, se opazijo intenzivne krize vaskularne in infarkta, miokardni infarkt, polineuritis, črevesna nekroza. Akutno obdobje je mogoče zaslediti za 2-3 mesece ali več do enega leta.
- Subakutna stopnja se začne postopoma, predvsem pri bolnikih s prevladujočo lokalizacijo patološkega procesa na območju notranjih organov. Več mesecev imajo bolniki podfebrilno temperaturo ali se občasno dvigajo na visoke temperature. Obstajajo progresivno poslabšanje, sklepi in glavoboli. Nato je akutni razvoj cerebro-vaskularne krize, bodisi trebušnega sindroma bodisi polineuritis. Patologija ostaja aktivna do tri leta.
- Kronično stopnjo lahko opazimo tako v procesu akutne kot v subakutni bolezni. Bolniki začnejo doživljati izmenična obdobja poslabšanja in izginotja simptomov. V prvih nekaj letih se vsakih šest mesecev opazijo recidivi, nadaljnji odmiki lahko postanejo daljši.
Akutni potek periarteritisa nodosa
Akutna faza nodularnega periarteritisa je ponavadi huda, saj so prizadeti nekateri vitalni organi. Poleg kliničnih manifestacij na oceno bolezni vplivajo tudi kazalci laboratorijskih sprememb, čeprav niso dovolj specifični. Lahko so povišane COE, eozinofilija, levkocitoza, povečano število gama-globulina in CIC, zmanjšalo se je raven komplementa.
Za nodularni periarteritis je značilna bodisi strela bodisi periodična akutna faza na podlagi stalnega napredovanja patologije. Usodni izid se lahko pojavi skoraj v vsakem trenutku z razvojem ledvične ali srčno-žilne odpovedi, poškodbam prebavnega trakta (zlasti vitalno nevaren perforacijski infarkt črevesa). Motnje ledvic, srca in osrednjega živčnega sistema pogosto poslabšajo trajno arterijsko hipertenzijo, kar vodi do resnih poznih zapletov, ki so lahko tudi usodni za pacienta. Če ni zdravljenja, naj bi bila petletna stopnja preživetja približno 13%. [11]
Zapleti in posledice
Resnost bolnikovega stanja in verjetnost zapletov povzročata stalno povišanje krvnega tlaka, do 220/110-240/170 mm Hg.
Aktivna stopnja bolezni se pogosto konča s krvnimi motnjami možganov. Napredek patologije vodi do dejstva, da hipertenzija postane maligna, pojavi se možganski edem, nekateri bolniki razvijejo kronično odpoved ledvic, možgansko krvavitev in rupturo ledvic.
Ledvični sindrom se pogosto oblikuje, razvije se juksaglomerularna ledvična ishemija in mehanizem sistema renin-angiotenzin-aldosterona je moten.
Razvoj lokalnih in razpršenih razjed, žarišči nekroze in gangrene črevesja, vnetja dodatka opazimo v prebavnem traktu. Bolniki imajo intenziven sindrom bolečine v trebuhu, črevesna krvavitev se lahko razvije, obstajajo znaki peritonealnega draženja. Intraintestinalne vnetne motnje nimajo histoloških znakov ulceroznega kolitisa. Pojavijo se lahko notranja krvavitev, pankreatitis s pancreonekrozo, vranico in infarkt jeter.
Poškodba živčnega sistema je lahko zapletena z razvojem cerebralne žilne krize, ki se naglo manifestira, z glavobolom in bruhanjem. Potem pacient izgubi zavest, klonsko in tonično konvulzijo, opazijo nenadno hipertenzijo. Po napadu so v možganih pogosto žarišča lezij, ki jih spremljajo paraliza pogledov, diplopija, nistagmus, asimetrija obraza, vizualna disfunkcija.
Na splošno je periarteritis nodosa življenjsko nevarna patologija in zahteva najzgodnejšo možno diagnozo ter agresivno in neprekinjeno zdravljenje. Le v takšnih pogojih je mogoče doseči stabilno remisijo in se izogniti razvoju hudih nevarnih posledic.
Izid periarteritis nodosa
Več kot 70% bolnikov z nodularnim periarteritisom ima povišan krvni tlak in znake povečanja odpovedi ledvic v prvih 60 dneh po nastanku. Na živčni sistem lahko vpliva z ohranjeno občutljivostjo, vendar omejeno motorično aktivnostjo.
Trebušne žile se lahko vnesejo, kar ima za posledico hude bolečine v trebuhu. Nevarni zapleti pogosto vključujejo želodčne in črevesne razjede, nekrozo žolčnika, perforacijo in peritonitis.
Koronarne žile so manj pogosto prizadete, vendar je možen tudi rezultat: bolniki razvijejo miokardni infarkt. Mote se pojavijo, ko so cerebralne posode poškodovane.
Ker ni zdravljenja, skoraj vsi bolniki umrejo v prvih nekaj letih od začetka patologije. Najpogostejši problemi, ki vodijo do smrtnega izida: obsežen arteritis, nalezljivi procesi, srčni infarkt, možganska kap.
Diagnostika Nodozni periarteritis
Diagnostični ukrepi se začnejo z zbiranjem pritožb pacienta. Posebna pozornost je namenjena prisotnosti izpuščajev, tvorbi nekrotičnih žarišč in ulceroznih lezij kože, bolečine na območju izpuščaja, v sklepih, telesu, okončinah, mišicah in splošni šibkosti.
Obvezno je izvesti zunanji pregled kože in sklepov, oceniti lokacijo izpuščajev in območja bolečine. Lezije so skrbno palpirane.
Za oceno ravni bolezni se izvajajo laboratorijski testi:
- Splošno klinično bruto krvno število;
- Splošno terapevtsko biokemično krvno delo;
- Ocena ravni imunoglobulina v serumu v krvi;
- Preučevanje stopnje komplementa z njegovimi frakcijami v krvi;
- Vrednotenje vsebnosti koncentracije C-reaktivnega proteina v plazmi;
- Določitev revmatoidnega faktorja;
- Splošna analiza urina.
Pri nodularnem periarterisu se v urinu odkrijejo hematurija, cilindrurijo in proteinurijo. Analiza krvi razkriva nevtrofilno levkocitozo, anemijo, trombocitozo. Biokemična slika je predstavljena s povečanjem frakcij γ in α2-globulina, fibrina, sialnih kislin, seromukoidnih, c-reaktivnih beljakovin.
Za razjasnitev diagnoze se izvaja instrumentalna diagnostika. Zlasti se izvaja biopsija kože in mišic: biomaterial, vzet iz spodnje noge ali sprednje trebušne stene, razkrije vnetne infiltrate in območja nekroze v stenah žil.
Nodularni periarteritis pogosto spremljajo anevrizmalne vaskularne spremembe, ki jih opazimo pri očesnem pregledu fundusa.
Ultrazvočna dopplerjeva ultrasonografija ledvičnih žil pomaga določiti njihovo stenozo. Pregled radiografije prsnega koša vizualizira izboljšanje vzorca pljuč in motnje njegove konfiguracije. Elektrokardiogram in srčni ultrazvok lahko zaznajo kardiopatije.
Mikro vzorec, ki ga je mogoče uporabiti za preučevanje, je mezenterična arterija v eksudativni ali proliferativni stopnji arteritisa, podkožnega tkiva, teleta in muskulature. Vzorci, odvzeti iz jeter in ledvic, lahko dajo lažni negativni rezultat, ki ga povzroči napaka vzorčenja. Poleg tega lahko takšne biopsije povzročijo krvavitev iz nediagnosticiranih mikroanevrizmov.
Makroproparatiranje v obliki seciranega patološko spremenjenega tkiva je fiksirano v etanolu, klorheksidinu, formalinski raztopini za nadaljnjo histološko študijo.
Biopsija tkiva, ki je ne vpliva patologija, je neprimerna, saj ima periarteritis nodosa goriščni značaj. Zato se za biopsijo sprejme tkiva, katerega lezija je potrjena s kliničnim pregledom.
Če je minimalna ali ni klinične slike, lahko postopki ocene elektromiografije in živčne prevodnosti ugotovijo območje predvidene biopsije. Za kožne lezije je prednostna biomaterial iz globokih plasti ali PJC, razen površinskih plasti (kažejo napačne ugotovitve). Tudi biopsija testisov je pogosto neprimerna.
Diagnostična merila
Diagnoza nodularnega periarteritisa temelji na zgodovini, značilnih simptomih in rezultatih laboratorijske diagnostike. Omeniti velja, da spremembe v laboratorijskih parametrih niso nespecifične, saj odražajo predvsem fazo aktivnosti patologije. Strokovnjaki, ki upoštevajo to, ločijo takšna diagnostična merila bolezni:
- Bolečine v mišicah (zlasti v spodnjih okončinah), splošna šibkost. Razpršena mialgija, ki ne vpliva na območje ledve in ramen.
- Bolečinski sindrom na območju testisov, ki ni povezan z nalezljivimi procesi ali travmatičnimi poškodbami.
- Neenakomerna živahnost na koži okončin in telesa v vrsti retikuliranih žic.
- Izguba teže več kot 4 kg, ki ni posledica diete ali drugih prehranskih sprememb.
- Polinevropatija ali mononevritis z vsemi nevrološkimi znaki.
- Povečanje diastoličnega krvnega tlaka nad 90 mmHg.
- Povečana sečnina v krvi (večja od 14,4 mmol/liter - 40 mg%) in kreatinin (večji od 133 μmol/liter - 1,5 mg%), ki ni povezana z dehidracijo ali oviranjem sečil.
- Prisotnost HBsAG ali z njimi povezana protitelesa v krvi (virusni hepatitis B).
- Vaskularne spremembe na arteriogramu v obliki anevrizme in okluzij visceralnih arterijskih žil, brez povezave z aterosklerotičnimi spremembami, fibromuskularnimi displastičnimi procesi in drugimi patologijami nevnetne narave.
- Zaznavanje granulocitnih in mononuklearnih celic infiltracije vaskularnih sten med morfološko diagnozo biomateriala, odvzetega iz arterijskih žil z majhnimi in srednjim kalibrom.
Potrditev vsaj treh meril omogoča diagnozo nodularnega periarteritisa.
Klasifikacija
Splošno sprejete klasifikacije nodularnega periarteritisa ni. Strokovnjaki ponavadi sistematizirajo bolezen v skladu z etiološkimi in patogenetskimi značilnostmi, histološkimi značilnostmi, akutnim potekom, klinično sliko. Velika večina zdravnikov uporablja morfološko klasifikacijo na podlagi kliničnih sprememb tkiva, na globini lokalizacije in kalibra poškodovanih žil.
Razlika je med temi kliničnimi vrstami bolezni:
- Klasična varianta (ledvično-visceralna, ledvično-polineurit)-za katero je značilna poškodba ledvic, centralni živčni sistem, pericerni živčni sistem, srce in prebavni trakt.
- Monoorgan-nodularna varianta je nizko izražena vrsta patologije, ki se kaže z visceropatijami.
- Dermato-trombangitska varianta je počasi progresivna oblika, ki jo spremlja povišanje krvnega tlaka, razvoj nevritisa in oslabljenega perifernega krvnega pretoka zaradi pojava nodularnih formacij vzdolž vaskularnega lumena.
- Pljučna (astmatična) varianta - ki se kaže s spremembami v pljučih, bronhialna astma.
Glede na mednarodno klasifikacijo ICD-10, nodularno vaskularno vnetje zasede razred M30 s to porazdelitvijo:
- M30.1 - Alergijski tip z vpletenostjo pljuč.
- M30.2 je mladoletni tip.
- M30.3 - spremembe v sluznici in ledvicah (Kawasakijev sindrom).
- M30.8 - Drugi pogoji.
Glede na naravo potek nodularnega periarteritisa so takšne oblike patologije razdeljene:
- Oblika strele je maligni proces, v katerem so prizadete ledvice, obstaja tromboza črevesnih žil, nekroza črevesnih zank. Prognoza je še posebej negativna, bolnik umre v enem letu od začetka bolezni.
- Hitra oblika ni zelo hitra, sicer pa ima veliko skupnega z obliko strele. Preživetje je slabo in bolniki pogosto umrejo zaradi nenadne rupture ledvične arterijske posode.
- Za ponavljajočo se obliko je značilna suspenzija bolezenskega procesa zaradi zdravljenja. Vendar se rast patologije nadaljuje, ko se odmerjanje zdravil zmanjša ali pod vplivom drugih provociranih dejavnikov - na primer glede na razvoj razvoja nalezljivega invnetnega procesa.
- Počasna oblika je najpogosteje trombangitska. Razširi se na periferne živce in vaskulaturo. Bolezen lahko postopoma povečuje svojo intenzivnost v ducatih in še več, pod pogojem, da ni resnih zapletov. Pacient postane invalid in zahteva stalno stalno zdravljenje.
- Benigna oblika velja za najmladnejšo varianto nodularnega periarteritisa. Bolezen teče osamljeno, glavne manifestacije najdemo le na koži, dolga obdobja remisije. Stopnja preživetja bolnikov je relativno visoka - pod pogojem, da je kompetentna in redna terapija.
Klinične smernice
Diagnozo periarteritis nodosa je treba utemeljiti z ustreznimi kliničnimi manifestacijami in laboratorijskimi ugotovitvami. Pozitivna biopsija je pomembna za potrditev bolezni. Potrebna je zgodnja diagnoza: za začetek je treba zagnati nujno agresivno zdravljenje, preden se patologija širi na vitalne organe.
Za klinične simptome nodularnega periarteritisa je značilen izrazit polimorfizem. Znaki bolezni z in brez prisotnosti HBV so podobni. Najbolj akutni razvoj je značilen za patologijo geneze zdravil.
Pri bolnikih s sumom na nodularni periarteritis se priporoča histologija, ki razkriva značilno sliko žariščnega nekrotizirajočega arteritisa s celično infiltracijo mešanega tipa v steni žile. Biopsija skeletnih mišic velja za najbolj informativno. Med biopsijo notranjih organov se tveganje za notranje krvavitev znatno poveča.
Za določitev terapevtske taktike bolnikov z nodularnim periarteritisom je treba deliti po stopnji resnosti patologije, pa tudi razlikovati ognjevzdržno vrsto tečaja bolezni, za katerega ni značilno obratno simptomatsko razvoj ali celo krepitev klinične aktivnosti kot odziv na izvedeno eno in pol mesece klasične patogenetske terapije.
Diferencialna diagnoza
Nodularni periarteritis se razlikuje predvsem z drugimi znanimi sistemskimi patologijami, ki vključujejo vezivno tkivo.
- Mikroskopski poliarteritis je oblika nekrotizirajočega vaskulitisa, v katerem so kapilarne žile, pa tudi venule in arteriole vplivale na tvorbo antineutrofilnih protiteles. Bolezen je značilna s pojavom glomerulonefritisa, poznejšega postopnega povišanja krvnega tlaka, hitro naraščajoče ledvične odpovedi, razvojem nekrotizirajočega alveolitisa in pljučne krvavitve.
- Wegenerjeva granulomatoza spremlja razvoj destruktivnih sprememb tkiv. Razjede se pojavljajo na sluznici nosne votline, nosni septum se perforira, pljučno tkivo se razgradi. Pogosto se odkrijejo protitelesa proti nevtrofil.
- Za revmatoidni vaskulitis je značilen videz trofičnih ulceroznih lezij na nogah, razvoj polinevropatije. Med diagnozo se stopnja skupnega sindroma nujno oceni (prisotnost erozivnega poliartritisa s kršitvijo konfiguracije sklepov) se odkrije revmatoidni faktor.
Poleg tega se v septični emboliji pojavljajo manifestacije kože, podobne periarteritis nodoza, levi atrijski miksom. Pred uporabo imunosupresivov za zdravljenje periarteris nodosa je pomembno izključiti septične razmere.
Pri bolnikih z lajmsko boleznijo najdemo skupino simptomov, kot so polinevropatija, vročina in poliartritis (drugo ime za boreliozo). Za izključitev bolezni je treba izslediti epidemiološko zgodovino. Trenutki, ki omogočajo sum na boreliozo, so naslednji:
- Ugriz;
- Obisk naravnih žariščnih območij v obdobju posebne aktivnosti klopov (pozno pomlad - zgodnja jesen).
Za postavitev diagnoze se opravi krvni test, ki preveri prisotnost protiteles do Borrelije.
Koga se lahko obrnete?
Zdravljenje Nodozni periarteritis
Zdravljenje bi moralo biti čim prej in dolgotrajno, s predpisovanjem individualiziranega terapevtskega režima, odvisno od resnosti kliničnih simptomov in stopnje nodularnega periarteritisa.
V akutnem obdobju je posteljni počitek obvezen, kar je še posebej pomembno, če so na spodnjih okončinah patološke žarišča nodularnega periarteritisa.
Pristop zdravljenja je vedno celovit, s priporočenim dodajanjem ciklofosfamida (2 mg/kg oralno na dan), kar je koristno za pospešitev pojava remisije in zmanjšanje pogostosti poslabšanj. Da bi se izognili nalezljivim zapletom, se ciklofosfamid uporablja le, če je prednizolon neučinkovit.
Na splošno je zdravljenje pogosto neučinkovito. Intenzivnost klinične slike je mogoče zmanjšati z zgodnjo dajanje prednizolona vsaj 60 mg/dan peroralno. Pri pediatričnih bolnikih je primeren normalen imunoglobulin za intravensko dajanje.
Kakovost zdravljenja se ocenjuje v prisotnosti pozitivne dinamike v kliničnem poteku, stabilizaciji laboratorijskih in imunoloških vrednosti ter zmanjšanju aktivnosti vnetnega odziva.
Priporočljivo je korekcija ali radikalno izločanje sočasnih patologij, ki lahko negativno vplivajo na potek nodularnega periarteritisa. Takšne patologije vključujejo žarišča kroničnega vnetja, diabetes mellitus, maternične fibroide, kronično obliko venske insuficience itd.
Zunanja obdelava erozij in razjed vključuje uporabo 1-2% raztopin barvil anilina, epitelizirajočih mazil (Solcoseryl), hormonskih mazil, encimskih sredstev (Iruscol, Chimopsin), uporabe dimeksida. Na vozlišča se nanese suha toplota.
Zdravila
Zdravila, ki so pokazala učinkovitost pri zdravljenju periarteris nodosa:
- Glukokortikoidi: prednizolon 1 mg/kg dvakrat na dan 2 meseca, 2 meseca, z nadaljnjim zmanjšanjem odmerka na 5-10 mg/dan zjutraj (iz dneva v dan) do izginotja kliničnih simptomov. Možni neželeni učinki: poslabšanje ali razvoj želodčnih in 12-periintestinalnih razjed, oslabitev imunosti, edema, osteoporoze, oslabljeno izločanje spolnih hormonov, katarakta, glavkoma.
- Imunosupresivi (če so glukokortikoidi neučinkoviti), citostatiki (azatioprin v aktivni fazi patologije pri 2-4 mg / kg na dan mesec dni, z nadaljnjim prehodom na vzdrževalno odmerjanje 50-100 mg / dan na dan in pol dni), ciklofosfAmid, ki je podaljšana, ciklofosfAmid, ki je v 2 do 2 mg, ciklofosfamid, ki je v 2 do 2 mg), ciklofosfamid, ki je v 2 do 2 mg), ciklofosfamida, ki je v podaljšanju posnetke, ki je na dan in pol), ciklofosfamid, ki je v 2 do 2 do 2 do pol tedne) ciklofosfamid, ki je v 2 do 2 do pol tedne), ciklofosfamida, ki je v 2 do 2 do pol tedne v odmerjanje. V primeru intenzivne rasti patološkega procesa tri dni 4 mg/kg na dan, nato - 2 mg/kg na dan teden dni, s postopnim zmanjšanjem odmerjanja tri mesece. Skupno trajanje terapije - vsaj eno leto. Možni neželeni učinki: zatiranje hematopoetskega sistema, zmanjšana odpornost na okužbe.
- Impulzna terapija v obliki metilprednizolona 1000 mg ali deksametazona 2 mg/kg na dan tri dni intravensko. Hkrati se prvi dan daje ciklofosfamid pri odmerku 10-15 mg/kg na dan.
Zahtevana je kombinirani režim zdravljenja z glukokortikoidi in citostatiko:
- Efektivna obdelava v obliki plazmafereze, limfocitofereze, imunosorpcije;
- Antikoagulantna terapija (heparin 5 tisoč enot 4-krat na dan, enoksiparin 20 mg dnevno subkutano, nadroparin 0,3 mg dnevno subkutano;
- Antiaggregantna terapija (pentoksifilin 200-600 mg dnevno peroralno ali 200-300 mg dnevno intravensko; dipiridamol 150-200 mg na dan; reopolik 400 mg intravenske kapljice, vsak drugi dan, v količini 10 infuzij; klopidogrel 75 mg na dan);
- Nesteroidna protivnetna zdravila-neselektivna zaviralca COX (diklofenak 50-150 mg na dan, ibuprofen 800-1200 mg na dan);
- Selektivni zaviralci COX-2 (meloksikam ali movalis 7,5-15 mg dnevno s hrano, nimesilidom ali Nimesilom 100 mg dvakrat na dan, celekoksib ali Celebrex 200 mg na dan);
- Aminoholinska sredstva (hidroksiklorokin 0,2 g na dan);
- Angioprotektorji (pamidin 0,25-0,75 mg trikrat na dan, ksantinol nikotinat 0,15 g trikrat na dan, mesec dni);
- Encimski pripravki (Wobencim 5 tablete trikrat na dan 21 dni, dlje - 3 tablete trikrat na dan dlje časa);
- Protivirusna in antibakterijska zdravila;
- Simptomatska zdravila (zdravila za normalizacijo krvnega tlaka, normalizacijo srčne aktivnosti itd.);
- Vazodilatatorji in blokatorji kalcijevih kanalov (npr. Corinthar).
Terapija s ciklofosfamidom se izvaja le, če obstajajo močne indikacije in kadar glukokortikosteroidna sredstva niso učinkovita. Možni neželeni učinki od jemanja zdravila: mielotoksični in hepatotoksični učinki, anemija, sterilni hemoragični cistitis, huda slabost in bruhanje, sekundarna okužba.
Terapijo z imunosupresivi bi morali spremljati mesečno spremljanje krvnih parametrov (splošno krvno število, število trombocitov, aktivnost serumskih jetrnih transaminaz, alkalna fosfataza in bilirubin).
Sistemski glukokortikosteroidi se odvzamejo (dajejo) pretežno zjutraj, z obveznim postopnim zmanjšanjem odmerjanja in povečanjem intervala vnosa (dajanje).
Fizioterapevtsko zdravljenje
Fizikalna terapija je kontraindicirana pri nodularnem periarteritisu.
Zeliščno zdravljenje
Kljub temu, da je nodularni periarteritis dokaj redka patologija, še vedno obstajajo ljudske metode zdravljenja te motnje. Vendar je treba možnost zdravljenja z zelišči nujno vnaprej dogovoriti z zdravnikom, saj je treba upoštevati resnost bolezni in verjetnost razvoja neželenih stranskih učinkov.
V zgodnji fazi nodularnega periarteritisa je lahko uporaba zeliščnih zdravil upravičena.
- Prehodite se skozi mlinček za meso tri srednje limone, 5 žlic. Klinček, zmešamo s 500 ml medu in nalijte 0,5 litra vodke. Vse je dobro pomešano, vlito v kozarec, zapremo pokrov in pošljete v hladilnik 14 dni. Nato se tinktura filtrira in začne jemati 1 žlico. Trikrat na dan, pol ure pred obroki.
- Pripravite zeliščno ekvivalentno mešanico pederja, Immortelle in Elecampane korenike. Vzemite 1 žlico. Iz mešanice nalijte kozarec vrele vode, vztrajajte pol ure. Vzemite 50 ml infuzije trikrat na dan pred obroki.
- Pripravite enakovredno mešanico posušenih vijoličnih cvetov, listov nasledstva in posušenih kavbrk. Nalijte 2 žlici. Mešanice 0,5 litra vrele vode vztrajajte, dokler ne ohladi. Med obroki vzemite 50 ml 4-krat na dan.
- Mešajte 1 žlico. Immortelle, Wormwood in Elecampane, nalijte 1 liter vrele vode, vztrajajte dve uri. Nato infuzijo filtriramo in jemljemo trikrat na dan za 100 ml.
Preprost in učinkovit način za krepitev žilnih sten v nodularnem periarteritisu je redno uživanje zelenega čaja. Vsak dan bi morali piti 3 skodelice pijače. Poleg tega lahko vzamete alkoholne tinkture vabe ali ginsenga, kar bo pomagalo, da se znebite neželenih manifestacij bolezni. Takšne tinkture lahko kupite v kateri koli lekarni.
Kirurško zdravljenje
Kirurško zdravljenje ni glavno zdravljenje periarteritis nodosa. Kirurgija je lahko indicirana le v kritičnih stenotskih razmerah, ki jih klinično povzroči regionalna ishemija ali v okluziji glavnih arterijskih kovčkov (Takayasujev arteritis). Druge indikacije za kirurgijo vključujejo:
- Obletni trombangiitis;
- Periferna gangrena in druge nepopravljive spremembe tkiva;
- Subfaringealna stenoza pri Wegenerjevi granulomatozi (mehanska dilatacija sapnika v kombinaciji z lokalno uporabo glukokortikosteroidov).
Nujna kirurgija je predpisana za trebušne zaplete: črevesne perforacije, peritonitis, črevesni infarkt itd.
Preprečevanje
Ni jasnega koncepta preprečevanja nodularnega periarteritisa, saj resnični vzroki bolezni niso podrobno znani. Vsekakor se je treba izogniti izpostavljenosti dejavnikom, ki lahko izzovejo razvoj patologije: izogibajte se hipotermiji, fizični in psiho-čustveni nadgradnji, vodijo zdrav življenjski slog, jejte pravilno, se zaščitite pred bakterijskimi in virusnimi okužbami.
Če se pojavijo prvi sumljivi znaki bolezni, je treba čim prej obiskati zdravnika: v tem primeru se povečajo možnosti za diagnosticiranje in zdravljenje nodularnega periarterisa v začetni fazi njegovega razvoja.
Preprečevanje poslabšanja bolezni pri bolnikih z remisijo nodularnega periarteritisa se zmanjša na redno dispanzno opazovanje, sistematično podporo in krepitev zdravljenja, odpravo alergenov, izogibanje samozdravljenju in nenadzorovanim zdravilom. Bolnikov z vaskulitisom ali nodularnim periarteritisom ne smemo dajati nobenega seruma, cepljenja.
Napoved
Če se nodularni periarteritis ne zdravi, bo v petih letih umrlo 95 od sto bolnikov. Hkrati se v prvih 90 dneh bolezni pojavi velika večina smrti bolnikov. To se lahko zgodi, če je patologija napačno ali nepravočasno diagnosticirana.
Glavni vzroki smrtonosnih rezultatov pri nodularnem periarteritisu so obsežno vaskularno vnetje, pristop na nalezljive patologije, srčni infarkt, možganska kap. [12]
Pravočasno dajanje glukokortikoidov poveča petletno stopnjo preživetja za več kot polovico. Kombinacija glukokortikosteroidov s citostatiki ima še boljši učinek. Če se doseže popolno izginotje simptomov bolezni, se verjetnost njegovega poslabšanja oceni na približno 56-58%. Neugoden dejavnik prognoze velja za lezijo hrbteničnih struktur in možganov. [13]
Gensko odločen nodularni periarteritis v otroštvu je popolnoma ozdravljen v približno vsakem drugem primeru. Pri 30% otrok je bolezen zaznamovala vztrajno izginotje simptomov v ozadju stalne podpore z zdravili. Smrtonosnost v zgodnji starosti je 4%: smrt je posledica poškodb možganskih struktur, lobanjskih živcev. [14]
Tudi z ugodnim izidom nodularni periarteritis zahteva redni revmatološki nadzor. [15] Da bi se izognil recidivi, mora bolnik biti pozoren na nalezljive bolezni, nenadne temperaturne spremembe, vse različice samozdravljenja. V nekaterih primerih lahko recidive izzovemo z nosečnostjo ali splavom.

