Medicinski strokovnjak članka
Nove publikacije
Človeški papilomavirus: struktura, življenjski cikel, prenos, preprečevanje
Zadnji pregled: 04.07.2025

Vsa vsebina iLive je pregledana ali preverjena, da se zagotovi čim večja dejanska natančnost.
Imamo stroge smernice za pridobivanje virov in samo povezave do uglednih medijskih strani, akademskih raziskovalnih institucij in, kadar je to mogoče, medicinsko pregledanih študij. Upoštevajte, da so številke v oklepajih ([1], [2] itd.) Povezave, ki jih je mogoče klikniti na te študije.
Če menite, da je katera koli naša vsebina netočna, zastarela ali drugače vprašljiva, jo izberite in pritisnite Ctrl + Enter.
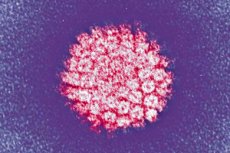
Ena najpogostejših okužb je humani papiloma virus. Oglejmo si njegove glavne vrste, tveganje za onkogenost, simptome, diagnostične in terapevtske metode.
HPV je zelo specifična okužba v odnosu do človeškega telesa iz družine Papovaviridea, torej papovirusov podskupine A. Vsak šesti človek na planetu je njen nosilec. Majhen termostabilen patogen dobro preživi v zunanjem okolju in je odporen na toplotno obdelavo. Ima visoko sposobnost okužbe večplastnega epitelija: kože, sluznic, valjastega epitelija pljuč, prostate in cervikalnega kanala.
Danes medicina pozna več kot 120 serotipov virusa, od katerih jih 35 prizadene kožo in sluznice. Nekateri serotipi so onkogeni, torej so sposobni povzročiti rakavo degeneracijo prizadetih tkiv.
- Nizka onkogenost – 6, 11, 42, 43, 44, 73.
- Visoka onkogenost – 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 66, 68.
Ko virus enkrat vstopi v človeško telo, se širi po krvnem obtoku, prodre v DNK celice in moti njeno normalno delovanje. Okužena celica se začne aktivno deliti in rasti, zaradi česar se na prizadetem območju pojavijo značilne izrastki.
Po medicinski statistiki se okužba s HPV najpogosteje prenaša med spolnim odnosom. Samo v zadnjih 7–10 letih se je število okuženih povečalo za več kot 10-krat. Bolezen zahteva celovito diagnostiko in zdravljenje.
Struktura človeški papiloma virus
HPV ima majhne virione brez membranske lupine, s premerom največ 30 nm. To pomeni, da je njegova velikost 5-krat manjša od virusa gripe in HIV, ki imata membransko lupino. Genetski material papiloma virusa je DNK, ki ima približno 8000 baznih parov in številne beljakovinske spojine. Genom je dvoverižna molekula, polna histomov, torej celičnih beljakovin, ki sodelujejo pri zbijanju DNK v jedru.
Virusni geni kodirajo več vrst beljakovin, od katerih vsaka v svojem življenjskem ciklu opravlja specifične funkcije. Ločimo zgodnje beljakovine (E), ki so odgovorne za regulatorne funkcije in proliferacijo okuženih celic, in pozne beljakovine (L), ki opravljajo strukturne funkcije.
Za strukturo virusa so odgovorne naslednje vrste beljakovin:
- E1-E8 – sodelujejo pri replikaciji DNK, sintetizirajo se takoj po okužbi. Kažejo se z zrnatostjo kože, v kateri se kopičijo.
- L1-L2 – tvorita strukturo virusa. Odgovorni so za nastanek zunanje lupine (kapside), ki prodre v roženo plast povrhnjice.
Posebej nevarne so beljakovinske strukture, ki sodelujejo pri onkogenezi:
- E6 – onemogoči tumorski supresor p53 zdravih celic, kar povzroči prekomerno proliferacijo celičnih struktur. E6 vodi do močnega zmanjšanja p53 in degenerativnih procesov.
- E7 – veže Rb, to je onkosupresor, odgovoren za upočasnitev encimskih reakcij nenadzorovane delitve celic.
E6 in E7 vodita do nenadzorovane rasti celic, kar povzroča nastanek tumorjev. Hkrati protein E2 ustavi ta patološki proces, vendar se ta sposobnost izgubi takoj po tem, ko genom okuži človeško celico.
Zaradi kompleksne strukture je HPV v laboratoriju težko gojiti. To je zato, ker se virusni delci tvorijo le v živih organizmih ali kompleksnih organotipskih kulturah, ki so podobne človeškim celicam.
Življenjski cikel človeški papiloma virus
Infekcijski proces in življenjski cikel humanega papiloma virusa temeljita na samoreprodukciji infekcijskih virionov. V normalnem poteku patološkega procesa obstaja tesna povezava med replikacijskim ciklom virusne DNK in življenjskim ciklom okužene celice človeškega telesa. Papiloma virus moti replikacijo celične DNK in s tem vzpostavi program za razmnoževanje lastnih okuženih celic s povečano infekcijsko aktivnostjo.
V procesu zaviranja replikacije obstaja velika verjetnost spremembe okužbenega cikla in njene transformacije v maligni tumor. Če je življenjski cikel moten ali prekinjen, potem proizvodnja infekcijskih virionov postane nemogoča.
V okuženi celici se HPV pojavlja v dveh oblikah:
- Episomski – nahaja se zunaj kromosomov okužene celice, ima nizko tveganje za onkogenost.
- Integrirana – virusna DNK je vgrajena v celični kromosom. Ta oblika je maligna.
Glede na znotrajcelično obliko okužbe so možne naslednje različice infekcijskega procesa:
- Latentni (skriti) potek – HPV se pojavlja v epizomalni obliki, vendar ne povzroča patoloških sprememb in nima kliničnih manifestacij.
- Papilomi so okužba v epizomalni obliki. Število celic v bazalni plasti se poveča, kar vodi do pojava kožnih izrastkov različnih lokalizacij.
- Displazija – virioni so v episomalni in integrirani obliki.
- Karcinom – virus je v integrirani obliki. Pojavijo se atipične celice, kar kaže na razvoj malignih procesov v telesu.
Inkubacijska doba od okužbe do pojava prvih simptomov lahko traja od pol meseca do nekaj let. V tem primeru se lahko v telesu hkrati razvije več genotipov. V nekaterih primerih pride do samozdravljenja v 6-12 mesecih po okužbi, tj. do kršitve replikacije virusne DNK.
Kako se prenaša humani papiloma virus?
HPV se prenaša z bolne osebe na zdravo. Okužba se pojavi s tesnim stikom v gospodinjstvu, med spolnim odnosom ali med porodom z matere na otroka.
Obstajajo naslednji načini vdora okužbe v telo:
- Stik z okuženo kožo ali sluznicami.
- Uporaba osebnih predmetov okužene osebe.
- Nošenje pacientovih čevljev ali oblačil.
- Obisk savn, bazenov in drugih javnih prostorov z visoko vlažnostjo.
Po medicinski statistiki je najpogostejši način prenosa HPV nezaščiten spolni odnos. Okužba se pojavi ne glede na vrsto stika (vaginalni, oralni, analni). Virus vstopi v telo skozi mikropoškodbe sluznice in povrhnjice. Če se v ustni votlini pojavijo izrastki, lahko to kaže na okužbo med poljubom ali oralnim seksom. Moški pogosteje okužijo ženske. Okužba je možna le ob prisotnosti papiloma in bradavic na genitalijah.
Pri okužbi z matere na otroka se papilomatoza prenaša med porodom ali ko otrok prehaja skozi porodni kanal. Dojenček lahko na notranji površini grla in žrela razvije anogenitalne bradavicam podobne izrastke in kondilome, kar otežuje dihanje. Okužba se lahko pojavi tudi med dojenjem. Gospodinjski načini prenosa virusa so izjemno redki. To je posledica dejstva, da okužba v okolju ne obstaja dolgo.
Ker humani papiloma virus ni zelo nalezljiv, se okužba pojavi pod vplivom določenih dejavnikov:
- Zmanjšana obramba imunskega sistema.
- Kršitev pregradnih funkcij povrhnjice ali sluznice.
- Motnje črevesne ali vaginalne mikroflore.
- SPB (papilomatoza je sekundarna okužba).
- Poslabšanje kroničnih bolezni.
- Pogost stres ali škodljivi delovni pogoji.
- Neupoštevanje pravil osebne higiene.
- Uporaba zdravil, ki zavirajo imunski sistem.
Med življenjem se lahko oseba okuži z več genotipi okužbe hkrati. Delovanje zgoraj navedenih dejavnikov vodi do aktivacije okužbe. Okužene celice se začnejo aktivno množiti, kar povzroča kožne izrastke različnih oblik in lokalizacij.
 [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ]
[ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ]
Imunost
Danes je papilomatoza ena najpogostejših bolezni. Ljudje z močnim imunskim sistemom so lahko dolgo časa nosilci virusa, ne da bi se tega sploh zavedali.
Imunski sistem deluje kot dejavnik pri zaščiti telesa pred patogenimi mikroorganizmi. Pravočasen imunski odziv vodi do uničenja patogena, ki nima časa za okužbo bazalnih celic epitelija.
Obstaja več dejavnikov, ki oslabijo imunski sistem in prispevajo k okužbi in aktivaciji virusa:
- Pogoste respiratorne virusne okužbe in infekcijske ter vnetne lezije telesa.
- Intenzivna telesna aktivnost.
- Psiho-čustveni stres in preobremenitev.
- Hipotermija.
- Zloraba alkohola, kajenje in druge slabe navade.
Zmanjšana imunost zagotavlja aktivno rast papilomatoznih neoplazem. Da bi to preprečili, je priporočljivo jemati imunomodulatorje in vitamine, ki spodbujajo hitro okrevanje in izločanje virusa iz telesa.
Preprečevanje človeški papiloma virus
Veliko lažje in pomembneje je preprečiti katero koli bolezen kot jo zdraviti. Preprečevanje okužbe s humanim papiloma virusom temelji na zdravem načinu življenja in krepitvi imunskega sistema. Prav imunski sistem igra odločilno vlogo pri nastanku okužbe s HPV. Ko je obramba telesa oslabljena, ta oslabi, kar ustvari ugodno ozadje za infekcijske lezije.
Preprečevanje papilomatoze in drugih bolezni se nanaša na ta preprosta pravila:
- Zdrav življenjski slog.
- Odsotnost slabih navad.
- Pravilna uravnotežena prehrana.
- Zaščiten spolni odnos in reden partner.
- Odsotnost stresa in drugih čustvenih pretresov.
- Pravočasno zdravljenje kakršnih koli bolezni.
- Cepljenje.
- Redni preventivni pregledi pri zdravniku.
Zgornja priporočila se nanašajo na prvo raven preventive. Obstajajo posebna cepiva za preprečevanje okužbe s HPV z visokim rakotvornim tveganjem. Vsebujejo virusne beljakovine-antigene, pod vplivom katerih telo proizvaja specifična protitelesa, ki pomagajo uničiti okužbo, ko se pojavi.
Obstajajo tudi sekundarni preventivni ukrepi, ki vključujejo: vizualni in citološki pregled za odkrivanje virusa in spremljanje dinamike njegovega razvoja. Če so rezultati teh testov pozitivni, se pacientu predpiše celovit sklop diagnostičnih testov. Praviloma so to PCR, biopsija, kolposkopija in številne druge metode.
Terciarna preventiva se izvaja v primeru okužbe z virusom HPV z visokim onkogenim tveganjem. Bolnik mora tri leta po okužbi vsakih šest mesecev opraviti citološki test. Če so rezultati negativni, se test opravi enkrat letno do konca bolnikovega življenja.
Cepljenje proti humanemu papiloma virusu
Ena od metod preprečevanja papilomatoze je cepljenje. Cepljenje proti virusu papiloma se uporablja za preprečevanje okužbe s HPV z visokim rakotvornim tveganjem – to sta tipa 16 in 18. Cepljenje je priporočljivo opraviti pred prvimi spolnimi stiki, torej v adolescenci od 16. do 23. leta starosti.
Upoštevati je treba, da če je virus že prisoten v telesu, je učinek injekcije ničen. Toda mnogi znanstveniki menijo, da dajanje cepiva že okuženim bolnikom ublaži potek virusa in pospeši proces okrevanja.
Cepljenje vključuje cepljenje z enim od naslednjih zdravil:
- Cervarix
Adsorbirano rekombinantno cepivo za preprečevanje bolezni, ki jih povzroča humani papiloma virus. Vsebuje mešanico virusu podobnih delcev sevov 16 in 18. Učinkovitost zdravila temelji na njegovem adjuvantnem sistemu. Zagotavlja navzkrižno zaščito telesa pred kakršnimi koli manifestacijami HPV, ki jih je mogoče citološko odkriti.
Pri popolnem cepljenju po posebnem urniku zdravilo spodbuja nastanek specifičnih protiteles proti virusu v telesu. Imunoglobulini so odkriti pri 100 % bolnikov, ki so bili cepljeni.
- Indikacije za uporabo: preprečevanje raka materničnega vratu pri bolnicah, starih od 10 do 25 let, preprečevanje akutnih in kroničnih okužb, povezanih s humanim papiloma virusom, ter celičnih patologij, vključno z razvojem ploščatih atipičnih celic neznane etiologije, cervikalne intraepitelne neoplazije in predrakavih stanj pri bolnicah, starih od 10 do 25 let.
- Način uporabe: cepivo se aplicira v predel deltoidne mišice. Intravenska in intradermalna uporaba sta kontraindicirani. Pred cepljenjem je treba pripravek organoleptično preizkusiti in ga dobro pretresti, da dobimo neprozorno belo suspenzijo. Zdravilo se daje v treh fazah z enim odmerkom 0,5 ml. Za primarno cepljenje je shema 0-1-6 mesecev.
- Neželeni učinki: bolečina na mestu injiciranja, povečana utrujenost, omotica, prebavne in mišično-skeletne motnje, kožne alergijske reakcije. Obstaja tudi tveganje za anafilaktične reakcije.
- Kontraindikacije: preobčutljivost na sestavine cepiva, akutna hipertermija, ponovitve kroničnih bolezni. Cepljenje je treba izvajati s posebno previdnostjo v primeru trombocitopenije in motenj sistema strjevanja krvi. Cepivo ni primerno za zdravljenje obstoječih lezij, ki jih povzročata HPV tipa 16 in 18. Injekcije cepiva Cervarix se med nosečnostjo in dojenjem ne izvajajo. Primerov prevelikega odmerjanja niso zabeležili.
Cepivo je na voljo v brizgi za enkratni odmerek. Zdravilo je treba shranjevati v hladilniku tri leta od datuma izdelave.
- Gardasil in Gardasil 9
Zdravilo Gardasil je antigenski niz papilomavirusov tipov 6, 11, 16 in 18. Pomaga aktivirati imunski sistem, da tvori protivirusna protitelesa in zagotavlja imunološko zaščito telesa. Gardasil®9 je 9-valentno rekombinantno cepivo proti humanemu papilomavirusu. Aktivno je proti naslednjim sevom okužbe: 6, 11, 16, 18, 31, 33, 45, 52, 58. Obe cepivi zagotavljata navzkrižno zaščito proti genotipom, ki jih zdravilo ne vsebuje: 31, 33, 35, 39, 45, 51, 52, 56, 58 in 59.
- Indikacije za uporabo: preprečevanje okužbe s humanim papiloma virusom, preprečevanje rakavih in predrakavih stanj materničnega vratu, vulve, anusa, penisa. Priporočljivo za cepljenje bolnikov, starih od 9 do 45 let.
- Navodila za uporabo: stekleničko z raztopino pretresite in preverite morebitne tujke. Raztopino potegnite v brizgo in jo injicirajte intramuskularno v delto rame ali anterolateralni del stegna. Po posegu mora biti bolnik 30 minut pod zdravniškim nadzorom. Injekcije se dajejo po posebej razvitih shemah. Standardna shema 0-2-6 mesecev, pospešena 0-1-4 mesece.
- Neželeni učinki: srbenje, oteklina in bolečina na mestu injiciranja, glavoboli, vročina, omedlevica, anafilaksa, vnetni procesi v medeničnih organih, trombembolija, urtikarija, gastroenteritis itd. V primeru prevelikega odmerjanja se resnost zgoraj omenjenih reakcij poveča.
- Kontraindikacije: intoleranca na aktivne sestavine, motnje strjevanja krvi, nosečnost in dojenje, zdravljenje z antikoagulanti.
Cepiva Gardasil in Gardasil 9 sta na voljo v obliki suspenzije v vialah z odmerkom 0,5 ml.
Zgornja cepiva so certificirana in so prestala vse potrebne preglede. Cepljenje se izvaja ambulantno v skladu s pravili asepse in antisepse.
 [ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ]
[ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ]
Uporaba kondoma za preprečevanje HPV
Glavna pot prenosa HPV je nezaščiten spolni odnos z okuženo osebo. Klinične študije so pokazale, da je uporaba kondoma za preprečevanje papiloma virusa zelo učinkovita. Pri tej metodi kontracepcije se okužba pojavi v približno 30 % primerov. Tveganje za okužbo med spolnim odnosom brez uporabe kondoma je 90 %. Prenos HPV prek kondoma se pogosteje pojavi po analnem seksu, ne pa po vaginalnem seksu.
Upoštevati je treba tudi, da so patogeni mikroorganizmi prisotni v vseh bioloških tekočinah človeškega telesa: slini, sluzi itd. Če ima torej eden od partnerjev na sluznici ustne votline izrastke, značilne za bolezen, je okužba možna ne le med oralnim seksom, temveč tudi med poljubljanjem.
Kar zadeva spolne odnose med zdravljenjem papilomatoze, so intimni odnosi možni po destruktivnih metodah sanacije papiloma, kondilomov ali bradavic in po protivirusnem zdravljenju za zatiranje aktivnosti okužbe. V tem primeru naj bi bili spolni odnosi možni le z uporabo pregradne kontracepcije, da se preprečijo ponovni recidivi ali okužba partnerja.
Napoved
Humani papilomavirus je ena najpogostejših bolezni z latentnim potekom. Prognoza te patologije pri okužbi s sevi z nizko in srednjo onkogenostjo je ugodna. Če je prišlo do okužbe s HPV tretje skupine (visoka kancerogenost), je izid bolezni odvisen od njene zgodnje diagnoze in zdravljenja.

