Medicinski strokovnjak članka
Nove publikacije
Malarija
Zadnji pregled: 04.07.2025

Vsa vsebina iLive je pregledana ali preverjena, da se zagotovi čim večja dejanska natančnost.
Imamo stroge smernice za pridobivanje virov in samo povezave do uglednih medijskih strani, akademskih raziskovalnih institucij in, kadar je to mogoče, medicinsko pregledanih študij. Upoštevajte, da so številke v oklepajih ([1], [2] itd.) Povezave, ki jih je mogoče klikniti na te študije.
Če menite, da je katera koli naša vsebina netočna, zastarela ali drugače vprašljiva, jo izberite in pritisnite Ctrl + Enter.
Malarija (angleško malaria; francosko paludisme) je akutna antroponozna prenosljiva protozojska bolezen s prenosljivim mehanizmom okužbe, za katero so značilni izraziti simptomi zastrupitve, cikličen potek z izmeničnimi napadi vročine in obdobji apireksije, povečana vranica in jetra, razvoj hemolitične anemije s progradnim potekom ter ponovitve bolezni.
Epidemiologija
Vir povzročitelja okužbe je bolna oseba ali parazitonoša, katerega kri vsebuje gametocite. Malarija je prenosljiva okužba, ki se prenaša s pikom komarja. Gametociti P. vivax, P. ovale in P. malariae se nahajajo v krvi v prvih dneh bolezni; njihovo število se poveča po več ciklih eritrocitne shizogonije. Okužena s P. falciparum oseba postane vir okužbe 10–12 dni po začetku parazitemije in lahko to ostane 2 meseca ali več.
Pri malariji so možni različni mehanizmi prenosa okužbe:
Mehanizem prenosa (komarjev ugriz)
Ta mehanizem je glavni, ki zagotavlja obstoj plazmodija kot biološke vrste. Vir okužbe je oseba (bolna z malarijo ali prenašalka parazita), v krvi katere so zreli gametociti (moške in ženske reproduktivne celice parazita). Prenašalci malarije so le samice komarjev iz rodu Anopheles.
V komarjevem želodcu, kamor moški in ženski gametociti znotraj eritrocitov vstopijo skupaj s krvjo, pride do njihovega nadaljnjega zorenja (po lizi eritrocitov), fuzije in večkratne delitve z nastankom sporozoitov, ki se kopičijo v komarjevih slinastih žlezah. Nespolne oblike parazita (trofozoiti, šizonti), ki vstopijo v komarjev želodec, umrejo.
Tako se v človeškem telesu pojavi nespolna pot razvoja parazita (shizogonija) z nastankom in kopičenjem gametocitov, v telesu komarja pa spolna pot (sporogonija), zlitje moških in ženskih gametocitov z njihovim nadaljnjim razvojem in nastankom sporozoitov.
 [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]
[ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]
Vertikalni prenosni mehanizem
Vertikalni mehanizem prenosa (z matere na plod) ali z matere na novorojenčka (med porodom - parenteralni mehanizem). Pri vertikalnem prenosu se plod redko okuži skozi posteljico. Pogosteje do okužbe pride med porodom, ko določena količina materine krvi vstopi v krvni obtok novorojenčka, v eritrocitih katerega so nespolne oblike parazita.
Parenteralni mehanizem prenosa
Parenteralni mehanizem okužbe vodi do razvoja tako imenovane shizontne malarije. Pojavi se med transfuzijami krvi ali redkeje med kršitvami asepse med injekcijami (na primer med odvisniki od drog, ki uporabljajo isto brizgo). V primeru okužbe med transfuzijo krvi je vir okužbe darovalec-parazit, pogosto s sublatentno parazitemijo (število parazitov je manjše od pet v enem μl krvi). Zato je v regijah sveta, endemičnih za malarijo, treba poleg parazitoloških metod (odkrivanje parazita v debelih kapljicah in krvnih razmazih) uporabiti tudi serološke (imunološke) metode laboratorijske diagnostike malarije (RNIF, ELISA itd.) za nadzor darovalčeve krvi. Glede na to, da se pri parenteralni okužbi običajno vnese le nekaj parazitov (zlasti pri injekcijah), se inkubacijska doba lahko podaljša na 3 mesece (pri masivni okužbi je inkubacijska doba, nasprotno, lahko zelo kratka - nekaj dni), kar je pomembno vedeti pri diagnosticiranju malarije pri bolnikih, ki so bili operirani, in odvisnikih od drog.
Pogoji za širjenje malarije
Za širjenje malarije v določeni regiji (državi, ozemlju, območju) so potrebni naslednji pogoji:
- Vir okužbe (bolnik z malarijo ali nosilec parazitov).
- Prisotnost učinkovitega prenašalca (komarji rodu Anopheles). Dovzetnost za malarijska parazita je glavna lastnost določene vrste komarjev rodu Anopheles. Število komarjev rodu Anopheles med populacijami drugih vrst ni tako veliko kot pri komarjih, ki niso malarija, in le redko resno motijo svoje pike. Vendar pa lahko tudi majhne vrste v drugih ugodnih okoliščinah (bližina leglišč komarjev človeškim bivališčem) igrajo precej resno vlogo. Več kot 70 vrst komarjev rodu Anopheles (od več kot 200 znanih vrst) lahko služi kot učinkoviti prenašalci malarije.
- Ugodne podnebne razmere: povprečna dnevna temperatura zraka nad 16 °C in prisotnost razmnoževališč za komarje: vodna telesa, vodni rezervoarji, namakalni objekti itd. Najnižja povprečna dnevna temperatura zraka, potrebna za razvoj v telesu komarja Pl. vivax, je 16 °C, za Pl. falciparum - 18 °C, pri nižji temperaturi sporogonija ne pride. Trajanje sporogonije je krajše, višja kot je temperatura (do določene ravni, saj je povprečna dnevna temperatura 30 °C in več neugodna za sporogonijo). Pri optimalni povprečni dnevni temperaturi (25-26 °C) sporogonija pri Pl. vivax traja 8-9 dni, pri Pl. falciparum pa 10-11 dni.
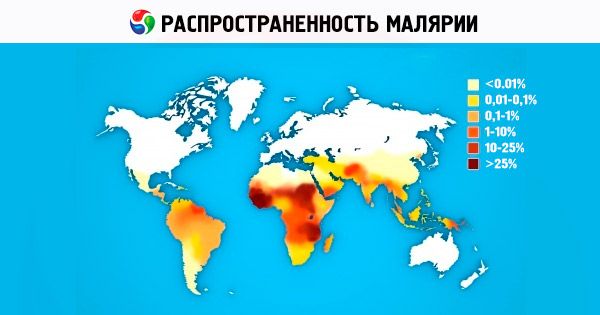
Celotno območje razširjenosti malarije na zemeljski obli (med 45° S in 40° J do 64° S in 45° J v različnih letih) zaseda malarija vivax. Območja malarije falciparum in malariae malariae so nekoliko manjša zaradi višje temperature, potrebne za učinkovito sporogonijo; območje malarije ovale se nahaja v dveh regijah, ki med seboj teritorialno nista povezani: tropska Afrika in države zahodnega dela Tihega oceana (Indonezija, Vietnam, Filipini, Nova Gvineja itd.). V gorskih državah se lahko žarišča malarije oblikujejo na nadmorski višini do 1000 m v zmernem podnebnem pasu in do 1500–2500 m v subtropskem in tropskem pasu, pri čemer se žarišča samo malarije vivax pojavljajo na visokih nadmorskih višinah (1000–1500 m in več).
Za malarijo je značilna izrazita sezonskost. V zmernem in subtropskem podnebju je sezona malarije razdeljena na obdobja učinkovite okužbe s komarji, prenosa okužbe in množičnih manifestacij bolezni. Začetek obdobja učinkovite okužbe s komarji (ob prisotnosti vira okužbe - bolnikov, prenašalcev parazitov) sovpada s trenutkom stabilnega dviga povprečne dnevne temperature na 16 °C. Začetek obdobja prenosa je povezan z dokončanjem sporogonije v telesu komarja, ki je odvisna od specifičnih povprečnih dnevnih temperatur v danem letu. V Moskovski regiji lahko obdobje prenosa malarije vivax doseže 1,5-2 meseca ali več, do prvih jesenskih zmrzali. Meje obdobja množičnih manifestacij so manj definirane. V žariščih, kjer se prenaša le tridnevna malarija, se lahko množična obolevnost začne že dolgo pred začetkom obdobja prenosa. Opazovani primeri so primarne manifestacije malarije vivax z dolgo inkubacijsko dobo (3-10 mesecev) zaradi okužbe v prejšnji sezoni in ohranitve hipnozoitov v jetrih (brez primarnih manifestacij s kratko inkubacijsko dobo), pa tudi oddaljeni eksoeritrocitni recidivi (po seriji napadov malarije s kratko inkubacijsko dobo v prejšnji sezoni, brez ustreznega protirecidivnega zdravljenja).
Dovzetnost za malarijo je univerzalna. Izid okužbe po vstopu patogena v krvni obtok in klinični potek bolezni sta odvisna od individualnega imunološkega statusa, aktivnosti nespecifičnih prirojenih faktorjev odpornosti, intenzivnosti imunosti po okužbi, pri novorojenčkih pa od ravni specifičnih protiteles razreda G, prejetih od matere. Izjema so avtohtoni prebivalci Zahodne Afrike in Nove Gvineje, ki so večinoma imuni na okužbo z Pl. vivax, kar je povezano z genetsko določeno odsotnostjo eritrocitnih izoantigenov skupine Duffy, ki delujejo kot receptorji za merozoite Pl. vivax. V tej regiji so primeri okužbe z malarijo vivax bistveno manj pogosti kot v drugih regijah tropske Afrike.
Ljudje, ki so nosilci nenormalnega hemoglobina (talasemija, srpastocelična anemija, hemoglobin E, C itd.), z nepravilnostmi v strukturi eritrocitnega citoskeleta (dedna sferocitoza, jugovzhodna ovalocitoza, dedna eliptocitoza) ali imajo pomanjkanje encima glukoza-6-fosfat dehidrogenaze eritrocitov, imajo relativno odpornost na okužbo z vsemi vrstami plazmodij. V primeru okužbe z malarijo so bolni blago, število parazitov v krvi ostaja na relativno nizki ravni, primeri maligne progresije (možganska malarija - falciparum) pa so praktično odsotni. Po drugi strani pa so ljudje s pomanjkanjem glukoza-6-fosfat dehidrogenaze izpostavljeni tveganju za razvoj akutne hemolize pri uporabi številnih antimalaričnih zdravil (primakin, kinin itd.). Mehanizmi naravne odpornosti na različne vrste malarije so še vedno v veliki meri nejasni in se še naprej preučujejo.
Novorojenčki so tudi določno odporni na okužbo z vsemi oblikami malarije. To je posledica:
- prisotnost pasivne imunosti zaradi protiteles razreda G, ki jih novorojenček prejme od hiperimune matere (na območjih z visoko incidenco malarije);
- ohranjanje specifične imunosti po rojstvu zaradi protiteles razreda A, ki jih novorojenček prejme z materinim mlekom;
- prisotnost fetalnega hemoglobina pri novorojenčku, ki je malo uporaben za hranjenje malarijskega parazita.
Po prvih treh do šestih mesecih življenja imajo novorojenčki znatno povečano tveganje za razvoj hudih, malignih oblik malarije falciparum (sprememba rdečih krvničk, ki vsebujejo fetalni hemoglobin, v rdeče krvničke, ki vsebujejo normalen hemoglobin; prehod na mešano hranjenje - vnos para-aminobenzojske kisline, potrebne za razvoj parazita, ki je v materinem mleku ni).
 [ 10 ], [ 11 ], [ 12 ], [ 13 ]
[ 10 ], [ 11 ], [ 12 ], [ 13 ]
Imunost pri malariji
Imunost proti malariji je nesterilna, vrstno in sevno specifična, nestabilna in kratkotrajna. Za vzdrževanje zaščitne ravni protiteles je potrebna stalna antigenska stimulacija v obliki ponavljajočih se okužb z malarijo. Imunost proti Pl. malariae in Pl. vivax se vzpostavi prej in vzdržuje dlje kot proti Pl. falciparum. Protimalarijska imunost vključuje celične in humoralne odzive. Imunski procesi, ki spodbujajo sintezo protiteles, se začnejo s fagocitozo malarijskih parazitov s strani makrofagov. To se kaže v hiperplaziji histiofagocitnega sistema vranice, jeter in kostnega mozga.
Razširjenost malarije
Od štirih vrst povzročiteljev malarije pri ljudeh je P. vivax najpogostejši na svetu. V subtropih in tropih v genskem skladu populacije P. vivax prevladujejo sporozoiti. Bolezen povzročijo po kratki inkubaciji (10–21 dni). Na afriški celini se P. vivax nenehno pojavlja v državah vzhodne Afrike med Arabci, Indijci, Etiopijci in Evropejci. V državah zahodne Afrike, ki jo naseljujejo predvsem predstavniki negroidne rase, P. vivaxa ne najdemo, kar je razloženo z genetsko določeno prirojeno imunostjo afriških črncev na P. vivax [eritrociti nimajo receptorja za merozoite P. vivax – Duffyjeve izoantigene (Fy d ali Fy b )]. Razširjenost P. ovale je majhna in je sestavljena iz dveh delov. Glavni, afriški del zaseda tropsko Afriko od Gambije na severu do Konga na jugu celine. Drugi del razširjanja so države zahodnega Tihega oceana in jugovzhodne Azije. Geografsko območje tropske malarije sega od 40° severne zemljepisne širine do 20° južne zemljepisne širine. P. falciparum povzroča do 50 % primerov malarije na svetu. Štiridnevna malarija se trenutno pojavlja v Afriki, nekaterih območjih Srednje in Južne Amerike ter na Karibih in v jugovzhodni Aziji.
Večina ljudi je dovzetnih za malarijo. Izjema je avtohtono prebivalstvo zahodne Afrike. Hiperendemična območja tropske Afrike, kjer prevladuje P. falciparum, so značilna po relativno stabilni imunski strukturi avtohtonega prebivalstva:
- Otroci, mlajši od 6 mesecev, ne zbolijo zaradi pasivne imunosti, ki jo prejmejo od matere:
- Večina otrok, starih od 6 do 24 mesecev, je okuženih s P. falciparum; pasivna imunost je zbledela, aktivna imunost pa se še ni razvila; ta skupina ima najvišjo umrljivost zaradi malarije:
- Pri otrocih, starejših od 2 let, se P. falciparum odkrije manj pogosto, potek malarije se zaradi pridobljene imunosti ublaži, intenzivnost parazitemije pa se s starostjo zmanjšuje:
- Pri odraslih se P. falciparum redko odkrije zaradi visoke imunske napetosti; ob okužbi ni kliničnih manifestacij.
Tropsko malarijo zlahka prenašajo tudi nosilci nenormalnega hemoglobina S (srpastocelična anemija) in ljudje z nekaterimi drugimi genetsko določenimi nepravilnostmi hemoglobina in encimov rdečih krvničk (pomanjkanje G-6-PDH).
Zgodovina raziskav malarije
Preučevanje malarije (ene najstarejših človeških bolezni) je neločljivo povezano z zgodovino človeške civilizacije. Domneva se, da se je malarija na Zemlji (iz afriške regije Sredozemlja) začela širiti pred približno 10.000 leti zaradi intenzivnega razvoja kmetijstva, trgovine in odkrivanja novih dežel. V staroegipčanskih papirusih, starokitajski literaturi in kanonih klasične staroindijske medicine (ajurvede) so se opisi klinične slike in epidemij malarije ohranili do danes; že takrat so bile postavljene domneve o morebitni povezavi med razvojem bolezni in piki komarjev. Kasneje (5.–6. stoletje pr. n. št.) so starogrški zdravniki: Hipokrat, Heradotes, Empedokles, podrobno opisali klinično sliko malarije. Hipokratu pripisujejo zasluge za razlikovanje malarije od skupine vročinskih bolezni: predlagal je razlikovanje treh oblik bolezni: »vsakodnevno« (dnevni napadi), »tercialno« (napadi vsak drugi dan) in »kvartalno« (napadi vsaka 2 dni).
Začetek dobe znanstvenih odkritij pri preučevanju malarije je povezan z letom 1640, ko je španski zdravnik in konkvistador Juan del Vego prvič uporabil poparek lubja kininovca za zdravljenje bolnikov z malarijo, ki so ga prej kot antipiretik uporabljali Indijanci Peruja in Ekvadorja. Zasluge za poimenovanje bolezni "malarija" (italijansko: "mal aria" - slab zrak) pripadajo Italijanu Lancisiju (1717), ki je okužbo ljudi z malarijo povezal s "strupenimi" hlapi iz močvirij. Leta 1880 je francoski zdravnik A. Laveran, ki je delal v Alžiriji, podrobno opisal morfologijo povzročitelja malarije. Leta 1897 je angleški vojaški zdravnik Ronald Ross v Indiji ugotovil mehanizem prenosa malarije.
Trenutno je malarija eden najresnejših zdravstvenih problemov za več kot 100 držav v Afriki, Aziji in Južni Ameriki, približno polovica svetovnega prebivalstva pa živi v nevarnosti, da zboli za malarijo. Skoraj vse države v Evropi in Severni Ameriki vsako leto zabeležijo na stotine uvoženih primerov malarije med ljudmi, ki prihajajo iz regij, kjer je razširjena, število primerov tako imenovane letališke malarije pa narašča. Po podatkih SZO vsako leto na svetu zboli za malarijo 200–250 milijonov ljudi, vsaj 80 % vseh primerov malarije pa je zabeleženih v afriških državah, ki se nahajajo južno od Sahare. Vsako leto zaradi malarije umre od 1 do 2 milijona ljudi, predvsem otrok, mlajših od 5 let. Socialne in ekonomske izgube samo v Afriki so ocenjene na 2 milijardi ameriških dolarjev na leto. Od leta 1998 se pod okriljem SZO, Svetovne banke in UNICEF-a izvaja znanstveno-praktični program (Roll Back Malaria Initiative) za nadzor malarije (predvsem v državah v razvoju). Program naj bi trajal do leta 2010–2015. Razvoj učinkovitega cepiva proti malariji aktivno poteka, vendar bo za to potrebnih vsaj še 10–15 let. Iskanje, razvoj in izboljšanje zdravil za zdravljenje malarije so eden od prednostnih programov SZO, različnih farmacevtskih podjetij in raziskovalnih inštitutov po vsem svetu. V zadnjih letih se je v Rusiji zaradi povečanih migracij in intenzivnega razvoja mednarodnega turizma povečalo število uvoženih primerov malarije.
Vzroki malarija
Ime bolezni "malarija" pravzaprav posplošuje štiri ločene protozojske bolezni, ki jih povzročajo štiri vrste patogenov.
Malarijo povzročajo paraziti iz vrste Protozoa, razreda Sporozoa, družine Plasmodiidae, rodu Plasmodium. Pri ljudeh parazitirajo štiri vrste patogena: P. vivax povzroča tridnevno malarijo, P. malariae povzroča štiridnevno malarijo, P. falciparum povzroča tropsko malarijo in P. ovale povzroča tridnevno malarijo ovale.
Vzroki malarije
Vzbujevalnik |
Oblika malarije (po ICD-10) |
Plasmodium (Laverania) falciparum |
Malarija, ki jo povzroča Plasmodium falciparum (falciparum malaria) |
Plazmodij (Plasmodium) vivax |
Malarija, ki jo povzroča Plasmodium vivax (malaria-vivax) |
Plazmodij (Plasmodium) ovale |
Malarija, ki jo povzroča Plasmodium ovale (malaria-ovale) |
Plasmodium (Plasmodium) malariae |
Malarija, ki jo povzroča Plasmodium malariae (malarija-malarija) |
V večini domačih publikacij (učbeniki, priročniki, referenčne knjige) so ohranjena prejšnja imena oblik malarije: tropska malarija (malaria-falciparum), tridnevna malarija (malaria-vivax), ovalna malarija (malaria-ovale) in štiridnevna malarija (malaria-malariae).
Vsaka od štirih oblik malarije ima svoje klinične, patogenetske in epidemiološke značilnosti. Najpomembnejše mesto zaseda malarija falciparum, ki predstavlja 80–90 % vseh primerov malarije na svetu, katere povzročitelj spada v poseben podrod (Laverania). Le malarija falciparum lahko poteka maligno in vodi v smrt.
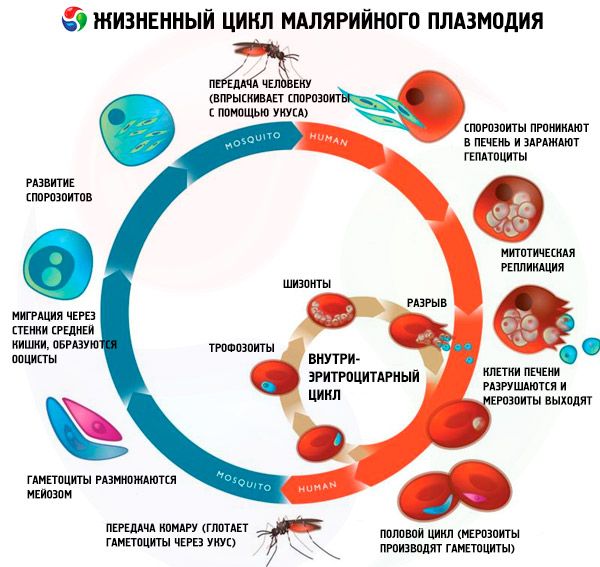
Med svojim življenjskim ciklom povzročitelji malarije gredo skozi naslednji razvojni cikel s spremembo gostitelja:
- nespolni razvoj (shizogonija) se pojavi v telesu vmesnega gostitelja - človeka;
- Spolni razvoj (sporogonija) se pojavi v telesu končnega gostitelja - samice komarja iz rodu Anopheles.
Sporozoiti vstopijo v človeško telo z ugrizom okuženega malarijskega komarja. Po vstopu v kri sporozoiti v 15–45 minutah iz sinusoidnih žil jeter prodrejo v hepatocite in začnejo eksoeritrocitni cikel (tkivna shizogonija). Selektivnost in hitrost invazije sta posledica prisotnosti specifičnih receptorjev na membranah hepatocitov. Paraziti se povečajo, večkrat delijo in tvorijo številne majhne mononuklearne tvorbe – merozoite. Najkrajše trajanje eksoeritrocitnega cikla je 5–7 dni za P. falciparum, 6–8 dni za P. vivax, 9 dni za P. ovale in 14–16 dni za P. malariae. Nato merozoiti zapustijo hepatocite v kri in prodrejo v eritrocite, kjer pride do eritrocitne shizogonije. Za tridnevno in ovalno malarijo je značilna posebna vrsta eksoeritrocitnega razvoja: vsi paraziti ali nekateri od njih so sposobni dolgo časa (7-14 mesecev ali več) prebivati v hepatocitih v "mirujočem" stanju (hipnozoiti) in šele po tem obdobju se začnejo preoblikovati v merozoite, ki so sposobni okužiti eritrocite. To določa možnost dolgotrajne inkubacije in pojava oddaljenih recidivov do 3 let.
Eritrocitno shizogonijo spremlja ciklični razvoj in večkratna delitev parazitov, pri čemer malarijski plazmodiji prehajajo skozi naslednje faze: mladi trofozoit (ima obliko obroča); razvijajoči se trofozoit; zreli trofozoit (ima veliko jedro): razvijajoči se shizont; zreli shizont. Po zaključku procesa shizogonije se eritrocit uniči. Prosti merozoiti aktivno prodirajo v nove eritrocite, vendar večina od njih umre zaradi učinkov zaščitnih imunskih mehanizmov gostitelja. Trajanje eritrocitne shizogonije je pri P. vivax, P. ovale, P. falciparum 48 ur, pri P. malariae pa 72 ur. Med eritrocitnim ciklom se nekateri merozoiti preoblikujejo v spolne oblike - ženske (makrogametociti) ali moške (mikrogametociti).
Gametociti vstopijo v telo komarja-prenašalca, ko se hrani s krvjo bolnika z malarijo ali prenašalca parazita. Vsebujejo zrele gametocite. V želodcu komarja moški gametocit po 9–12 minutah izvrže osem tankih mobilnih flagel. Proste flagele (mikrogamete) prodrejo v žensko celico (makrogamet); po združitvi jeder nastane zigota – okrogla oplojena celica. Nato se zaporedno razvijejo ookinete, oociste s sporozoiti, njihovo zorenje pa poteka v slinastih žlezah komarja. Pri optimalni temperaturi okoliškega zraka (25 °C) sporogonija traja 10 dni pri P. vivax, 12 dni pri P. falciparum, 16 dni pri P. malariae in P. ovale; pri temperaturi zraka pod 15 °C se sporozoiti ne razvijejo.
Patogeneza
Vse simptome malarije povzroča eritrocitna shizogonija - rast in razmnoževanje nespolnih eritrocitnih oblik parazita v krvi. Tkivna shizogonija se klinično ne kaže.
Malarični napad je povezan z dokončanjem eritrocitne shizogonije, množičnim razpadom eritrocitov in vstopom velikega števila merozoitov, presnovnih produktov parazitov s pirogenimi in toksičnimi lastnostmi, v kri, ki izzovejo razvoj vročinske reakcije. Zaradi ciklične narave eritrocitne shizogonije se vročinski napadi ponavljajo vsakih 48 ur pri tridnevni, ovalni in tropski malariji ter vsakih 72 ur pri štiridnevni malariji. Ko je oseba okužena, v telo vstopi heterogena populacija malarijskih parazitov, shizogonija pa se v začetnem obdobju pojavlja asinhrono, zaradi česar je lahko vrsta vročine nepravilna. Z razvojem imunskih reakcij se sposobnost parazitiranja v eritrocitih ohrani v eni glavni generaciji plazmodij, kar določa ritem vročine, značilen za to vrsto. Le pri tropski malariji je lahko več (2-3) glavnih generacij plazmodij, zato je vročina pogosto nepravilna.
Anemija, značilna za malarijo, je posledica uničenja rdečih krvničk s strani parazitov, ki se nahajajo v njih. Znano je, da P. vivax in P. ovale prodreta predvsem v mlade rdeče krvničke, P. malariae pa v zrele. P. falciparum okuži rdeče krvničke različnih stopenj zrelosti, kar prispeva k njihovi večji poškodbi in hemolizi, zato ima pri tropski malariji hemoliza vodilno vlogo pri nastanku anemije. Dodatni dejavniki hemolize rdečih krvničk so tudi avtoimunski mehanizmi, ki poškodujejo neokužene rdeče krvničke. Hiperplazija retikuloendotelijskih elementov vranice, ki se razvije pri malariji, zavira hematopoezo, kar poveča anemijo in trombocitopenijo.
Povečanje jeter in vranice sprva povzroči zastoj v organih, kmalu pa se v njih pojavi limfoidna in retikuloendotelijska hiperplazija. Zaradi hemolize eritrocitov in poškodbe hepatocitov se razvije zlatenica. Zmanjšanje absorpcije ogljikovih hidratov in zaviranje glukoneogeneze v jetrih povzročita hipoglikemijo. Aktivacija anaerobne glikolize vodi do kopičenja laktata v krvi, cerebrospinalni tekočini in pojava laktacidoze, ki je eden od vzrokov za hudo tropsko malarijo.
Pri tropski malariji se lastnosti eritrocitov spremenijo, kar povzroči motnje v mikrocirkulaciji (citoadhezija, sekvestracija, rozetiranje). Citoadhezija je adhezija okuženih eritrocitov na endotelijske celice, vzrok za sekvestracijo v kapilarah in postkapilarnih venulah. Glavno vlogo pri citoadheziji imajo specifični ligandski proteini (njihovo izražanje na površini eritrocitov povzroči parazit) in receptorji, ki se nahajajo na zunanji površini endotelijskih celic. Zamašitev krvnih žil povzroči ishemijo prizadetih organov. Na membranah eritrocitov se pojavijo izbokline (izbokline), ki se stikajo s psevdopodnimi izrastki, ki so nastali na endotelijskih celicah. Nekatere sorte P. falciparum povzročijo, da se zdravi eritrociti adherirajo na okužene, kar povzroči nastanek "rozet". Rdeče krvne celice postanejo toge, kar poslabša reološke lastnosti krvi in poslabša motnjo mikrocirkulacije. Pomemben škodljiv dejavnik je hipoksija, ki jo povzroča nezadostna funkcija prenosa kisika okuženih rdečih krvnih celic. Možgansko tkivo je najmanj odporno na hipoksijo, kar prispeva k razvoju cerebralne malarije. Pojavijo se motnje v sistemu strjevanja krvi: pri hudi tropski malariji opazimo znake DIC sindroma, trombocitopenijo in hipofibrinogenemijo. Določeno vlogo pri patogenezi tropske malarije ima generalizirana nespecifična vnetna reakcija. Okvaro žil povzroča predvsem delovanje vnetnih mediatorjev. Najbolj aktivni so produkti lipidne peroksidacije in proteaze, ki jih izločajo granulociti. Pri patogenezi hude malarije se precejšnja pozornost posveča citokinom, zlasti TNF in IL (IL-2 in IL-6). Najbolj značilne spremembe pri hudi tropski malariji se pojavijo v možganih, kjer opazimo edem, otekanje možganske snovi, perivaskularne in periganglionske rasti nevroglije (Durkovi granulomi). Kapilare so blokirane z invadiranimi eritrociti in paraziti; opazimo obsežno hemostazo. Razvije se perivaskularni edem s krvavitvami in fokalno nekrozo. Na podlagi patološke slike lahko sklepamo, da se v primerih malarijske kome razvije specifični meningoencefalitis.
Okužba z malarijo lahko moti imunski odziv gostitelja, kar sproži kaskado imunopatoloških reakcij. Fiksacija imunoglobulinov in komplementa na glomerularnih bazalnih membranah povzroči akutno nefropatijo. Nefrotski sindrom, ki se razvije pri bolnikih s štiridnevno malarijo, je razvrščen kot glomerulopatija imunskih kompleksov.
Življenjski cikel vseh povzročiteljev malarije
Življenjski cikel vseh povzročiteljev malarije vključuje dva gostitelja: človeka (shizogonija - nespolni razvojni cikel) in komarje rodu Anopheles (sporogonija - spolni razvojni cikel).
Tradicionalno v ciklu shizogonije vseh vrst malarijskih parazitov ločimo tri faze: eksoeritrocitno shizogonijo (EESh), eritrocitno shizogonijo (ESH) in gametocitogonijo. Poleg tega v življenjskih ciklih Pl. vivax in Pl. ovale ločimo ločeno fazo - hibernacijo - zaradi možnega vnosa morfološko heterogene skupine sporozoitov (tahisporozoitov in bradisporozoitov ali samo bradisporozoitov) v človeško telo med pikom komarja. V teh primerih se bradisporozoiti (hipnozoiti) dolgo časa ohranijo v hepatocitih v neaktivnem stanju do nastopa EES.
 [ 19 ], [ 20 ], [ 21 ], [ 22 ]
[ 19 ], [ 20 ], [ 21 ], [ 22 ]
Eksoeritrocitna shizogonija
Sporozoiti, vneseni v človeško telo s komarjevo slino, zelo hitro (v 15–30 minutah) vstopijo v jetra s krvnim obtokom, kjer aktivno prodrejo v hepatocite, ne da bi jih poškodovali. Sporozoiti Pl. falciparum, Pl. malariae in tahisporozoiti Pl. vivax in Pl. ovale takoj začnejo EES z nastankom velikega števila eksoeritrocitnih merozoitov (do 40.000 iz enega sporozoita pri malariji falciparum). Hepatociti so uničeni in merozoiti ponovno vstopijo v krvni obtok z nadaljnjim hitrim (v 15–30 minutah) prodiranjem v eritrocite. Trajanje EES pri malariji falciparum je običajno 6 dni, pri malariji vivax – 8 dni, pri malariji ovafe – 9 dni, pri malariji malariae – 15 dni.
 [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ]
[ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ]
Mirujoča faza
Pri malariji vivax in malariji ovale se bradisporozoiti, ki so prodrli v hepatocite, spremenijo v neaktivne oblike - hipnozoite, ki lahko ostanejo brez delitve več mesecev ali celo let do nadaljnje reaktivacije (delitve in nastanka merozoitov). Tako so hipnozoiti povezani z dolgo inkubacijo (do 3-10 mesecev ali več) in razvojem oddaljenih eksoeritrocitnih recidivov, ki so značilni le za ti obliki malarije.
Shizogonija eritrocitov
Po vnosu merozoitov v eritrocite malarijski paraziti večkrat (ciklično) zaporedno prehajajo skozi faze: trofozoita (hranjena, enojedrna celica), šizonta (deleča se večjedrna celica) in morule (nastali paraziti, ki se nahajajo znotraj eritrocita). Nato po uničenju eritrocitov merozoiti vstopijo v krvno plazmo. Največje število hčerinskih merozoitov nastane pri tropski malariji - do 40 v enem eritrocitu. Faza ES traja strogo določen čas: 48 ur za malarijo falciparum, malarijo vivax, malarijo ovale in 72 ur za malarije.
Značilnosti cikla eritrocitne shizogonije in glavni patogenetski mehanizmi razvoja hudih in zapletenih oblik malarije falciparum:
- kopičenje (sekvestracija) invadiranih eritrocitov, ki vsebujejo odrasle trofozoite (iz stopnje ameboidnega trofozoita), shizonte v žilah notranjih organov, predvsem možganov, pa tudi ledvic, jeter, črevesja, kostnega mozga, posteljice itd.;
- nastanek tako imenovanih rozet, ki jih sestavljajo napadeni in neokuženi eritrociti;
- razvoj motenj mikrocirkulacije, hipoksije tkiva, metabolne acidoze (znatno kopičenje mlečne kisline);
- aktivacija MFS (predvsem imunskega odziva Th-1) s povečano sintezo faktorja tumorske nekroze-a, γ-interferona, interlevkina-1 in drugih citokinov, ki poškodujejo žilni endotelij in povzročajo adhezijo eritrocitov na endotelij krvnih žil.
V zadnjih letih se je upoštevala posebna vloga povečane sinteze dušikovega oksida (NO) s strani endotelijskih celic možganskih žil pri razvoju možganske oblike malarije falciparum.
Pomemben patofiziološki mehanizem pri razvoju hudih oblik malarije, ki jo povzroča falciparum, v primerjavi z drugimi oblikami malarije je hipoglikemija, ki pri bolnikih, zlasti pri otrocih in nosečnicah, poslabša motnje mikrocirkulacije in presnove (metabolna acidoza). Pri razvoju hipoglikemije pri malariji, ki jo povzroča falciparum, ločimo tri glavne dejavnike: zmanjšano glukogenezo v jetrih, izkoriščanje glukoze s strani parazitov in spodbujanje izločanja insulina. Hkrati je lahko hipoglikemija posledica hiperinzulinemije, ki se razvije po dajanju kinina za zaustavitev napadov malarije, ki jo povzroča falciparum.
Zaradi dolgotrajne prisotnosti parazita (brez ustreznega zdravljenja) v malariji-malariki se lahko razvije nefrotski sindrom kot posledica imunskega mehanizma (odlaganje imunskih kompleksov, ki vsebujejo antigene parazita, na bazalno membrano ledvičnih glomerulov).
Treba je opozoriti, da so glavne klinične manifestacije vseh oblik malarije (zastrupitev, povečana jetra in vranica, anemija) povezane s stopnjo eritrocitne shizogonije (ponavljajoče se nespolno razmnoževanje parazitov v eritrocitih), in višja kot je vsebnost parazitov v 1 μl bolnikove krvi, določena z mikroskopijo debelega krvnega filma, hujša je običajno malarija. Zato je pri laboratorijski diagnostiki malarije pomembno ne le ugotoviti vrsto malarijskega plazmodija, temveč tudi določiti raven parazitemije. Glede na najvišjo raven parazitemije so oblike malarije razporejene v padajočem vrstnem redu: malarija falciparum (do 100 tisoč v μl ali več), malarija vivax (do 20 tisoč v μl, redkeje več), malarija ovale in malarija malariae (do 10-15 tisoč v μl). Pri malariji falciparum, ki se pojavlja z visoko stopnjo parazitemije (100 tisoč na μl in več), se tveganje za razvoj hudih, smrtnih zapletov znatno poveča, kar določa taktiko intenzivnega (parenteralnega) antimalarijske terapije.
Pojav febrilnih paroksizmov pri malariji povzročajo hemoliza eritrocitov, sproščanje merozoitov v plazmo, uničenje nekaterih od njih (drugi del merozoitov se ponovno vnese v eritrocite), aktivacija MFS in povečana sinteza interlevkina-1, -6, faktorja tumorske nekroze a in drugih endogenih pirogenov (vnetnih citokinov), ki vplivajo na center termoregulacije hipotalamusa.
Ob prisotnosti ene generacije plazmodij v krvi se od prvih dni bolezni redno izmenjujejo paroksizmi. Pogosto pri malariji falciparum in malariji vivax (v hiperendemičnih regijah z intenzivnim prenosom malarije) neimuni posamezniki doživljajo začetno (izhodiščno) vročino, povezano z razvojem več generacij patogenov v eritrocitih bolnikov hkrati z različnimi časi konca razvojnega cikla, kar vodi do plastenja napadov, glajenja obdobja apireksije in popačenja tipičnega paroksizma.
Z razvojem bolezni se povečajo specifični in nespecifični obrambni dejavniki (do konca 1.-2. tedna), nekatere generacije umrejo, ena (dve) vodilni generaciji parazitov pa ostaneta z razvojem tipičnih paroksizmov vsak drugi dan (ali vsak dan).
Povečanje jeter in vranice pri vseh oblikah malarije je povezano z njihovim znatnim prekrvavitvijo, edemom in hiperplazijo metastatskega sklepa.
Malarija praviloma vedno vodi do hemolitične hipokromne anemije, pri patogenezi katere je pomembnih več dejavnikov:
- intravaskularna hemoliza okuženih eritrocitov;
- fagocitoza okuženih in neokuženih eritrocitov s strani retikuloendotelijskih celic vranice;
- sekvestracija (kopičenje) eritrocitov, ki vsebujejo zrele parazite v kostnem mozgu, zaviranje hematopoeze;
- imunski mehanizem (uničenje neprizadetih eritrocitov zaradi adsorpcije imunskih kompleksov, ki vsebujejo frakcijo C-3 komplementa na membrani eritrocitov).
Gametocitogonija je nekakšna veja od stopnje ES. Nekateri merozoiti (genetsko določen proces) se po vnosu v eritrocit namesto ponavljanja nespolnega razvojnega cikla spremenijo v spolne oblike - gametocite (moške in ženske).
Značilnosti gametocitogonalne faze pri malariji falciparum:
- gametociti se v periferni krvi pojavijo ne prej kot 10-12 dni bolezni;
- Gametociti, ki se kopičijo med potekom bolezni, lahko dolgo časa krožijo v krvnem obtoku (do 4-6 tednov ali več).
Pri drugih oblikah malarije (vivax, ovale, malariae) se gametociti lahko odkrijejo v periferni krvi že od prvih dni bolezni in hitro (v nekaj urah do dneh) umrejo.
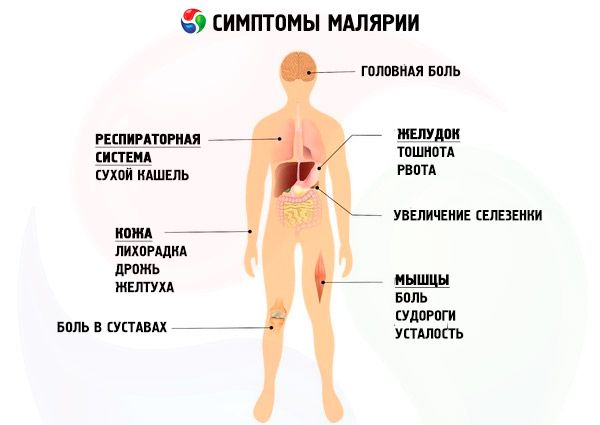
Simptomi malarija
Ob upoštevanju vrstnih značilnosti malarijskih parazitov in ustreznih simptomov malarije ločimo štiri oblike bolezni: tridnevna malarija (vivax-malaria, malaria tertiana), štiridnevna malarija (malaria quartana), tropska malarija (falciparum-malaria, malaria tropica) in tridnevna ovalna malarija (ovale-malaria).
Potek primarne malarije vključuje začetno obdobje bolezni, obdobje vrhunca bolezni in okrevanje. Brez zdravljenja ali z neustrezno etiotropno terapijo malarija preide v obdobje recidiva. Obstajajo eksoeritrocitni in eritrocitni recidivi, glede na čas razvoja - zgodnji in pozni. Eritrocitni recidivi se pojavijo pri okužbi z vsemi vrstami plazmodij. Zgodnji se pojavijo v 2 mesecih po primarnih napadih; recidivi, ki se razvijejo pozneje, veljajo za pozne. Brez zdravljenja ali z nepravilnim zdravljenjem tridnevne in ovalne malarije nastopi "zatišje", ki traja 6-11 mesecev z izginotjem parazitov iz krvi in kliničnim počutjem. Nato pridejo pozni recidivi (ki jih povzroča aktivacija hipnozoitov v jetrih), ki jih ponovno nadomesti latentno obdobje brez zdravljenja, po katerem se bolezen ponovi.
P. falciparum živi v človeškem telesu (brez zdravljenja) do 1,5 leta, P. vivax in P. ovale - do 3 leta, P. malariae - več let, včasih celo življenje.
Kaj te moti?
Obrazci
Po priporočilih SZO se malarija deli na nezapleteno, hudo in zapleteno. Maligne oblike malarije in zapleti so značilni predvsem za okužbo s P. falciparum. Bolezen, ki jo povzročajo P. vivax, P. ovale in P. malariae, ima praviloma benigni potek.
Tridnevna malarija
Inkubacijska doba tridnevne malarije je od 10-21 dni do 6-14 mesecev. Prodromalni simptomi malarije pred primarnim malarijskim napadom so redki, vendar pogosto predhodijo recidivom in se izražajo z občutkom splošne slabosti, šibkosti, utrujenosti, bolečin v ledvenem predelu, okončinah, rahlim zvišanjem telesne temperature, izgubo apetita, glavobolom. Trajanje prodromalnega obdobja je v povprečju 1-5 dni.
Sprva je temperaturna krivulja nepravilna (začetna vročina), kar je povezano z asinhronim sproščanjem več generacij P. vivax v kri. Nato se tipični malarijski napadi začnejo s prekinitveno tridnevno vročino, kar kaže na nastanek glavne generacije parazitov v krvi. Pri malarijskem vročinskem napadu so klinično jasno izražene tri faze, ki si sledijo takoj za drugo: faza mrzlice, vročine in znoja. Malarijski napad se začne z mrzlico, njegova intenzivnost se lahko spreminja - od blagega drgetanja do osupljive mrzlice. V tem času bolnik gre v posteljo, neuspešno poskuša ogreti, vendar se mrzlica stopnjuje. Koža postane suha, hrapava ali "gosja" na dotik, hladna, okončine in vidne sluznice so cianotične. Opaženi so naslednji simptomi malarije: hud glavobol, včasih bruhanje, bolečine v sklepih in ledvenem predelu. Faza mrzlice traja od nekaj minut do 1-2 ur in jo nadomesti faza vročine. Bolnik sleče oblačila in spodnje perilo, vendar mu to ne prinese olajšanja. Telesna temperatura doseže 40–41 °C, koža postane suha in vroča, obraz pordi. Glavobol, bolečine v ledvenem predelu in sklepih se stopnjujejo, možna sta delirij in zmedenost. Vročinska faza traja od ene do nekaj ur in jo nadomesti obdobje potenja. Temperatura kritično pade, potenje je pogosto obilno, zato mora bolnik večkrat menjati spodnje perilo. Oslabljen zaradi napada kmalu zaspi. Trajanje napada je 6–10 ur. Za tipičen pojav napadov bolezni velja, da se pojavijo jutranji in popoldanski urah. Po napadu se začne obdobje apireksije, ki traja približno 40 ur. Po 2–3 temperaturnih napadih sta jetra in vranica jasno povečani. Spremembe v krvi: anemija, ki se postopoma razvija od drugega tedna bolezni, levkopenija, nevtropenija s premikom traktastih celic v levo, relativna limfocitoza, aneozinofilija in povečana sedimentacija eritrocitov.
Pri naravnem poteku bolezni brez etiotropnega zdravljenja se po 12-14 napadih (4-6 tednih) intenzivnost vročine zmanjša, napadi postopoma popustijo, velikost jeter in vranice se zmanjša. Vendar pa se po 2 tednih do 2 mesecih pojavijo zgodnji recidivi, za katere je značilna sinhrona temperaturna krivulja, povečanje jeter in vranice ter anemija. Nato z rastjo imunosti paraziti izginejo iz krvi in začne se latentno obdobje. Če se zdravljenje s histoshizotropnimi zdravili v tem času ne izvaja, se po 6-8 mesecih (včasih pa po 1-3 letih) aktivirajo "mirujoče" tkivne oblike parazitov in razvijejo se oddaljeni recidivi. Zanje je značilen akutni začetek, blažji potek, zgodnje povečanje vranice, kratko število napadov (do 7-8), manjša intenzivnost in trajanje parazitemije ter prisotnost gametocitov v krvi.
Ovale malarija
V mnogih kliničnih in patogenetskih značilnostih je ovalna malarija podobna tridnevni malariji vivax. Inkubacijska doba ovalne malarije je 11–16 dni. Pri ovalni malariji se patogen nagiba k primarni latentnosti. Inkubacijska doba lahko traja od 2 mesecev do 2 let ali več. Simptomi malarije vključujejo intermitentno tridnevno vročino, redkeje pa vsakodnevno. Febrilni napadi se pogosto pojavljajo v večernih urah in ne v prvi polovici dneva, kot je značilno za druge oblike malarije. Ovalna malarija je značilna predvsem po blagem poteku z majhnim številom paroksizmov, ki se pojavijo brez izrazite mrzlice in z nižjo temperaturo na vrhuncu napadov. Značilno je, da se paroksizmi med primarnim napadom zelo pogosto spontano ustavijo. To je razloženo s hitrim nastankom stabilne imunosti. Če se zdravljenje s histoshizotropnimi zdravili ne izvaja, so možni 1–3 recidivi z intervalom med recidivi od 17 dni do 7 mesecev.
Kvartan
Običajno poteka benigno. Inkubacijska doba je od 3 do 6 tednov. Prodromalni simptomi malarije so redki. Začetek bolezni je akuten. Od prvega napada se vzpostavi intermitentna vročina s periodičnostjo napadov vsaka 2 dni. Paroksizem se običajno začne opoldne, njegovo povprečno trajanje je približno 13 ur. Obdobje mrzlice je dolgo in izrazito. Obdobje vročine traja do 6 ur, spremljajo ga glavobol, mialgija, artralgija, včasih slabost, bruhanje. Včasih so bolniki nemirni in delirični. V interiktalnem obdobju je stanje bolnikov zadovoljivo. Anemija in hepatosplenomegalija se razvijata počasi - ne prej kot 2 tedna po začetku bolezni. Brez zdravljenja opazimo 8-14 napadov, vendar proces eritrocitne shizogonije na nizki ravni traja več let. Najpogosteje se okužba pojavi v obliki prenašanja parazitov brez aktivacije eritrocitne shizogonije, zaradi česar so takšni posamezniki potencialno nevarni darovalci. V endemičnih žariščih štiridnevna malarija povzroča nefrotski sindrom z neugodno prognozo pri otrocih.
Tropska malarija
Najhujša oblika okužbe z malarijo. Inkubacijska doba traja 8–16 dni. Ob njenem koncu se pri nekaterih neimunih posameznikih pojavijo prodromalni simptomi malarije, ki trajajo od nekaj ur do 1–2 dni: slabo počutje, šibkost, utrujenost, bolečine v telesu, mialgija in artralgija, glavobol. Pri večini bolnikov se tropska malarija začne akutno, brez prodromalnega obdobja, z zvišanjem telesne temperature na 38–39 °C. Če se cikli eritrocitne shizogonije v več generacijah P. falciparum v okuženem organizmu ne končajo hkrati, se to klinično pogosto izrazi z odsotnostjo ciklične periodičnosti vročinskih napadov. Napadi, ki se pojavljajo z izmeničnim spreminjanjem faz, se začnejo z mrzlico, ki traja od 30 minut do 1 ure. V tem obdobju je koža ob pregledu bleda, na dotik hladna, pogosto z hrapavostjo, podobno kot "gosja polt". Mrazico spremlja zvišanje telesne temperature na 38–39 °C. Z prenehanjem mrzlice se začne druga faza paroksizma - vročina. Bolniki občutijo rahel občutek toplote, včasih občutek prave vročine. Koža postane vroča na dotik, obraz je hiperemičen. Trajanje te faze je približno 12 ur, nadomesti jo rahlo potenje. Telesna temperatura pade na normalne in subnormalne vrednosti ter se po 1-2 urah ponovno dvigne. V nekaterih primerih začetek tropske malarije spremljajo slabost, bruhanje, driska. Včasih se pojavijo kataralni simptomi malarije iz zgornjih dihal: kašelj, izcedek iz nosu, boleče grlo. V kasnejši fazi se na ustnicah in nosnih krilih pojavijo herpetični izbruhi. V akutni fazi bolniki opazijo hiperemijo veznice, v hujših primerih bolezni pa jo lahko spremljajo petehialne ali večje subkonjunktivalne krvavitve.
Med vrhuncem tropske malarije so mrzlice manj izrazite kot v prvih dneh bolezni, trajajo 15–30 minut. Vročina traja več dni, obdobja apireksije so redka. Pri blagem poteku bolezni telesna temperatura na vrhuncu doseže 38,5 °C, trajanje vročine pa je 3–4 dni; pri zmerni stopnji resnosti pa 39,5 °C oziroma 6–7 dni. Za hud potek bolezni je značilno zvišanje telesne temperature na 40 °C in več, trajanje pa je osem ali več dni. Trajanje posameznih paroksizmov (in pravzaprav nanos več paroksizmov) pri tropski malariji doseže 30–40 ur. Prevladuje nepravilen tip temperaturne krivulje, manj pogosto opažamo remitentne, občasno intermitentne in konstantne tipe.
Povečanje jeter se običajno ugotovi 3. dan bolezni, povečanje vranice prav tako od 3. dne, vendar se običajno zabeleži le s perkusijo; jasna palpacija postane mogoča šele 5. do 6. dan. Med ultrazvočnim pregledom trebušnih organov se povečanje jeter in vranice ugotovi že 2. do 3. dan po pojavu kliničnih manifestacij tropske malarije. Motnje presnove pigmentov opazimo le pri bolnikih s hudo in redkeje zmerno tropsko malarijo. Več kot trikratno povečanje aktivnosti serumskih aminotransferaze velja za pokazatelj neugodne prognoze. Presnovne motnje pri tropski malariji vključujejo spremembe v sistemu hemostaze in hipoglikemijo. Kardiovaskularne motnje so funkcionalne narave in se izražajo s tahikardijo, pridušenimi srčnimi toni in hipotenzijo. Občasno se na vrhu srca sliši prehoden sistolični šum. Pri hudih oblikah bolezni se opazijo spremembe na EKG-ju v obliki deformacije terminalnega dela ventrikularnega kompleksa: sploščenost in inverzna konfiguracija vala T, znižanje segmenta ST. Hkrati se zmanjša napetost valov R v standardnih odvodih. Pri bolnikih s cerebralno obliko so spremembe vala P tipa P-pulmonale.
Pri tropski malariji pogosto opazimo motnje osrednjega živčevja, povezane z visoko vročino in zastrupitvijo: glavobol, bruhanje, meningizem, krči, zaspanost, včasih sindrom, podoben deliriju, vendar je bolnikova zavest ohranjena.
Značilni znaki zmerne in hude okužbe z malarijo so hemolitična anemija in levkopenija, eozinofilija in nevtropenija, v levkocitni formuli pa so opazne relativna limfocitoza. Pri hudih oblikah bolezni je možna nevtrofilna levkocitoza; ESR je stalno in znatno povišana. Trombocitopenija je znak, značilen za vse vrste malarije. Kot pri drugih nalezljivih boleznih se pri bolnikih pojavi prehodna proteinurija.
Ponavljajočo se tropsko malarijo povzroča bodisi neustrezno etiotropno zdravljenje bodisi odpornost P. falciparum na uporabljena kemoterapevtska sredstva. Naravni potek tropske malarije z ugodnim izidom traja največ 2 tedna. Če etiotropnega zdravljenja ni, se ponovitve pojavijo po 7-10 dneh.
Nosečnost je splošno priznan dejavnik tveganja za tropsko malarijo. To je posledica večje incidence nosečnosti, nagnjenosti k hujšim kliničnim oblikam, tveganja za zdravje in življenje otroka ter omejenega terapevtskega arzenala. Tropsko malarijo pri otrocih, mlajših od pet let, je treba obravnavati kot potencialno smrtno bolezen. Pri otrocih mlajših starostnih skupin (do 3-4 let), zlasti pri dojenčkih, ima malarija edinstveno klinično sliko: manjka ji najbolj presenetljiv klinični simptom - malarični paroksizem. Hkrati se opazijo simptomi malarije, kot so krči, bruhanje, driska, bolečine v trebuhu, s hitro napredujočim poslabšanjem otrokovega stanja. Pojav krčev in drugih možganskih simptomov ne pomeni nujno razvoja možganske malarije - to je pogosto eden od simptomov nevrotoksikoze. Parazitemija pri majhnih otrocih je običajno visoka: P. falciparum lahko prizadene do 20 % rdečih krvničk. Bolezen lahko hitro postane maligna in se konča s smrtjo otroka.
Zapleti in posledice
Registrirana v vseh fazah tropske malarije. Prognostično neugodni simptomi malarije, ki kažejo na možnost razvoja maligne oblike malarije. - dnevna vročina, odsotnost apireksije med napadi, hud glavobol, generalizirani krči, ki se ponavljajo več kot dvakrat v 24 urah, decerebračna rigidnost, hemodinamski šok (sistolični krvni tlak pod 70 mm Hg pri odraslem in manj kot 50 mm Hg pri otroku). To dokazujejo tudi visoka parazitemija (več kot 100 tisoč P. falciparum v 1 μl krvi), odkrivanje različnih starostnih stadijev parazita v periferni krvi, prisotnost gametocitov, povečana levkocitoza (več kot 12,0x10 9 /l). Hipoglikemija manj kot 2,2 mmol/L, dekompenzirana metabolična acidoza, več kot trikratno povečanje aktivnosti serumskih aminotransferaze, pa tudi znižanje ravni glukoze v cerebrospinalni tekočini in raven laktata več kot 6 μmol/L so prav tako prognostično neugodni.
Hude poškodbe osrednjega živčevja pri tropski malariji so združene pod imenom "možganska malarija", njen glavni simptom je razvoj kome. Malarijska koma je lahko zaplet primarne, ponavljajoče se in rekurentne malarije, vendar jo pogosteje opazimo pri primarni malariji, predvsem pri otrocih, nosečnicah ter mladih in ljudeh srednjih let.
Cerebralna oblika je najpogostejši zaplet hude falciparumske malarije. V sodobnih razmerah se cerebralna oblika razvije v 10 % vseh primerov falciparumske malarije na svetu, 60–80 % vseh smrtnih izidov bolezni pa je povezanih s tem zapletom. Cerebralna oblika se lahko razvije že od prvih dni, vendar se pogosteje zabeleži v drugem tednu bolezni zaradi odsotnosti specifične ali neustrezne terapije. Smrtni izid se lahko pojavi v 1–2 dneh. V klinični sliki cerebralne malarije ločimo tri obdobja: omamljanje, stupor in pravo komo.
Za stopnjo omamljenosti je značilna duševna in fizična letargija bolnika, hitra izčrpanost. Orientira se v času in prostoru, vendar nerad navezuje stik, odgovarja na vprašanja v enozložnih besedah, se hitro utrudi. Tetivni refleksi so ohranjeni.
Soporna faza se izraža z globoko prostracijo bolnika z redkimi bliski zavesti. Možni so ataksija, amnezija, konvulzije, včasih epileptiformne narave. Roženični refleksi so ohranjeni, zenice so normalne. Tetivni refleksi so povečani, pojavijo se patološki refleksi.
V komi je bolnik nezavesten in se ne odziva na zunanje dražljaje. Opaženi so konvergenčni sindrom, divergentni strabizem, lebdeči gibi zrkel z odprtimi vekami (kot da bi bolnik gledal v strop), horizontalni in vertikalni nistagmus, paraliza šestega para možganskih živcev; odsotni so tetivni in trebušni refleksi, vegetativne funkcije so močno oslabljene. Izraženi so meningealni simptomi malarije in patološki refleksi Babinskega, Rossolima itd. Opažena je inkontinenca urina in blata. Lumbalna punkcija razkrije povečan intrakranialni tlak brez izrazitih motenj v beljakovinski in celični sestavi cerebrospinalne tekočine. V debeli kapljici in krvnem razmazu bolnikov s komatozno malarijo se ugotovi visoka stopnja parazitemije z različnimi starostnimi stadiji P. falciparum. Hkrati so znani primeri smrtnih izidov cerebralne malarije z zelo nizko stopnjo parazitemije. Cerebralno malarijo pri otrocih pogosto spremlja anemija. Anemija poslabša nevrološko in somatsko stanje otroka. Z učinkovitim zdravljenjem se zavest običajno nenadoma vrne.
Pri cerebralni malariji se lahko psihoze razvijejo kot posledica distrofičnih sprememb v možganskem parenhimu. V akutnem obdobju se psihoze pojavljajo v obliki delirija, amencije, epileptičnih napadov, maničnih stanj. Postmalarijske psihoze so značilne po depresiji, duševni šibkosti, histeriji, sindromih, podobnih shizofreniji, pri otrocih pa začasni zaostanek v duševnem razvoju. Včasih opazimo oddaljene posledice cerebralne malarije: hemiplegijo, ataksijo, žariščne simptome možganskih živcev, ekstrapiramidne motnje, mono- in polinevritis.
Pogost zaplet vseh oblik okužbe z malarijo je hipokromna anemija. Huda anemija se diagnosticira, ko hematokrit pade pod 20 %, raven hemoglobina pa je manjša od 50 g/l. Stopnja anemije je odvisna od vrste parazita, pa tudi od intenzivnosti in trajanja okužbe. Resnost malarije pri avtohtonih ljudstvih tropskih držav pogosto poslabša pomanjkanje železa in folne kisline v prehrani. Po prvih napadih malarije se lahko razvije anemija, ki je pri tropski malariji bolj izrazita kot pri drugih oblikah.
Infekcijsko-toksični šok (ITS) z razvojem DIC sindroma je zaplet, značilen za malarijo-falciparum, ki se pojavlja z visoko parazitemijo. Značilen je razvoj akutne adrenalne insuficience. Potek infekcijsko-toksičnega šoka v vročem podnebju spremlja hipovolemija.
Razvoj akutne ledvične odpovedi se običajno opazi pri malignem, zapletenem poteku malarije, ki jo povzroča falciparum. Značilen je razvoj oligurije in anurije s povečanjem kreatinina in sečnine v krvi; analiza urina razkriva izrazito proteinurijo, cilindrurijo, piurijo in mikrohematurijo.
Nefrotski sindrom je značilen zaplet malarije, za katerega je značilen počasen, enakomerno napredujoč potek, ki ga spremljajo edemi, arterijska hipertenzija, proteinurija in razvoj ledvične odpovedi.
Hemoglobinurna vročica je posledica masivne intravaskularne hemolize, tako z intenzivno invazijo kot zaradi uporabe nekaterih antimalaričnih zdravil (kinin, primakin, sulfonamidi) pri posameznikih s pomanjkanjem encima glukoza-6-fosfat dehidrogenaze. V hudi obliki se razvijejo huda zlatenica, hud hemoragični sindrom, anemija in anurija, ki jih spremljajo mrzlica, vročina (40 °C), bolečine v ledvenem predelu, ponavljajoče se bruhanje žolča, mialgija, artralgija. Urin postane temno rjave barve, kar je posledica prisotnosti oksihemoglobina. Število eritrocitov se v hudih primerih zmanjša na 1x1012 / l, raven hemoglobina pa na 20-30 g/l. V krvi je pri malarijski hemoglobinuriji zelo malo parazitov ali pa jih sploh ne zaznamo. Z odtegnitvijo antimalaričnega zdravila, ki je povzročilo hemolizo rdečih krvničk, se bolnikovo stanje izboljša brez resnih posledic. V hudih primerih je lahko zaradi razvoja akutne ledvične odpovedi prognoza neugodna. V zadnjih letih se upošteva avtoimunska narava razvoja akutne hemolize, povezane z dolgotrajno in pogosto uporabo antimalaričnih zdravil - kinina in primakina. Opažena je visoka vročina (z manjšo parazitemijo), urin postane črn, v krvnem testu se določijo anemija, levkocitoza, pospešena sedimentacija eritrocitov, odpoved ledvic hitro napreduje, kar brez ustreznega zdravljenja vodi v smrt.
Za malarijsko algijo so značilne klinične manifestacije, značilne za infekcijski toksični šok: hemodinamske in mikrocirkulacijske motnje, motnje hemostaznega sistema, odpoved več organov in hipotermija. Za razliko od cerebralne malarije je zavest ohranjena, čeprav se lahko kasneje razvije koma. Algid se lahko razvije na ozadju pljučnega edema, metabolne acidoze in hude dehidracije. Opažena je visoka stopnja parazitemije. Prognoza je v veliki meri odvisna od pravočasnega in pravilnega zdravljenja.
Akutni pljučni edem pri bolnikih s tropsko malarijo pogosto vodi v smrt. Mehanizem tega hudega zapleta ni bil v celoti raziskan. Pljučni edem lahko izzove prekomerna rehidracija, lahko pa se razvije tudi ob ozadju normalnega tlaka v pljučnem krvnem obtoku. Trenutno večina raziskovalcev akutno respiratorno odpoved pri tropski malariji obravnava kot manifestacijo sindroma dihalne stiske pri odraslih.
Redek, a resen zaplet katere koli klinične oblike malarije z ali brez hiperreaktivne splenomegalije je ruptura vranice. Rupturo lahko povzroči torzija vraničnega pedikla z akutno zastojem krvi in razvojem subkapsularnega hematoma.
Pri tropski malariji so možne lezije roženice očesa, iritis, iridociklitis, motnost steklovine, optični nevritis, horioretinitis in krvavitve v mrežnici; poročajo o paralizi očesnih mišic, ki jo povzročajo lezije III, IV in VI parov možganskih živcev, ter paralizi akomodacije.
Ponovitve malarije
Stopnja parazitemije med recidivom je običajno nižja kot med primarnimi simptomi malarije. Zaradi povečanega pirogenega praga med potekom okužbe se klinične manifestacije med recidivom običajno pojavijo z višjo parazitemijo. Recidivi praviloma potekajo benigno, z zmerno izraženim toksičnim sindromom in rednim menjavanjem malarijskih paroksizmov od začetka recidiva; število paroksizmov je bistveno manjše kot med primarnimi manifestacijami bolezni. Glede na čas nastopa ločimo zgodnje (razvoj kliničnih manifestacij v prvih 2 mesecih po primarnih manifestacijah malarije) in pozne (po 2 mesecih) recidive. Glede na izvor se recidivi delijo na eritrocitne (vse oblike malarije) in eksoeritrocitne (le pri malariji-vivax in ovale).
Diagnostika malarija
Diagnoza malarije temelji na epidemioloških podatkih (bivanje v žarišču malarije, odsotnost ali nezadostna kemoprofilaksa), na klinični sliki bolezni (značilni napadi) in jo potrdijo laboratorijski testi.
Pri diagnozi malarije je treba upoštevati:
- akutni začetek bolezni, izraziti simptomi zastrupitve, ciklični potek z izmeničnimi napadi vročine in obdobji apireksije, povečanje jeter in vranice, razvoj progresivne hemolitične anemije;
- podatki o epidemiološki anamnezi (bivanje na območju z visokim tveganjem za malarijo, transfuzijo krvi, odvisnost od drog);
Trajanje malarije, ob upoštevanju razvoja recidivov z eno samo okužbo in brez ustrezne etiotropne terapije
Oblika malarije |
Trajanje okužbe |
|
Normalno |
Največ |
|
Malarija-falciparum |
Do 1 leta |
Do 3 let |
Malarija-malarija |
Do 2-3 let |
Možno za življenje |
Malarija-vivax in ovale |
Do 1,5-2 let |
Do 4-5 let |
- rezultati laboratorijskih preiskav:
- rezultati hemograma: znižane ravni hemoglobina, levkopenija, limfomonocitoza, povečana ESR;
- rezultati mikroskopije debele kapljice krvi (ogled vsaj 100 vidnih polj v primerih nizke parazitemije): detekcija plazmodij in določitev ravni parazitemije v 1 µl krvi (100 vidnih polj - 0,2 µl krvi).
To je potrebno:
- Za izbiro stopnje intenzivnosti specifične antimalarijske terapije (pri visoki stopnji parazitemije pri bolnikih s tropsko malarijo je prednostno parenteralno dajanje zdravil).
- Za spremljanje učinkovitosti specifične terapije.
Stopnjo parazitemije lahko ocenimo tudi s štetjem odstotka prizadetih eritrocitov na 100 levkocitov v debeli kapljici krvi (v tem primeru je za oceno števila parazitov v 1 μl treba poznati skupno število levkocitov in eritrocitov v 1 μl pri bolniku);
- mikroskopski podatki krvnega razmaza za določitev vrste plazmodija. Debela kapljica in krvni razmaz se obarvata z metodo Romanovsky-Giemsa.
Zaradi kopičenja invadiranih eritrocitov, ki vsebujejo odrasle trofozoite in šizonte, v žilah notranjih organov se pri pregledu debelega kapljicnega pripravka pri blagi falciparum malariji v eritrocitih določijo le mladi (juvenilni) trofozoiti v obročasti fazi. Pojav invadiranih eritrocitov v periferni krvi, ki vsebujejo odrasle stopnje razvoja parazita (odrasle ali ameboidne trofozoite, šizonte), je neugoden laboratorijski znak, ki kaže na hud (zapleten) potek falciparum malarije.
Stopnje parazitemije pri malariji
Stopnje parazitemije |
Konvencionalna oznaka |
Število parazitov v vidnih poljih |
Število parazitov v 1 µl krvi |
IV. |
+ |
1–20 v 100 poljih |
5–50 |
III. |
+ + |
10–100 v 100 poljih |
50–500 |
Drugi |
+ + + |
1–10 v 1 polju |
500–5000 |
Jaz |
+ + + + |
Več kot 10 v 1 polju |
Več kot 5000 |
Pri posameznikih, ki so imeli prvi stik (neimuni) s to okužbo, majhnih otrocih, se lahko prvi napadi pojavijo z zelo nizko parazitemijo, ki je včasih ni mogoče zaznati z mikroskopijo; to zahteva ponovni krvni test (debela kapljica) po 6–12 urah, vendar ne kasneje kot v 24 urah.
Laboratorijska diagnostika malarije vključuje mikroskopski pregled vzorcev krvi (metoda debele kapljice in tankega razmaza), obarvanih po Romanovsky-Giemsi.
Naslednji bolniki so podvrženi pregledu za malarijo: bolniki s febrilno diagnozo, ki trajajo 3 dni med epidemično sezono in 5 dni v preostalem delu leta; bolniki s stalnim periodičnim zvišanjem telesne temperature kljub zdravljenju v skladu z ugotovljeno diagnozo; prejemniki krvi s povišano telesno temperaturo v zadnjih 3 mesecih po transfuziji; osebe, ki živijo v aktivnem žarišču, s kakršnim koli povišanjem telesne temperature. Upoštevati je treba, da je med prvimi napadi malarije število parazitov v periferni krvi majhno, zato je potreben čim bolj temeljit pregled. Malarija z nizko parazitemijo se pojavlja tudi pri osebah, ki so pred boleznijo jemale antimalarijska zdravila v profilaktične namene (supresivno zdravljenje) ali zdravila (tetraciklin, sulfonamidi), ki imajo zaviralni učinek na malarijske plazmodije. Priporočljivo je, da se odvzem krvi za pregled opravi tako med vročino kot z apireksijo. Za odkrivanje parazitov se pregleda debela kapljica, saj je volumen krvi v njej 30–40-krat večji kot v tankem razmazu. V primeru visoke parazitemije se povzročitelj malarije odkrije že pri pregledu tankega razmaza. Morfološke značilnosti in tinktorialne lastnosti (obarvanje) različnih starostnih stopenj nespolnih oblik v eritrocitih so jasno razločljive v tankem razmazu. Določiti je treba vrsto parazita: to je še posebej pomembno za P. falciparum. Pri nezapleteni tropski malariji se P. falciparum v periferni krvi opazi le v fazi mladih obročastih trofozoitov. V primeru primarne okužbe se v periferni krvi odkrijejo zrelejše faze parazita, ko ima bolezen hud maligni potek. Parazitemija se povečuje hitreje kot pri okužbi z drugimi vrstami patogenov. Gametociti P. falciparum dozorevajo počasi, vendar živijo dolgo (do 6 tednov), medtem ko gametociti drugih vrst umrejo nekaj ur po zorenju. Gametociti, odkriti pri tropski malariji, pomagajo določiti obdobje bolezni: v zgodnjem obdobju (z nezapletenim potekom) se odkrijejo le obročasti trofozoiti, v obdobju največjega nastopa - obroči in gametociti (pri primarni okužbi brez zdravljenja to kaže, da malarija traja vsaj 10-12 dni); V obdobju okrevanja se nahajajo le gametociti. Med zdravljenjem se raven parazitemije v periferni krvi določa dinamično. Dan po začetku etiotropnega zdravljenja se mora zmanjšati za 25 % ali več, 3. dan pa ne sme preseči 25 % prvotne vrednosti. Prisotnost parazitov v krvnem pripravku 4. dan po začetku zdravljenja, ob upoštevanju vseh pogojev za uspešno zdravljenje, je znak odpornosti patogena na uporabljeno zdravilo.
V zadnjih letih se v endemičnih žariščih za hitro pridobitev predhodnega odgovora uporabljajo hitri testi (imunokromatografske metode), ki temeljijo na detekciji specifičnega proteina HRP-2a in encima pLDH P. falciparum. Testi enega od znanih hitrih testov KAT-PF (KAT MEDICAL, Južna Afrika) so pokazali visoko učinkovitost in specifičnost glede P. falciparum. Primerjava rezultatov hitrega testa, mikroskopije in PCR je pokazala, da njegova diagnostična učinkovitost dosega 95–98 %. Uporaba hitrih testov omogoča, da rezultat ugotovite v samo 10 minutah. Laboratorijsko osebje lahko obvlada reakcijo v 1–2 urah. Hitre metode omogočajo ljudem, ki živijo ali potujejo v endemičnih območjih, samodiagnozo; izvajajo se lahko na terenu. V Rusiji je hitra diagnostika malarije trenutno omejena na posamezne klinične študije.
V sodobnih razmerah, zlasti v množičnih študijah, je metoda PCR, ki temelji na odkrivanju DNK malarijskega parazita, še posebej pomembna. Metoda se lahko uporabi za določanje nosilstva pri nizki parazitemiji in mešani okužbi z različnimi vrstami plazmodij, pa tudi za razlikovanje med ponovitvijo malarije, ki jo povzroča falciparum, odporna na zdravila, in ponovno okužbo s P. falciparum. Trenutno se uporablja predvsem v epidemioloških študijah.
Katere teste so potrebne?
Diferencialna diagnoza
Diferencialno diagnostično iskanje malarije se izvaja glede na resnost kliničnih manifestacij bolezni in njeno trajanje. Najprej se malarija razlikuje od bolezni, ki se pojavljajo z dolgotrajno vročino, povečanjem jeter, vranice in morebitnim razvojem anemije: tifus in paratifus, bruceloza, leptospiroza, sepsa, limfogranulomatoza. V prvih 5 dneh od začetka bolezni je pogosta napačna diagnoza malarije v neendemičnih regijah gripa (ali druge akutne respiratorne virusne okužbe).
V tropskih državah Južne Amerike, Afrike, jugovzhodne Azije in Indije se izvaja diferencialna diagnoza malarije s hemoragičnimi virusnimi mrzlicami (rumena mrzlica, denga itd.).
Pri cerebralni obliki malarije-falciparuma se diferencialna diagnoza malarije izvaja z encefalopatijo (komo), ki se razvije z dekompenzirano sladkorno boleznijo, odpovedjo jeter in ledvic ter edemom in otekanjem možganov z meningitisom ali meningoencefalitisom bakterijske ali virusne etiologije.
Koga se lahko obrnete?
Zdravljenje malarija
Zdravljenje malarije vključuje zaustavitev akutnih napadov bolezni, preprečevanje recidivov in prenašanja gamet ter obnavljanje oslabljenih telesnih funkcij.
Antimalarijska zdravila so glede na njihov učinek na določeno stopnjo razvoja parazita razdeljena v naslednje skupine: hematoshizotropna sredstva, učinkovita proti nespolnim eritrocitnim fazam plazmodij; histoshizotropna sredstva, učinkovita proti nespolnim tkivnim fazam plazmodij; gamotropna zdravila, ki povzročajo smrt gametocitov v bolnikovi krvi ali motijo zorenje gamemontov in nastanek sporozoitov v telesu komarja.
Etiotropno zdravljenje
Etiotropno zdravljenje malarije pri bolnikih z malarijo je treba predpisati takoj po vzpostavitvi klinične in epidemiološke diagnoze ter odvzemu krvi za parazitološki pregled.
Trenutno uporabljena zdravila spadajo v šest skupin kemičnih spojin: 4-aminokinolini (klorokin - delagil, klorokin fosfat, nivakin), kinolinmetanoli (kinin - kinin dihidroklorid, kinin sulfat, kinimaks, meflokin), fenantrenmetanoli (halfan, halofantrin), derivati artemizinina (artesunat, artemeter, arteeter), antimetaboliti (progvanil), 8-aminokinolini (primakin, tafenokvin). Poleg tega se uporabljajo kombinirana zdravila proti malariji: savarin (klorokin + progvanil), malaron (atovakon + progvanil), koartem ali riamet (artemeter + lumefantrin).
Če pri bolniku odkrijemo P. vivax, P. ovale ali P. malariae, se uporabijo zdravila iz skupine 4-aminokinolinov, najpogosteje klorokin (delagil). Zdravljenje malarije poteka na naslednji način: prva dva dni se zdravilo uporablja v dnevnem odmerku 10 mg/kg baze (štiri tablete delagila naenkrat), tretji dan - 5 mg/kg (dve tableti delagila) enkratno. Obstajajo posamezna poročila o odpornosti sevov P. vivax na klorokin v Burmi, Indoneziji, Papui Novi Gvineji in Vanuatuju. V takih primerih je treba zdravljenje izvajati z meflokinom ali kininom v skladu z režimom zdravljenja nezapletene malarije. Napadi prenehajo po 24–48 urah, paraziti pa izginejo iz krvi 48–72 ur po začetku jemanja klorokina.
Za radikalno zdravljenje (preprečevanje oddaljenih recidivov) malarije, ki jo povzročata P. vivax ali P. ovale, se po koncu klorokina uporablja tkivni shizontocid, primakin. Jemlje se 14 dni v odmerku 0,25 mg/kg (osnova) na dan. Sevi P. vivax, odporni na primakin (tako imenovani sevi tipa Chesson), se nahajajo na pacifiških otokih in v državah jugovzhodne Azije. V teh primerih je eden od priporočenih režimov jemanje primakina v odmerku 0,25 mg/kg na dan 21 dni.
Če se P. falciparum v krvi neimunih posameznikov v blagih primerih odkrije, so po priporočilih SZO zdravila izbire meflokin in derivati artemizinina (artemeter, artesunat, arteeter); lahko se uporabi tudi halofantrin. V odsotnosti meflokina in halofantrina in/ali ob prisotnosti kontraindikacij za uporabo teh zdravil se kinin predpiše v kombinaciji z antibiotiki (tetraciklin, doksiciklin). Tetraciklin se jemlje 0,5 g dvakrat na dan 7-10 dni; lahko se nadomesti z doksiciklinom v dnevnem odmerku 0,1 g, trajanje dajanja pa je 7-10 dni. V regijah, kjer je P. falciparum odporen na meflokin in kinin, se za zdravljenje nezapletene tropske malarije priporoča kombinacija meflokina in artemizinina (artesetat, artemeter). Kombinacija fansidarja in artesunata je učinkovita pri zdravljenju nezapletene tropske malarije. Pripravki artemizinina se pogosto uporabljajo za zdravljenje tropske malarije, odporne na več zdravil, v jugovzhodni Aziji, številnih državah Južne Amerike in Afrike. Zelo hitro delujejo tako na krvne celice kot na gametocite. Vendar se ta zdravila hitro izločijo iz telesa, zato se pojavljajo ponovitve malarije. Primerneje jih je predpisati v kombinaciji z meflokinom v naslednjih odmerkih:
- artesunat: 4 mg/kg dvakrat na dan 3 dni; meflokin: 15 mg/kg enkrat 2. dan ali 25 mg/kg v dveh odmerkih 2. in 3. dan;
- artemeter: 3,2 mg/kg enkrat na dan 3 dni; meflokin: 15 mg/kg enkrat 2. dan ali 25 mg/kg v dveh odmerkih 2. in 3. dan.
Režimi zdravljenja nezapletene malarije
Sheme uporabe |
|||
Priprava |
Prvi odmerek, mg/kg |
Nadaljnji odmerki, mg/kg (interval, h) |
Trajanje tečaja, dni |
Klorokin |
10 (površina) |
10- 1-2 dni 5-3 dni |
3 |
Fansidar (sulfadoksin + pirimetamin) |
2,50–1,25 |
- |
1 |
Kinin, Kinimax, Kinoform |
10 (površina) |
7,5 (8) |
7–10 |
Meflokin |
15 (površina) |
- |
1 |
Halofantrin |
8 (sol) |
8 (6) |
1 |
Artesunat |
4 |
2 (12) |
7 |
Artemeter |
3.2 |
1,6 (24) |
7,0 |
Kinin-tetraciklin |
10,0–1,5 |
10,0 (8) + 5,0 (6) |
10,0+7,0 |
Coartem (artemeter + lumefantrin) |
1,3+8 0 |
1,3–8,0 (8) |
3.0 |
Kadar vrsta povzročitelja ni ugotovljena, je priporočljivo zdravljenje v skladu s shemami zdravljenja tropske malarije. Če bolnik bruha prej kot 30 minut po zaužitju predpisanega zdravila proti malariji, je treba ponoviti enak odmerek. Če se bruhanje pojavi 30–60 minut po zaužitju tablet, se dodatno predpiše polovica odmerka tega zdravila.
Bolnike s hudo tropsko malarijo je treba hospitalizirati na oddelku za intenzivno nego ali oddelku za oživljanje. Kinin ostaja zdravilo izbire za zdravljenje hude tropske malarije. Pri zdravljenju zapletenih oblik (možganska malarija, algid) se prvi odmerek (7 mg/kg) kininske baze daje intravensko v 30 minutah. Nato se intravensko kapalno daje še 10 mg/kg v 4 urah. Tako bolnik v prvih 4,5 urah po začetku zdravljenja prejme 17 mg/kg kininske baze. Po drugi shemi se začetni odmerek 20 mg/kg kininske baze daje v 4 urah. Obe shemi bolniki zadovoljivo prenašajo - brez kardiovaskularnih ali drugih motenj. Vzdrževalni odmerek 10 mg/kg kininske baze se daje v 8-urnih intervalih, trajanje dajanja pa je 1,5-2 uri. Priporočljivo je kombinirati kinin s tetraciklinom (250 mg štirikrat na dan, 7 dni) ali doksiciklinom (0,1 g na dan, 7–10 dni). Za zdravljenje otrok je priporočljivo dajati začetni odmerek (15 mg/kg) kininove baze intravensko s kapalno infuzijo v 5 % raztopini glukoze 4 ure. Vzdrževalni odmerek (10 mg/kg) se daje 2 uri v 12-urnih intervalih. Za intramuskularno dajanje se uporablja enak odmerek, vendar je priporočljivo kinin petkrat razredčiti v destilirani vodi in razdeliti na dve injekciji v različni zadnjici.
Artemether se uporablja kot alternativno zdravilo za zdravljenje zapletene tropske malarije v dnevnem odmerku 3,2 mg/kg prvi dan zdravljenja. V naslednjih šestih dneh se daje v odmerku 1,6 mg/kg intramuskularno v kombinaciji z enim odmerkom meflokina.
Bolnikom s hudimi in zapletenimi oblikami malarije je predpisano intenzivno patogenetsko zdravljenje. Pri rehidraciji je treba biti previden zaradi pljučnega in možganskega edema, vendar hipovolemija ni nič manj nevarna. Če rehidracija ni uspešna, se lahko pri takih bolnikih pojavi insuficienca tkivne perfuzije, acidoza, hipotenzija, šok in odpoved ledvic. Razvoj anemije običajno ni smrtno nevaren, če pa se hematokrit zmanjša na 15-20%, je treba dati transfuzijo rdečih krvničk ali polne krvi. Pri DIC sindromu se uporablja transfuzija sveže polne krvi ali koncentratov koagulacijskih faktorjev in trombocitov. V primeru hipoglikemije je treba uporabiti intravensko dajanje 40% raztopine glukoze.
Osnova zdravljenja možganskega edema je razstrupljanje, dehidracija, nadzor možganske hipoksije in respiratornih motenj (kisikova terapija, umetno predihavanje). Antikonvulzivi se dajejo po indikacijah. Izkušnje z zdravljenjem cerebralne malarije so dokazale neučinkovitost in celo nevarnost uporabe osmotskih diuretikov: dekstranov z nizko molekulsko maso; adrenalina; prostaciklina; pentoksifilina; ciklosporina; hiperimunskih serumov. Hiperbarična oksigenacija prav tako ni priporočljiva.
V primeru akutne ledvične odpovedi ali akutne ledvično-jetrne odpovedi je treba dnevni odmerek kinina zaradi morebitnega kopičenja zdravila zmanjšati na 10 mg/kg in raztopine dajati s hitrostjo 20 kapljic na minuto. V začetnem obdobju akutne ledvične odpovedi se izvaja forsirana diureza, če pa ni učinka in se azotemija stopnjuje, se uporabi hemodializa ali peritonealna dializa, ki običajno daje dobre rezultate. V primeru hemoglobinurne vročine se zdravilo, ki je povzročilo hemolizo, ukine. Po potrebi se nadomesti z drugimi antimalaričnimi zdravili, hkrati pa se predpišejo glukokortikosteroidi (prednizolon 1-2 mg/kg) in razstrupljevalna terapija.
V primeru rupture vranice, ki se običajno razvije v primerih hitrega in znatnega povečanja organa, je indiciran nujni kirurški poseg.
Za zdravljenje recidivov tropske malarije se izbere prej neuporabljeno zdravilo ali pa se uporabi prejšnje, vendar v kombinaciji z drugimi antimalaričnimi zdravili. Nosilstvo gamet se izloči s primakinom 1-3 dni v običajnih terapevtskih odmerkih.
Učinkovitost zdravljenja malarije spremljamo s pregledom debele kapljice krvi s štetjem parazitemij v 1 μl. Te študije se izvajajo dnevno od 1. do 7. dne po začetku etiotropnega zdravljenja. Če paraziti v tem času izginejo, se nadaljnje študije krvnih pripravkov opravijo 14., 21. in 28. dan po začetku zdravljenja.
Vrednotenje učinkovitosti
Učinkovitost etiotropnega zdravljenja malarije pri bolnikih z malarijo ocenjujemo s tremi parametri: zgodnji neuspeh (EF), pozna neuspeh (LF) in učinkovito zdravljenje.
Po jemanju zdravila proti malariji lahko bolnik bruha (zlasti pri otrocih). Pomembno si je zapomniti, da če se bruhanje pojavi manj kot 30 minut po jemanju zdravila, je treba ponovno vzeti enak odmerek, po 30–60 minutah pa polovico uporabljenega odmerka zdravila.
Ocena učinkovitosti zdravljenja malarije (WHO, 1996)
Zgodnja odpoved (ZU) |
Poslabšanje ali vztrajanje kliničnih znakov malarije ob prisotnosti parazitemije v prvih 3 dneh po začetku specifičnega zdravljenja |
Pozna odpoved (LF) |
Ponovni pojav značilnih kliničnih znakov malarije (vključno z razvojem hudega stanja) ob prisotnosti parazitemije od 4. do 14. dne od začetka specifične terapije |
Učinkovitost zdravljenja |
Odsotnost parazitemije po 14 dneh od začetka specifične terapije ob odsotnosti meril za RN in PN. |
Radikalno zdravljenje malarije
Radikalno zdravljenje malarije se izvaja sočasno z zdravljenjem, ki zapira, ali takoj po njem.
- Za preprečevanje eksoeritrocitnih recidivov malarije vivax in malarije ovale, da bi vplivali na hiptozoite, se primakin predpisuje v odmerku 45 mg (27 mg baze) na dan (3 tablete) - 14 dni ali 6 tablet - 1-krat na teden - 6-8 tednov (v primeru pomanjkanja glukoza-6-fosfat dehidrogenaze). Zdravilo tafenokin je v kliničnih preskušanjih - analog primakina, vendar z večjo klinično učinkovitostjo in manjšo pogostostjo neželenih učinkov.
- Za preprečevanje prenosa malarije falciparum (z vplivanjem na gametocite) se primakin uporablja v odmerku 45 mg (27 mg baze) na dan (3 tablete) - 3 dni. Zdravljenje se izvaja na območjih, endemičnih za tropsko malarijo. Pri uporabi zdravila Fansidar pri zdravljenju bolnikov, ki so preboleli malarijo falciparum, se primakin ne predpisuje zaradi učinkovitega učinka pirimetamina, ki je del zdravila Fansidar, na gametocite Pl. falciparum.
Zdravljenje hude in/ali zapletene malarije falciparum se izvaja na oddelkih za intenzivno nego. Če peroralna uporaba zdravil ni mogoča, se izvaja parenteralna terapija z enim od naslednjih zdravil:
- kinin dihidroklorid - 10-20 mg/kg (do 2,0 g na dan) intravensko v 500 ml 5% raztopine glukoze, počasi, 2-3-krat na dan, dokler si bolnik ne opomore od resnega stanja, nato eno od peroralnih zdravil v skladu z režimom zdravljenja nezapletene malarije falciparum;
- V sodobnih razmerah se v nekaterih državah za zdravljenje hudih oblik malarije, ki jo povzroča falciparum, uporabljajo novi zeliščni pripravki (ti pripravki v Rusiji niso certificirani): Artemether (Artenam) - 160 mg intramuskularno prvi dan, nato 80 mg 6 dni; Artesunat - 50 mg intramuskularno (intravensko) 2-krat na dan 7 dni; Artemizinin - 1200 mg intramuskularno 7 dni.
Patogenetsko zdravljenje malarije je odvisno od resnosti malarije in razvoja zapletov. Predpišejo se razstrupljevalna terapija, korekcija metabolne acidoze, hipoglikemije, diuretiki, antihistaminiki, glukokortikosteroidi (po indikacijah), vitamini, kardiovaskularna in druga zdravila. V primeru anurije se lahko izvede peritonealna dializa. Pri zdravljenju hemoglobinurne vročice se najprej ukinejo zdravila, ki so povzročila hemolizo, in se izvede transfuzija mase rdečih krvničk.
Rekonvalescenti so odpuščeni po zaključku celotnega cikla etiotropnega parazitološkega zdravljenja (prekinitev terapije) ob prisotnosti 2-3 negativnih rezultatov krvnih preiskav (debela kapljica). Bolniki, ki so preboleli malarijo vivax in malarijo ovale, lahko opravijo nadaljnji cikel zdravljenja s primakinom ambulantno. Bolniki, ki so preboleli malarijo, se spremljajo 1-1,5 meseca s ponavljajočimi se parazitološkimi testi debele kapljice krvi vsakih 7-10 dni. Bolniki, ki so preboleli malarijo vivax, malarijo ovale in malarijo malarije, se spremljajo dve leti, z obveznimi parazitološkimi testi debele kapljice ob vsakem povišanju temperature.
Preprečevanje
SZO se bori proti malariji po vsem svetu v okviru programa za zmanjšanje širjenja malarije, sprejetega leta 1998. Trenutno si je SZO za evropsko regijo zastavila nov cilj - do leta 2010 odpraviti tridnevno malarijo (P. vivax), do leta 2015 pa tropsko malarijo. Najpomembnejša povezava v kompleksu ukrepov je pravočasno odkrivanje in zdravljenje virov okužbe.
Preventivni ukrepi v izbruhu so namenjeni pravočasnemu odkrivanju in zdravljenju malarije, pa tudi prenašalcev parazitov (virov okužbe), ter boju proti prenašalcem malarije. Trenutno ni učinkovitih cepiv za aktivno imunizacijo proti malariji.
Individualna profilaksa malarije med bivanjem v endemičnem žarišču je namenjena preprečevanju okužbe in preprečevanju napada malarije. Preprečevanje okužbe obsega ukrepe za zaščito pred piki komarjev (uporaba repelentov, mrež na oknih in vratih, zaves za postelje, oblačil, ki pokrivajo roke in noge, med bivanjem na prostem zvečer in ponoči). V skladu s priporočili SZO preprečevanje napada malarije obsega jemanje antimalaričnih zdravil, kar je priporočljivo le za neimune posameznike, ki potujejo v žarišča z visokim tveganjem za okužbo z malarijo in pomanjkanjem dostopne zdravstvene oskrbe (oddaljenost zdravstvenih ustanov, nezmožnost hitrega testiranja krvi za malarijo).
Potreba po uporabi, trajanje in pogostost jemanja zdravil se določijo šele po posvetovanju z nalezljivim specialistom. Pomembno je ugotoviti kontraindikacije za jemanje kemoterapevtskih zdravil in prisotnost hudih sočasnih bolezni. Nosečnice brez imunosti in majhni otroci ne smejo obiskovati območij, endemičnih za malarijo.
Glede na visoko odpornost Pl. falciparum na klorokin je standard za preprečevanje malarije, ki jo povzroča falciparum, po priporočilu SZO trenutno meflokin (250 mg enkrat na teden, 2 tedna pred odhodom na endemično območje in 4 tedne po vrnitvi). Uporabo drugih zdravil (doksiciklin, klorokin v kombinaciji s progvanilom, atovakin v kombinaciji s progvanilom, primakin in druga) določi specialist za nalezljive bolezni ob upoštevanju epidemiološke situacije v regiji bivanja in drugih zgoraj omenjenih dejavnikov.
Napoved
V večini primerov smrtnost povzroči tropska malarija, natančneje njena možganska oblika, ki se pojavi v 10 % primerov hude oblike malarije falciparum. Smrtni izidi zaradi drugih vrst malarije so zelo redki. Toda tropska malarija se ob pravočasni diagnozi in ustreznem zdravljenju konča s popolnim okrevanjem.
Za bolnike, ki so preboleli tropsko malarijo, je priporočljivo vzpostaviti dispanzersko opazovanje 1-1,5 meseca in izvajati parazitološke krvne preiskave v presledkih 1-2 tedna. Dispanzersko opazovanje bolnikov, ki so preboleli malarijo, ki jo povzročajo P. vivax, P. ovale in P. malariae, je treba izvajati dve leti. Vsako zvišanje telesne temperature zahteva laboratorijske preiskave krvi za pravočasno odkrivanje malarijskih plazmodij.

