Medicinski strokovnjak članka
Nove publikacije
Kateterizacija srca
Zadnji pregled: 06.07.2025

Vsa vsebina iLive je pregledana ali preverjena, da se zagotovi čim večja dejanska natančnost.
Imamo stroge smernice za pridobivanje virov in samo povezave do uglednih medijskih strani, akademskih raziskovalnih institucij in, kadar je to mogoče, medicinsko pregledanih študij. Upoštevajte, da so številke v oklepajih ([1], [2] itd.) Povezave, ki jih je mogoče klikniti na te študije.
Če menite, da je katera koli naša vsebina netočna, zastarela ali drugače vprašljiva, jo izberite in pritisnite Ctrl + Enter.
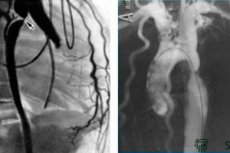
Metodologija izvajanja srčne kateterizacije
V primeru hude zožitve aortne zaklopke ali njene umetne proteze, ko retrogradno vstavitev katetra v levi prekat ni mogoča, se uporabi transseptalna punkcija interatrijskega septuma iz desnega preddvora v levo in nato v levi prekat. Najpogosteje uporabljen pristop do žile je po Seldingerjevi metodi (1953). Po lokalni anesteziji kože in podkožja z 0,5-1% raztopino novokaina ali 2% raztopino lidokaina in majhni zarezi na koži se z iglo prebode vena ali arterija; ko se iz proksimalne konice igle (paviljona) pojavi kri (poskusiti je treba preboditi le sprednjo steno žile), se skozi iglo vstavi vodilna žica, igla se odstrani in po vodilni žici, ki mora biti seveda daljša od katetra, se v žilo vstavi kateter. Kateter se pod rentgenskim nadzorom premakne na želeno mesto. V primeru uporabe plavajočih katetrov tipa Swan-Gans z balonom na koncu je lokacija konice katetra določena s krivuljo tlaka. Zaželeno je namestiti tankostenski uvajalnik s hemostatičnim ventilom in stransko vejo za izpiranje v žilo, skozi katerega je enostavno vstaviti kateter in ga po potrebi zamenjati z drugim. Kateter in uvajalnik se izpereta s heparinizirano izotonično raztopino natrijevega klorida, da se prepreči nastanek trombov. Z uporabo različnih vrst katetrov je mogoče doseči različne dele srca in žil, izmeriti tlak v njih, odvzeti vzorce krvi za oksimetrijo in druge preiskave, uvesti desni votlinski kateter za določanje anatomskih parametrov, zožitev, iztoka krvi itd.
Če ni fluoroskopskega (rentgenskega) nadzora nad lokacijo katetra, se uporabljajo katetri z napihljivim plavajočim balonom na koncu, ki se lahko premika s pretokom krvi v desni atrij, desni prekat, pljučno arterijo in beleži tlak v njih. Klinični tlak v pljučni arteriji omogoča posredno presojo stanja delovanja levega prekata, njegovega končnega diastoličnega tlaka (EDP), saj je EDP levega prekata povprečni tlak v levem atriju ali tlak v pljučnih kapilarah. To je pomembno za spremljanje terapije v primerih hipotenzije, srčnega popuščanja, na primer pri akutnem miokardnem infarktu. Če ima kateter dodatne naprave, je mogoče meriti srčni iztis z redčenjem barvila ali termodilucijo, posneti intrakavitarni elektrogram in izvesti endokardialno stimulacijo. Krivulje intrakavitarnega tlaka se beležijo s Stathamovim senzorjem tekočinskega tlaka in EKG-jem na reaktivnem snemalniku ali računalniku z možnostjo tiskanja na papir; njihove spremembe se lahko uporabijo za presojo določene srčne patologije.
Merjenje srčnega izpusta
Treba je opozoriti, da ni absolutno natančnih metod za merjenje srčnega iztisa. Med srčno kateterizacijo se najpogosteje uporabljajo tri metode za določanje srčnega iztisa: Fickova metoda, termodilucijska metoda in angiografska metoda.
Fickova metoda
Predlagal jo je Adolph Fick leta 1870. Metoda temelji na predpostavki, da je v mirovanju dotok kisika v pljuča enak količini kisika, ki ga porabijo tkiva, količina krvi, ki jo izloči levi prekat, pa je enaka volumnu krvi, ki teče skozi pljuča. Odvzeti je treba mešano vensko kri, saj se koncentracija kisika v krvi vene cave in koronarnega sinusa bistveno razlikuje. Kri se odvzame iz desne prekata ali pljučne arterije, kar je bolje. Arteriovensko razliko kisika lahko določimo iz koncentracije kisika v arterijski (Ca) in venski (Cv) krvi. Z izračunom vsebnosti kisika, absorbiranega v 1 minuti, lahko izračunamo volumen krvi, ki teče skozi pljuča v istem časovnem obdobju, tj. srčni iztis (CO):
MO = Q / Ca - St (l/min),
Kjer je Q absorpcija kisika v telesu (ml/min).
Če poznate srčni indeks, lahko izračunate srčni indeks (IZ). To storite tako, da srčni indeks delite s površino gela bolnika, ki se izračuna na podlagi njegove višine in telesne teže. Srčni indeks pri odraslem je običajno 5–6 l/min, IZ pa 2,8–3,5 l/min/ m2.
Metoda termodilucije
Pri tej metodi se uporablja ohlajena izotonična raztopina natrijevega klorida (5-10 ml), ki se skozi večlumenski kateter vnese v desni atrij, konica katetra s termistorjem pa je v pljučni arteriji. Kalibracija krivulj se izvede s kratkotrajnim vklopom konstantnega upora, ki daje odstopanja snemalne naprave, ki ustrezajo določeni spremembi temperature za dani termistor. Večina termodilucijskih naprav je opremljenih z analognimi računalniškimi napravami. Sodobna oprema omogoča do 3 meritve krvnega MO v 1 minuti in večkratne ponovitve študij. Srčni izpust ali MO se določi z naslednjo formulo: MO = V (T1 - T2) x 60 x 1,08 / S (l/min),
Kjer je V volumen vnesenega indikatorja; T1 temperatura krvi; T2 temperatura indikatorja; S površina pod krivuljo redčenja; 1,08 je koeficient, odvisen od specifične gostote in toplotne kapacitete krvi in izotonične raztopine natrijevega klorida.
Prednosti termodilucije, pa tudi potreba po kateterizaciji samo venskega tkiva, naredijo to metodo trenutno najbolj sprejemljivo za določanje srčnega iztisa v klinični praksi.
Nekateri tehnični vidiki kateterizacijskega laboratorija
Osebje laboratorija za kateterizacijsko angiografijo vključuje vodjo, zdravnike, operacijske medicinske sestre in rentgenske tehnike (rentgenske tehnike), če se uporablja kino in velikoformatno rentgensko snemanje. V laboratorijih, ki uporabljajo samo video filme in računalniško snemanje slik, rentgenski tehniki niso potrebni. Vse laboratorijsko osebje mora obvladati tehnike kardiopulmonalnega oživljanja, za kar mora imeti rentgenska operacijska soba ustrezna zdravila, defibrilator, napravo za električno stimulacijo srca s kompletom elektrodnih katetrov, centralni dovod kisika in (po možnosti) aparat za umetno prezračevanje pljuč.
Kompleksne in tvegane diagnostične posege ter PCI (angioplastiko, stentiranje, aterektomijo itd.) je treba po možnosti izvajati v klinikah s kardiokirurško ekipo. V skladu s priporočili Ameriškega kardiološkega kolegija/Ameriškega združenja za srce lahko angioplastiko in pregled bolnikov z visokim tveganjem za zaplete, AMI, izvajajo izkušeni, usposobljeni specialisti brez prisotnosti kardiokirurške podpore v bolnišnici, če bolnika ni mogoče prepeljati na primernejšo lokacijo brez dodatnega tveganja. V Evropi in nekaterih drugih državah (vključno z Rusijo) se endovaskularni posegi vse pogosteje izvajajo brez prisotnosti kardiokirurških posegov, saj je potreba po nujni kardiokirurški operaciji trenutno izjemno majhna. Za nujni prevoz bolnika tja v primeru peri- in postproceduralnih zapletov zadostuje dogovor z bližnjo kliniko za kardiokirurško kirurgijo.
Za ohranjanje telesne pripravljenosti, usposobljenosti in spretnosti operaterjev mora laboratorij opraviti vsaj 300 posegov na leto, vsak zdravnik pa mora opraviti vsaj 150 diagnostičnih posegov na leto. Za kateterizacijo in angiografijo so potrebni enota za visokoločljivostno rentgensko angiografijo, sistem za spremljanje EKG in intravaskularnega tlaka, arhiviranje in obdelavo angiografskih slik, sterilni instrumenti in različne vrste katetrov (različne vrste katetrov za koronarno angiografijo so opisane v nadaljevanju). Angiografska enota mora biti opremljena s priključkom za kineangiografsko ali digitalno računalniško zajemanje in arhiviranje slik, imeti mora možnost pridobivanja slik na spletu, torej takoj s kvantitativno računalniško analizo angiogramov.
Spremembe krivulj intrakavitarnega tlaka
Krivulje intrakavitarnega tlaka se lahko spremenijo pri različnih patoloških stanjih. Te spremembe služijo diagnostiki pri pregledu bolnikov z različnimi srčnimi patologijami.
Za razumevanje vzrokov sprememb tlaka v srčnih votlinah je potrebno imeti predstavo o časovnih povezavah med mehanskimi in električnimi procesi, ki se pojavljajo med srčnim ciklom. Amplituda vala a v desnem atriju je višja od amplitude vala y. Presežek vala y nad valom a v krivulji tlaka iz desnega preddvora kaže na kršitev polnjenja atrija med ventrikularno sistolo, kar se pojavi pri insuficienci trikuspidalne zaklopke ali okvari.
Pri trikuspidalni stenozi je krivulja tlaka v desnem atriju podobna krivulji tlaka v levem atriju pri mitralni stenozi ali konstriktivnem perikarditisu, z upadom in platojem sredi in pozne diastole, kar je značilno za povišan tlak med zgodnjo sistolo. Povprečni tlak v levem atriju se precej ujema s tlakom v zagozditvi pljučne arterije in diastoličnim tlakom v pljučnem deblu. Pri mitralni insuficienci brez stenoze pride do hitrega upada tlaka na začetku sistole (zmanjšanje vala y), ki mu sledi postopno povečanje v pozni diastoli (diastaza). To odraža doseganje ravnovesja med atrijskim in ventrikularnim tlakom v pozni fazi polnjenja ventriklov. Nasprotno pa se pri bolnikih z mitralno stenozo val y počasi zmanjšuje, medtem ko se tlak v levem atriju še naprej zmanjšuje skozi diastolo, in ni znakov diastaze pulznega tlaka v levem atriju, saj je atrioventrikularni tlačni gradient ohranjen. Če mitralno stenozo spremlja normalen sinusni ritem, se α-val v levem atriju ohrani, krčenje atrijev pa povzroči nastanek velikega tlačnega gradienta. Pri bolnikih z izolirano mitralno regurgitacijo je v-val jasno izražen in ima strm padajoči pregib y-linije.
Na krivulji tlaka v levem prekatu točka EDP (Eustacionarni tlak v levem prekatu) se nahaja neposredno pred začetkom njegove izometrične kontrakcije in se nahaja takoj za valom a, pred valom c tlaka v levem atriju. EDP levega prekata se lahko poveča v naslednjih primerih: srčno popuščanje, če je prekat izpostavljen veliki obremenitvi zaradi prekomernega pretoka krvi, na primer pri aortni ali mitralni insuficienci; hipertrofija levega prekata, ki jo spremlja zmanjšanje njegove raztegljivosti, elastičnosti in kompliance; restriktivna kardiomiopatija; konstriktivni perikarditis; srčna tamponada, ki jo povzroča perikardialni izliv.
Pri stenozi aortne zaklopke, ki jo spremlja oviran odtok krvi iz levega prekata in povečanje tlaka v njem v primerjavi s sistoličnim tlakom v aorti, tj. pojav gradienta tlaka, je krivulja tlaka v levem prekatu podobna krivulji tlaka med izometrično kontrakcijo. Njeni obrisi so bolj simetrični, največji tlak pa se razvije pozneje kot pri zdravih posameznikih. Podobna slika je opažena pri beleženju tlaka v desnem prekatu pri bolnikih s stenozo pljučne arterije. Krivulje krvnega tlaka se lahko razlikujejo tudi pri bolnikih z različnimi vrstami aortne stenoze. Tako pri stenozi zaklopk opazimo počasno in zapoznelo povečanje arterijskega pulznega vala, pri hipertrofični kardiomiopatiji pa začetno ostro povečanje tlaka nadomesti hitro zmanjšanje in nato sekundarni pozitivni val, ki odraža obstrukcijo med sistolo.
Izpeljani indeksi intraventrikularnega tlaka
Hitrost spremembe/povečanja krivulje intraventrikularnega tlaka med izovolumsko fazo kontrakcije se imenuje prvi odvod - dр/dt. Prej se je uporabljal za oceno kontraktilnosti ventrikularnega miokarda. Vrednost dр/dt in drugi odvod - dр/dt/р - se izračunata iz krivulje intraventrikularnega tlaka z uporabo elektronske in računalniške tehnologije. Najvišje vrednosti teh kazalnikov predstavljajo indekse hitrosti ventrikularne kontrakcije in pomagajo oceniti kontraktilnost in inotropni status srca. Žal nam širok razpon teh kazalnikov pri različnih kategorijah bolnikov ne omogoča razvoja povprečnih standardov, vendar so povsem uporabni pri enem bolniku z začetnimi podatki in ob ozadju uporabe zdravil, ki izboljšujejo kontraktilno funkcijo srčne mišice.
Trenutno, ko imamo v arzenalu metod pregleda pacientov, kot so ehokardiografija v različnih modifikacijah, računalniško (CT), elektronsko in magnetno resonančno slikanje (MRI), ti kazalniki za diagnosticiranje srčnih patologij niso tako pomembni kot prej.
Zapleti srčne kateterizacije
Srčna kateterizacija je relativno varna, vendar ima, tako kot vsaka invazivna tehnika, določen odstotek zapletov, povezanih tako s samim posegom kot s splošnim stanjem bolnika. Uporaba naprednejših in tanjših atravmatskih katetrov, nizkoosmolarnih in/ali neionskih RVS, sodobnih angiografskih enot z računalniško obdelavo slik v realnem času za invazivne posege je znatno zmanjšala pojavnost morebitnih zapletov. Tako umrljivost med srčno kateterizacijo v velikih angiografskih laboratorijih ne presega 0,1 %. S. Pepine in sodelavci poročajo o skupni stopnji umrljivosti do 0,14 %, pri čemer je 1,75 % za bolnike, mlajše od 1 leta, 0,25 % za osebe, starejše od 60 let, 0,03 % za bolezen ene koronarne arterije, 0,16 % za bolezen treh žil in 0,86 % za bolezen leve koronarne arterije. V primeru srčnega popuščanja se umrljivost poveča tudi glede na razred NUHA: v I-II FC - 0,02 %, III in IV FC - 0,12 oziroma 0,67 %. Pri nekaterih bolnikih se poveča tveganje za resne zaplete. To so bolniki z nestabilno in progresivno angino pektoris, nedavnim (manj kot 7 dni) miokardnim infarktom, znaki pljučnega edema zaradi miokardne ishemije, s krvožilnim popuščanjem III-IV FC, hudim popuščanjem desnega prekata, srčnimi zaklopkami (huda aortna stenoza in aortna regurgitacija s pulznim tlakom več kot 80 mm Hg), prirojenimi srčnimi napakami s pljučno hipertenzijo in popuščanjem desnega prekata.
V multivariatni analizi 58.332 bolnikov so bili napovedovalci resnih zapletov hudo kongestivno srčno popuščanje, hipertenzija, koronarna srčna bolezen, bolezen aortne in mitralne zaklopke, odpoved ledvic, nestabilna angina pektoris in akutni miokardni infarkt v prvih 24 urah ter kardiomiopatija. Pri 80-letnih bolnikih se je umrljivost med invazivnimi diagnostičnimi posegi povečala tudi na 0,8 %, incidenca žilnih zapletov na mestu vboda pa je dosegla 5 %.


 [
[