Medicinski strokovnjak članka
Nove publikacije
Genitalne bradavice: vzroki, simptomi, diagnoza, zdravljenje
Zadnji pregled: 07.07.2025

Vsa vsebina iLive je pregledana ali preverjena, da se zagotovi čim večja dejanska natančnost.
Imamo stroge smernice za pridobivanje virov in samo povezave do uglednih medijskih strani, akademskih raziskovalnih institucij in, kadar je to mogoče, medicinsko pregledanih študij. Upoštevajte, da so številke v oklepajih ([1], [2] itd.) Povezave, ki jih je mogoče klikniti na te študije.
Če menite, da je katera koli naša vsebina netočna, zastarela ali drugače vprašljiva, jo izberite in pritisnite Ctrl + Enter.
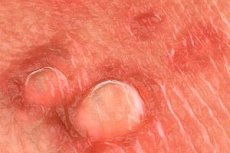
Več kot 20 vrst humanega papiloma virusa (HPV) lahko okuži genitalni trakt. Večina okužb s HPV je asimptomatskih, subkliničnih ali neprepoznanih. Vidne genitalne bradavice običajno povzročajo tipi HPV 6 ali 11. Drugi tipi HPV, ki jih je mogoče izolirati iz anogenitalnega področja (npr. tipi 16, 18, 31, 33 in 35), so močno povezani s cervikalno displazijo. Diagnozo genitalnih bradavic je mogoče potrditi z biopsijo, čeprav je biopsija redko potrebna (npr. v zapletenih primerih, neuspehu standardne terapije, poslabšanju klinične slike med zdravljenjem, imunosupresiji, pigmentiranih/otrdelih/ulceriranih bradavicah). Ni podatkov, ki bi podpirali uporabo testiranja DNK HPV, specifičnega za tip, pri rutinski diagnozi ali zdravljenju bolnikov z vidnimi genitalnimi bradavicami.
Tipa HPV B in 11 lahko povzročita tudi bradavice v nožnici, na materničnem vratu, v sečnici in v anusu. Intraanalne bradavice se pojavljajo predvsem pri bolnikih, ki imajo receptivne analne spolne odnose, in se razlikujejo od perianalnih bradavic, ki se lahko pojavijo pri moških in ženskah, ki nimajo analnih spolnih odnosov. Poleg genitalnih lezij lahko ta tipa HPV povzročita bradavice na veznici, nazofarinksu in ustni votlini. Tipa HPV 6 in 11 sta redko povezana z invazivnim ploščatoceličnim karcinomom zunanjih spolovil. Glede na njihovo velikost in anatomsko lokacijo so lahko genitalne bradavice boleče, se zlahka podplutbe in/ali srbijo.
Tipi HPV 16, 18, 31, 33, 35 se redko pojavljajo v vidnih genitalnih bradavicah in so povezani z ploščatocelično intraepitelno neoplazijo (ploščatocelični karcinom in situ, papularni bovenoid, Queyratova eritroplazija, Bowiejeva bolezen). Ti tipi HPV so povezani z vaginalno, analno in cervikalno intraepitelno displazijo ter ploščatoceličnim karcinomom. Bolnice z vidnimi genitalnimi bradavicami so lahko hkrati okužene z več tipi HPV.
Zdravljenje genitalnih bradavic
Primarni cilj zdravljenja vidnih genitalnih bradavic je odstranitev bradavic, ki povzročajo simptome. Zdravljenje lahko povzroči obdobje "brez bradavic". Genitalne bradavice pogosto ne povzročajo simptomov. Nobeno od trenutno dostopnih zdravljenj ne spremeni naravnega poteka okužbe s HPV ali je ne izkorenini. Odstranjevanje bradavic lahko zmanjša njihovo nalezljivost ali pa tudi ne. Če se ne zdravijo, se lahko vidne genitalne bradavice same od sebe rešijo, ostanejo nespremenjene ali pa se povečajo. Ni dokazov, da bi zdravljenje vidnih bradavic vplivalo na razvoj raka materničnega vratu.
Režimi zdravljenja genitalnih bradavic
Izbira zdravljenja genitalnih bradavic mora temeljiti na željah pacienta, razpoložljivih virih in izkušnjah zdravstvenega delavca. Nobeno zdravilo, ki je trenutno na voljo, ni učinkovitejše od vseh drugih ali idealno zdravilo za vse paciente.
Trenutno na voljo možnosti zdravljenja vidnih genitalnih bradavic vključujejo lokalne terapije, ki jih bolnik sam nanese (podofiloks in imikvamod), terapije, ki jih izvaja zdravstveni delavec (krioterapija, podofilinska smola, trikloroocetna kislina, bikloroocetna kislina, interferon), in kirurški poseg. Večina bolnikov ima od enega do deset genitalnih bradavic, ki merijo od 0,5 do 1,0 cm2 in se odzivajo na večino možnosti zdravljenja. Med dejavniki, ki lahko vplivajo na izbiro zdravljenja, so velikost, število, lokacija, morfologija bradavice, bolnikove želje, stroški, enostavnost uporabe, neželeni učinki in izkušnje zdravstvenega delavca. Načrt ali protokol zdravljenja je pomemben, ker mnogi bolniki potrebujejo celoten ciklus zdravljenja in ne le enkratno zdravljenje. Na splošno se bradavice, ki se nahajajo na vlažnih površinah in/ali v kožnih gubah, bolje odzivajo na lokalno zdravljenje z zdravili, kot so trikloroacetocetna kislina (TCA), podofilin, podofiloks in imikvamod, kot bradavice, ki se nahajajo na suhih površinah kože.
Če zdravnikove metode zdravljenja po treh ciklih zdravljenja ne privedejo do bistvenega izboljšanja ali do popolne izginotja bradavic po šestih ciklih zdravljenja, je treba metodo zdravljenja spremeniti. Razmerje med tveganjem in koristjo cikla zdravljenja je treba v celoti oceniti, da se prepreči prekomerno ozdravitev bolnika. Zdravnik mora vedno pretehtati in po potrebi spremeniti bolnikove lokalne metode zdravljenja in zdravnikove metode.
Zapleti so redki, če se zdravljenje izvaja pravilno. Bolnike je treba opozoriti, da so hipo- in hiperpigmentirane brazgotine pogoste po odstranitvi bradavic. Vdrte ali hipertrofične brazgotine so redke, vendar se lahko pojavijo, če bolnik med zdravljenjema ni imel dovolj časa. Zdravljenje redko povzroči onesposobljajoče kronične bolečinske sindrome, kot sta vulvodinija ali hiperestezija na mestu zdravljenja.
Zunanje genitalne bradavice, priporočeno zdravljenje
Samostojno zdravljenje
Podofilox, 0,5 % raztopina ali gel. Bolnice lahko nanesejo raztopino podofiloxa z vatirano palčko ali podofilox gel s prstom dvakrat na dan 3 dni, nato pa 4-dnevni odmor. Ta cikel se lahko po potrebi ponovi, skupno 4 cikli. Skupna površina zdravljenih bradavic ne sme presegati 10 cm2 , skupna količina podofiloxa pa ne sme presegati 0,5 ml na dan. Če je mogoče, naj prvo zdravljenje opravi zdravstveni delavec, ki pokaže, kako pravilno nanesti izdelek in katere bradavice zdraviti. Varnost podofiloxa med nosečnostjo ni bila ugotovljena.
Ali krema Imiquamod 5 %. Bolniki naj kremo imiquamod nanašajo s prstom, ponoči, trikrat na teden, do 16 tednov. Priporočljivo je, da si predel umijete z blagim milom in vodo 6–10 ur po nanosu. S tem zdravljenjem pri mnogih bolnicah bradavice izginejo v 8–10 tednih ali prej. Varnost podofiloksa med nosečnostjo ni bila ugotovljena.
Zdravljenje, ki ga izvaja zdravnik
Krioterapija s tekočim dušikom ali kriosondo. Aplikacije ponavljajte vsakih 1-2 tedna.
Podofilin smola, 10–25 % v tinkturi benzoina. Na vsako bradavico je treba nanesti majhno količino in pustiti, da se posuši na zraku. Da bi se izognili težavam s sistemsko absorpcijo in toksičnostjo, nekateri strokovnjaki priporočajo omejitev količine pripravka (< 0,5 ml podofilina) ali površine bradavice (10 cm2 ) na nanos. Nekateri strokovnjaki predlagajo, da se pripravek spere 1–4 ure po nanosu, da se prepreči draženje tkiva. Po potrebi ponovite tedensko. Varnost podofiloksa med nosečnostjo ni bila ugotovljena.
Ali trikloroocetna kislina (TCA) ali dikloroocetna kislina (DCA) 80-90%. Nanesite majhno količino samo na bradavice in pustite, da se posuši, dokler se ne pojavi bela "zmrzal". Za odstranitev nereagirane kisline uporabite puder s smukcem ali natrijevim bikarbonatom (soda bikarbona). Po potrebi postopek ponovite tedensko.
Ali kirurška ekscizija - tangencialna ekscizija s škarjami, tangencialna ekscizija z britvico, kiretaža ali elektrokirurgija.
Zunanje genitalne bradavice, alternativni načini zdravljenja
Intralezijska aplikacija interferona
Ali laserska operacija
Bolnik lahko zdravljenje izvede samostojno, če lokacija bradavic to omogoča. Podofilox v obliki 0,5 % raztopine ali gela je relativno poceni, enostaven za uporabo, varen in ga lahko bolniki uporabljajo doma. Podofilox je antimitotik, ki povzroči uničenje bradavic. Večina bolnikov je po zdravljenju opazila blago do zmerno bolečino ali lokalno draženje. Imikvimod je lokalno delujoč imunostimulant, ki spodbuja proizvodnjo interferona in drugih citokinov. Preden bradavica izgine, se običajno pojavijo lokalne vnetne reakcije, najpogosteje blage ali zmerne.
Krioterapija uničuje bradavice s citolizo, ki jo povzroča toplota, in zahteva posebno opremo. Njena glavna pomanjkljivost je, da pravilna uporaba zahteva precejšnjo pripravo, brez katere bradavic pogosto ni mogoče popolnoma pozdraviti, posledično pa je lahko učinkovitost metode nizka ali pa se poveča tveganje za zaplete. Med aplikacijo tekočega dušika se zaradi nekroze pojavi bolečina, na mestu aplikacije pa se pogosto pojavijo mehurji. Čeprav se lokalna anestezija (bodisi z lokalnimi sredstvi bodisi z injekcijami) rutinsko ne uporablja, njena uporaba olajša zdravljenje, kadar je veliko bradavic ali kadar je površina, ki jo je treba zamrzniti, velika.
Podofilin smola vsebuje veliko sestavin, vključno z lignanom podofilinom, ki je antimitotik. Smola se najpogosteje pripravlja v 10–25 % tinkturi benzoina. Vendar pa se ta pripravek zelo razlikuje po koncentraciji in vsebnosti aktivnih in neaktivnih sestavin. Čas, v katerem podofilinski pripravki ostanejo aktivni, ni znan. Pomembno je, da podofilin smolo nanesete v tankem sloju na bradavico in jo pustite, da se posuši na zraku, preden se območja dotaknete z oblačili. Premočan nanos ali nezadostno sušenje na zraku lahko povzroči lokalno draženje zaradi širjenja zdravila na neprizadeto kožo.
TCCA in BCA sta jedki snovi, ki uničujeta bradavice s kemično koagulacijo beljakovin. Široko se uporabljata, vendar nista bili dovolj raziskani. Raztopine TCCA imajo zelo nizko viskoznost (v primerjavi z vodo) in se lahko, če se naneseta preveč, hitro razširijo in poškodujejo znatno površino normalnega sosednjega tkiva. Pripravke TCCA in BCA je treba nanašati zelo previdno in jih pustiti, da se posušijo, preden se bolnik usede ali vstane. Če se pojavi močna bolečina, lahko kislino nevtraliziramo z milom ali sodo.
Kirurško odstranjevanje bradavic ima prednosti pred drugimi metodami, saj jih je mogoče hitro odstraniti, običajno v enem samem obisku. Vendar pa zahteva precejšnjo klinično prakso, nekaj opreme in daljši čas zdravljenja. Ko je dosežena lokalna anestezija, lahko vidne genitalne bradavice fizično uničimo z elektrokirurgijo, pri čemer dodatna hemostaza običajno ni potrebna. Bradavice lahko odstranimo tudi s tangencialno ekscizijo z ostrimi škarjami ali skalpelom ali s kiretažo. Ker je večina bradavic eksofitičnih, je ta metoda lahko zapletena zaradi nastanka rane v povrhnjici. Hemostazo lahko dosežemo z elektrokavterizacijo ali kemičnimi hemostatiki, kot je raztopina aluminijevega klorida. Šivi v večini primerov niso potrebni ali indicirani, če se kirurško odstranjevanje izvede pravilno. Kirurško zdravljenje je najprimernejše za bolnike z velikim številom ali veliko površino genitalnih bradavic. CO2 laser in kirurško zdravljenje se lahko uporabita pri bolnikih z večkratnimi ali intrauretralnimi bradavicami, zlasti če so bila druga zdravljenja neuspešna.
Interferon, bodisi naravni bodisi rekombinantni, se uporablja za sistemsko (subkutano, na oddaljeno mesto ali intramuskularno) ali intralezijsko (intralezijsko injiciranje) zdravljenje genitalnih bradavic. Sistemska uporaba interferona se ni izkazala za učinkovito. Interferon, ki se daje intralezijsko, je pokazal primerljivo učinkovitost in stopnjo ponovitve kot druge metode. Interferon naj bi bil učinkovit, ker ima protivirusne in/ali imunostimulacijske učinke. Vendar pa zdravljenje z interferonom ni priporočljivo za rutinsko uporabo zaradi nevšečnosti, potrebe po pogostih obiskih in pogostih sistemskih stranskih učinkov, kljub primerljivi učinkovitosti z drugimi metodami.
Zaradi pomanjkanja učinkovitih načinov zdravljenja nekatere klinike uporabljajo kombinirana zdravljenja (dve ali več sočasnih zdravljenj za isto bradavico). Večina strokovnjakov meni, da kombinirana zdravljenja ne povečajo učinkovitosti in lahko povečajo zaplete.
Cervikalne bradavice
Pri ženskah z eksofitnimi cervikalnimi bradavicami je treba pred zdravljenjem izključiti visokostopenjsko ploščato intraepitelno lezijo (SIL). Zdravljenje je treba izvajati pod nadzorom specialista.
Vaginalne bradavice
Krioterapija s tekočim dušikom. Zaradi nevarnosti perforacije in nastanka fistule uporaba kriosonde v nožnici ni priporočljiva.
THUK ali BHUK, 80–90 %, se nanaša samo na bradavice. Pripravek je treba nanašati v majhnih količinah in samo na bradavice, pustiti, da se posuši, dokler se ne pojavi bela "zmrzal". Za odstranitev nereagirane kisline uporabite puder s smukcem ali natrijevim bikarbonatom (soda bikarbona). Po potrebi postopek ponovite tedensko.
Ali pa se na prizadeto mesto nanese Podofilin, 10–25 % v tinkturi benzoina, ki se mora pred odstranitvijo spekuluma posušiti. Med enim postopkom je treba obdelati < 2 cm2 . Po potrebi se postopek ponovi v presledkih 1 tedna. Zaradi možnosti sistemske absorpcije nekateri strokovnjaki odsvetujejo uporabo podofilina v nožnici. Varnost uporabe podofilina med nosečnostjo ni bila dokazana.
Bradavice v odprtini sečnice
Krioterapija s tekočim dušikom.
Ali
Podofilin, 10–25 % v tinkturi benzoina. Pred stikom z normalno sluznico je treba območje nanosa posušiti. Po potrebi nanašajte tedensko. Varnost uporabe podofilina med nosečnostjo ni bila dokazana.
Analne bradavice
Krioterapija s tekočim dušikom.
Na bradavice se nanese bodisi THUK bodisi BHUK, 80–90 %. Pripravek se v majhnih količinah nanese samo na bradavice in se pusti, da se posuši, dokler se ne pojavi bela »slana«. Za odstranitev nereagirane kisline se uporabi puder s smukcem ali natrijevim bikarbonatom (soda bikarbona). Po potrebi postopek ponovite tedensko.
Ali kirurška odstranitev.
OPOMBA: Zdravljenje bradavic na rektalni sluznici je treba izvajati pod nadzorom strokovnjaka.
Ustne bradavice
Krioterapija s tekočim dušikom
Ali kirurška odstranitev.
Nadaljnje opazovanje
Če se vidne bradavice dobro odzovejo na zdravljenje, spremljanje ni potrebno. Bolnicam je treba svetovati, naj spremljajo morebitne ponovitve, ki so najpogostejše v prvih treh mesecih. Ker občutljivost in specifičnost samodiagnoze genitalnih bradavic nista znani, je treba bolnice spodbuditi, naj se tri mesece po zdravljenju vrnejo na spremljanje, da se spremlja morebitna ponovitev. Zgodnejši ponovni obisk bo omogočil spremljanje izginotja bradavic in morebitnih zapletov zdravljenja ter ponudil priložnost za izobraževanje in svetovanje bolnic. Ženskam je treba svetovati, naj redno opravljajo citološke preglede. Prisotnost genitalnih bradavic ni indikacija za kolposkopijo.
Upravljanje spolnih partnerjev
Pri zdravljenju bolnic z genitalnimi bradavicami testiranje spolnih partnerjev ni potrebno, ker se zdi, da je vloga ponovne okužbe minimalna, in če ni kurativnih terapij, zdravljenja, namenjena zmanjšanju tveganja prenosa, niso uporabna. Ker pa je diagnostična vrednost samopregledovanja in medsebojnega pregleda partnerjev negotova, se lahko partnerji bolnic z genitalnimi bradavicami testirajo za oceno prisotnosti genitalnih bradavic in drugih spolno prenosljivih okužb. Ker zdravljenje genitalnih bradavic verjetno ne izkorenini HPV, je treba bolnice in njihove partnerje opozoriti, da lahko okužijo neokužene spolne partnerje. Uporaba kondoma lahko zmanjša, vendar ne odpravi tveganja za prenos HPV na neokuženega partnerja. Partnerke bolnic z genitalnimi bradavicami je treba opozoriti, da je citološki presejalni test za raka materničnega vratu priporočljiv za vse spolno aktivne ženske.
Posebne opombe
Nosečnost
Imikvimoda, podofilina in podofiloksa se med nosečnostjo ne sme uporabljati. Ker se genitalne bradavice med nosečnostjo pogosto širijo in postanejo krhke, mnogi strokovnjaki priporočajo njihovo odstranitev med nosečnostjo. HPV tipa 6 in 11 lahko povzročita papilomatozo grla pri novorojenčkih in otrocih. Pot prenosa (transplacentalno, med porodom ali po porodu) ni jasna. Profilaktična vrednost carskega reza ni znana; zato se carski rez ne sme izvajati zgolj z namenom preprečevanja prenosa okužbe s HPV na novorojenčka. Redko je carski rez lahko indiciran pri ženskah z genitalnimi bradavicami, ki ovirajo prehod ploda skozi porodni kanal ali ki bi, če bi bile lokalizirane v nožnici, povzročile obilno krvavitev med vaginalnim porodom.
Bolniki z zmanjšano imunostjo
Zdravljenje genitalnih bradavic pri posameznikih z oslabljenim imunskim sistemom zaradi okužbe z virusom HIV ali drugih vzrokov je lahko manj učinkovito kot pri tistih z normalnim imunskim odzivom. Ponovitev po zdravljenju je lahko pogostejša. Incidenca ploščatoceličnega karcinoma ali podobnih genitalnih bradavic je lahko pri tej populaciji večja in pri teh bolnikih je večja verjetnost, da bo za potrditev diagnoze potrebna biopsija.
Ploščatocelični karcinom in situ
Če se postavi diagnoza ploščatoceličnega karcinoma in situ, je treba pacientko napotiti k specialistu na tem področju. Ekscizivna zdravljenja so na splošno učinkovita, vendar je po njihovi uporabi potrebno skrbno spremljanje. Tveganje, da se te lezije razvijejo v ploščatocelični karcinom in situ, obstaja, vendar je verjetno majhno. Partnerke takšnih pacientk imajo zelo veliko tveganje za razvoj patologij materničnega vratu.
Subklinična genitalna okužba s HPV (brez eksofitskih bradavic)
Subklinična okužba s HPV je veliko pogostejša kot eksofitne bradavice tako pri moških kot pri ženskah. Okužbo pogosto odkrijemo v materničnem vratu s Pap testom, kolposkopijo ali biopsijo, v penisu, vulvi in drugih genitalnih predelih pa s pojavom belih pik po nanosu ocetne kisline. Vendar pa rutinska uporaba ocetne kisline in pregled s povečevalnim steklom in svetlobo kot presejalni testi za "subklinične" ali "ocetno bele" genitalne bradavice ni več priporočljiva. Pojav belih pik po nanosu ocetne kisline ni specifičen test za okužbo s HPV. Zato se lahko pri populacijah z nizkim tveganjem odkrije veliko lažno pozitivnih rezultatov, če se ta test uporablja kot presejalni test. Specifičnost in občutljivost tega postopka še nista določeni. V posebnih primerih izkušeni zdravniki menijo, da je ta test uporaben za prepoznavanje ravnih genitalnih bradavic.
Dokončna diagnoza okužbe s HPV temelji na odkrivanju virusne nukleinske kisline (DNK) ali kapsidnih beljakovin. Diagnoza okužbe s HPV z odvzemom Pap testa običajno ni povezana z odkrivanjem HPV DNA v celicah materničnega vratu. Celične spremembe v materničnem vratu, povezane z okužbo z okužbo s HPV, so podobne tistim, ki jih opazimo pri nizkostopenjski displaziji, in se pogosto spontano izboljšajo. Na voljo so testi za odkrivanje DNK nekaterih tipov HPV v celicah materničnega vratu, pridobljenih s strganjem, vendar njihova klinična vrednost za zdravljenje bolnic ni znana. Odločitve o zdravljenju se ne smejo sprejemati na podlagi testiranja HPV DNA. Presejalni testi za subklinično genitalno okužbo s HPV z uporabo testov DNK ali RNA ali ocetne kisline niso priporočljivi.
Zdravljenje
V odsotnosti sočasne displazije zdravljenje subklinične okužbe s HPV, diagnosticirane s Pap testom, kolposkopijo, biopsijo, kožnim ali sluzničnim testom z ocetno kislino ali odkrivanjem HPV (DNK ali RNA), ni priporočljivo, ker diagnoza pogosto ostaja negotova in zdravljenje ne odpravi okužbe. HPV so pri moških in ženskah odkrili v sosednjih tkivih po laserski terapiji za displazijo, povezano s HPV, in po poskusih odstranitve subklinične okužbe s HPV z obsežno lasersko uparitvijo anogenitalnega področja. V prisotnosti sočasne displazije mora pristop k zdravljenju temeljiti na stopnji displazije.
Upravljanje spolnih partnerjev
Presejalni testi za spolne partnerje niso potrebni. Večina partnerjev ima verjetno že subklinično okužbo s HPV. Praktičnih presejalnih testov za subklinično okužbo s HPV ni. Uporaba kondoma lahko zmanjša verjetnost okužbe neokuženega ali novega partnerja; vendar obdobje okužbe ni znano. Ni znano, ali so bolniki s subklinično okužbo s HPV tako nalezljivi kot bolniki z eksofitnimi bradavicami.
 [ 1 ]
[ 1 ]
Katere teste so potrebne?

