Medicinski strokovnjak članka
Nove publikacije
Sjögrenov sindrom
Zadnji pregled: 12.07.2025

Vsa vsebina iLive je pregledana ali preverjena, da se zagotovi čim večja dejanska natančnost.
Imamo stroge smernice za pridobivanje virov in samo povezave do uglednih medijskih strani, akademskih raziskovalnih institucij in, kadar je to mogoče, medicinsko pregledanih študij. Upoštevajte, da so številke v oklepajih ([1], [2] itd.) Povezave, ki jih je mogoče klikniti na te študije.
Če menite, da je katera koli naša vsebina netočna, zastarela ali drugače vprašljiva, jo izberite in pritisnite Ctrl + Enter.
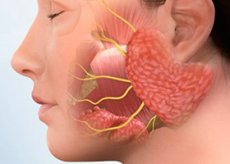
Sjögrenov sindrom je relativno pogosta avtoimunska bolezen vezivnega tkiva, ki prizadene predvsem ženske srednjih let in se razvije pri približno 30 % bolnikov z avtoimunskimi patologijami, kot so revmatoidni artritis, sistemski eritematozitis (SLE), skleroderma, vaskulitis, mešana bolezen vezivnega tkiva, Hashimotov tiroiditis, primarna biliarna ciroza in avtoimunski hepatitis. Ugotovljeni so bili genetski dejavniki bolezni (zlasti antigeni HLA-DR3 pri belcih s primarnim Sjögrenovim sindromom).
Sjögrenov sindrom je lahko primarni ali sekundarni, ki ga povzročajo druge avtoimunske bolezni; hkrati se lahko na ozadju Sjögrenovega sindroma razvije artritis, ki spominja na revmatoidni artritis, pa tudi poškodbe različnih eksokrinih žlez in drugih organov. Specifični simptomi Sjögrenovega sindroma: poškodbe oči, ustne votline in žlez slinavk, odkrivanje avtoprotiteles in rezultati histopatološke preiskave so osnova za prepoznavanje bolezni. Zdravljenje je simptomatsko.
Vzroki Sjögrenovega sindroma
Pride do infiltracije parenhima slinavk, solznih in drugih eksokrinih žlez s CD4 + T-limfociti in majhnim številom B-limfocitov. T-limfociti proizvajajo vnetne citokine (vključno z interlevkinom-2, gama-interferonom). Celice slinavk so sposobne proizvajati tudi citokine, ki poškodujejo izločevalne kanale. Atrofija epitelija solznih žlez vodi do suhosti roženice in veznice (sikirani keratokonjunktivitis). Limfocitna infiltracija in proliferacija celic izvodov obušesne žleze povzročita zoženje njihovega lumna in v nekaterih primerih nastanek kompaktnih celičnih struktur, imenovanih mioepitelni otoki. Suhost, atrofija sluznice in submukozne plasti prebavil ter njihova difuzna infiltracija s plazemskimi celicami in limfociti lahko vodijo do razvoja ustreznih simptomov (npr. disfagija).
Simptomi Sjögrenovega sindroma
Pogosto ta bolezen sprva prizadene oči in ustno votlino; včasih so ti simptomi Sjögrenovega sindroma edini. V hujših primerih se razvije huda poškodba roženice z odstopanjem fragmentov njenega epitelija (keratitis filiformis), kar lahko povzroči poslabšanje vida. Zmanjšano slinjenje (kserostomija) vodi do motenega žvečenja, požiranja, sekundarne okužbe s kandido, poškodbe zob in nastanka kamnov v slinskih kanalih. Poleg tega se pojavijo simptomi Sjögrenovega sindroma, kot so: zmanjšana sposobnost zaznavanja vonja in okusa. Lahko se razvije tudi suha koža, sluznice nosu, grla, žrela, bronhijev in nožnice. Suhost dihalnih poti lahko povzroči razvoj kašlja in pljučnih okužb. Opažen je tudi razvoj alopecije. Tretjina bolnikov ima povečano obušesno žlezo slinavko, ki ima običajno gosto konsistenco, enakomerno konturo in je nekoliko boleča. Pri kroničnem mumpsu se bolečina v obušesni žlezi zmanjša.
Artritis se razvije pri približno tretjini bolnikov in je podoben tistemu, ki ga opazimo pri bolnikih z revmatoidnim artritisom.
Opaziti je mogoče tudi druge simptome Sjögrenovega sindroma: generalizirano limfadenopatijo, Raynaudov fenomen, prizadetost pljučnega parenhima (pogosto, a le redko resno), vaskulitis (redko s prizadetostjo perifernih živcev in osrednjega živčevja ali z razvojem kožnih izpuščajev, vključno s purpuro), glomerulonefritis ali multipli mononevritis. Če so prizadete ledvice, se lahko razvijejo tubularna acidoza, oslabljena koncentracija, intersticijski nefritis in ledvični kamni. Incidenca psevdolimfomov, malignih, vključno z ne-Hodgkinovimi limfomi in Waldenstromovo makroglobulinemijo, je pri bolnikih s Sjögrenovim sindromom 40-krat večja kot pri zdravih posameznikih. Ta okoliščina zahteva skrbno spremljanje teh stanj. Možen je tudi razvoj kroničnih bolezni hepatobiliarnega sistema, pankreatitisa (tkivo eksokrinega dela trebušne slinavke je podobno žlezam slinavkam) in fibrinoznega perikarditisa.
Diagnoza Sjögrenovega sindroma
Na Sjögrenov sindrom je treba posumiti pri bolniku z ekskoriacijami, suhimi očmi in usti, povečanimi žlezami slinavkami, purpuro in tubularno acidozo. Takšni bolniki potrebujejo dodatne preiskave, vključno s pregledom oči, žlez slinavk in serološkimi testi. Diagnoza temelji na 6 merilih: spremembe v očeh, ustih, spremembe pri oftalmološkem pregledu, poškodba žlez slinavk, prisotnost avtoprotiteles in značilne histološke spremembe. Diagnoza je verjetna, če so izpolnjeni 3 ali več meril (vključno z objektivnimi), in zanesljiva, če so izpolnjena 4 ali več meril.
Znaki kseroftalmije vključujejo suhe oči vsaj 3 mesece ali uporabo umetnih solz vsaj 3-krat na dan. Suhe oči lahko potrdimo tudi s pregledom s špranjsko svetilko. Kserostomijo diagnosticiramo s povečanimi žlezami slinavkami, dnevnimi epizodami suhih ust vsaj 3 mesece in potrebo po dnevnem vnosu tekočine za lažje požiranje.
Schirmerjev test se uporablja za oceno resnosti suhih oči. Z njim se izmeri količina solzne tekočine, ki se izloči v 5 minutah po draženju, tako da se pod spodnjo veko namesti trak filtrirnega papirja. Pri mladih je dolžina navlaženega dela traku običajno 15 mm. Pri večini bolnikov s Sjögrenovim sindromom je ta številka manjša od 5 mm, čeprav ima lahko približno 15 % lažno pozitivne reakcije, nadaljnjih 15 % pa lažno negativne. Zelo specifičen test je obarvanje oči pri vkapavanju kapljic za oči, ki vsebujejo raztopino bengalskega vrtnice ali lisamin zelenega. Pri pregledu pod špranjsko svetilko čas razpada fluorescentnega solznega filma, krajši od 10 sekund, podpira to diagnozo.
Prizadetost žlez slinavk potrjuje nenormalno nizka proizvodnja sline (manj kot 1,5 ml v 15 minutah), kar se oceni z neposrednim snemanjem, sialografijo ali scintigrafijo žlez slinavk, čeprav se te preiskave uporabljajo manj pogosto.
Serološka merila imajo omejeno občutljivost in specifičnost ter vključujejo protitelesa proti antigenu Sjögrenovega sindroma (Ro/SS-A) ali proti jedrnim antigenom (označenim kot La ali SS-B), antinuklearna protitelesa ali protitelesa proti gama globulinu. Revmatoidni faktor je prisoten v serumu več kot 70 % bolnikov, 70 % ima povečano sedimentacijo eritrocitov (ESR), 33 % ima anemijo in več kot 25 % ima levkopenijo.
Če diagnoza ni jasna, je potrebna biopsija malih slinastih žlez bukalne sluznice. Histološke spremembe vključujejo velika kopičenja limfocitov z atrofijo acinarnega tkiva.
Koga se lahko obrnete?
Zdravljenje Sjögrenovega sindroma
Patogenetsko zdravljenje Sjögrenovega sindroma do danes še ni razvito. V primeru suhih oči je treba uporabljati posebne kapljice za oči – umetne solze, ki se prodajajo brez recepta in se vkapajo 4-krat na dan oziroma po potrebi. V primeru suhe kože in nožnice se uporabljajo lubrikanti.
V primeru suhe ustne sluznice je koristno nenehno piti majhne požirke tekočine čez dan, žvečiti žvečilni gumi brez sladkorja in uporabljati umetne nadomestke sline, ki vsebujejo karboksimetilcelulozo, v obliki ustne vodice. Poleg tega je treba izključiti zdravila, ki zmanjšujejo slinjenje (antihistaminiki, antidepresivi, antiholinergiki). Nujna je temeljita ustna higiena in redni zobozdravstveni pregledi. Vse nastale kamne je treba takoj odstraniti, ne da bi pri tem poškodovali tkivo slinavk. Bolečino, ki jo povzroči nenadno povečanje slinavk, najbolje lajšajo topli obkladki in analgetiki. Zdravljenje Sjögrenovega sindroma s pilokarpinom (peroralno 5 mg 3-4-krat na dan) ali cevimelinijevim kloridom (30 mg) lahko spodbudi slinjenje, vendar so ta zdravila kontraindicirana pri bronhospazmu in glavkomu zaprtega zakotja.
V nekaterih primerih, ko se pojavijo znaki prizadetosti vezivnega tkiva (npr. ko se razvije hud vaskulitis ali prizadetost notranjih organov), zdravljenje Sjögrenovega sindroma vključuje glukokortikoide (npr. prednizolon, 1 mg/kg peroralno enkrat na dan) ali ciklofosfamid (peroralno 5 mg/kg enkrat na dan). Artralgije se dobro odzivajo na zdravljenje s hidroksiklorokinom (peroralno 200–400 mg enkrat na dan).
Kakšna je prognoza za Sjögrenov sindrom?
Sjögrenov sindrom je kronična bolezen, smrt lahko nastopi zaradi okužbe pljuč in pogosteje zaradi odpovedi ledvic ali limfoma. Njegova povezava z drugo patologijo vezivnega tkiva poslabša prognozo.


 [
[