Medicinski strokovnjak članka
Nove publikacije
Zdravljenje astrocitoma možganov in hrbtenjače
Zadnji pregled: 04.07.2025

Vsa vsebina iLive je pregledana ali preverjena, da se zagotovi čim večja dejanska natančnost.
Imamo stroge smernice za pridobivanje virov in samo povezave do uglednih medijskih strani, akademskih raziskovalnih institucij in, kadar je to mogoče, medicinsko pregledanih študij. Upoštevajte, da so številke v oklepajih ([1], [2] itd.) Povezave, ki jih je mogoče klikniti na te študije.
Če menite, da je katera koli naša vsebina netočna, zastarela ali drugače vprašljiva, jo izberite in pritisnite Ctrl + Enter.
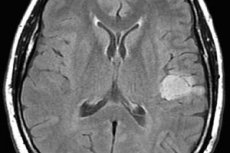
Astrocitom možganov je skupno ime za več različic tumorskega procesa glialnega tkiva, ki se razlikujejo po agresivnosti rasti, verjetnosti degeneracije v maligni tumor in prognozi zdravljenja. Jasno je, da ne moremo govoriti o splošnem načrtu zdravljenja. Hkrati se ne razlikujejo le pristopi k zdravljenju različnih vrst astrocitomov, temveč tudi terapevtske sheme za vsakega posameznega bolnika.
Obstajajo uradni, posebej razviti protokoli za diagnozo in zdravljenje astrocitoma kot enega od glialnih tumorjev, pa tudi priporočeni režimi zdravljenja za posamezne vrste tumorjev, ki upoštevajo stopnjo njihove malignosti. V tujini medicina deluje po skupnem, preverjenem protokolu za zdravljenje benignih in malignih tumorjev, ki daje dobre rezultate. Pri nas takšne enotnosti ni. Protokole zdravljenja pogosto sestavljajo lečeči zdravniki s poudarkom na lastnih izkušnjah, čeprav bi jih v resnici morali razviti specialisti v pomoč zdravniku, ki se ukvarja z zdravljenjem.
V Ukrajini je uvedba protokolov zdravljenja, ki zdravnike seznanijo z učinkovitimi metodami diagnosticiranja in zdravljenja določene bolezni (v tem primeru astrocitoma) ter pacientom omogočajo nadzor nad upravičenostjo zdravnikovih dejanj, še vedno v fazi razvoja. Mednarodne metode uporablja le malo specialistov, domače pa pogosto sestavljajo napačni ljudje in odgovarjajo na napačna vprašanja (v ospredje postavljajo stroške zdravljenja, kar ne pomaga rešiti bolnikovega življenja, medtem ko obstoječim metodam ni namenjena potrebna pozornost).
Jasno je, da tudi najbolj znanstveni protokoli, ki ponujajo metode zdravljenja z dokazano učinkovitostjo, niso dogma. Medicina ne miruje in razvija vedno več novih metod, ki omogočajo reševanje bolnika in čim daljše podaljševanje njegovega življenja, zato je treba obstoječe protokole, ki so v bistvu dokumentirana klinična priporočila, redno spreminjati, da se optimizira delo zdravnika.
Zdravljenje z nedokazano učinkovitostjo, ki temelji na znanju in izkušnjah določenega zdravnika, je eden od razlogov za slabo prognozo bolezni. V onkologiji je čas bistvenega pomena in zdravnik nima pravice do napake, da bi na bolniku preizkusil različne metode zdravljenja. Protokoli zdravljenja tumorjev različnih malignomov so zasnovani tako, da olajšajo zdravnikovo delo in ga naredijo čim bolj učinkovitega. Nihče ne prepoveduje uporabe novih metod z nedokazano učinkovitostjo s soglasjem bolnika ali njegovih svojcev, vendar mora to potekati v okviru protokola zdravljenja kot pomožni postopki.
Ker zdravljenje tumorskih bolezni vključuje različne vrste oskrbe bolnika, protokol zdravljenja takšnih bolnikov temelji na ustreznih protokolih (na primer protokolih za zagotavljanje paliativne oskrbe pri sindromu bolečine in krvavitvah pri terminalno bolnih bolnikih), ki se uporabljajo ne le v praksi onkoloških bolnišnic.
Danes protokoli zdravljenja astrocitoma vključujejo uporabo standardnih metod, kot so operacija, kemoterapija in radioterapija, ki nimajo nič skupnega z zdravljenjem z radijskimi valovi in so v bistvu učinek na lezijo z ionizirajočim sevanjem (radioterapija). Oglejmo si te metode podrobneje.
Kirurško zdravljenje astrocitomov
Če pri zdravljenju večine somatskih bolezni, kjer je potreben kirurški poseg, operacija velja za skrajni ukrep, potem je v primeru tumorskega procesa prednostna. Dejstvo je, da klasična operacija med metodami zdravljenja tumorjev velja za najvarnejšo za ljudi, saj njenih posledic ni mogoče primerjati s posledicami kemoterapije in obsevanja. Res je, da tumorja ni vedno mogoče kirurško odstraniti, zato se odločitev o operaciji sprejme ob upoštevanju koncepta, kot je "operabilnost".
Potreba po operaciji možganskega astrocitoma je posledica same prisotnosti možganskega tumorja, saj se z rastjo neoplazme (kakršne koli stopnje malignosti) povečuje učinek mase (njegove posledice so stiskanje možganskih žil, deformacija in premik njenih struktur). Pri določanju možnega obsega kirurškega posega se upoštevajo starost bolnika, splošno stanje (stanje bolnika po Karnovskem in Glasgowski lestvici), prisotnost sočasnih bolezni, lokacija tumorja in njegova kirurška dostopnost. Naloga kirurga je odstraniti čim več komponent tumorja, zmanjšati tveganje za funkcionalne zaplete in smrt, obnoviti odtok tekočine (kroženje cerebrospinalne tekočine) in razjasniti morfološko diagnozo. Operacijo je treba izvesti tako, da ne zmanjša kakovosti bolnikovega življenja, temveč mu pomaga živeti bolj ali manj polno življenje.
Izbira kirurške taktike temelji na naslednjih točkah:
- lokacija in kirurška dostopnost tumorja, možnost njegove popolne odstranitve,
- starost, bolnikovo stanje po Karnovskem, obstoječe sočasne bolezni,
- možnost zmanjšanja posledic masnega učinka s pomočjo izbrane operacije,
- interval med operacijami v primeru ponovitve tumorja.
Možnosti kirurškega zdravljenja možganskih tumorjev vključujejo odprto in stereotaktično biopsijo ter popolno ali delno resekcijo tumorja. Odstranitev možganskega astrocitoma ima različne cilje. Po eni strani je to priložnost za zmanjšanje intrakranialnega tlaka in intenzivnosti nevroloških simptomov z maksimalnim zmanjšanjem volumna tumorja. Po drugi strani pa je to najboljša možnost za odvzem potrebne količine biomateriala za histološki pregled, da se natančno določi stopnja malignosti tumorja. Taktika nadaljnjega zdravljenja je odvisna od slednjega dejavnika.
Če ni mogoče odstraniti celotnega tumorja (popolna odstranitev astrocitoma pomeni odstranitev tumorja znotraj vidnega zdravega tkiva, vendar ne manj kot 90 % tumorskih celic), se uporabi delna resekcija. To naj bi pomagalo zmanjšati simptome intrakranialne hipertenzije in hkrati zagotovilo gradivo za popolnejšo študijo tumorja. Glede na raziskave je pričakovana življenjska doba bolnikov po popolni resekciji tumorja daljša kot pri bolnikih s subtotalno resekcijo [ 1 ].
Odstranitev tumorja se običajno izvede s kraniotomijo, ko se v mehkih in kostnih ovojnicah glave naredi odprtina, skozi katero se tumor kirurško odstrani z uporabo mikrokirurške opreme ter navigacijske in kontrolne optike. Po operaciji se možganske ovojnice hermetično zaprejo z vsadkom. Na ta način se izvede tudi odprta biopsija.
Pri stereotaktični biopsiji se material za preiskavo odvzame s posebno iglo. Minimalno invaziven poseg se izvede z uporabo stereotaktičnega okvirja in navigacijskega sistema (tomografa). Biomaterial se odvzame s posebno iglo brez kraniotomije. [ 2 ] Ta metoda se uporablja v določenih primerih:
- če je diferencialna diagnoza težka (tumorja ni mogoče razlikovati od vnetnih in degenerativnih žarišč, metastaz drugega tumorja itd.),
- če tumorja ni mogoče kirurško odstraniti (na primer, obstajajo kontraindikacije za operacijo) ali se takšna odstranitev šteje za neprimerno.
Za zelo natančno diagnozo mora biti material za histološki pregled tkivo, ki intenzivno kopiči kontrastno sredstvo.
Pri starejših bolnikih ali bolnikih s hudimi somatskimi boleznimi lahko že uporaba minimalno invazivnih diagnostičnih metod vzbuja zaskrbljenost. V tem primeru taktika zdravljenja temelji na kliničnih simptomih in podatkih tomografije.
Po odstranitvi možganskega astrocitoma je obvezen njegov histološki pregled, da se določi vrsta tumorja in stopnja njegove malignosti. To je potrebno za razjasnitev diagnoze in lahko vpliva na taktiko vodenja bolnika, saj verjetnost napačne diagnoze ostaja tudi po stereotaktični in včasih odprti biopsiji, ko se za pregled odvzame le majhen del tumorskih celic. [ 3 ] Degeneracija tumorja je postopen proces, zato v začetni fazi malignosti niso vse njegove celice lahko atipične.
Končna in zanesljiva diagnoza se postavi na podlagi sklepa o naravi tumorja treh patomorfologov. Če se pri otroku, mlajšem od 5 let, odkrije maligni tumor, se dodatno predpiše genetska študija (imunohistokemična metoda se uporablja za preučevanje delecije gena INI, kar lahko povzroči spremembo lastnosti celic in njihovo nenadzorovano delitev).
Imunohistokemična analiza tumorja s protitelesom IDH1 se izvaja tudi v primeru glioblastoma. To omogoča napovedi glede zdravljenja te agresivne oblike raka, ki povzroči smrt možganskih celic v enem letu (in le, če se zdravljenje izvede).
Histološki pregled tumorskih tkiv omogoča postavitev neizpodbitne diagnoze le, če je biomateriala dovolj. Če ga je malo, v njem ne najdemo znakov malignosti in indeks fokalne proliferativne aktivnosti (marker Ki-67) ni večji od 8 %, diagnoza pa se lahko sliši dvojno - "astrocitom 2. stopnje po WHO s težnjo k 3. stopnji", kjer je WHO mednarodna okrajšava Svetovne zdravstvene organizacije. [ 4 ] Izvedena je tudi imunohistokemična analiza beljakovin družine Bcl-2, Bcl-X, Mcl-1 [ 5 ]. Dokazana je korelacija med ATRX, IDH1 in p53 pri glioblastomu in preživetjem bolnikov. [ 6 ]
Če govorimo o malignem astrocitomu brez nekrotičnih žarišč, z nezadostnim biopsijskim materialom, lahko postavimo diagnozo "maligni astrocitom stopnje 3-4 po lestvici WHO". Ta formulacija še enkrat potrjuje dejstvo, da so astrocitomi nagnjeni k napredovanju in degeneraciji v maligni tumor, zato je tudi neoplazme stopnje 1-2 bolje zdraviti, ne da bi čakali, da spremenijo svoje lastnosti in vedenje.
Sodobne tehnologije (radiokirurgija)
Majhne tumorje v zgodnjih fazah bolezni je mogoče odstraniti z minimalno invazivnimi tehnikami, če je to indicirano. Sem spadajo metode stereotaktične radiokirurgije, ki odstranjujejo benigne in maligne tumorje brez tkivnih zarez, in kraniotomije z uporabo ionizirajočega sevanja.
Danes nevrokirurgi in nevroonkologi uporabljajo dva učinkovita sistema: kibernetski nož, ki temelji na fotonskem obsevanju, in gama nož, ki uporablja gama sevanje. Slednji se uporablja le za intrakranialne operacije. Kibernetski nož se lahko uporablja za odstranjevanje tumorjev različnih lokacij brez toge travmatske fiksacije (pri uporabi gama noža je bolnikova glava pritrjena s kovinskim okvirjem, privitim v lobanjo, za kibernetski nož zadostuje termoplastična maska), bolečine in uporabe anestezije. [ 7 ], [ 8 ], [ 9 ], [ 10 ]
Astrocitom možganov se lahko nahaja tako v glavi kot v hrbtenjači. S pomočjo kibernetskega noža je mogoče takšne tumorje odstraniti brez travmatskega posega v hrbtenico.
Pri odstranjevanju astrocitomov možganov so glavne zahteve:
- verifikacija tumorja, tj. ocena morfološke narave neoplazme, razjasnitev diagnoze z biopsijo,
- velikost tumorja ni večja od 3 cm v premeru,
- odsotnost hudih srčnih in žilnih bolezni (potreben je EKG),
- bolnikov Karnofskyjev status ni nižji od 60 %,
- bolnikovo soglasje za uporabo radioterapije (to se uporablja v radiokirurških sistemih).
Jasno je, da je zdravljenje napredovale bolezni s to metodo neprimerno. Lokalno obsevanje ogromnega tumorja brez kirurške odstranitve nima smisla, saj ni gotovosti, da bodo vse patološke celice odmrle. Vprašljiva je tudi učinkovitost radiokirurgije pri zdravljenju difuznih tumorjev z zamegljeno lokalizacijo, saj ionizirajoče sevanje povzroča smrt ne le rakavih, temveč tudi zdravih možganskih celic, kar lahko pri velikem tumorju človeka naredi invalidnega v vseh pomembnih delih besede.
Slabost radiokirurgije je nezmožnost preverjanja tumorja po njegovi odstranitvi, saj ni biološkega materiala za histološki pregled.
Radioterapija za astrocitome
Uporaba radiokirurških tehnologij za zdravljenje benignih in visoko diferenciranih malignih astrocitomov v zgodnji fazi njihovega razvoja daje celovit odgovor na vprašanje, ali se astrocitomi obsevajo. Radioterapija ne le upočasni rast tumorja, temveč povzroči tudi smrt rakavih celic.
Radiološka terapija se običajno uporablja v primerih malignih novotvorb; benigne tumorje je mogoče odstraniti kirurško. Toda zahrbtnost glialnih tumorjev, ki jih sestavljajo astrociti, je v njihovi nagnjenosti k ponovitvi. Tako maligni kot benigni tumorji se lahko ponovijo. Ponovitev benignih astrocitomov možganov pogosto spremlja degeneracija na splošno varnega tumorja v rakavega. Zato zdravniki raje igrajo na varno in utrdijo rezultat operacije s pomočjo radioterapije. [ 11 ]
Indikacije za radioterapijo lahko vključujejo tako z biopsijo potrjeno diagnozo benignega ali malignega tumorja kot tudi ponovitev tumorja po zdravljenju (vključno z radioterapijo). Postopek se lahko predpiše tudi, če je preverjanje tumorja nemogoče (brez biopsije) v primeru astrocitoma, ki se nahaja v možganskem deblu, na dnu lobanje, v območju optične hiazme in na nekaterih drugih področjih, ki so kirurško težko dostopna.
Ker je večina bolnikov z možganskimi astrocitomi pacientov onkoloških klinik (posledično porazdelitev malignih in benignih glialnih tumorjev še zdaleč ni v prid slednjim), je zdravljenje tumorjev z radiokirurškimi metodami manj pogosto kot oddaljena frakcijska radioterapija. Pri malignih tumorjih se predpiše po odstranitvi patoloških celic. Interval med operacijo in prvo seanso radioterapije je običajno 14–28 dni. [ 12 ], [ 13 ]
V primeru posebej agresivnih tumorjev z bliskovito hitro rastjo se lahko radioterapija, če je bolnikovo stanje zadovoljivo, predpiše po 2-3 dneh. Obseva se lezija, ki ostane po odstranitvi tumorja (ležišče), okoli nje pa 2 cm zdravega tkiva. Po standardu radioterapija vključuje predpisovanje 25-30 frakcij v 1-1,5 mesecih.
Območje obsevanja se določi na podlagi rezultatov MRI. Skupni odmerek sevanja na lezijo ne sme presegati 60 Gy, če pa se obseva hrbtenjača, mora biti še manjši, do 35 Gy.
Eden od zapletov radioterapije je nastanek nekrotične lezije v možganih po nekaj letih. Distrofične spremembe v možganih vodijo do motenj v njihovih funkcijah, kar spremljajo ustrezni simptomi, podobni simptomom samega tumorja. V tem primeru se bolnik pregleda in se opravi diferencialna diagnostika (predpiše se PET z metioninom, računalniška ali magnetnoresonančna spektroskopija), da se loči med radiacijsko nekrozo in ponovitvijo tumorja. [ 14 ]
Poleg daljinske radioterapije se lahko uporablja tudi kontaktna radioterapija (brahiterapija), vendar se v primeru možganskih tumorjev uporablja zelo redko. V vsakem primeru tok ionizirajočega sevanja, ki vpliva na patološko DNK celic in jo uničuje, vodi v smrt tumorskih celic, ki so na takšen vpliv bolj občutljive kot zdrave celice. Modernizirani linearni pospeševalniki omogočajo zmanjšanje stopnje destruktivnega vpliva na zdravo tkivo, kar je še posebej pomembno, ko gre za možgane.
Radioterapija pomaga uničiti preostale skrite tumorske celice in preprečuje njihovo ponovitev, vendar to zdravljenje ni indicirano za vse. Če zdravniki vidijo, da je tveganje za morebitne zaplete veliko, se radioterapija ne izvaja.
Kontraindikacije za radioterapijo vključujejo:
- lokacija in infiltrativna rast tumorja v vitalnih delih možganov (deblo, subkortikalni živčni centri, hipotalamus).
- otekanje možganskega tkiva s simptomi dislokacije (premika) možganov
- prisotnost pooperativnega hematoma,
- gnojno-vnetna območja v območju izpostavljenosti ionizirajočemu sevanju,
- neustrezno vedenje pacienta, povečana psihomotorična razdražljivost.
Radioterapija se ne izvaja pri terminalno bolnih bolnikih z resnimi somatskimi boleznimi, saj lahko le poslabšajo bolnikovo stanje in pospešijo neizogiben konec. Takšnim bolnikom se predpiše paliativna terapija (po ustreznem protokolu), da se zmanjša bolečina in prepreči huda krvavitev. Z drugimi besedami, zdravniki poskušajo čim bolj ublažiti bolnikovo trpljenje v zadnjih dneh in mesecih njegovega življenja.
Kemoterapija za astrocitom
Kemoterapija je metoda sistemskega delovanja na telo s ciljem uničenja preostalih atipičnih celic in preprečevanja njihove ponovne rasti. Uporaba močnih snovi, ki škodljivo vplivajo na jetra in spreminjajo sestavo krvi, je upravičena le v primeru malignih tumorjev. [ 15 ] Zgodnja kemoterapija, vzporedna kemoterapija in kratkotrajna kemoterapija po radioterapiji so možne in dobro prenašane [ 16 ].
Če govorimo o astrocitomih, se kemoterapija v nekaterih primerih lahko predpiše za benigni tumor, če obstaja veliko tveganje za njegovo degeneracijo v raka. Na primer, pri ljudeh z dedno nagnjenostjo (v družini so bili primeri potrjene onkologije) se lahko benigni tumorji, tudi po kirurški odstranitvi in radioterapiji, ponovijo in spremenijo v rakave tumorje.
Enako situacijo lahko opazimo pri dvojnih diagnozah, ko ni gotovosti, da ima tumor nizko stopnjo malignosti, ali ko obstajajo kontraindikacije za radioterapijo. V takih primerih se izbere manjše zlo, torej kemoterapija.
Maligni astrocitom možganov je agresiven tumor, nagnjen k hitri rasti, zato je treba proti njemu ukrepati z enako agresivnimi metodami. Ker so astrocitomi razvrščeni kot primarni možganski tumorji, se za zdravljenje te vrste onkologije izberejo zdravila, vendar ob upoštevanju histološkega tipa tumorja.
Pri kemoterapiji astrocitoma se uporabljajo citostatična protitumorska zdravila z alkilirajočim delovanjem. Alkilne skupine teh zdravil se lahko vežejo na DNK atipičnih celic, jo uničijo in onemogočijo proces njihove delitve (mitoze). Takšna zdravila vključujejo: "Temodal", "Temozolomid", "Lomustin", "Vinkristin" (zdravilo na osnovi alkaloida zimzelena), "Prokarbazin", Dibromodulcitol [ 17 ] in druga. Možno je predpisati:
- platinska zdravila (cisplatin, karboplatin), ki zavirajo sintezo DNK v atipičnih celicah, [ 18 ]
- zaviralci topoizomeraze (etopozid, irinotekan), ki preprečujejo delitev celic in sintezo dednih informacij),
- monoklonska protitelesa IgG1 (bevacizumab), ki motijo oskrbo s krvjo in prehrano tumorja ter preprečujejo njegovo rast in metastaze (uporabljajo se lahko samostojno, pogosteje pa v kombinaciji z zaviralci topomeraze, na primer z zdravilom Irinotekan). [ 19 ]
Pri anaplastičnih tumorjih so najučinkovitejši nitro derivati (Lomustin, Fotemustin) ali njihove kombinacije (Lomustin + zdravila iz druge serije: Prokarbazin, Vinkristin).
V primeru recidivov anaplastičnih astrocitomov je zdravilo izbire Temozolomid (Temodal). Uporablja se samostojno ali v kombinaciji z radioterapijo; kombinirano zdravljenje se običajno predpisuje za glioblastome in ponavljajoče se anaplastične astrocitome. [ 20 ]
Za zdravljenje glioblastomov se pogosto uporabljajo dvokomponentne sheme: Temozolomid + Vinkristin, Temozolomid + Bevacizumab, Bevacizumab + Irinotekan. Zdravljenje je predpisano v 4-6 ciklih z intervali 2-4 tedne. Temozolomid se predpisuje dnevno 5 dni, preostala zdravila pa je treba dajati na določene dni zdravljenja 1-2-krat med tečajem.
Menijo, da ta terapija poveča enoletno stopnjo preživetja bolnikov z malignimi tumorji za 6 %. [ 21 ] Brez kemoterapije bolniki z glioblastomom redko preživijo več kot 1 leto.
Za oceno učinkovitosti obsevanja in kemoterapije se opravi ponovna magnetna resonanca (MRI). V prvih 4-8 tednih se lahko opazi atipična slika: kontrast se poveča, kar lahko kaže na napredovanje tumorskega procesa. Ne delajte prenagljenih zaključkov. Pomembneje je, da se ponovi MRI 4 tedne po prvi in po potrebi PET preiskava.
SZO opredeljuje merila, po katerih je mogoče oceniti učinkovitost terapije, vendar je treba upoštevati stanje bolnikovega centralnega živčnega sistema in sočasno zdravljenje s kortikosteroidi. Sprejemljiv cilj kompleksnega zdravljenja je povečati število preživelih bolnikov in tistih, ki v šestih mesecih ne kažejo znakov napredovanja bolezni.
Pri 100-odstotnem izginotju tumorja govorijo o popolni regresiji, zmanjšanje tumorja za 50 % ali več pa o delni regresiji. Nižji kazalniki kažejo na stabilizacijo procesa, kar velja tudi za pozitivno merilo, ki zagotavlja zaustavitev rasti tumorja. Toda povečanje tumorja za več kot četrtino kaže na napredovanje raka, kar je slab prognostični simptom. Izvaja se tudi simptomatsko zdravljenje.
Zdravljenje astrocitoma v tujini
Stanje naše medicine je takšno, da se ljudje pogosto bojijo smrti ne toliko zaradi bolezni, temveč zaradi kirurške napake, pomanjkanja potrebnih zdravil. Življenja osebe z možganskim tumorjem ni zavidanja vredno. Koliko so vredni nenehni glavoboli in epileptični napadi? Psiha bolnikov je pogosto na meji svojih zmogljivosti, zato nista zelo pomembna le strokovna diagnostika in pravilen pristop k zdravljenju, temveč tudi ustrezen odnos zdravstvenega osebja do bolnika.
V naši državi so invalidi in ljudje s hudimi boleznimi še vedno v dvoumnem položaju. Mnogi se jim z besedami pomilujejo, v resnici pa ne dobijo ljubezni in skrbi, ki jo potrebujejo. Navsezadnje pomilovanje ni pomoč, ki človeka spodbudi, da se po bolezni postavi na noge. Tukaj je potrebna podpora in vzbujanje zaupanja, da skoraj vedno obstaja upanje in da je treba izkoristiti tudi najmanjše priložnosti za življenje, saj je življenje najvišja vrednota na Zemlji.
Tudi ljudje z rakom v 4. stadiju, ki so bili obsojeni na kruto kazen, potrebujejo upanje in oskrbo. Tudi če je človeku dano le nekaj mesecev, jih lahko preživi na različne načine. Zdravniki lahko olajšajo bolnikovo trpljenje, svojci pa lahko storijo vse, da njihov bližnji umre srečen.
Nekateri ljudje s podporo drugih v dodeljenih dneh in tednih naredijo več kot v vsem življenju. A to zahteva ustrezen odnos. Bolniki z rakom bolj kot kdorkoli drug potrebujejo pomoč psihologov, ki jim pomagajo spremeniti odnos do bolezni. Žal takšna pomoč v domačih zdravstvenih ustanovah ni vedno na voljo.
Imamo onkološke ambulante in specializirane oddelke, zdravimo raka različnih lokalizacij, imamo za to usposobljene specialiste, vendar oprema naših zdravstvenih centrov pogosto pušča veliko želenega, vsi zdravniki se ne lotijo izvajanja operacij na možganih, psihološka pomoč in odnos osebja običajno puščata veliko želenega. Vse to postane razlog za iskanje možnosti zdravljenja v tujini, saj so ocene tujih klinik pretežno pozitivne, polne hvaležnosti. To vliva upanje tudi tistim, ki so, kot kaže, obsojeni na propad zaradi diagnoze, ki je poleg tega lahko netočna (slaba opremljenost z diagnostično opremo povečuje tveganje za napake).
Že smo se navadili, da tuji zdravniki prevzamejo zdravljenje pacientov, ki so jih domači specialisti zavrnili. Tako je bilo veliko bolnikov z malignim anaplastičnim astrocitomom že uspešno zdravljenih v izraelskih klinikah. Ljudje so dobili priložnost, da nadaljujejo polno življenje. Hkrati je statistika recidivov v izraelskih klinikah veliko nižja kot v naši državi.
Danes je Izrael s svojo visokotehnološko sodobno opremo klinik in visoko usposobljenim osebjem vodilni na področju zdravljenja onkoloških bolezni, vključno z astrocitomom možganov. Visoka ocena dela izraelskih specialistov ni naključna, saj uspeh operacij omogoča sodobna oprema, ki se redno posodablja in izboljšuje, ter razvoj znanstveno dokazanih učinkovitih shem/metod zdravljenja tumorjev in odnos do pacientov, ne glede na to, ali so državljani države ali obiskovalci.
Tako državne kot zasebne klinike skrbijo za svoj prestiž, njihovo delo pa nadzorujejo državni organi in ustrezni zakoni, ki jih nihče ne mudi kršiti (drugačna miselnost). V bolnišnicah in zdravstvenih centrih sta življenje in zdravje pacienta na prvem mestu, zanju pa skrbijo tako zdravstveno osebje kot posebne mednarodne organizacije. Storitve za podporo in pomoč pacientom pomagajo pri selitvi v tuji državi, hitro in učinkovito opravijo potrebne preglede ter ponujajo možnosti za znižanje stroškov ponujenih storitev, če se pojavijo finančne težave.
Pacient ima vedno možnost izbire. Hkrati nižja cena storitev ne pomeni njihove slabe kakovosti. V Izraelu se s svojo svetovno slavo lahko pohvalijo ne le zasebne, temveč tudi državne klinike. Še več, to slavo si zaslužijo številne uspešne operacije in številna rešena življenja.
Pri obravnavi najboljših izraelskih klinik za zdravljenje astrocitoma je treba omeniti naslednje vladne ustanove:
- Univerzitetna bolnišnica Hadassah v Jeruzalemu. Klinika ima oddelek za zdravljenje rakavih tumorjev osrednjega živčevja. Nevrokirurški oddelek pacientom nudi celoten spekter diagnostičnih storitev: pregled pri nevrologu, radiografijo, CT ali MRI, elektroencefalografijo, ultrazvok (predpisan za otroke), PET-CT, angiografijo, spinalno punkcijo, biopsijo v kombinaciji s histološkim pregledom.
Operacije odstranjevanja astrocitomov različnih stopenj malignosti izvajajo svetovno znani nevrokirurgi, specializirani za zdravljenje bolnikov z rakom. Taktike in režimi zdravljenja se izberejo individualno, kar zdravnikom ne preprečuje, da bi se držali znanstveno utemeljenih protokolov zdravljenja. Klinika ima oddelek za nevroonkološko rehabilitacijo.
- Medicinski center Sourasky (Ichilov) v Tel Avivu. Ena največjih javnih zdravstvenih ustanov v državi, ki je pripravljena sprejeti tuje paciente. Hkrati je učinkovitost zdravljenja raka preprosto neverjetna: 90-odstotna učinkovitost zdravljenja raka v kombinaciji z 98-odstotnimi uspešnimi operacijami možganov. Bolnišnica Ichilov je uvrščena med 10 najbolj priljubljenih klinik. Ponuja celovit pregled in vodenje s strani več specialistov hkrati, hitro pripravo načrta zdravljenja in izračun njegovih stroškov. Vsi zdravniki, ki delajo v bolnišnici, so visoko usposobljeni, imajo opravljeno prakso v znanih klinikah v ZDA in Kanadi, imajo veliko zalogo najnovejšega znanja in zadostne praktične izkušnje z zdravljenjem bolnikov z rakom. Operacije se izvajajo pod nadzorom nevronavigacijskih sistemov, kar zmanjšuje morebitne zaplete.
- Medicinski center Itzhak Rabin. Multidisciplinarna zdravstvena ustanova z največjim onkološkim centrom "Davidov", opremljenim z najsodobnejšo tehnologijo. Petina bolnikov z rakom v Izraelu se zdravi v tem centru, ki slovi po visoki natančnosti diagnoze (100 %). Tukaj se izpodbija približno 34–35 % diagnoz, ki jih postavijo bolnišnice v drugih državah. Ljudje, ki so se imeli za neozdravljivo bolne, dobijo drugo priložnost in najdragocenejšo stvar – upanje.
Pri zdravljenju bolnikov z rakom se uporabljajo najnovejši dosežki, ciljna in imunoterapija ter robotika. Med zdravljenjem bolniki bivajo na oddelkih hotelskega tipa.
- Državni zdravstveni center "Rambam". Sodoben, dobro opremljen center, vrhunski specialisti, bogate izkušnje z zdravljenjem bolnikov z možganskimi tumorji, dober odnos in skrb za bolnike ne glede na državo njihovega prebivališča - to je priložnost za kakovostno zdravljenje v kratkem času. Možno je stopiti v stik z bolnišnico brez posrednikov in prileteti na zdravljenje v 5 dneh. Obstaja možnost sodelovanja v eksperimentalnih metodah za bolnike s slabo prognozo za zdravljenje s tradicionalnimi metodami.
- Medicinski center Sheba. Priznana državna univerzitetna bolnišnica, ki že vrsto let sodeluje z ameriškim onkološkim centrom MD Anderson. Posebnost klinike je poleg dobre opreme, visoke diagnostične natančnosti in uspešnih operacij odstranitve možganskega astrocitoma tudi poseben program oskrbe pacientov, ki vključuje stalno psihološko podporo.
Kar zadeva zasebne klinike, kjer se lahko udeležite kvalificiranega in varnega zdravljenja astrocitoma možganov, je vredno biti pozoren na multidisciplinarno kliniko "Assuta" v Tel Avivu, ki je bila zgrajena na podlagi inštituta. Omeniti velja, da je to ena najbolj znanih in priljubljenih klinik, katere stroški storitev so primerljivi s stroški v javnih bolnišnicah in jih nadzira država. Natančna diagnostika, sodobne metode zdravljenja raka možganov, visok odstotek okrevanja pri raku 1. stopnje (90%), najvišja raven opremljenosti laboratorijev, diagnostičnih sob, operacijskih sob, udobni pogoji za paciente, profesionalnost vseh zdravnikov in mlajšega medicinskega osebja, ki sodeluje pri zdravljenju pacienta.
Posebnost skoraj vseh zasebnih in javnih klinik v Izraelu je profesionalnost zdravnikov ter preudaren, skrben odnos do pacientov. Danes ni posebnih težav glede komunikacije in prijave na zdravljenje v Izraelu (razen finančnih, saj se tuji pacienti tam zdravijo za plačilo). Kar zadeva plačilo zdravljenja, se to večinoma izvede ob prejemu, poleg tega pa obstaja možnost obročnega odplačevanja.
Visoka konkurenca, vladni nadzor in zadostno financiranje silijo izraelske klinike, kot pravijo, da ohranjajo svojo blagovno znamko. Mi takšne konkurence nimamo, prav tako pa tudi nimamo možnosti za natančno diagnostiko in kakovostno zdravljenje. Imamo dobre zdravnike, ki so nemočni proti bolezni ne zaradi pomanjkanja znanja in izkušenj, temveč zaradi pomanjkanja potrebne opreme. Bolniki bi radi zaupali svojim domačim specialistom, vendar ne morejo, saj so na kocki njihova življenja.
Danes je zdravljenje možganskih tumorjev v Izraelu najboljša možnost za skrb zase ali za svoje bližnje, pa naj gre za raka na možganih ali za potrebo po operaciji drugih vitalnih organov.

