Medicinski strokovnjak članka
Nove publikacije
Sindrom hiperstimulacije jajčnikov
Zadnji pregled: 05.07.2025

Vsa vsebina iLive je pregledana ali preverjena, da se zagotovi čim večja dejanska natančnost.
Imamo stroge smernice za pridobivanje virov in samo povezave do uglednih medijskih strani, akademskih raziskovalnih institucij in, kadar je to mogoče, medicinsko pregledanih študij. Upoštevajte, da so številke v oklepajih ([1], [2] itd.) Povezave, ki jih je mogoče klikniti na te študije.
Če menite, da je katera koli naša vsebina netočna, zastarela ali drugače vprašljiva, jo izberite in pritisnite Ctrl + Enter.
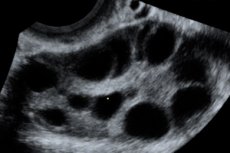
Sindrom hiperstimulacije jajčnikov (OHSS) je jatrogeni zaplet, ki temelji na hiperergičnem nenadzorovanem odzivu jajčnikov na dajanje gonadotropinov v ciklih stimulacije ovulacije in programih asistirane reprodukcije.
Sindrom se lahko pojavi po indukciji ovulacije s klomifenom ali ob nastopu nosečnosti v spontanem ciklu.
 [ 1 ]
[ 1 ]
Epidemiologija
Incidenca sindroma hiperstimulacije jajčnikov se pri različnih shemah stimulacije ovulacije giblje od 0,5 do 14 % in se ne zmanjšuje. Bolezen ima različno stopnjo resnosti in je lahko usodna zaradi razvoja trombemboličnih zapletov ali ARDS. Pričakovana stopnja umrljivosti je 1 na 450–500 tisoč žensk. Hude oblike sindroma, ki zahtevajo hospitalizacijo na oddelku za intenzivno nego, se pojavijo pri 0,2–10 %. Po podatkih Ruskega nacionalnega registra metod asistirane reprodukcije je bila incidenca hudega OHSS leta 2004 5,6 %.
Vzroki sindroma hiperstimulacije jajčnikov
Dejavniki tveganja za razvoj sindroma hiperstimulacije jajčnikov:
- starost manj kot 35 let,
- astenična postava,
- prisotnost policističnih ali multifolikularnih jajčnikov,
- zorenje več kot desetih foliklov v protokolu stimulacije ovulacije,
- uporaba agonistov gonadotropin sproščujočega hormona in visokih odmerkov gonadotropinov,
- začetek nosečnosti,
- podpora lutealne faze s pripravki hCG,
- alergijske bolezni.
Kako se razvije sindrom hiperstimulacije jajčnikov?
Sindrom hiperstimulacije jajčnikov se pojavi na ozadju nenormalno visoke koncentracije spolnih hormonov v krvni plazmi, kar negativno vpliva na delovanje različnih telesnih sistemov, predvsem jajčnikov, in je značilen po povečanju velikosti jajčnikov, včasih do 20-25 cm v premeru, z nastankom folikularnih in lutealnih cist v njih na ozadju izrazitega stromalnega edema. Sprožilec za razvoj sindroma je uvedba ovulacijskega odmerka horionskega gonadotropina. Razvoj sindroma temelji na pojavu "povečane vaskularne prepustnosti", ki vodi do množičnega sproščanja tekočine, bogate z beljakovinami, v tretji prostor, intersticij, in njenega odlaganja z razvojem hipovolemije, hemokoncentracije, oligurije, hipoproteinemije, elektrolitskega neravnovesja, povečane aktivnosti jetrnih encimov, nastanka ascitesa, hidrotoraksa, hidroperikarda z ali brez hipovolemičnega šoka. Vendar pa "faktor X", ki povzroča transudacijo tekočine, ostaja neznan. V hujših primerih se pojavijo anasarka, akutna odpoved ledvic, trombembolični zapleti in ARDS.
Trenutno se sindrom hiperstimulacije jajčnikov obravnava z vidika SIRS, na ozadju katerega pride do obsežne poškodbe endotelija. Pri bolnikih z OHSS so v peritonealnem transudatu ugotovili visoke koncentracije interlevkinov (IL-1, IL-2, IL-6, IL-8), faktorjev tumorske nekroze (TNF-a, TNF-(3)), ki povečajo sintezo prostaglandinov v jajčnikih, neovaskularizacijo jajčnikov in prepustnost žil. Pod vplivom provnetnih citokinov pride do sistemske aktivacije koagulacijskih procesov. Velikost levkocitoze je povezana z resnostjo SIRS. Okvara organov in sistema pri OHSS je podobna poškodbi, ki se pojavi pri sepsi. Vloga mikrobnega faktorja pri OHSS in njegov prispevek k razvoju SIRS je trenutno predmet razprav. Domneva se, da lahko mikroorganizmi, ki kolonizirajo črevesje in genitourinarni trakt, prodrejo izven svojega habitata in imajo na telo podoben učinek kot pri sepsi.
Simptomi sindroma hiperstimulacije jajčnikov
Resnost sindroma je neposredno povezana z resnostjo hemodinamskih motenj, ki povzročajo klinično sliko. Pojav sindroma je lahko postopen z naraščajočimi simptomi ali nenaden (akuten), pri katerem v nekaj urah pride do ostre prerazporeditve tekočine v telesu z kopičenjem v seroznih votlinah. Ko se sindrom manifestira, se pojavijo pritožbe zaradi šibkosti, omotice, glavobola, utripanja "mušic" pred očmi, zasoplost v mirovanju in med telesnim naporom, suhega kašlja, ki se stopnjuje v ležečem položaju, suhih ust, slabosti, bruhanja, driske, napihnjenosti, občutka napihnjenosti, napetosti, bolečin v trebuhu, pogosto brez jasne lokalizacije, redkega uriniranja, vročine, otekanja zunanjih spolovil in spodnjih okončin.
Pri bolnicah s sindromom hiperstimulacije jajčnikov se lahko zaradi omejene gibljivosti pljuč zaradi ascitesa, povečanja jajčnikov ali plevralnega izliva razvije respiratorna odpoved. Potek hudega OHSS v fazi manifestacije lahko zapletejo akutni hidrotoraks, ARDS, pljučna embolija, atelektaza in intraalveolarna krvavitev. Plevralni izliv je diagnosticiran pri približno 70 % žensk z zmernim do hudim OHSS, izliv pa je lahko enostranski ali dvostranski in se pojavi na ozadju ascitesa. Pri OHSS so opisani premik in stiskanje mediastinalnih organov zaradi obsežnega plevralnega izliva na desni strani z razvojem šoka, pa tudi smrtni izid pri ženski z OHSS in hidrotoraksom zaradi atelektaze, obsežna krvavitev v alveolarni lumen.
Hemodinamske motnje. Pri zmernem in hudem OHSS se pojavita arterijska hipotenzija in tahikardija.
Ascites. Trebuh je napihnjen, pogosto napet, boleč na vseh področjih, pogosteje pa v hipogastriju v projekciji jajčnikov.
Motnje delovanja ledvic in jeter. Opaženi so zastajanje urina, oligurija, anurija, hepatomegalija.
Potek OHSS pri 80 % bolnic s hudo obliko sindroma spremlja vročina. Pri 20 % žensk se vročina pojavi na ozadju okužbe sečil, pri 3,8 % zaradi pljučnice, pri 3,3 % pa zaradi okužbe zgornjih dihal. Tromboflebitis zaradi namestitve intravenskega katetra povzroči vročino pri 2 %, vnetje podkožne maščobe na mestu vboda trebušne stene med laparocentezo pri 1 % bolnic. Okužba kirurške rane se pojavi pri 1 %, abscesi po injiciranju (intramuskularno dajanje progesterona) pa pri 0,5 %. Vročina neinfekcijske geneze pri vsaki drugi bolnici s OHSS je verjetno povezana z endogenimi pirogenimi mehanizmi. Opisani so bili posamezni primeri sepse pri hudi OHSS.
Na ozadju razvoja sindroma pride do poslabšanja latentnih kroničnih somatskih bolezni.
Kaj te moti?
Klasifikacija
Ni enotne klasifikacije sindroma hiperstimulacije jajčnikov. Na podlagi kliničnih in laboratorijskih simptomov ločimo štiri stopnje resnosti sindroma:
- Blagi OHSS. Nelagodje v trebuhu, jajčniki do 8 cm v premeru z ali brez cist, laboratorijski parametri so normalni. Blagi OHSS se imenuje "nadzorovana hiperstimulacija jajčnikov", saj se to stanje opazi v absolutno vseh ciklih superovulacijske stimulacije in trenutno ne velja za patološki sindrom, ki zahteva zdravljenje.
- Zmeren OHSS. Zmerna bolečina v vseh delih trebuha, slabost, bruhanje, driska, jajčniki premera 8-12 cm s cistami, ultrazvočni in/ali klinični znaki ascitesa, hematokrit ne presega 45 %, levkocitoza - 10-16x10 9 /l, hiperkoagulacija (D-dimer - več kot 0,5 μg/ml, koncentracija fibrinogena - več kot 400 mg/dl, APTT, INR - znotraj normalnih meja).
- Hud OHSS. Hematokrit nad 45 %, levkocitoza 17–24 x 109 /l, hiperkoagulacija (D-dimer nad 5 μg/ml, fibrinogen nad 600 mg/dl), jajčniki premera nad 12 cm s cistami, vsi klinični in laboratorijski znaki zmernega OHSS in napetega ascitesa, hidrotoraks, disfunkcija jeter, oligurija [diureza manjša od 0,5 ml/(kg h)].
- Kritični OHSS. Hematokrit nad 55 %, levkocitoza nad 25 x 109/l, napet ascites, bilateralni hidrotoraks, hidroperikard, anasarka, povečani jajčniki do 20–25 cm, oligurija ali anurija, akutna odpoved ledvic, trombembolični zapleti, ARDS.
Sindrom hiperstimulacije jajčnikov se deli tudi na zgodnji in pozni.
Če se OHSS pojavi v lutealni fazi in ne pride do implantacije, sindrom nenadoma in spontano izgine z nastopom menstruacije, redko pa doseže hudo obliko. Če pride do implantacije, se najpogosteje v prvih 12 tednih nosečnosti opazi poslabšanje stanja bolnice. Pozni OHSS je posledica znatnega povečanja hCG v krvni plazmi in je običajno povezan z implantacijo in zgodnjo nosečnostjo.
Posledice in zapleti
Zapleti sindroma hiperstimulacije jajčnikov se lahko nadaljujejo z razvojem trombemboličnih zapletov. Vzrok tromboze pri OHSS ostaja neznan, vendar glavno vlogo pri patogenezi tega stanja pripisujejo visokim koncentracijam spolnih hormonov, provnetnim citokinom, hemokoncentraciji in zmanjšanju VCP. Dolga obdobja hospitalizacije, omejena motorična aktivnost, zmanjšan venski vrnitev zaradi povečanja jajčnikov, povečana aktivnost koagulacijskih faktorjev, zaviralci fibrinolize in trombociti dodatno prispevajo k visokemu tveganju za razvoj trombotičnih zapletov, povezanih s OHSS. Dokazano je, da se je pri 84 % bolnic s trombemboličnimi zapleti, ki so se pojavili po indukciji ovulacije in v programih asistirane reprodukcije, njihov razvoj zgodil v ozadju nosečnosti. V 75 % primerov je bila tvorba trombov opažena v venskem žilju s pretežno lokalizacijo v žilah zgornjih okončin, vratu in glave (60 %). Pri številnih bolnicah je bila diagnosticirana spontana arterijska tromboza, lokalizirana v možganskih žilah. Manj pogosto so trombe opazili v femoralni, poplitealni, karotidni, subklavijski, iliakalni, ulnarni, mezenterični arteriji in aorti. V literaturi je predstavljeno opažanje razvoja okluzije centralne retinalne arterije z izgubo vida pri OHSS. Incidenca pljučne embolije pri bolnikih z OHSS in globoko vensko trombozo spodnjih okončin je 29 %, medtem ko je pri ženskah z OHSS in globoko vensko trombozo zgornjih okončin ter arterijsko trombozo tveganje za ta zaplet bistveno manjše in znaša 4 oziroma 8 %.
Hude primere sindroma hiperstimulacije jajčnikov lahko spremljajo zapleti, ki zahtevajo kirurški poseg - ruptura ciste jajčnikov in krvavitev v trebušni votlini, torzija materničnih prilog, zunajmaternična nosečnost.
Diagnoza sindroma hiperstimulacije jajčnikov
Diagnoza sindroma hiperstimulacije jajčnikov se postavi na podlagi anamneze, celovitega kliničnega, laboratorijskega in instrumentalnega pregleda, ki razkrije povečane jajčnike z več cistami, izrazito hemokoncentracijo in hiperkoagulacijo pri bolnici, ki je v tem ciklu za dosego nosečnosti uporabila tehnologije asistirane reprodukcije ali nadzorovano indukcijo ovulacije.
Laboratorijske raziskave
Klinični krvni test
Hematokrit nad 40 %, koncentracija hemoglobina nad 140 g/l, levkocitoza do 50x10 9 /l brez premika v levo, trombocitoza do 500-600x10 6 /l. Hemokoncentracija (hematokrit nad 55 %) kaže na potencialno življenjsko nevarnost.
Biokemični krvni test
Neravnovesje elektrolitov, vključno s hiperkaliemijo (več kot 5,3 mmol/l) in hiponatremijo (več kot 135 mmol/l), kar vodi v zmanjšano osmolarnost plazme. Hipoproteinemija (skupne beljakovine več kot 66 g/l), hipoalbuminemija (albumin manj kot 35 g/l), visok C-reaktivni protein, zvišane jetrne transaminaze do 800 U/l, v nekaterih primerih zvišana GGT ali alkalna fosfataza, pri nekaterih bolnikih - zvišana koncentracija kreatinina več kot 80 μmol/l in sečnine več kot 8,3 mmol/l.
 [ 20 ], [ 21 ], [ 22 ], [ 23 ]
[ 20 ], [ 21 ], [ 22 ], [ 23 ]
Koagulogram
Povečane ravni fibrinogena nad 400 mg/dl, von Willebrandov faktor nad 140 %, znižane koncentracije antitrombina III pod 80 %, D-dimer nad 0,5 mcg/ml. Normalne vrednosti za APTT, PTI, INR.
 [ 24 ]
[ 24 ]
Krvni imunoglobulini
Znižana koncentracija IgG in IgA v krvni plazmi. Splošna analiza urina. Proteinurija.
Analiza sestave ascitne tekočine
Visoka vsebnost beljakovin (več kot 42 g/l) in albumina (več kot 23 g/l), nizko število belih krvničk, relativno visoko število rdečih krvničk, visoke koncentracije vseh provnetnih citokinov, C-reaktivni protein do 135 mg/l (normalno 0-8,2 mg/l), globulinska frakcija beljakovin.
 [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ]
[ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ]
Tumorski markerji v krvni plazmi
Koncentracija CA-125, ki odraža obsežno proliferacijo tkiva jajčnikov, doseže svoje najvišje vrednosti (do 5125 U/ml) do 2. tedna razvoja OHSS, ko sta oba jajčnika najbolj povečana. Povišana raven tumorskega markerja vztraja do 15-23 tednov po pojavu znakov sindroma hiperstimulacije jajčnikov kljub zdravljenju.
Prokalcitonin v krvnem serumu je določen pri 50 % bolnikov v območju 0,5-2,0 ng/ml, kar velja za zmerno sistemsko vnetno reakcijo.
Mikrobiološke raziskave
Pri pregledu urina, izločenega iz nožnice in cervikalnega kanala, se atipični patogeni Pseudomonas, Proteus, Klebsiella, Enterobacter, E coli izolirajo v količinah več kot 10.000 CFU/ml.
Instrumentalne raziskave
Ultrazvok medeničnih organov
Povečani jajčniki od 6 do 25 cm v premeru z več cistami, maternica normalne velikosti ali povečana, prisotnost proste tekočine v medenični votlini in normalna progresivna enoplodna ali večplodna nosečnost.
Ultrazvok trebušnih organov
Prisotnost proste tekočine v trebušni votlini v količini od 1 do 5-6 litrov. Normalna velikost in struktura jeter ali hepatomegalija. Eho znaki biliarne diskinezije. Pri pregledu ledvic je čašično-medenični kompleks nespremenjen.
Ultrazvok plevralnih votlin
Prisotnost proste tekočine EchoCG. Na ozadju hemodinamskih motenj, zmanjšanega EF, zmanjšanega končnega diastoličnega volumna, zmanjšanega venskega vračanja, v nekaterih primerih - prisotnosti proste tekočine v perikardialni votlini.
EKG
Motnje ritma, kot so ventrikularna ekstrasistola, tahikardija, difuzne presnovne in elektrolitske spremembe v miokardu. Rentgenska slika prsnega koša. Izvede se, če obstaja sum na ARDS in trombembolijo. Značilna rentgenska ugotovitev pri ARDS je pojav vzorca "mletega stekla" in difuznih multifokalnih infiltratov dokaj visoke gostote (konsolidacije) z dobro definiranimi zračnimi bronhi, torej razvoj obsežne poškodbe pljučnega parenhima. Pri pljučni emboliji rentgenska slika razkrije visok položaj kupole diafragme, diskoidno atelektazo, preobilje ene od pljučnih korenin ali "odrezano" korenino, izčrpanost pljučnega vzorca nad ishemičnim območjem pljuč in periferno trikotno senco vnetja.
Indikacije za posvetovanje z drugimi specialisti
Zaradi vpletenosti vseh organov in sistemov v patološki proces je obvezen pregled pri terapevtu. Če obstaja sum na trombotične zaplete, je potreben posvet z žilnim kirurgom. V prisotnosti izrazitega hidrotoraksa je potreben posvet s torakalnim kirurgom, ki se odloči o izvedbi plevralne punkcije.
Kaj je treba preveriti?
Katere teste so potrebne?
Zdravljenje sindroma hiperstimulacije jajčnikov
Odsotnost jasnega koncepta patofiziologije OHSS onemogoča izvajanje učinkovitega, patogenetično utemeljenega zdravljenja, ki omogoča učinkovito in hitro zaustavitev razvoja sindroma in večorganskih motenj, ki spremljajo hude oblike sindroma hiperstimulacije jajčnikov. Trenutno ni specifične terapije za sindrom hiperstimulacije jajčnikov, zato se terapevtski ukrepi za te bolnice zreducirajo na patogenetsko terapijo do spontane regresije sindroma, saj se koncentracija hCG v krvni plazmi zmanjša v 7 dneh v ciklih, kjer ni prišlo do nosečnosti, ali v 10–20 dneh, ko je prišlo do nosečnosti. Večina bolnic, hospitaliziranih na oddelkih intenzivne nege, je že sprejeta z diagnozo OHSS po ambulantnem zdravljenju, ki obsega dnevno ocenjevanje teže in diureze, omejevanje prekomerne telesne dejavnosti in spolne aktivnosti, obilno pitje z dodatkom raztopin, bogatih z elektroliti, in periodične krvne preiskave. Razprava o strategiji zdravljenja te skupine bolnic vključuje celovito simptomatsko zdravljenje, namenjeno preprečevanju razvoja PRF z obnovitvijo CCP, odpravo hemokoncentracije, elektrolitskega neravnovesja, preprečevanjem akutne ledvične odpovedi, ARDS in trombemboličnih zapletov.
1. faza - ocena resnosti stanja
Prvi korak pri določanju taktike vodenja bolnice s sindromom hiperstimulacije jajčnikov je ocena hemodinamike in dihalne funkcije. Prav tako je potreben popoln fizični pregled s temeljito preučitvijo stanja okončin, glave in vratu, da se izključi globoka venska tromboza in namesti periferni venski kateter ali kateterizacija centralne vene. Kateterizacija subklavijske vene je najprimernejša, saj je tveganje za trombozo v tem primeru najnižje. Kateterizacija mehurja je potrebna za oceno diureze. Dnevno je treba pregledati klinične parametre krvnih preiskav, elektrolite v krvni plazmi, beljakovine, aktivnost jetrnih encimov, kreatinin, raven sečnine in parametre koagulograma. Za določitev stopnje povečanja jajčnikov in prisotnosti ascitesa se izvaja ultrazvok trebuha.
2. faza - infuzijska terapija
Zdravljenje bolnikov s OHSS mora biti usmerjeno v vzdrževanje hemodinamike in mobilizacijo tekočine v trebušni votlini z ustvarjanjem negativnega ravnovesja natrija in vode. Primarni cilj je nadomestiti volumen tekočine v krvnem obtoku, zmanjšati hemokoncentracijo in ohraniti zadostno ledvično filtracijo. Za infuzijsko zdravljenje sindroma hiperstimulacije jajčnikov se uporabljajo kristaloidne in koloidne raztopine.
Izbira kristaloidne raztopine je odvisna od elektrolitskega neravnovesja. Pri določanju količine uporabljenih kristaloidov je treba upoštevati, da mora biti v pogojih generalizirane endotelijske poškodbe volumen teh raztopin 2-3-krat manjši od volumna koloidnih raztopin, saj prevlada kristaloidov poslabša kopičenje tekočine v seroznih votlinah in v nekaterih primerih vodi do razvoja anasarke.
Zdravilo izbire za obnovitev in vzdrževanje intravaskularnega volumna pri bolnikih z OHSS je hidroksietil škrob 130/0,42 dnevni volumen - 25-30 ml/kg. Hidroksietil škrob 200/0,5 se lahko uporablja tudi v osnovni terapiji OHSS v volumnu 20 ml/(kg x dan). Vendar se lahko kopiči v telesu in pri dolgotrajni uporabi povzroči disfunkcijo jeter ter zviša raven jetrnih transaminaz, včasih do 800 U/l. Pri tej skupini bolnikov uporaba hidroksietil škroba 450/0,7 ni primerna zaradi visokega tveganja za alergijske reakcije, negativnega vpliva na delovanje ledvic in jeter, poslabšanja parametrov hemokoagulacije (podaljšanje časa strjevanja krvi, tveganje za hemoragične zaplete). Indikacije za uporabo raztopin dekstrana so omejene zaradi visoke pogostosti alergijskih reakcij, negativnega vpliva na sistem hemostaze, sproščanja von Willebrandovega faktorja, indukcije provnetne kaskade in pomanjkanja vpliva na reološke lastnosti krvi v uporabljenih odmerkih. Infuzija dekstranov v pogojih povečane prepustnosti kapilar lahko povzroči razvoj tako imenovanega dekstranskega sindroma, ki ga spremljajo OL, okvarjeno delovanje jeter in ledvic ter razvoj koagulopatije. Raztopine želatine prav tako niso namenjene infuzijskemu zdravljenju pri OHSS.
Pri hipoproteinemiji manjši od 25 g/l se uporablja 20 % raztopina albumina, dnevni volumen pa je 3 ml/kg. Priporočljiva je uporaba le 20 % raztopine albumina, saj je onkotski tlak 20 % raztopine približno 100 mm Hg, onkotski tlak 5 % raztopine pa približno 20 mm Hg. V pogojih visoke prepustnosti žilnega endotelija infuzija 5 % raztopine albumina v nasprotju z 20 % raztopino povzroči intenzivnejšo izmenjavo z ekstravaskularnim bazenom in močno povečanje onkotičnega tlaka v intersticiju, kar vodi do povečanja intersticijske hiperhidracije pljuč.
Diuretiki so upravičeni v primeru oligurije, perifernega edema, doseganja vrednosti hematokrita 36-38%. Prezgodnje ali prekomerno predpisovanje diuretikov lahko povzroči poslabšanje hipovolemije in hemokoncentracije, kar poveča tveganje za trombotične zaplete. Uporablja se predvsem furosemid - 20-40 mg enkrat intramuskularno ali intravensko počasi 1-2 minuti.
Načela infuzijske terapije za sindrom hiperstimulacije jajčnikov
Po začetnem odmerku kristaloidnih in koloidnih raztopin se volumen nadaljnje infuzijske terapije določi ob upoštevanju naslednjih parametrov: diureza - manj kot 1 ml/(kg h), hematokrit manj kot - 40 %, povprečni arterijski tlak - več kot 70 mm Hg, centralni venski tlak - 8-10 mm H2O. Ko so doseženi določeni parametri, se infuzijska terapija prekine. Priporočljivo je, da se celoten dnevni volumen infuzijskih raztopin daje v delih čez dan. Neupoštevanje teh pristopov povzroči razvoj hemodilucije, ki povzroči hitro kopičenje tekočine v seroznih votlinah in poslabšanje bolnikovega stanja. Tipična napaka pri zdravljenju žensk s OHSS je neupravičeno podaljševanje infuzijske terapije, ko so se hemodinamski parametri normalizirali, in poskus popolne zaustavitve razvoja OHSS kot jatrogenega stanja.
3. faza - preprečevanje zapletov
Preprečevanje tromboze in trombembolije
Osnova za preprečevanje trombotičnih zapletov pri sindromu hiperstimulacije jajčnikov je odprava hemokoncentracije. Antitrombotična terapija je indicirana, ko se pojavijo laboratorijski znaki hiperkoagulacije. Za to se uporablja nizkomolekularni heparin:
- kalcijev nadroparin (dnevni odmerek - 100 anti-Xa ie/kg 2-krat subkutano),
- natrijev dalteparin (100–150 anti-Xa ie/kg 2-krat subkutano),
- natrijev enoksaparin (1 ml/kg/dan) 1-2-krat subkutano).
Laboratorijsko spremljanje - določanje plazemske anti-Xa aktivnosti 3 ure po dajanju nizkomolekularnega heparina, kar omogoča vzdrževanje učinkovitega odmerka zdravila znotraj varnega terapevtskega območja in s tem zmanjšanje verjetnosti krvavitve. Z antitrombotičnimi zdravili se nadaljuje, dokler se parametri strjevanja krvi ne normalizirajo. Spremljanje se izvaja z določanjem koncentracije D-dimera v plazmi s kvantitativno metodo. Trajanje dajanja nizkomolekularnega heparina se določi individualno, v nekaterih primerih pa lahko preseže 30 dni.
Preprečevanje infekcijskih zapletov
Glede na pozitiven učinek predpisovanja imunoglobulinskih pripravkov pri preprečevanju sekundarnih okužb pri drugih boleznih, ki jih spremlja izguba beljakovin, lahko pričakujemo učinkovitost te terapije pri bolnikih s OHSS. Vendar pa je za dokončno potrditev ali ovrženje te hipoteze z vidika medicine, ki temelji na dokazih, potrebno izvesti študije. Trenutno je indikacija za empirično antibakterijsko zdravljenje tveganje za sekundarno okužbo pri bolnikih v kritičnem stanju ali z nestabilno hemodinamiko. Empirično izbrano zdravilo se spremeni na podlagi rezultatov bakterioloških preiskav. Pri predpisovanju empirične antibakterijske terapije je treba upoštevati informacije o resnosti bolezni, dejavnikih tveganja za okužbo in značilnostih odpornosti na antibiotike na določenem oddelku za intenzivno nego.
Prehranska podpora
Zdravilo se daje peroralno vsem bolnikom s hudim in kritičnim OHSS. Upoštevati je treba naslednja priporočila:
- energijska vrednost 25–35 kcal/(kgxdan),
- glukoza - manj kot 6 g/(kg x dan),
- lipidi - 0,5-1 g/(kg x dan),
- beljakovine - 1,2-2 g/(kg x dan),
- standardni dnevni nabor mikroelementov in vitaminov.
4. faza - kirurške metode
Indikacije za laparocentezo pri ženskah s sindromom hiperstimulacije jajčnikov:
- progresivni napeti ascites,
- oligurija manj kot 0,5 ml/dkg/min),
- povečanje koncentracije kreatinina nad 80 μmol/l ali zmanjšanje njegovega očistka,
- hemokoncentracija z vrednostjo hematokrita več kot 40%, ki je ni mogoče popraviti z zdravili.
Za laparocentezo se lahko izbere transabdominalni ali transvaginalni dostop. Povečani jajčniki povzročajo tehnične težave, zato je uporaba ultrazvočnega nadzora izjemno pomembna. Dolgotrajna drenaža trebušne votline (transabdominalna laparocenteza) od 14 do 30 dni z deljenim odstranjevanjem peritonealnega transudata z apirogenim katetrom cystoFix® ima številne prednosti, saj omogoča izogibanje enkratni evakuaciji velike količine peritonealnega transudata in s tem odpravljanje ostrih nihanj intraabdominalnega tlaka, ki povzročajo hemodinamske motnje, stabilizacijo bolnikovega stanja in preprečevanje ponavljajočih se punkcij trebušne votline za odstranjevanje ascitesne tekočine pri tej kategoriji bolnikov. Skupna količina evakuirane ascitesne tekočine med zdravljenjem hudega OHSS se lahko giblje od 30 do 90 litrov.
Pri bolnikih s hidrotoraksom na ozadju sindroma hiperstimulacije jajčnikov je upravičen pristop "počakajmo in opazujmo". Ko se pojavi hidrotoraks, se punkcija plevralne votline izvede le v primeru hude progresivne respiratorne odpovedi.
Merila za začetek respiratorne podpore pri hudem in kritičnem sindromu hiperstimulacije jajčnikov:
- pomanjkanje spontanega dihanja in patološki dihalni ritmi,
- zmanjšanje respiratornega indeksa na manj kot 200 mm Hg,
- življenjsko nevarne srčne aritmije,
- vztrajna tahikardija nad 120,
- huda hipotenzija,
- tahipneja nad 40 let,
- vpletenost pomožnih dihalnih mišic.
V primeru razvoja ARDS in prehoda na mehansko prezračevanje se uporablja naslednje:
- majhni dihalni volumni (6 ml/kg),
- inspiracijski tlak <30 cm H2O,
- PEEP (>10 cm H2O),
- Uporablja se manever alveolarnega rekrutiranja.
Kirurško zdravljenje sindroma hiperstimulacije jajčnikov je upravičeno le ob prisotnosti akutne patologije torzije priveska, rupture ciste jajčnika, krvavitve iz ciste jajčnika. V primeru torzije jajčnika je laparoskopsko odvijanje jajčnika najučinkovitejše. Tipična napaka v strategiji zdravljenja bolnic z nezapletenim OHSS je nujna operacija in resekcija približno 30-50 % tkiva jajčnika ali bilateralna ooforektomija.

