Medicinski strokovnjak članka
Nove publikacije
Ateroskleroza karotidnih arterij
Zadnji pregled: 04.07.2025

Vsa vsebina iLive je pregledana ali preverjena, da se zagotovi čim večja dejanska natančnost.
Imamo stroge smernice za pridobivanje virov in samo povezave do uglednih medijskih strani, akademskih raziskovalnih institucij in, kadar je to mogoče, medicinsko pregledanih študij. Upoštevajte, da so številke v oklepajih ([1], [2] itd.) Povezave, ki jih je mogoče klikniti na te študije.
Če menite, da je katera koli naša vsebina netočna, zastarela ali drugače vprašljiva, jo izberite in pritisnite Ctrl + Enter.
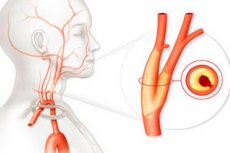
Med številnimi žilnimi boleznimi je ateroskleroza karotidnih arterij precej pogosta. To je kronična patologija, ki jo spremlja motnja presnove holesterola in lahko povzroči smrtno nevarne zaplete. Razvoj bolezni je počasen, progresiven in pogosto asimptomatski. Najpogostejši zaplet je ishemična možganska kap.
Epidemiologija
Brez vpliva na možne vzroke karotidne ateroskleroze, ob nagnjenosti k bolezni pride do postopnega odlaganja holesterolskih usedlin na notranjih žilnih stenah. Klinični znaki poškodbe se pojavijo, ko se arterijska žila zoži za več kot 50 %: takrat bolniki začnejo iskati zdravniško pomoč.
Aterosklerotične usedline najpogosteje zapolnjujejo cervikalni segment karotidne arterije in so majhne dolžine. Resnost patološkega procesa se ocenjuje po stopnji zožitve žilnega lumna glede na normalni segment žile, ki se nahaja za prizadetim območjem.
Številne študije znanstvenikov so pokazale, da se pri stenozi notranje karotidne arterije, ki presega 70 % lumna, tveganje za ishemično možgansko kap poveča za 5-krat. Oskrba možganov s krvjo poteka predvsem iz para notranjih karotidnih arterij in para vretenčnih arterij. Pri arterijski stenozi, ki presega 70 % lumna, so moteni osnovni parametri pretoka krvi, kar vodi do nastanka mikrotrombov, poškodbe notranje žilne stene, nestabilnosti aterosklerotičnih usedlin in njihovega odstopanja. Patološki elementi se med gibanjem vzdolž žile zataknejo v njej, kar vodi do ishemije ustreznega področja možganov in do njegove nepopravljive poškodbe. [ 1 ]
Ateroskleroza karotidnih arterij je ena od patologij, vključenih v strukturo cerebrovaskularnih bolezni, ki se v mnogih primerih konča s smrtjo. Patologija ima prevalenco 6 tisoč primerov na sto tisoč prebivalcev. Prevladujoča starost bolnikov je od 55. leta dalje.
Najpogosteje bolezen prizadene:
- bifurkacijsko območje, kjer se karotidna arterija razcepi na notranjo in zunanjo;
- odprtina notranje karotidne arterije (del, ki je najbližje točki razvejanja);
- odprtina vretenčnih arterij;
- sifon notranje karotidne arterije (območje upogibanja na vhodu v lobanjo).
Ta lokalizacija je posledica dejstva, da na teh območjih prihaja do turbulence pretoka, kar poveča verjetnost poškodbe notranje stene žil.
Vzroki karotidna ateroskleroza
Ateroskleroza karotidnih arterij se lahko razvije pod vplivom številnih razlogov, na primer:
- motnje presnove maščob, povečane ravni celotnega holesterola in lipoproteinov nizke gostote, zmanjšane ravni lipoproteinov visoke gostote;
- sistematično zvišanje krvnega tlaka, hipertenzija;
- sladkorna bolezen, dolgotrajno visoke ravni glukoze v krvi;
- prekomerna telesna teža, telesna neaktivnost;
- kajenje, druge slabe navade;
- slaba prehrana, prekomerno uživanje živalskih maščob v ozadju pomanjkanja rastlinskih proizvodov, zloraba hitre hrane in nizkokakovostnih polizdelkov;
- redni stres itd.
Pomembno je omeniti, da so vsi vzroki za aterosklerozo karotidne arterije še vedno neznani in se še naprej preučujejo. Znanstveniki kot osnovni vzrok navajajo dolgotrajno hiperlipidemijo, ki vodi do kopičenja holesterolskih plakov na stenah arterijskih žil. Poleg tega pride do parietalne depozicije vezivnega tkiva in kalcijevih soli. Plaki se postopoma povečujejo, spreminjajo obliko in blokirajo lumen krvi.
Genetska predispozicija igra pomembno vlogo pri začetnem povečanju vsebnosti »slabega« holesterola in trigliceridov, na splošno pa se stanje poslabša s pojavom kroničnih bolezni, ki poslabšajo motnje presnove mineralov in maščob. [ 2 ] Takšne kronične patologije vključujejo:
- Hipertenzija, dolgotrajna uporaba zdravil, ki znižujejo krvni tlak (antihipertenzivna zdravila negativno vplivajo na potek lipidnih procesov).
- Sladkorna bolezen (zlasti od insulina odvisna vrsta) vodi do zgodnjega razvoja ateroskleroze, ki jo povzročajo motnje v presnovi maščob, povečanje vsebnosti aterogenih lipoproteinov v krvi in povečana proizvodnja kolagena z njegovim poznejšim odlaganjem na žilne stene.
- Patologije ščitnice in hipotiroidizem spremlja huda holesterolemija ob ozadju normalnih ravni β-lipoproteinov.
- Protinski artritis skoraj vedno spremlja hiperlipidemija, motnja presnove mineralov in maščob.
- Infekcijski in vnetni procesi, kot sta virus herpes simpleksa in citomegalovirus, pogosto povzročajo motnje presnove lipidov v ozadju (v približno 65 % primerov).
Dejavniki tveganja
Dejavnike, ki posredno vplivajo na razvoj ateroskleroze karotidne arterije, lahko razdelimo v naslednje kategorije:
- Stalni dejavniki, ki jih ni mogoče odpraviti.
- Prehodni dejavniki, ki jih je mogoče odpraviti.
- Potencialno prehodni dejavniki, ki jih je mogoče delno odpraviti.
Prva kategorija konstantnih dejavnikov vključuje naslednje:
- Starost, ker se tveganje za aterosklerotične spremembe s starostjo znatno poveča. Aterosklerozo karotidnih arterij še posebej pogosto odkrijemo pri bolnikih, starejših od 45 let.
- Moški spol, saj so moški nagnjeni k zgodnejšemu pojavu ateroskleroze. Poleg tega je bolezen veliko pogostejša pri moških, kar je lahko posledica večjega odstotka škodljivih moških navad, večje nagnjenosti k uživanju mastne hrane.
- Neugodna dednost, ker se ateroskleroza pogosto "prenaša" po družinskih linijah. Če so staršem diagnosticirali aterosklerozo karotidne arterije, imajo otroci večje tveganje za zgodnji razvoj bolezni (pred 50. letom starosti). [ 3 ], [ 4 ]
Druga kategorija prehodnih dejavnikov vključuje tiste, ki jih lahko vsaka oseba samostojno odpravi s spremembo življenjskega sloga:
- Kajenje, ki ga spremlja izjemno negativen vpliv katrana in nikotina na žilne stene. To velja tako za težke kadilce kot za pasivne kadilce, ki dolga leta vdihavajo cigaretni dim in sami ne kadijo.
- Slaba prehrana, povezana s prevladujočim uživanjem živalskih maščob in živil z visoko vsebnostjo holesterola.
- Sedeči način življenja, ki prispeva k motnjam v presnovi lipidov in nastanku drugih vzročnih patologij (debelost, sladkorna bolezen itd.).
Tretja kategorija vključuje dejavnike, ki jih je mogoče delno odpraviti - na primer zdravljenje obstoječih bolezni, vzpostavitev nadzora nad njimi za preprečevanje ponovitev. Izzovejoče bolezni so lahko:
- Hipertenzija, ki vodi do povečane prepustnosti žilne stene, nastanka blokirne plošče in poslabšanja elastičnosti karotidnih arterij.
- Motnja presnove lipidov, za katero so značilne visoke ravni holesterola in trigliceridov.
- Sladkorna bolezen in debelost, ki ju spremlja ista motnja presnove lipidov.
- Strupeni in infekcijski učinki, ki poškodujejo notranje stene krvnih žil, kar prispeva k odlaganju aterosklerotičnih plakov na njih.
Zelo pomembno je poznati glavne dejavnike, ki lahko prispevajo k razvoju ateroskleroze karotidnih arterij. To je potrebno predvsem za razumevanje osnov preprečevanja bolezni, upočasnjevanja in lajšanja njenega poteka. [ 5 ], [ 6 ]
Patogeneza
Izraz "ateroskleroza" je kombinacija dveh besed: athero (kaša) in sclerosis (trdo). Ko se patologija razvija, se v žilah odlagajo holesterol, produkti celične razgradnje, kalcijeve soli in druge komponente. Bolezen se razvija počasi, a vztrajno napreduje, kar je še posebej opazno pri bolnikih z visokim holesterolom v krvi, visokim krvnim tlakom, sladkorno boleznijo itd. Vpliv katerega koli škodljivega dejavnika na steno žile povzroči lokalno vnetno reakcijo. Limfociti vstopijo v poškodovano območje skozi krvni obtok, začne se vnetje. Tako se telo poskuša spopasti s poškodbo. Postopoma se na tem območju oblikuje novo tkivo, katerega sposobnost je privabljanje holesterola, prisotnega v krvnem obtoku. Ko se holesterol usede na žilno steno, oksidira. Limfociti zajamejo oksidiran holesterol in umrejo, pri čemer sproščajo snovi, ki prispevajo k novemu ciklu vnetja. Izmenični patološki procesi izzovejo nastanek in rast aterosklerotičnih izrastkov, ki postopoma blokirajo žilni lumen. [ 7 ]
Trigliceridi, holesterol in lipoproteini sodelujejo pri patogenezi koronarne srčne bolezni, zlasti ateroskleroze. [ 8 ], [ 9 ] Dokazano je, da so za nastanek aterosklerotičnih lezij odgovorne znižane koncentracije lipoproteinov visoke gostote (HDL) in povišani trigliceridi. [ 10 ] V priporočilih Nacionalnega izobraževalnega programa o holesterolu se raven HDL pod 1 mmol/L šteje za mejno vrednost, pod katero velja, da so bolniki ogroženi za razvoj koronarne srčne bolezni.
Karotidne arterije so najpomembnejše žile v človeškem telesu. Skozi te arterije se prehranjujejo vse strukture glave, vključno z možgani, ki porabijo vsaj 1/5 celotne količine kisika, ki vstopi v krvni obtok. Če se lumen karotidnih arterij zoži, je to neizogibno in ima izjemno negativen vpliv na delovanje možganov.
Zdrava žila ima običajno gladko notranjo steno, brez poškodb ali dodatnih vključkov. Ko se odlagajo holesterolski plaki, kažejo na razvoj ateroskleroze: sestavo plakov običajno predstavljajo kalcijeve in maščobne usedline. Z naraščanjem velikosti patoloških formacij se moti pretok krvi v karotidnih arterijah.
Aterosklerotične spremembe v karotidnih arterijah praviloma niso primarne in se pojavijo po poškodbi drugih arterijskih žil. Zgodnje faze bolezni niso stenotične narave in ne vodijo do zoženja žilnega lumna. Vendar pa se z napredovanjem bolezni stanje poslabša, motena je možganska trofika, kar lahko dodatno zaplete ishemična ali hemoragična možganska kap.
Karotidne arterije morajo delovati nenehno, saj možgani vedno potrebujejo kisik in hranila. Vendar pa pod vplivom številnih razlogov nastane ateroskleroza, pretok krvi se poslabša in pride do prehranske pomanjkljivosti možganov. [ 11 ]
Simptomi karotidna ateroskleroza
Prisotnost ateroskleroze karotidnih arterij ni vedno sumljiva, saj patologija pogosto poteka skoraj asimptomatsko ali pa so simptomi raznoliki in nespecifični. Pri večini bolnikov se prvi znaki pojavijo šele po znatni blokadi arterije – torej v poznih fazah razvoja. Ob upoštevanju tega zdravniki poskušajo biti pozorni na dejavnike tveganja, da bi pravočasno posumili na aterosklerozo in predpisali ustrezno zdravljenje. Očitni znaki bolezni so lahko ishemične kapi različnega obsega in splošne možganske manifestacije.
- Prehodni ishemični napadi se razvijejo, ko se majhni delci aterosklerotičnih usedlin odlomijo in blokirajo majhno možgansko žilo, ki oskrbuje določeno področje možganov. To področje preneha prejemati prehrano in odmre. Možni simptomi vključujejo začasno paralizo okončin (ki traja od nekaj minut do nekaj ur), težave z govorom in spominom, nenadno začasno poslabšanje vida na enem očesu, nenadno omotico in omedlevico. Pojav takšnih napadov je resen znak tveganja za razvoj možganske kapi v bližnji prihodnosti. Da bi preprečili zaplete, se mora bolnik nemudoma posvetovati z zdravnikom.
- Akutna ishemična motnja možganskega krvnega obtoka je neugodna posledica akutne okluzije notranje karotidne arterije in povzroči smrt živčnih celic z delno izgubo nekaterih možganskih funkcij. Vsak tretji bolnik umre, vsak drugi pa postane hudo invalid.
- Kronično možgansko odpoved krvnega obtoka povzroča pomanjkanje prekrvavitve možganskih struktur, kar je posledica arterijske stenoze. Možganske celice so preobremenjene, kar vpliva na delovanje znotrajceličnih mehanizmov in medceličnih povezav. Simptomov ni mogoče imenovati specifičnih: bolniki se pritožujejo nad občutkom hrupa v glavi, pogosto omotico, pojavom "mušic" v očeh, nestabilno hojo itd.
Prvi znaki
Intenzivnost in bogatost klinične slike se lahko razlikujeta, vendar so najpogostejši znaki:
- Glavobol občuti velika večina bolnikov z aterosklerozo karotidne arterije. Njegov pojav kaže na prehransko pomanjkljivost v možganskih strukturah, kar je povezano z nezadostno oskrbo s krvjo. Sprva bolniki poročajo o epizodnem, prehodnem nelagodju. Sčasoma se bolečina stopnjuje, napadi postanejo daljši in pogostejši ter začnejo motiti večkrat na dan. Po jemanju analgetikov težava ne izgine popolnoma in za kratek čas. Značilnosti bolečine: prebadajoča, vrtajoča, pritiskajoča, s pretežno lokalizacijo v čelu, sencih in temenu (včasih - po celotni površini glave).
- Omotica se lahko pojavi samostojno ali v kombinaciji z napadom glavobola. Ta simptom kaže na naraščajočo trofično motnjo v možganskih strukturah, pa tudi na težave v čelno-temporalnih režnjih in malih možganih. Poleg tega je lahko motena prostorska orientacija in zmanjšana zmogljivost. V napredovalih primerih se bolnik poskuša bolj uleči, da bi ublažil stanje. Napad omotice lahko traja od 2-3 minut do nekaj ur. Pogostost je individualna. Ko se stanje poslabša, se simptom poslabša.
- Paroksizmalna slabost in bruhanje, ki ne prinašata olajšanja, sta prav tako znak prehranske pomanjkljivosti v možganih. Nagoni na bruhanje so običajno posamezni, redkeje - večkratni.
- Stanje astenije, utrujenosti in včasih zaspanosti se kaže na ozadju znižanega ali zvišanega krvnega tlaka. Šibkost in izčrpanost sta lahko prisotni kadar koli v dnevu in celo zjutraj po prebujanju. Stanje pogosto spremlja splošna zadržanost, poslabšanje zunanjih reakcij in nepozornost. Da bi se izognili nevarnim situacijam, takim bolnikom ni priporočljivo voziti avtomobila, delati z različnimi mehanizmi ali preprosto zapustiti hiše brez spremstva.
- Motnje spanja se kažejo v obliki pogostih prebujanj, po katerih oseba težko zaspi. Zjutraj se bolnik počuti izčrpanega, ne spočitega in to traja dolgo časa. Brez zdravljenja ni govora o samostojni funkcionalni obnovi živčnega sistema.
- Progresivne duševne motnje se najpogosteje kažejo z nevrotičnimi sindromi: obsesivno-kompulzivnim, hipohondričnim, anksioznim. Bolnike motijo globoka in dolgotrajna depresivna stanja, ki jih ni mogoče odpraviti s psihoterapevtsko korekcijo. V primeru organske možganske poškodbe je proizvodnja serotonina zavirana, kar zahteva ustrezno terapijo. Vendar pa brez neposrednega zdravljenja karotidne ateroskleroze funkcionalnega okrevanja ni mogoče doseči.
- Miastenija se pojavi, ko pride do motenj v čelnem režnju. Bolniki občutijo mišično okorelost (napetost) ob ozadju zmanjšane motorične aktivnosti. Oseba ima težave pri vstajanju iz postelje, hoji itd.
- Intelektualne težave in okvara spomina se v zgodnjih fazah odkrijejo v približno 4 primerih od desetih. Z napredovanjem patološkega procesa pa se duševne motnje odkrijejo pri 98 % bolnikov. Opažene so simptomatske motnje, kot so redna pozabljivost, duševna zaostalost, raztresenost. Oseba se ne more dolgo časa koncentrirati, dolgo razmišlja, izgubi sposobnost opravljanja več nalog hkrati. Razvoj demence je malo verjeten, vendar že manjše kognitivne motnje negativno vplivajo na kakovost življenja. Takšne spremembe so še posebej opazne pri ljudeh, katerih poklicne dejavnosti so povezane z duševnim stresom. [ 12 ], [ 13 ], [ 14 ]
- Otrplost okončin, paraliza, nezmožnost opravljanja motorične aktivnosti, poslabšanje taktilne občutljivosti so redki, pojavljajo se le v 1,5 % primerov (z razvojem predmožganskih stanj).
- Težave z vidom in sluhom se kažejo v obliki izgube vidnih con (skotoma), napačnega zaznavanja barv, izgube sposobnosti ocenjevanja razdalj do predmeta, obojestranske izgube vida (prehodna slepota). Med motnjami sluha prevladujejo simptomi, kot sta izguba slušne občutljivosti in pojav zvonjenja v ušesih.
- Nevrološke motnje se odkrijejo v obliki nepredvidljive agresivnosti, jokavosti, halucinacij. Takšne motnje se pojavljajo v napadih in minejo po kratkem času.
- Težave s potenco pri moških, motnje menstrualnega cikla pri ženskah in reproduktivne motnje so običajno povezane z znižanjem ravni nevrotransmiterjev in hormonov v telesu ter nezadostnim delovanjem hipofize in hipotalamusa. Simptomi se z leti močno poslabšajo, kar je posledica vse večjega pomanjkanja estrogenov in androgenov.
Začetne manifestacije ateroskleroze karotidnih arterij
Klinični simptomi so v veliki meri odvisni od stadija bolezni:
- V začetni fazi razvoja ateroskleroze karotidnih arterij se lahko težava pojavi šele po telesni aktivnosti ali čustveni preobremenitvi, simptomi pa v mirovanju izginejo. Bolniki se pritožujejo nad povečano utrujenostjo, letargijo, šibkostjo, težavami s koncentracijo. Nekateri bolniki imajo motnje spanja – predvsem se pojavi nespečnost, ki ji sledi dnevna zaspanost. Značilni so glavobol, hrup in težave s spominom.
- Z napredovanjem patološkega procesa se lahko poslabšata sluh in vid, pojavita se pareza in paraliza, glavoboli in omotica, razpoloženje postane nestabilno in se lahko razvijejo depresivna stanja.
- V napredovalih primerih pride do motenj v delovanju okončin in nekaterih organov, razvijejo se ishemični procesi. Izgubi se sposobnost orientacije v prostoru in času, pogosto trpi tudi spomin. Te motnje postanejo nepopravljive.
Faze
Trenutno strokovnjaki razlikujejo naslednje glavne faze bolezni:
- Nastanek lipidnih elementov in pasov. Prva faza je poškodba endotelijske plasti arterijske žile, zadrževanje in kopičenje delcev holesterola v poškodovanih nišah. Poslabšalni dejavnik v tem primeru je visok krvni tlak. Makrofagi absorbirajo molekule lipoproteinov in jih pretvorijo v penaste celice.
- Nastanek vlaknatega elementa. Ko se penaste celice kopičijo, se sproščajo rastni faktorji, ki povzročijo močno delitev gladkomišičnih vlaken ter proizvodnjo elastinskih in kolagenskih vlaken. Nastane stabilen plak, prekrit z gosto vlaknato kapsulo, ki ima mehko maščobno jedro. Postopoma se plak povečuje in zožuje žilni lumen.
- Povečanje plaka. Z napredovanjem patološkega procesa se maščobno jedro poveča, vlaknata kapsula postane tanjša, nastanejo trombi in arterijski lumen se blokira.
Če govorimo o notranji karotidni arteriji, se lahko trombotični element na njeni steni odlomi in blokira žile manjšega premera. Pogosto so takšne žile srednja, sprednja možganska arterija in razvije se ishemična kap.
Obrazci
Ateroskleroza ima lahko različen izvor, na primer:
- hemodinamski - če se pojavi kot posledica dolgotrajnega zvišanja krvnega tlaka;
- presnovna – če se razvije kot posledica presnovnih motenj (motenj presnove ogljikovih hidratov ali lipidov ali endokrinih bolezni);
- mešano – v primeru razvoja kot posledica skupnega delovanja naštetih dejavnikov.
Poleg tega je bolezen lahko stenotična in nestenotična, kar je odvisno od stopnje razvoja patologije. Nestenotična ateroskleroza karotidnih arterij se praktično ne manifestira: izraz pomeni, da blokada lumna s holesterolskimi usedlinami ne presega 50 %. Na to patologijo lahko posumimo le z rahlim sistoličnim šumom v območju projekcije žile. V nekaterih primerih je potrebno konzervativno zdravljenje.
Stenozirajoča ateroskleroza karotidnih arterij je naslednja faza bolezni, pri kateri je arterijski lumen blokiran za več kot 50 %. Znaki možganskega "stradanja" se pojavijo z nadaljnjim postopnim razvojem kronične ishemije ali discirkulacijske encefalopatije. Končna faza stenoze je okluzija karotidne arterije.
Merila za razvrščanje arterijske stenoze so opredeljena na naslednji način: normalna (<40 %), blaga do zmerna stenoza (40–70 %) in huda stenoza (>70 %).
Ateroskleroza je zahrbtna, ker je sprva asimptomatska: bolnik ne sumi ničesar, dokler se ne pojavijo akutna patološka stanja. [ 15 ], [ 16 ] Kognitivna funkcija je v veliki meri odvisna od stopnje stenoze karotidne arterije. Bolniki s hudo stenozo karotidne arterije so imeli vedno nižjo minimalno oceno duševnega stanja v primerjavi s skupino z blago do zmerno stenozo karotidne arterije (40–70 %). [ 17 ] Bolniki s stenozo karotidne arterije so pogosto imeli manjše kognitivne težave, vendar ne dovolj hude, da bi vplivale na vsakodnevne aktivnosti. [ 18 ]
Glede na lokalizacijo lezije so aterosklerotične lezije karotidnih arterij naslednjih vrst:
- Ateroskleroza notranjih karotidnih arterij je lezija parne velike arterije vratu in glave iz bifurkacijske cone skupne karotidne arterije: tam se deli na notranjo in zunanjo vejo. Notranja karotidna arterija ima več segmentov: cervikalni, petrozni, segment raztrganine, pa tudi kavernozni, sfenoidni, suprakuneozni in komunikantni segment.
- Atroskleroza zunanje karotidne arterije je lezija odseka od skupne karotidne arterije na ravni zgornjega roba ščitničnega hrustanca navzgor, za digastrično in stilohioidno mišico. Na vratu sklepnega mandibularnega odrastka se zunanja karotidna arterija deli na površinsko temporalno in maksilarno arterijo. Zunanja karotidna arterija ima nato sprednjo, zadnjo, medialno in končno vejo.
- Ateroskleroza skupne karotidne arterije je lezija parne žile, ki se začne v prsnem košu, se dviga navpično in izstopa v cervikalni predel. Arterija je nato lokalizirana v predelu sprednjega dela prečnih odrastkov vratnih vretenc, na strani požiralnika in sapnika, za sternokleidomastoidnimi mišicami in pretrahealno ploščo cervikalne fascije. Skupna karotidna arterija nima vej in se le na zgornjem robu ščitničnega hrustanca deli na zunanjo in notranjo karotidno arterijo.
- Ateroskleroza desne karotidne arterije vključuje poškodbo dela žile od brahiocefaličnega debla do bifurkacijske cone.
- Ateroskleroza leve karotidne arterije se začne od aortnega loka vzdolž žile do bifurkacijske cone. Leva karotidna arterija je nekoliko daljša od desne.
- Ateroskleroza karotidnih in vertebralnih arterij je pogosta kombinacija, ki se razvije pri starejših ljudeh. Značilnost tega patološkega sindroma so padci - nenadni padci, ki jih ne spremlja izguba zavesti, ki se pojavijo takoj po ostrem obračanju glave. Vertebralne arterije so veje subklavijskih arterij, ki tvorijo vertebralno-bazilarni bazen in zagotavljajo prekrvavitev zadnjih možganskih predelov. Začnejo se v prsnem košu in gredo v možgane v kanalu prečnih odrastkov vratnih vretenc. Ko se združijo, vertebralne arterije tvorijo glavno bazilarno arterijo.
- Ateroskleroza bifurkacije karotidne arterije je lezija razvejanega dela skupne karotidne arterije, ki je lokalizirana na sredini baze karotidnega trikotnika vzdolž sprednjega roba sternokleidomastoidnih mišic na zgornji liniji ščitničnega hrustanca. Ta lokacija patologije velja za najpogostejšo.
Zapleti in posledice
Zaradi stenoze karotidne arterije se možganska prekrvavitev postopoma poslabša, kar lahko privede do razvoja kapi - motnje krvnega obtoka v možganih. Kap pa spremljajo različne motorične in senzorične motnje, vse do paralize, pa tudi motnje govora.
Pogosto se plak ali njegov del oziroma trombus odlomi od površine notranje stene karotidne arterije, kar vodi tudi do blokade manjših žil in ishemije dela možganov. V večini primerov se možganska kap razvije akutno, brez začetnih simptomov. V približno 40 % primerov se ta zaplet konča s smrtjo.
Tveganje za možgansko kap se znatno poveča z napredovanjem patologije in povečanjem velikosti aterosklerotičnih usedlin. Zapleti se lahko pojavijo zaradi povišanega krvnega tlaka, pretiranega fizičnega ali čustvenega stresa.
Dolgotrajno ishemično stanje možganske skorje, ki ga povzroča stenotična ateroskleroza karotidnih arterij, povzroči razvoj atrofije te strukture s poznejšim pojavom aterosklerotične demence.
Drugi neželeni učinki lahko vključujejo naslednje cerebrovaskularne patologije:
- ishemična encefalopatija;
- ishemični možganski infarkt;
- hemoragični možganski infarkt;
- intrakranialne krvavitve;
- hipertenzivne možganske patologije.
Ishemična encefalopatija je posledica dolgotrajnega stanja ishemije zaradi stenozirajoče ateroskleroze. Običajno gre za ishemično poškodbo živčnih celic (poškodba piramidnih celic skorje in Purkinjejevih celic malih možganov), kar povzroči koagulacijsko nekrozo in apoptozo. Odmrle celice so podvržene gliozi.
Diagnostika karotidna ateroskleroza
Če ima oseba že klinično sliko aterosklerotičnih sprememb v karotidnih arterijah, je veliko lažje posumiti na patologijo. Toda v začetni fazi razvoja se bolezen nikakor ne manifestira in jo je mogoče odkriti šele po preučevanju laboratorijskih krvnih parametrov.
Diagnostični ukrepi se v kateri koli starosti začnejo z začetnim pregledom in anamnezo. Med pregledom zdravnik ugotovi prisotnost provocirajočih dejavnikov, kroničnih patologij, sumljivih simptomov. Med pregledom je pozoren na stanje kože, poslušanje pa omogoča oceno srčnega utripa, dihanja itd. Poleg začetnega pregleda so predpisani tudi laboratorijski testi - zlasti biokemija krvi in analiza lipidnega spektra. Venska kri se odvzame na tešče: v krvnem serumu se oceni raven holesterola, trigliceridov, lipoproteinov nizke in visoke gostote. Prav tako je pomembno ugotoviti vsebnost glukoze v krvi.
Celoviti laboratorijski testi vključujejo naslednje analize:
- Popoln lipidni profil:
- Kazalnik skupnega holesterola je integralna vrednost, ki prikazuje kakovost presnove holesterola s strani lipoproteinov v krvi. Ko se skupni holesterol v krvi poveča nad 240 mg/dl, obstaja veliko tveganje za razvoj kardiovaskularnih patologij.
- Holesterol/lipoproteini nizke gostote so kazalnik, ki določa koronarno tveganje. Običajno koncentracija ne sme presegati 100 mg/dl.
- Apolipoprotein B je osnovna beljakovinska komponenta aterogenih lipoproteinov, katere indikator odraža njihovo skupno količino.
- Holesterol/lipoproteini visoke gostote.
- Apolipoprotein A1 je osnovna beljakovinska komponenta lipoproteinov visoke gostote.
- Trigliceridi so estri organskega alkohola glicerola in maščobnih kislin, katerih povečanje poveča tveganje za razvoj kardiovaskularnih patologij. Optimalni indikator je do 150 mg/dl.
- C-reaktivni protein je nekakšen označevalec akutne vnetne faze. Njegova koncentracija odraža stopnjo sistemske vnetne reakcije. Ateroskleroza karotidnih arterij je prav tako vnetni proces, ki se pojavlja z nizko intenzivnostjo.
Mikroskopski vzorec venske krvi se lahko uporabi za določitev polimorfizma gena endotelijske sintaze, encima, ki katalizira nastajanje dušikovega oksida iz L-arginina. Poslabšanje delovanja encima vodi do motnje v procesih širjenja žil in lahko sodeluje pri razvoju ateroskleroze. Poleg tega se za oceno individualnega tveganja za srčno-žilne patologije določa polimorfizem genov faktorjev strjevanja krvi V in II.
Instrumentalna diagnostika je najpogosteje predstavljena z naslednjimi metodami:
- Elektrokardiografija – prikazuje spremembe v miokardu in delu srca na splošno.
- Dnevno Holterjevo spremljanje EKG-ja vam omogoča sledenje funkcionalne zmogljivosti srca, prepoznavanje aritmij in ishemičnih sprememb v miokardu.
- EKG med obremenitvijo. [ 19 ], [ 20 ]
- Kolesarska ergometrija – pomaga oceniti delovanje srčno-žilnega in dihalnega sistema med telesno aktivnostjo.
- Ehokardiografija z uporabo ultrazvočnih vibracij.
- Invazivna koronarna angiografija. [ 21 ], [ 22 ]
- Koronarna CT angiografija. [ 23 ], [ 24 ]
- Slikanje jedrne perfuzije. [ 25 ]
- Slikanje srca z magnetno resonanco. [ 26 ], [ 27 ]
Ultrazvočna diagnostika je dostopen in preprost način za oceno stanja karotidnih arterij. Možni so postopki, kot sta dopplerografija in dupleksno skeniranje. Dopplerografija omogoča pregled hitrosti krvnega obtoka in ugotavljanje njegovih motenj. Dupleksno skeniranje ocenjuje anatomijo žil, debelino stene in velikost aterosklerotičnih usedlin. Seveda je druga možnost bolj informativna. [ 28 ]
V zadnjem času se za merjenje volumna plakov uporablja tridimenzionalni (3D) ultrazvok. Volumen plakov se lahko uporablja kot orodje za spremljanje zdravljenja ateroskleroze. Znano je, da se volumen plakov poveča brez zdravljenja in zmanjša s statini. [ 29 ] 3D ultrazvok velja za uporaben za spremljanje plakov in je lahko koristen tudi za ocenjevanje novih zdravljenj. [ 30 ]
Diferencialna diagnoza
Glede na pogost asimptomatski potek karotidne ateroskleroze je priporočljivo, da zdravniki pozorno spremljajo obstoječe dejavnike tveganja in prisotnost dedne predispozicije: v ta namen je treba od bolnika zbrati podatke o predhodnih cerebrovaskularnih nesrečah in prehodnih ishemičnih napadih, patologijah drugih žilnih bazenov, dedni hiperlipidemiji, sladkorni bolezni, hipertenziji, slabih navadah itd. Aterosklerozo je treba razlikovati tudi od drugih arterijskih patologij:
- stratifikacija;
- nespecifični aortoarteritis;
- patološka ukrivljenost notranje karotidne arterije.
Med zunanjim pregledom je treba pozornost nameniti nevrološkemu statusu: prisotnosti hemipareze, motenj govora. Prav tako je treba poslušati območje karotidne bifurkacije, da se ugotovi značilen sistolični šum.
Asimptomatski bolniki, pri katerih obstaja sum na aterosklerozo karotid, morajo opraviti dupleksni ultrazvok.
Zdravljenje karotidna ateroskleroza
Pri predpisovanju zdravljenja ateroskleroze karotidnih arterij se zdravniki poskušajo držati naslednjih načel:
- zmanjšanje holesterola, ki vstopa v krvni obtok, in zmanjšanje njegove proizvodnje s strani celic z normalizacijo prehrane z izključitvijo živil, ki vsebujejo holesterol;
- pospešitev odstranjevanja holesterola in njegovih presnovnih produktov iz krvnega obtoka;
- normalizacija hormonskih ravni pri ženskah med menopavzo;
- zdravljenje infekcijskih in vnetnih procesov.
Za več informacij o zdravljenju ateroskleroze karotidne arterije preberite ta članek.
Preprečevanje
Ateroskleroze karotidnih arterij ni mogoče popolnoma pozdraviti, možno je le ustaviti razvoj bolezni. Zato je veliko lažje razmišljati vnaprej in preprečiti razvoj patologije v mladosti. To velja tudi za tiste ljudi, ki so v ogroženi skupini – na primer tiste z genetskimi motnjami ali neugodno dednostjo. Strokovnjaki pojasnjujejo: mnogi med nami smo nagnjeni k misli, da ateroskleroza prizadene le starejše ljudi, vendar to ne drži. Bolezen se začne razvijati v mladosti. In glavna točka preventive je zdrav način življenja. [ 31 ], [ 32 ]
- Znanstveniki so dokazali, da je nezdrava količina holesterola in trigliceridov v krvi v veliki meri odvisna od prisotnosti telesne dejavnosti. Povečana vsebnost lipidov v krvi pa je začetek razvoja ateroskleroze. Z redno telesno dejavnostjo se izboljša delovanje srčno-žilnega sistema kot celote, preprečijo se ishemični procesi. Hkrati ni potrebe po intenzivni vadbi: dovolj je, da preprosto hodite, plavate, igrate aktivne igre, kolesarite.
- Pravilna prehrana je najpomembnejša faza preventive. Da bi ohranili zdravje, morate »pozabiti« na obstoj izdelkov, kot so mastno meso, svinjska mast, drobovinski proizvodi, sladka smetana, margarina in maslo. Osnova prehrane naj bodo žita, zelenjava in zelenjava, jagodičevje in sadje, skuta z nizko vsebnostjo maščob, rastlinska olja, ribe in morski sadeži, oreški in fižol. Priporočljivo je tudi znatno zmanjšati vnos soli, ki povzroča zvišanje krvnega tlaka, ter sladkorja in sladkarij, ki lahko spodbudijo razvoj sladkorne bolezni in debelosti.
- Pomembno je vzdrževati normalno telesno težo, se ne prenajedati in spremljati kalorično vsebnost prehrane. Prekomerna telesna teža je dejavnik tveganja za razvoj ateroskleroze karotidnih arterij: da bi preprečili nastanek patologije, morate organizirati pravilno prehrano in biti telesno aktivni.
- Slabe navade, zlasti kajenje, imajo izjemno negativen vpliv na stanje srca in krvnih žil: krvni tlak se zaradi žilnih krčev zviša, stene žil postanejo krhke, pojavijo se mikropoškodbe, ki prispevajo k "lepljenju" aterosklerotičnih plakov na notranje stene. Kar zadeva zlorabo alkohola, ta prispeva k motnjam v delovanju jeter in trebušne slinavke, kar povzroči moteno presnovo maščob. Da bi preprečili razvoj patoloških procesov, je treba čim prej izkoreniniti slabe navade.
- Od tridesetega leta starosti naprej morate redno spremljati raven holesterola, trigliceridov in glukoze v krvi. Redno morate obiskovati zdravnika za preventivne preglede in diagnostiko.
Napoved
Možgani so kompleksna struktura, ki lahko nadzoruje različne funkcije človeškega telesa. Če obstajajo ovire za pretok krvi v določena možganska področja, odgovorna za določene funkcije, ustrezni organi in deli telesa prenehajo normalno delovati. V tem primeru je prognoza odvisna od stopnje poškodbe stenotične žile in velikosti prizadetega območja možganov. Posledice so lahko različne, od začasnih prehodnih motenj do smrti bolnika. Najpogostejši izidi so motorične motnje, mišična oslabelost ali paraliza, težave z govorom, požiranjem, uriniranjem in odvajanjem blata, bolečine in krči ter nevrološke motnje.
Če se terapija izvede pravočasno, se izid šteje za relativno ugodnega. Če je oblika bolezni napredovala, lahko o relativnem okrevanju govorimo le v polovici primerov. [ 33 ]
Ateroskleroza karotidnih arterij s pomembno blokado žilnega lumna lahko privede do razvoja akutnega stanja - zlasti kapi, pri kateri je tveganje za smrt še posebej veliko.

