Medicinski strokovnjak članka
Nove publikacije
Aplazija kostnega mozga
Zadnji pregled: 04.07.2025

Vsa vsebina iLive je pregledana ali preverjena, da se zagotovi čim večja dejanska natančnost.
Imamo stroge smernice za pridobivanje virov in samo povezave do uglednih medijskih strani, akademskih raziskovalnih institucij in, kadar je to mogoče, medicinsko pregledanih študij. Upoštevajte, da so številke v oklepajih ([1], [2] itd.) Povezave, ki jih je mogoče klikniti na te študije.
Če menite, da je katera koli naša vsebina netočna, zastarela ali drugače vprašljiva, jo izberite in pritisnite Ctrl + Enter.
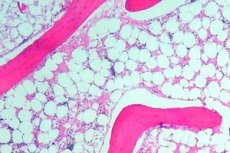
Aplazija kostnega mozga (ali hematopoetska aplazija) je sindrom insuficience kostnega mozga, ki vključuje skupino motenj, pri katerih je hematopoetska funkcija, ki jo opravlja kostni mozeg, močno zavirana. Posledica te motnje je razvoj pancitopenije (opaža se pomanjkanje vseh krvnih celic: levkocitov, eritrocitov in trombocitov). Globoka pancitopenija je življenjsko nevarno stanje.
Vzroki aplazija kostnega mozga
Vzroki za aplazijo kostnega mozga vključujejo naslednje:
- Kemoterapija in radioterapija.
- Avtoimunske motnje.
- Okolju škodljivi delovni pogoji.
- Različne virusne okužbe.
- Stik s herbicidi in insekticidi.
- Nekatera zdravila, na primer tista, ki se uporabljajo za zdravljenje revmatoidnega artritisa ali antibiotikov.
- Nočna hemoglobinurija.
- Hemolitična anemija.
- Bolezni vezivnega tkiva.
- Nosečnost - kostni mozeg je poškodovan zaradi perverzne reakcije imunskega sistema.
Dejavniki tveganja
Med dejavniki tveganja za aplazijo kostnega mozga so opisani spodaj.
- kemične spojine: citostatiki - pomagajo ustaviti delitev celic, običajno se uporabljajo za zdravljenje tumorjev. Določen odmerek takšnih zdravil lahko poškoduje kostni mozeg, kar moti nastajanje krvnih celic; imunosupresivi - zavirajo imunski sistem telesa, uporabljajo se, kadar pride do prekomerne aktivacije imunskega sistema, ki poškoduje lastna zdrava tkiva. Če jih prenehate jemati, se hematopoeza pogosto obnovi;
- snovi, ki vplivajo na telo, če ima bolnik individualno preobčutljivost nanje. To so antibiotiki (antibakterijska zdravila), bencin, živo srebro, različna barvila, kloramfenikol in pripravki zlata. Takšne snovi lahko povzročijo tako reverzibilno kot ireverzibilno uničenje delovanja kostnega mozga. V telo lahko vstopijo skozi kožo, z vdihavanjem aerosolov, oralno - z vodo in hrano;
- obsevanje z ionskimi delci (sevanje) – na primer, če so v jedrskih elektrarnah ali zdravstvenih ustanovah, kjer se tumorji zdravijo z radioterapijo, kršeni varnostni predpisi;
- virusne okužbe – kot so gripa, virus hepatitisa itd.
Patogeneza
Patogeneza aplazije kostnega mozga še ni bila v celoti raziskana. Trenutno se upošteva več različnih mehanizmov njenega razvoja:
- Kostni mozeg je prizadet preko pluripotentne matične celice;
- Hematopoetski proces je potlačen zaradi vpliva humoralnih ali celičnih imunskih mehanizmov;
- Komponente mikrookolja začnejo delovati nepravilno;
- Razvoj pomanjkanja dejavnikov, ki spodbujajo hematopoetski proces.
- Mutacije v genih, ki povzročajo dedne sindrome odpovedi kostnega mozga.
Pri tej bolezni se vsebnost komponent (vitamin B12, železo in protoporfirin), ki so neposredno vključene v hematopoezo, ne zmanjša, hkrati pa jih hematopoetsko tkivo ne more uporabiti.
Simptomi aplazija kostnega mozga
Aplazija kostnega mozga se kaže glede na to, kateri celični element krvi je bil prizadet:
- Če se raven rdečih krvničk zmanjša, se pojavijo kratka sapa, splošna šibkost in drugi simptomi anemije;
- Če se raven belih krvničk zmanjša, se pojavi vročina in poveča se dovzetnost telesa za okužbe;
- Če je raven trombocitov znižana, obstaja nagnjenost k razvoju hemoragičnega sindroma, petehij in krvavitev.
Pri delni aplaziji rdečih krvničk kostnega mozga opazimo močno zmanjšanje proizvodnje rdečih krvničk, globoko retikulocitopenijo in izolirano normokromno anemijo.
Obstajajo prirojene in pridobljene oblike te bolezni. Druga se kaže v obliki pridobljene primarne eritroblastoftize, pa tudi kot sindrom, ki se pojavlja pri drugih boleznih (to je lahko pljučni rak, hepatitis, levkemija, infekcijska mononukleoza ali pljučnica, pa tudi srpastocelična anemija, mumps ali ulcerozni kolitis itd.).
Zapleti in posledice
Zapleti aplazije kostnega mozga vključujejo:
- Anemična koma, pri kateri pride do izgube zavesti, razvoja komatoznega stanja. Ni reakcije na nobene zunanje dražljaje, saj kisik ne vstopi v možgane v potrebnih količinah - to se zgodi zaradi dejstva, da se raven rdečih krvničk v krvi hitro in znatno zmanjša;
- Začnejo se različne krvavitve (hemoragični zapleti). Najslabša možnost v tem primeru je hemoragična možganska kap (del možganov je prepojen s krvjo in posledično odmre);
- Okužbe – mikroorganizmi (različne glive, bakterije ali virusi) povzročajo nalezljive bolezni;
- Okvarjeno funkcionalno stanje nekaterih notranjih organov (kot so ledvice ali srce), zlasti s sočasno kronično patologijo.
Diagnostika aplazija kostnega mozga
Pri diagnosticiranju aplazije kostnega mozga se preučuje bolnikova zdravstvena anamneza in pritožbe: kako dolgo nazaj so se pojavili simptomi bolezni in s čim bolnik povezuje njihov videz.
Nato se razjasni bolnikova življenjska anamneza:
- Prisotnost sočasnih kroničnih bolezni pri bolniku.
- Prisotnost dednih bolezni.
- Ali ima pacient kakšne slabe navade?
- Pojasnjeno je, ali so bila v zadnjem času dlje časa jemana kakšna zdravila.
- Prisotnost tumorjev pri bolniku.
- Je bil stik z različnimi strupenimi elementi?
- Je bil pacient izpostavljen sevanju ali drugim sevalnim dejavnikom?
Po tem se opravi fizični pregled. Določi se barva kože (pri aplaziji kostnega mozga opazimo bledico), določi se pulz (najpogosteje je hiter) in kazalniki krvnega tlaka (je nizek). Sluznice in koža se pregledajo glede prisotnosti krvavitev in gnojnih veziklov itd.
Testi
Med postopkom diagnosticiranja bolezni se izvajajo tudi nekateri laboratorijski testi.
Opravi se krvni test - če ima bolnik aplazijo kostnega mozga, se ugotovi znižanje ravni hemoglobina in števila rdečih krvničk. Barvni indeks krvi ostane normalen. Število trombocitov z levkociti se zmanjša, poleg tega pa se poruši tudi pravilno razmerje levkocitov, ker se zmanjša vsebnost granulocitov.
Izvede se tudi test urina, s katerim se ugotovi prisotnost rdečih krvničk v urinu – to je znak hemoragičnega sindroma oziroma prisotnosti levkocitov in mikroorganizmov, kar je simptom razvoja infekcijskih zapletov v telesu.
Opravi se tudi biokemični krvni test. Določa raven glukoze, holesterola, sečne kisline (za ugotavljanje sočasne okvare organov), kreatinina in elektrolitov (natrija, kalija in kalcija).
 [ 38 ], [ 39 ], [ 40 ], [ 41 ], [ 42 ], [ 43 ], [ 44 ]
[ 38 ], [ 39 ], [ 40 ], [ 41 ], [ 42 ], [ 43 ], [ 44 ]
Instrumentalna diagnostika
Med instrumentalno diagnostiko se izvajajo naslednji postopki.
Za pregled kostnega mozga se izvede punkcija (prebadanje, med katerim se odstrani notranja vsebina) kosti, običajno prsnice ali kolka. S pomočjo mikroskopskega pregleda se ugotovi nadomestitev hematopoetskega tkiva z brazgotino ali maščobo.
Trepanska biopsija, ki pregleda kostni mozeg in njegov odnos z bližnjimi tkivi. Med tem postopkom se uporablja posebna naprava, imenovana trepan - z njeno pomočjo se iz iliuma skupaj s periosteumom in kostjo odvzame kolona kostnega mozga.
Elektrokardiografija, ki omogoča prepoznavanje težav s prehrano srčne mišice in srčnim ritmom.
Katere teste so potrebne?
Diferencialna diagnoza
Diferencialna diagnoza se izvaja z naslednjimi boleznimi:
- Nočna paroksizmalna hemoglobinurija;
- Hipoplastična anemija (in tudi prehodna eritroblastopenija pri otrocih);
- Hipersplenizem;
- Mielodisplastični sindrom;
- Akutna in dlakavocelična levkemija;
- SKV;
- DIC sindrom;
- Anemija, ki se razvije kot posledica hipopituitarizma, hipotiroidizma ali bolezni jeter.
Koga se lahko obrnete?
Zdravljenje aplazija kostnega mozga
Z etiotropnim zdravljenjem (z vplivanjem na njen vzrok) je skoraj nemogoče odpraviti bolezen. Odprava provocirajočega dejavnika lahko pomaga (na primer prenehanje jemanja zdravil, zapustitev območja sevanja itd.), vendar se v tem primeru stopnja odmiranja kostnega mozga le zmanjša, stabilne hematopoeze pa s to metodo ni mogoče obnoviti.
Imunosupresivno zdravljenje se uporablja, če presaditev ni mogoča (ni primernega darovalca za bolnika). V tem primeru se uporabljajo zdravila iz skupine ciklosporina A ali antilimfocitnih globulinov. Včasih se uporabljajo skupaj.
Uporaba GM-CSF (zdravil, ki spodbujajo nastajanje belih krvničk). To zdravljenje se uporablja, če število belih krvničk pade na manj kot 2 x 109 g/l. V tem primeru se lahko uporabijo tudi kortikosteroidna zdravila.
Uporabljajo se anabolični steroidi, ki spodbujajo tvorbo beljakovin.
Pri zdravljenju aplazije kostnega mozga se uporabljajo naslednje metode:
- Transfuzija krvnih elementov.
Transfuzije se izvajajo z opranimi rdečimi krvničkami (darovalčevimi rdečimi krvničkami, ki so brez beljakovin) – ta metoda zmanjša resnost in število negativnih reakcij na postopek transfuzije. Takšne transfuzije se izvajajo le, če obstaja nevarnost za bolnikovo življenje. To so naslednji pogoji:
- bolnik pade v anemično komo;
- huda anemija (v tem primeru raven hemoglobina pade pod 70 g/l).
Transfuzija trombocitov darovalca se izvede, če bolnik doživi krvavitev in jasno izraženo zmanjšanje števila trombocitov.
Hemostatska terapija se izvaja glede na območje, kjer se je krvavitev začela.
Ko se pojavijo infekcijski zapleti, se uporabljajo naslednje metode zdravljenja:
- Antibakterijsko zdravljenje. Izvaja se po odvzemu brisov iz nosno-žrelnega prostora ter urinskih in krvnih kultur, da se ugotovi, kateri mikroorganizem je povzročil okužbo, in njegova občutljivost na antibiotike;
- Sistemsko protiglivično zdravljenje je obvezno;
- lokalno antiseptično zdravljenje območij, ki lahko postanejo vstopne točke za okužbo (to so mesta, skozi katera bakterije, glive ali virusi vstopijo v telo). Takšni postopki običajno vključujejo izpiranje ust z uporabo različnih zdravil.
Zdravila
V primeru aplazije kostnega mozga je zdravljenje z zdravili obvezno. Najpogosteje se uporabljajo zdravila, ki spadajo v 3 skupine zdravil: citostatiki (6-merkaptopuril, ciklofosfamid, metotreksat, ciklosporin A in tudi imuran), imunosupresivi (deksametazon in tudi metilprednizolon) in antibiotiki (makrolidi, cefalosporini, klorokinoloni in tudi azalidi). Včasih se lahko uporabijo zdravila, ki uravnavajo motnje črevesne mikroflore in težave s krvnim tlakom, encimska zdravila itd.
Metilprednizolon se predpisuje peroralno. V primeru presaditve organov – v odmerku največ 0,007 g/dan.
Neželeni učinki zdravila: v telesu se lahko zadržujeta voda in natrij, zviša se krvni tlak, lahko se pojavi izguba kalija, osteoporoza, mišična oslabelost, gastritis, ki ga povzročajo zdravila; odpornost na različne okužbe se lahko zmanjša; zaviranje delovanja nadledvičnih žlez, nekatere duševne motnje, težave z menstrualnim ciklom.
Zdravilo je kontraindicirano pri hudi hipertenziji; odpovedi krvnega obtoka 3. stopnje, pa tudi med nosečnostjo in akutnim endokarditisom, pa tudi pri nefritisu, različnih psihozah, osteoporozi, razjedah dvanajstnika ali želodca; po nedavni operaciji; v aktivni fazi tuberkuloze, sifilisa; pri starejših in otrocih, mlajših od 12 let.
Metilprednizolon se pri sladkorni bolezni predpisuje previdno, le če obstajajo absolutne indikacije ali za zdravljenje bolnikov z inzulinsko rezistenco, z visokimi titri protiteles proti insulinu. Pri tuberkulozi ali nalezljivih boleznih se zdravilo lahko uporablja le v kombinaciji z antibiotiki ali zdravili za zdravljenje tuberkuloze.
Imuran - prvi dan je dovoljeno uporabiti odmerek največ 5 mg na 1 kg človeške teže na dan (je treba jemati v 2-3 odmerkih), vendar je odmerek na splošno odvisen od imunosupresivnega režima. Velikost vzdrževalnega odmerka je 1-4 mg/kg teže na dan. Določi se glede na toleranco bolnikovega telesa in njegovo klinično stanje. Študije kažejo, da je treba zdravljenje z zdravilom Imuran izvajati dolgo časa, tudi z majhnimi odmerki.
Preveliko odmerjanje lahko povzroči razjede v grlu, krvavitve in podplutbe ter okužbe. Ti simptomi so pogostejši pri kroničnem prevelikem odmerjanju.
Neželeni učinki - po presaditvi kostnega mozga se pri bolnikih, ki se zdravijo z azatioprinom v kombinaciji z drugimi imunosupresivi, pogosto pojavijo bakterijske, glivične ali virusne okužbe. Drugi neželeni učinki vključujejo aritmijo, znake meningizma, glavobole, lezije ustnic in ust, parestezije itd.
Ciklosporin A se daje intravensko – dnevni odmerek se razdeli na 2 odmerka in se da 2–6 ur prej. Za začetni dnevni odmerek zadostuje 3–5 mg/kg. Intravenska aplikacija je optimalna pri zdravljenju bolnikov, ki so jim presadili kostni mozeg. Pred presaditvijo (4–12 ur enkrat pred operacijo) se bolniku da peroralno odmerek 10–15 mg/kg, nato pa se isti dnevni odmerek uporablja še naslednjih 1–2 tedna. Kasneje se odmerek zmanjša na običajni vzdrževalni odmerek (približno 2–6 mg/kg).
Simptomi prevelikega odmerjanja vključujejo zaspanost, hudo bruhanje, tahikardijo, glavobole in razvoj hude ledvične odpovedi.
Pri jemanju ciklosporina je treba upoštevati naslednje previdnostne ukrepe. Zdravljenje morajo izvajati v bolnišnici zdravniki z bogatimi izkušnjami z zdravljenjem bolnikov z imunosupresivi. Ne smemo pozabiti, da se zaradi jemanja ciklosporina poveča nagnjenost k razvoju malignih limfoproliferativnih tumorjev. Zato se je treba pred začetkom jemanja odločiti, ali pozitiven učinek zdravljenja upravičuje vsa povezana tveganja. Med nosečnostjo je zdravilo dovoljeno uporabljati le zaradi strogih indikacij. Ker obstaja tveganje za anafilaktoidne reakcije zaradi intravenske uporabe, je treba za profilakso jemati antihistaminike, bolnika pa je treba čim prej prenesti na peroralno pot dajanja zdravila.
Vitamini
Če ima bolnik krvavitev, je treba poleg hemoterapije jemati tudi 10% raztopino kalcijevega klorida (peroralno) in vitamin K (15-20 mg na dan). Poleg tega se predpisuje askorbinska kislina v velikih količinah (0,5-1 g/dan) in vitamin P (v odmerku 0,15-0,3 g/dan). Priporočljivo je jemati folno kislino v velikih odmerkih (največ 200 mg/dan), pa tudi vitamin B6, po možnosti v obliki injekcij (50 mg piridoksina na dan).
Fizioterapevtsko zdravljenje
Za aktivacijo kostnega mozga se uporablja fizioterapija - diatermija cevastih kosti v predelu goleni ali prsnice. Postopek je treba izvajati vsak dan 20 minut. Treba je opozoriti, da je ta možnost možna le, če ni izrazite krvavitve.
Kirurško zdravljenje
Presaditev kostnega mozga se izvaja v primerih hude aplazije. Učinkovitost takšne operacije se poveča, če je bolnik mlad in je imel majhno število transfuzij elementov krvi darovalca (ne več kot 10).
Pri tem zdravljenju se kostni mozeg odvzame darovalcu in nato presadi prejemniku. Preden se vnese suspenzija matičnih celic, se ta zdravi s citostatiki.
Po presaditvi bo bolnik opravil dolgo imunosupresivno zdravljenje, ki je potrebno za preprečitev morebitne zavrnitve presadka s strani telesa, pa tudi za preprečevanje drugih negativnih imunskih reakcij.
Preprečevanje
Primarni preventivni ukrepi glede aplazije kostnega mozga so naslednji: treba je preprečiti vpliv zunanjih negativnih dejavnikov na telo. Za to je treba upoštevati varnostne ukrepe pri delu z barvili ali predmeti, ki so lahko viri ionizirajočega sevanja, in nadzorovati postopek uporabe zdravil.
Sekundarna preventiva, ki je potrebna za preprečevanje morebitnega poslabšanja stanja osebe z že razvito boleznijo ali za preprečevanje ponovitve, je sestavljena iz naslednjih ukrepov:
- Ambulantno spremljanje. Spremljanje je treba nadaljevati, tudi če bolnik kaže znake okrevanja;
- Dolgotrajna podporna terapija z zdravili.
Napoved
Aplazija kostnega mozga ima običajno neugodno prognozo - če se pravočasno ne zdravi, bolnik umre v 90 % primerov.
Zahvaljujoč presaditvi kostnega mozga darovalca lahko 9 od 10 bolnikov živi več kot 5 let. Zato ta metoda velja za najučinkovitejšo metodo zdravljenja.
Včasih presaditve ni mogoče izvesti, vendar lahko sodobna terapija z zdravili prav tako da rezultate. Zahvaljujoč njej lahko približno polovica bolnikov živi več kot 5 let. Toda v večini primerov preživijo bolniki, ki so zboleli pri največ 40 letih.
Seznam avtoritativnih knjig in študij, povezanih s preučevanjem aplazije kostnega mozga
- Knjiga: "Aplastična anemija: patofiziologija in zdravljenje" Avtorja: Hubert Schrezenmeier in Andrea Bacigalupo Leto: 2009
- Knjiga: »Aplastična anemija in drugi sindromi odpovedi kostnega mozga« Avtorja: Neal S. Young in Colin G. Steward Leto: 2018
- Študija: »Diagnoza in zdravljenje pridobljene aplastične anemije pri otrocih« Avtorji: Monica Bessler in Blanche P. Alter Leto: 2016
- Študija: »Aplastična anemija: patogeneza, diagnoza in zdravljenje« Avtor: Jaroslaw P. Maciejewski in Neal S. Young Leto: 2018
- Knjiga: "Aplastična anemija" Avtor: John W. Adamson Leto: 2009

