Medicinski strokovnjak članka
Nove publikacije
Perikoronaritis
Zadnji pregled: 12.07.2025

Vsa vsebina iLive je pregledana ali preverjena, da se zagotovi čim večja dejanska natančnost.
Imamo stroge smernice za pridobivanje virov in samo povezave do uglednih medijskih strani, akademskih raziskovalnih institucij in, kadar je to mogoče, medicinsko pregledanih študij. Upoštevajte, da so številke v oklepajih ([1], [2] itd.) Povezave, ki jih je mogoče klikniti na te študije.
Če menite, da je katera koli naša vsebina netočna, zastarela ali drugače vprašljiva, jo izberite in pritisnite Ctrl + Enter.
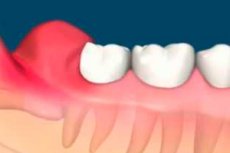
Med izraščanjem zob se pojavi odontogena vnetna bolezen, perikoronitis. V glavnem prizadene tretje kočnike, ki izrastejo zadnji – po 17. letu starosti, in mnogi ljudje imajo različne zaplete. Perikoronitis – vnetje in okužba mehkih tkiv okoli delno izraščenega zoba – je pogosto povezan s prizadetimi tretjimi stalnimi kočniki. Druga povezana stanja vključujejo zobno gnilobo, resorpcijo korenine sosednjega zoba in redko nastanek cist in tumorjev.
Epidemiologija
Razširjenost perikoronitisa pri ljudeh, starih od 20 do 29 let, po statističnih podatkih evropskih zobozdravnikov dosega 80 %, 67 % bolnikov s to boleznijo pa ima globoke infekcijske lezije obzobnih tkiv s širjenjem na cervikalne bezgavke in celo paranazalne sinuse. [ 1 ]
Zobozdravniki pri 90 % 20-letnih pacientov odkrijejo vsaj en modrostni zob, ki ni izrasel ali je izrasel delno. [ 2 ] Mimogrede, pri skoraj 2 % ljudi tretji molarji sploh ne izrastejo. Ženske (62,7 %) pogosteje trpijo zaradi perikoronitisa kot moški (37,3 %). [ 3 ], [ 4 ]
Približno 40 % vseh izpuljenih zob so modrostni zobje, katerih izraščanje je privedlo do perikoronitisa.
Vzroki perikoronaritis
Glavni vzroki za vnetje dlesni okoli krone delno izraslega modrostnega zoba – perikoronitis ali perikoronitis – so okužba, katere žarišče se oblikuje v perikoronarnem prostoru med retencijo zoba (zapoznelo izraščanje), njegova distopija – ko ga v celoti ali delno prekrije sluznica dlesni (tako imenovana kapuca – zobni operkulum), pa tudi, če je zobni zametek sprva nepravilno nameščen znotraj dlesni in ne more zavzeti svojega mesta v zobni vrsti.
Perikoronitis modrostnega zoba se običajno razvije pri odraslih z izraščanjem tretjih molarjev spodnje čeljusti, ki lahko rastejo pod ostrim in pravim kotom glede na drugi molar in druge zobe, v smeri lica ali zadnjega dela ust. Zelo pogosto pride do okluzije tkiv, ki obdajajo tretji spodnji molar, z žvečilnimi zobmi zgornje čeljusti.
Jasno je, da perikoronitisa pri otrocih ni mogoče povezati z modrostnimi zobmi, in kot kaže klinična praksa, je vnetje tkiv, ki obdajajo kateri koli izraščajoči zob pri otroku, dokaj redek pojav. Najpogosteje (približno 36 % primerov) vnetje spremlja izraščanje drugih spodnjih stalnih molarjev pri otrocih po 10-11 letih.
Dejavniki tveganja
Glavna dejavnika tveganja sta slaba ustna higiena in težave s čiščenjem delno izraslih zob. To vodi do kopičenja zobnih oblog, ostankov hrane in bakterij pod dlesnijo, ki prekriva zob, kar ustvarja pogoje za razvoj bolečega vnetja.
Predisponirajoči dejavniki vključujejo nepravilnosti v razvoju zob, pa tudi prisotnost akutnih ali kroničnih okužb zgornjih dihal, ki so po nekaterih podatkih prisotne v več kot 40 % primerov perikoronitisa. [ 5 ]
Patogeneza
V vseh primerih patogenezo vnetja dlesni okoli krone izraščenega zoba povzroča mikrobna flora, pretežno anaerobna, ki se razvija v distalno lociranem perikoronalnem prostoru – idealnem mestu za aktivno rast in razmnoževanje bakterij. [ 6 ]
Praviloma so naslednje bakterije (vključno z obveznimi) neposredno povezane z vnetnim procesom in spremembo obzobnih tkiv: Prevotella melaninogenica, Capnocytophaga spp., Peptostreptococcus spp., Veillonella spp., Fusobacterium mucleatum, Streptococcus mitis, Bacteroides oralis, Propionibacterium spp., Actinomycetales odontolyticus in Actinomycetales pyogenes. [ 7 ], [ 8 ]
V tem primeru morfološka slika perikoronitisa ni odvisna od vrste okužbe, temveč od značilnosti vnetnega procesa, ki je lahko površinski (kataralni) ali globlji (vključuje mehka tkiva) - gnojni, pa tudi ulcerativni (z erozijo sluznice).
Simptomi perikoronaritis
Simptomi periokoronitisa se ne pojavijo vsi hkrati. Prvi znaki so razvoj vnetnega edema in pojav bolečih občutkov v čeljusti, ki se precej hitro stopnjujejo in se lahko razširijo na predel ušesa in submandibularno cono.
Spekter simptomov se lahko razlikuje od blage, boleče do ostre ali utripajoče bolečine, rdečine, otekline, gnojnega izcedka, omejenega odpiranja ust, vročine, limfadenopatije, halitoze, faringealnih lezij in sistemske toksemije.[ 9 ]
Glede na študijo, ki sta jo izvedla Jirapun in Aurasa, so bili simptomi, povezani s perikoronitisom, razvrščeni kot bolečina (35,3 %), oteklina (21,7 %), nelagodje pri prehranjevanju (3,6 %), gnojni izcedek (3,0 %) in drugi simptomi (kot so trizmus, boleče grlo in limfadenitis) (1,3 %).
Oteklina povzroči delno blokado temporomandibularnega sklepa, kar povzroča težave pri popolnem odpiranju ust (trismus) in bolečino pri žvečenju.
Vnetje je lahko akutno, subakutno in kronično; v mnogih primerih vnetni proces spremlja nastanek gnojno-nekrotične eksudatne tekočine, ki se izloča izpod sluznice, ki pokriva krono zoba, in to je gnojni perikoronitis.
Akutni perikoronitis se kaže z rdečico in otekanjem tkiv, ki obdajajo zob, pa tudi neba in dela žrela; vročino; akutno pulzirajočo bolečino (ki se stopnjuje z žvečenjem); disfagijo (težave pri požiranju). Za akutni gnojni perikoronitis so značilni huda hipertermija; krvavitev iz sluznice prizadetega območja; halitoza (gnilobni vonj iz ust) in izločanje gnoja iz perikoronarne vrečke; širjenje bolečine na celotno čeljust in žrelo. Lahko se pojavi povečanje in vnetje vratnih bezgavk.
Subakutni perikoronitis se od akutne oblike razlikuje po odsotnosti trizmusa in bolj lokalizirani bolečini.
Kronični perikoronitis povzroča lokaliziran edem in hiperemijo tkiva; periodično topo (bolečo) bolečino; maceracijo bukalne sluznice, ki je najbližje izraščajočemu zobu; halitozo in neprijeten okus v ustih; bolečino v submandibularnih bezgavkah (pri palpaciji).
Zapleti in posledice
Pomembno je vedeti, da lahko perikoronitis povzroči resne posledice in zaplete, vključno z:
- vnetje mandljev; [ 10 ]
- perifaringealni absces;
- peritonzilarni absces;
- fluks dlesni;
- regionalna limfadenopatija (vnetje submandibularnih in cervikalnih bezgavk);
- flegmon retrofaringealnega prostora in dna ustne votline (Ludwigova angina);
- parodontalno vnetje;
- širjenje vnetja na periost dlesni z razvojem periostitisa.
Diagnostika perikoronaritis
Za zobozdravnike diagnosticiranje periokoronitisa ni težko pri pregledu ustne votline: zob in dlesni.
Za vizualizacijo neizraslih zob in določitev taktike zdravljenja se izvaja instrumentalna diagnostika: rentgensko slikanje ali ortopantomografija za pridobitev ortopantomograma - panoramske slike vseh zob in periodontalnih struktur.
Diferencialna diagnoza
Diferencialna diagnostika pomaga razjasniti diagnozo v primerih, ko ima bolnik folikularno cisto ali eksostozo čeljusti, tumor dlesni ali slinavke.
Koga se lahko obrnete?
Zdravljenje perikoronaritis
Rezultati zdravljenja bolnikov s perikoronitisom so odvisni od oblike bolezni in načina zdravljenja. [ 11 ] Zdravljenje perikoronitisa vključuje čiščenje perikoronarnega prostora, drenažo gnoja, sušenje prizadetega območja, zdravljenje z antiseptiki in fotodinamično terapijo z metilenskim modrim. [ 12 ]
Za lajšanje vnetja so predpisani β-laktamski antibiotiki (amoksicilin, klavamitin itd.) ali metronidazol; nesteroidna protivnetna zdravila (NSAID), kot sta Ketonal ali ibuprofen, pomagajo pri bolečinah in vnetjih.
Rezultati testiranja občutljivosti na antibiotike kažejo, da sta amoksicilin in pristinamicin najučinkovitejša zdravila proti testiranim sevom in zlasti proti sevom, razvrščenim kot aerobni. Metronidazol sam ali v kombinaciji s spiramicinom, amoksicilin v odmerku 4 mg/liter in pristinamicin so najučinkovitejša zdravila proti obligatnim anaerobnim bakterijam. Učinkovitost slednjega zdravila potrjuje njegovo vrednost v akutnih primerih in po neuspehu drugih antibiotikov. [ 13 ], [ 14 ]
Zobozdravniki upoštevajo ne le stopnjo vnetja in resnost okužbe, temveč tudi položaj izraščenega zoba. Po končani akutni fazi vnetnega procesa se izvede eden od zobokirurških posegov. Če je položaj zoba normalen, je za sprostitev njegove krone in popolno izraščanje potrebna ekscizija perikoronitisa, torej operkulektomija (navadna ali laserska), pri kateri se odstrani loputa sluznice dlesni nad delno izraščenim zobom.
Izvaja se tudi perikoronarotomija (perikoronarektomija) – izrez kapuce pri perikoronitisu z antiseptično obdelavo rane in njeno drenažo. V obeh primerih se v pooperativnem obdobju predpisujejo antibiotiki širokega spektra.
In ko je položaj zoba nenormalen, se zatečejo k ekstrakciji – odstranitvi modrostnega zoba. [ 15 ]
Zdravljenje perikoronitisa doma se izvaja z izpiranjem ust s toplo raztopino kuhinjske soli, decokcijo žajblja, hrastovega lubja, poprove mete, cvetov kamilice, ingverjeve korenine ter raztopino z dodatkom nekaj kapljic 10% alkoholne tinkture propolisa. [ 16 ]
Preprečevanje
Temeljito čiščenje zob in upoštevanje pravil ustne higiene ter pravočasna poiska zdravniške pomoči so ključni dejavniki pri preprečevanju vnetnih bolezni zob. [ 17 ]
Napoved
Perikoronitis je ozdravljiv, vendar je prognoza glede trajanja zdravljenja v veliki meri odvisna od resnosti infekcijskega vnetja in stanja bolnikovega imunskega sistema.
Pri blagem vnetju in ustreznem zdravljenju lahko traja več dni ali teden, da se popolnoma ustavi. V hujših primerih ali če se razvijejo zapleti perikoronitisa, lahko okrevanje traja dlje in zahteva dodatno terapijo.

