Medicinski strokovnjak članka
Nove publikacije
HPV tip 18: struktura, patogeneza, prognoza
Zadnji pregled: 23.04.2024

Vsa vsebina iLive je pregledana ali preverjena, da se zagotovi čim večja dejanska natančnost.
Imamo stroge smernice za pridobivanje virov in samo povezave do uglednih medijskih strani, akademskih raziskovalnih institucij in, kadar je to mogoče, medicinsko pregledanih študij. Upoštevajte, da so številke v oklepajih ([1], [2] itd.) Povezave, ki jih je mogoče klikniti na te študije.
Če menite, da je katera koli naša vsebina netočna, zastarela ali drugače vprašljiva, jo izberite in pritisnite Ctrl + Enter.
Videz na telesu bradavic in papiloma je povezan s penetracijo papilomatoznega virusa v telo. Res je, da vsi ne vedo, da relativno neškodljive neoplazme na koži niso edini izraz tega daleč od varnega virusa. Navsezadnje, kar je združeno pod imenom humanega papiloma virusov (HPV), je veliko različnih vrst okužb, ki povzročajo različne bolezni, vključno z rakom, s svojimi značilnimi simptomi. Posebno nevarni so HPV tipi 18 in 16. In si lahko le želimo, da se naši bralci nikoli ne bodo seznanili z njimi.
Struktura HPV tipa 18
Ko so znanstveniki po dolgem iskanju resnice še vedno uspeli identificirati takšno obliko življenja kot virusi, niso bili presenečeni, da so ti mikrodelci tako dolgo ostali neopaženi. Majhne velikosti (do 500 nm) so jim omogočile prehod skozi različne filtre. In celo sejanje v rodovitnem okolju ni prineslo rezultatov, saj je bilo ugotovljeno, da virusi zunaj žive celice ne morejo razmnoževati.
Virusi so ne-celična oblika živih snovi. Čeprav je to živo snov težko oceniti. Z mikroskopsko majhni in sposobnost, da prodrejo v žive celice, virusi kažejo aktivnost le v človeškem telesu ali drugih živih organizmov, vključno z bakterijami (bakterije imajo svoje viruse, ki povzročajo bolezen in smrt mikroorganizmov, se imenujejo bakteriaofagami in se uporabljajo za medicinske namene). V okolju okoli nas so virusi neaktivni in ne kažejo znakov življenja.
Papillomavirus vpliva predvsem na sesalce, ki so več kot druge živih bitij, ki so primerni za uvajanje in življenje virusnih delcev, imenovanih virionov. Koža in bolj nežna sluznica osebe so bili lahko prepustni za virion HPV, zato je visok odstotek nosilcev virusov med ljudmi. In to so ljudje različnih starosti, saj lahko tudi novorojenček dobi okužbo z papilomavirusom med gibanjem matičnih genitalnih traktov, če so na sluznici membrane njene maternice ali vagine prisotni genitalni bradavički.
HPV 18 je ena od 18 vrst papiloma virusov z visokim tveganjem za onkologijo. Njegovi virioni so zaobljeni in zelo majhni (ne več kot 30 nanometrov). Po svoji velikosti se približujejo velikim molekulam beljakovin.
Običajno živi celice, vključno z bakterijskimi celicami, imajo v svoji strukturi dve vrsti nukleinskih kislin (DNA in RNA), ki nosita genetske podatke o dednih lastnostih. Virusi vsebujejo samo eno vrsto ND. Papilomavirus spada v kategorijo virusov, ki vsebujejo DNK.
HPV genom je predstavljen kot krožna molekula DNA, sestavljena iz dveh verig, obkroženih z beljakovinskim oblogo (kapsidom). To je najpreprostejši delec, ki nima lastne izmenjave energije in ni sposoben sinteze proteinov. Edino, kar lahko, je, da prodre v telo živega bitja z naključnim stikom s kožo in pridobi oporo v gostilni kletki, hranjenje na svoji energiji in postopno uničenje.
Genom papilomavirusa kodira dve vrsti beljakovin:
- zgodaj (za njih so značilne regulativne in reproduktivne funkcije, v HPV 18 isti proteini nosijo rakotvorni učinek in povzročajo maligno degeneracijo gostiteljskih celic)
- pozno (ti proteini, ki tvorijo ovoj viriona).
Človeško telo je kompleksna struktura, ki zagotavlja zaščito pred različnimi patološkimi procesi. Tako rast in množenje celic nadzirajo določeni geni. Zgodnji proteini E6 in E7 virion HPV 18 uničujejo gene, ki motijo razvoj tumorskega procesa v živem telesu.
Virioni ne gre daleč. Parazitizirajo v notranjih plasti kože in sluznice, ki vplivajo na mlade in zrele keranocite iz povrhnjice. Medtem ko virusni delec ne prodre v celico, se ne more razmnoževati, njegovo vedenje je enako tistemu, ki ga opazimo, medtem ko je virion zunaj živega organizma. Ampak, prodira v živo celico, ki postane vir prehrane in energije za virion, ponastavi svoj protein ovoj in se integrira v genom celice, spreminja svoje lastnosti. Torej. Informacije, ki so kodirane v NC virionov, postanejo lastne genetske informacije o celici. In te informacije so zelo uničujoče pri visokoravničnih tipih HPV, spodbujajo stalno delitev celic, ki jih imunski sistem že ne more nadzorovati.
V celici, okuženi z virusom, se sintetizira nova DNA in kapsida, ki se združita v nove popolnoma oblikovane virione z enakimi lastnostmi. Novi virioni zajemajo druge celice, spreminjajo njihove genske informacije, kot so njihovi predniki.
Življenjski cikel HPV tipa 18
Življenjski ciklus papiloma virusa je povezan z stopnjami razvoja glavnih celic epidermis-keranocitov. Najpogosteje je, da virion prodre v mlado celico med aktivno delitvijo. Takšne celice so v bližini podlage membrane, ki se nahaja pod povrhnjico (pod zgornjimi plastmi). Ko pa se zorijo, se mladi virusi okuženi keratociti dvignejo višje, kjer nastajajo novi virioni.
Inkubacijsko obdobje HPV 18, ki povzroči nastanek anogenitalnih bradavic, lahko traja od 1 do 4 mesecev ali več. To kaže, da oseba, ki je okužena z virusom, ne sumi, da je virus nosil več tednov in mesecev pred pojavom prvih simptomov bolezni. Toda tudi pojava genitalnih bradavic ne bo pokazala raka. Za benigni tumor, ki ga povzroči virus, bo potrebno še nekaj let, da postane maligno.
Napovedati, kako hitro se bo to zgodilo, je zelo težko, ker je vse odvisno od človeškega imunskega sistema in njegove sposobnosti za zatiranje rasti celic. Pri nekaterih bolnikih ozlokachestvlivanie celice, ki se lahko pokažejo že po 5 letih po okužbi, bo druga potrebovali 25-30 let, in tretji organ, v tem času se bo sposobna soočiti z virusom in ga odstranite stran, kot je to primer pri nizkoonkogennymi virusi (običajno v enem letu je naravna smrt skoraj vsi takšni virioni).
Patogeneza
Danes je znanih več kot sto vrst papiloma virusov. Približno 80 jih povzroči bolezen različnih bolezni. Vendar pa niso vse enako nevarne, zato je v virologiji ločenih tipov HPV v visokokakovostnih in nizko-onkogenih vrstah. Pred tipom HPV 16 je bilo vse bolj ali manj mirno, saj je od 1 do 15 vrst virusov povzročilo samo pojav bradavic na telo. Pravi tipi 6, 11 in 13 so odgovorni tudi za pojav bradavic na spolovilih na sluznicah notranjih genitalij pri ženskah, vendar same po sebi nimajo posebne nevarnosti.
In že, od 16. Vrste HPV, se problematični virusi začnejo z velikim tveganjem za razvoj onkoloških patologij. Vsi nadaljnji virusi imajo nevarnost onkologije. Poleg 16. Vrste so 18, 31, 33, 39, 45 in nekatere druge vrste (skupaj 18 vrst) zelo koenogeni.
Kot vidite, obstaja vrsta humanega papiloma virza, ki nas zanima na tem seznamu. Poleg tega je HPV z visokim onkogenim tveganjem 18, skupaj s HPV 16, ki se najpogosteje pojavlja v ginekoloških diagramih kot povzročitelju raka materničnega vratu.
HPV 18 in rak
Obstaja približno 40 vrst papiloma virusov, ki vplivajo na urogenitalne organe, kar povzroča pojav na sluznici koničastih in ravnih bradavic. Ampak odvisno od vrste patogena, so takšne neoplazme lahko preprosta kozmetična napaka ali rakavih tumorjev.
Naravni kondilomi so konveksni izrastki na koži v obliki papil, ki se lahko skoraj ne razlikujejo po barvi kože ali pa so nekoliko bolj svetle od nje. Ko je virus okužen s sluznicami, si lahko ogledate tako posamezne kondilome kot tudi več kondilomov, ki so sestavljeni iz več natančno lociranih izrastkov. Takšne neoplazme lahko najdemo na območju anusa in perineuma, pa tudi na sluznici notranjih spolnih organov pri ženskah.
Te rasti so zelo nalezljive. V prisotnosti takšnih "papilij" je tveganje prenosa virusa blizu sto odstotkov. Kako se prenaša HPV? Virus človeškega papiloma velja za eno najpogostejših okužb z urogenitalnimi okužbami. Običajno se okužba pojavlja med spolnim odnosom, vendar je možna tudi kontaktna pot prenosa med stikom s prizadetim območjem.
Prisotnost genitalnih bradavic ne pomeni, da lahko oseba razvije raka. To so neoplazmi srednje stopnje onkogenosti, ki pogosto ne vodijo do onkologije. Toda videz ravnih bradavic, ki so obarvani z okoliško površino sluznice, že predstavlja resnično tveganje smrtonosne bolezni.
Flat bradavice so bolj redki pojav, ki se večinoma nahaja pri ženskah v nožnici in materničnem vratu. Pri pojavu takšnih novotvorb zdravniki pravijo, da so natančno zelo onkogeni tipi virusa, vključno s HPV 18.
Pojav genitalnih bradavic na ženskah in moških še vedno ne govori o raku. In tudi laboratorijska pot odkrije celo predgriznjo za onkologijo, ko bo določena vrsta virusa. Na primer, odkrivanje HPV tipov 6, 43 ali 11 ne bo povzročil, da bi zdravnik posebej skrbel za bolnikovo zdravje, čeprav bo predlagal odstranitev rastlin na sluznici za vsak primer posebej. Druga stvar, če analiza kaže prisotnost tipa HPV 18.
Kaj je tako nevarno za HPV 18? Rekli smo že, da ta tip človeškega papiloma virusa spada v kategorijo zelo onkogenih. Poleg tega je precej pogosta okužba, ki se lahko dolgo časa skriva v telesu, uničuje zdrave celice, spreminja njihove genetske informacije in jih potiska na nekontrolirano razmnoževanje.
Glede na različne podatke od 70 do 90% prebivalcev sveta so nosilci različnih vrst papiloma virusov. Med ženskami, ki so odkrile rak maternice, so bili 2/3 nosilci virusov tipov 18 in 16, kar kaže, da so te vrste HPV najbolj nevarne.
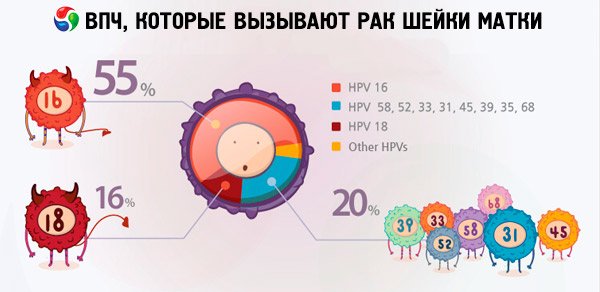
HPV tipa 18 in 16 pogosto privede do razvoja rakavih tumorjev na podlagi takšnih bolezni, ki jih ljudje brez virusa ne povzročajo takšnih zapletov. Na primer erozija ali displazija materničnega vratu je posledica tipov HPV 16 in 18, ki lahko nenadoma preidejo v rak materničnega vratu. Ženske, ki imajo zelo rakavih vrst papiloma virusov, niso identificirane, lahko živijo s temi patologijami več let, brez večjega tveganja za življenje.
Toda kakšni paraziti so tisti, ki ne živijo le na račun osebe, temveč tudi postopoma ubijejo? Poskusimo pogledati virus papiloma z vidika biologije.
Zapleti in posledice
Virus človeškega papiloma je ena najpogostejših urogenitalnih okužb. Medtem ko bolezen nima zunanjih simptomov, je brez posebnega študija nemogoče odkriti. Če rečemo, da je to slabo, je nemogoče, ker še ni nobenih manifestacij, še prezgodaj je, da bi prišli do zaključkov o morebitnih posledicah. Obstaja možnost, da se bolezen sploh ne pojavi, kar pomeni, da bo njegovo zdravljenje nesmiselno, saj se lahko celo papillomi, ki se pojavijo na telesu in sluznici, po določenem času izginejo.
Preberite tudi:
Diagnostika
Ko so se simptomi že pojavili, in bolnik gre k zdravniku o njih ali v zvezi z drugo težavo, ginekologu ali urologu v času fizičnega pregleda je potrebno biti pozorni na pojav izrastkov v teh nenavadnih mestih, kot so spolovila in zadnjika. Če pride do te neoplazme v ustih (grla in glasilk), njihov izvor in se lahko zainteresirani zdravnik ali Lora.
Pregledu ženske sum virusa papiloma lahko pade pri odkrivanju cervikalne erozije (še posebej, če njegova daljša odsotnost zdravljenja), hiperplastičnih procesi vstopa v kanal materničnega vratu, cistična formacije, aktivnost je po velikosti povečana. Pri moških, bo urolog ali andrologist pozorni na videz madežev in ploščo v glavi in članov bolnikovega spolnega organa.
Fizični pregled lezije prostor omogoča sum (z zadostno natančnost) okužbe papiloma. Toda hkrati zdravnik ne more ugotoviti na prvi pogled, ki je sev virusa povzročila nastanek določenih zunanjih simptomov. Ponavadi, ko HPV 18 ali 16-Tip sluznica pojavijo ploščate bradavice, temveč dejansko v večini primerov, pri enem bolniku razkrila več sevov virusa, zato se lahko pojavi na sluznici in spolovil koničastih (eno ali več) in anogenitalnih bradavic.
V takih okoliščinah je zelo težko določiti, katere vrste virusov ima posamezni bolnik. Toda to je treba storiti, ker je poleg varnih nizko-rakavih sevov mogoče zaznati vrste s srednjo ali visoko onkogenostjo, ki lahko spremenijo neoporečni tumor v tumor raka.
Diagnoza HPV ni samo zunanji pregled. Da bi odkrili virus v telesu in določili njegov tip, praksa:
- Študija sluzničnih tkiv notranjih spolnih organov s pomočjo posebnega mikroskopa (kolposkopija). Ta metoda vam omogoča skrbno preučevanje lezij in prepoznavanje ne le bradavic na spolovilih (običajno jih vidimo s prostim očesom), ampak tudi ravno. Z kolposkopijo zdravniki lahko natančno preučila displastičnega procesov tkiva in njihovega odziva na posamezne reagentov (Schiller test): kis ali raztopina Lugolova raztopina (3% vodna raztopina). Če obstajajo maligne celice, prizadeto območje pridobi belkasto senco.
- Mikroskopska mikroskopija (citološka študija biomateriala, odvzetega s površine vaginalne sluznice, cervikalnega kanala ali sečnice). Citologija pri okužbi s papilomavirusom ne igra odločilno vlogo pri diagnozi bolezni. Kljub temu nam omogoča, da identificiramo modificirane celice (kojlocite in diskuratnost) in njihovo število, da bi ocenili stopnjo razvoja malignih procesov.
- Histološka preiskava - je tudi mikroskopija tkiv, vendar pa je biološki material ni sluzi, in košček prizadetih povrhnjice in globlja tkiva, sprejetih v ginekološkem ali urološko pregleda (biopsija). Takšna analiza se izvede, če citologija kaže dvomljiv ali pozitiven rezultat. To je najbolj natančna metoda za odkrivanje raka.
- Krvni test za protitelesa. Ta študija je indikativna tudi v primeru, da še ni nobenih zunanjih manifestov virusne okužbe, vendar je virus že vstopil v človeško telo in se lahko kroži s hematogeno (s krvjo). Študija omogoča identifikacijo človeškega papiloma virusa, vendar ne more določiti stopnje okužbe (kvantitativni indikatorji virionov) in vrste virusa z absolutno natančnostjo.
- PAP test. Ta študija je pomembna ne le za ženske z domnevnim rakom materničnega vratu, ampak tudi za odkrivanje HPV 18 pri moških. Kot lezije displazije so tudi neoplazme na penis mazani z 3% r-rum ocetne kisline. Pozitiven test s HPV 18 bo pokazal pravilen vaskularni retikulum na področju uporabe reagenta.
- HPV Digene test ali hibridna metoda zajema. Inovativna tehnika, ki omogoča razlikovanje visoko koaguliranih sevov papiloma virusa iz nizkoogenih. Obstajata 2 testa. Ena (395) identificira vrste HPV z nizko onkogenostjo, druga pa (394) - z visoko onkogenostjo, vključno s HPV 18 in 16.
Običajno se ta raziskava izvaja skupaj s citološko analizo mrčesa.
- PCR (polimerazna verižna reakcija, PCR test) - to ni nova, kolikorkrat dokazano Postopek za identificiranje visoko genotipi humanih papiloma: HPV 18, 16, 31, 33, 56, itd, ki omogoča, da prepoznajo nevarne bolezni že zgodnje faze. Kot bioloških zmesi delovne blazinico iz sluznico, manj krvi ali urina.
Do sedaj je testiranje PCR najbolj priljubljena in natančna analiza, ki omogoča izolacijo DNA virusa. Določa ne le vrsto in vrsto virusa, ampak tudi njegovo količino.
Struktura testa PCR razlikuje:
- PCR HPV 16 in 18 kvalitativno (opredelitev visoko-onkogenih sevov virusa)
- PCR HPV z genotipizacijo (določitev genotipa virusa, ki je potreben za učinkovito zdravljenje ob upoštevanju odpornosti detekcije seva na zdravila),
- PCR HPV 18 je kvantitativna (določitev stopnje okužbe ali števila virionov) in nekaterih drugih variant študije, vključno s kombiniranimi.
Kakovostna vrsta raziskav nam omogoča, da ugotovimo samo prisotnost določenega seva virusa v telesu. Rezultati dekodiranja za HPV 18 ali drugo vrsto virusa vsebujejo eno od besed: "pozitivno" ali "negativno". Na primer, HPV 16 18 pozitiven (+), če so bili fragmenti DNA odkriti v biomaterialu ali HPV 16 18 negativni (-), če jih ni bilo mogoče najti.
Da bi ugotovili, kako resna je situacija pri odkrivanju zelo so genskih sevov virusa, je potrebna dodatna kvantitativna analiza. Tu bo vse odvisno od človeške imunitete (tako splošne kot lokalne). Šibkejši je imunski sistem, odkrivajo se bolj virioni v biomaterialu.
Testiranje Analyzer PCR lahko zazna HPV DNA od 0,3 kopij na ml, kar je norma za HPV 18, saj imajo manj izvodov nobenega kliničnega pomena in ne more povzročiti resno patologijo.
Samo po sebi odkrivanje minimalnega števila DNA iz papiloma virusa kaže na dobro imuniteto. Vendar ne moremo izključiti dejstva, da bi se okužba lahko zgodila pred kratkim (v tem primeru se bo rezultat PCR razglasil za dvomljivega), zato je po priporočilu zdravnika treba opraviti drugo analizo.
Kadar gre za rak materničnega vratu, se najpogosteje pojavijo 16 in 18 vrst papiloma virusov v raziskavah. Kakšna je razlika med HPV 16 in HPV 18, ker sta obe vrsti virusa visoko koenotični in obtoženi razvoja raka maternice? Povedati je treba, da stopnja onkogenosti v teh sevih virusa ni enaka. Po nekaterih internetnih virih je HPV 16 najnevarnejši in ne predstavlja 50% primerov odkrivanja onkologije, medtem ko HPV 18 postane krivec te nevarne bolezni le v 10% primerov.
Vendar tuji znanstveniki, številne študije so pokazale, da je krivec invazivnih adenokarcinomov (sicer ta vrsta raka materničnega vratu prepoznajo zdravniki večino bolnikov), v večini primerov, je postala enaka HPV-18, in v tistih primerih, ko zazna obeh sevov virus, 18. Vrsta prispeva k hitremu napredovanju bolezni. Pri neinvazivnih vrstah raka žleznega ne vpliva samo na reproduktivni sistem, ampak tudi druge organe, vodilno vlogo HPV-16.
Pojav prvih displasticnih procesov v maternico v času preiskav v nekaterih primerih ugotovljene pred uvedbo genoma HPV 16 v celico, in to kaže, da je vključitev te vrste virusa v celicah živega organizma ni pogoj za razvoj bolezni. Patološki proces se začne še preden se pojavijo prvi znaki.
Toda razvoj hude stopnje 3 materničnega vratu displazije, pogosto poteka v invazivni adenokarcinom, v večini primerov pomenilo povezovanje HPV 18 in druge vrste okužbe s humanim papiloma virusom, ki povzroča patološke procese v maternici (HPV z visokim tveganjem 31, 33, 52b, 58 in nizkoonkogennye HPV 6 in 11 ) znotraj celice. To je potrebno, da jo prenese na njihove genetske podatke, podatke, ki jih kasneje spremeni svoje lastnosti in nato v raka.
Toda ali celo uvedba visokih onkogeni v kletki vedno ne povzroči bolezen raka. Samo 1 od 100 žensk z displazijo kasneje zboli za rakom materničnega vratu. Vse je odvisno od dolžine bivanja virusa v telesu in njeno sposobnost, da izvede ekspresije E6 karcinogena gena in E7 (uvajanje v genom gostiteljske celice in posredovanja informacij povzroča mutacij) aktivacijske mehanizme transformacija ženski spolni hormon estradiol 16α OH steron, prisotnost ali odsotnost multiple mutacijsko poškodbe kromosomov živih celic. Tako je rakava bolezen pred okužbo papiloma razvija le v interakciji več dejavnikov hkrati ustvarjajo plodna tla za začetek procesa maligne transformacije celic.
Preprečevanje HPV tipa 18
Palilovirusna okužba je težava, ki je blizu mnogim ljudem. In reči, da so ustrezne internetne vire, kjer tisti, ki razkrivajo na visoki tipi virusa delijo svojo nesrečo in vprašati za nasvet o tem, kako postati bolj, kako se spopasti s temi malimi zajedavci, ki lahko povzročijo strašne bolezni.
Nič manj zaskrbljen so tisti ljudje v družini ali med svojimi prijatelji, ki so jih identificirali nosilci virusa. Na svojih delovnih mestih skrbi za življenje sorodnikov in prijateljev, vendar so hkrati zaskrbljeni zaradi njihovega zdravja, saj se zaveda, da je virus precej nalezljiv. Čeprav je glavni način prenosa šteje, da je spolna (poleg prisotnosti zunanjih manifestacij), in s tem, da je nevarnost predvsem za spolne partnerje, ljudje razumeli, da se HPV virioni mogoče zaznati v krvi ali drugih telesnih tekočin in sprostitev bolnika. To je tisto, kar mnoge strahuje in jih prisili, da omejijo komunikacijo z nosilcem virusov.
Dejansko je tveganje prenosa okužbe s stikom minimalno. Ni natančnih dokazov, da je v tem primeru na splošno pomemben stik z gospodinjstvom, zato jih zdravniki na splošno ne upoštevajo. Pri poljubih se lahko virus prenese le pod pogojem, da ima eden od partnerjev papilaramirusne nevroleze v grlu, a tudi tam se običajno zgodi zaradi oralnega spola. To pomeni, da se vse spet zmanjša na spolne stike: oralni, vaginalni in rektalni, ki lahko reši virus v danki.
In spet prisotnost virusa v telesu ni znak, da bo oseba kasneje postala stranka onkološke klinike. Omeniti moramo le dejstvo, da pri ženskah s HPV 16 ali 18 le 1% razvije raka na materničnem vratu, zato jih še posebej ne ubijamo zaradi okužbe z virusom in vnaprej križanje svojega življenja. Depresija in nepotrebne skrbi lahko le še poslabšajo situacijo.
Veliko bolj logično je, da redno obiskujete ginekologa ali dermatovenerologa, opravite predpisani potek zdravljenja in bolj selektivno pri izbiri spolnega partnerja.
Kakšne preventivne ukrepe je mogoče priporočiti tistim, ki nimajo papiloma virusov, tako da jih v prihodnosti ne najdemo:
- Enkrat na leto ali bolje v pol leta, morate opraviti pregled z ginekologom (ženska) ali urologom / andrologom (moškimi), tudi če ni simptomov bolezni. Še posebej pomembno je preučevanje tistih, ki so že imeli raka v družini, kar kaže na njihovo nagnjenje.
- Priporočamo, da bodite bolj previdni pri izbiri spolnega partnerja. Naj bo eden, toda zanesljiv partner, ki ne bo tekel na stran, ampak veliko vprašljivo. Upoštevati je treba, da oseba ne sme niti sumiti na svojo bolezen, temveč je že vir vir nevarnosti, ki je nosilec virusov. Na primer, ženske ne morejo vizualizirati stanja sluznice notranjih spolnih organov, kar pomeni, da lahko tudi videz notranjih kondilomov dolgo časa ostane neopažen. Človek, tudi če ni zunanjih manifestacij, mora razumeti, da je za partnerja z oslabljeno imuniteto še vedno dejavnik tveganja za okužbo, saj lahko celo 1 virion kasneje reproducira veliko število klonov.
- Če je eden od spolnih partnerjev diagnosticiran s HPV 18 ali 16, vendar med poslabšanjem okužbe mora omejiti spolni stik, dokler simptomi ne izginejo. V prihodnosti je priporočljivo uporabiti tako zanesljivo zaščito pred različnimi okužbami, kot je kondom. Ostanek je še vedno vprašanje, ali kondom lahko v celoti odloži širjenje okužbe, vendar je tveganje okužbe precej manj, kar je tudi pomembno.
- Intimna higiena pred in po spolnem odnosu se prav tako šteje kot preventivni ukrep okužbe. In to velja ne samo za viruse, temveč tudi za nevarne nevarnosti, ki povzročajo spolno prenosljive bolezni.
- Močna imuniteta je glavni pogoj za zdravje telesa, saj lahko naš imunski sistem, če ga ustrezno upravljamo, zaščiti pred različnimi težavami. In tudi če lahko visoko koagulantne vrste papilomavirusa prodrejo v tkiva telesa, imunski sistem jim ne bo omogočil množenja in izzivanja patoloških procesov. Vsaka okužba lahko pokaže aktivno aktivnost v telesu samo v ozadju zmanjšane imunosti. Torej, najprej moramo skrbeti za zdravje imunskega sistema.
Pravilna prehrana, zdrav in aktiven način življenja, preprečevanje škodljivih navad, kaljenje postopke, takojšnje zdravljenje katere koli bolezni, da se prepreči prehod v kronično invalidnosti swipes imunskega sistema - je jamstvo za močan imunski sistem in preprečevanju virusnih bolezni vseh etiologij.
- Ker se stres šteje za močan dejavnik, ki slabi obrambo telesa, se je treba naučiti pravilno odzvati na stresne situacije. Če oseba ne more samostojno spopasti s svojimi občutki in čustva, nikoli ni sram prositi za pomoč strokovnjaka - psihologa, ki je že dolgo prakticirajo v drugih državah, vendar še vedno ni prišel v modi v naši državi.
- Cepljenje je eden najbolj zanesljivih načinov za preprečevanje različnih okužb. Danes je bilo številnih cepiv izumljenih iz različnih bolezni, okužba s papilomavirusi pa ni izjema. In če je pred cepivom ravnal predvsem pri HPV tipih 6 in 11, danes že obstaja več cepiv, ki lahko prepreči okužbo z zelo sočasnimi tipi HPV 16 in 18.
Govorimo več o cepljenju, kar ne bi smeli razumeti kot kurativnega ukrepa, temveč kot preventivni ukrep za virusno okužbo. V tujih državah je bila ta praksa že določena v širšem obsegu. Na primer, na Finskem se cepivo proti HPV šteje za obvezno za vsa dekleta, ki so stari 10 let.
Cepljenje je v naši državi prostovoljno. Zdravniki lahko ponudijo le takšen ukrep preprečevanja in oseba že opazuje, ali si lahko privošči nakup cepiva, katerega stroški so od 750 grivna in več.
Do sedaj so naši rojaki zdravniki ponujajo v bistvu 2 vrsti cepiva za preprečevanje okužbe papiloomavirusa glavne vrste, ki povzročajo tumorje na sluznico spolnih organov (6,11, 16 in 18). To cepivo je "Gardasil" in njena cenejša analogna "Cervarix".
Preventivni tečaj je sestavljen iz 3 injekcij. Interval med prvim in drugim cepljenjem je 1 mesec. Tretja injekcija se opravi šest mesecev po prvem. Trajanje postopka je približno uro, med katero zdravniki dajejo injekcijo in opazujejo reakcijo bolnikovega telesa. Cepljenje otrok, mlajših od 18 let, se izvaja samo v navzočnosti staršev. Po celotnem cepljenju bolnik ostane zaščiten 3-6 let, ne glede na starost.
Proizvajalci cepiva priporočajo, da se cepljenje začne v starosti 9-10 let, kot je opisano v navodilih za zdravila. Vendar zdravniki verjamejo, da bo tak ukrep ustrezen za vse deklice, dekleta in mlade ženske, stare od 9 do 26 let, pa tudi za dečke, stare od 9 do 15-17 let. Po želji moški, ki skrbijo za svoje zdravje, lahko zaprosijo tudi za cepljenje v mladosti (cepivo "Gardasil"). Učinkovitost obeh cepiv je približno 99%.
Povedati je treba, da če je okužba že prisotna v telesu, cepljenje ne bo koristno, saj ne vpliva na potek bolezni. Zdravljenje virusne okužbe je treba storiti že z drugimi zdravili v ta namen. In cepljenje je učinkovit preventivni ukrep.
Toda ta ukrep ima svoje pomanjkljivosti. Teens, ki so opravili cepljenje začutili neranljiv, zanemarjene osnovne ukrepe kontracepcije (kondomi, govorimo o), res ne razmišljam o zdravju svojih spolnih partnerjev, "zbiranje" spolnih partnerjev, itd, saj meni, da niso bili v nevarnosti. Sčasoma lahko to vedenje postane navada, cepivo pa je omejeno, doktorji običajno dajejo 99-odstotno garancijo za 3 leta. Poleg tega lahko takšno vsesplošno spolno vedenje vodi do okužbe s papilomavirusom.
Napoved
Napoved bolezni, ki jo povzroča okužba s papilomavirusom, je odvisna od številnih dejavnikov, pri čemer so glavna naslednja predispozicija in hormonsko ozadje. To še posebej velja za ženske, ki so izgubile sintezo ženskega hormonskega estrogena in njegovega metabolizma. Čim prej odkrijejo okužbo, lažje je preprečiti neprijetne in nevarne posledice njenega razmnoževanja.
Toda tudi če pacient že ima zunanje simptome bolezni, to ni razlog za paniko. Prvič, v odsotnosti okužbe z virusom HIV se bolezen umakne tudi iz uporabe imunomodulatorjev, še posebej, če je predpogoj za nastanek kondilomov in anogenitalnih bradavic. Najhujša je napoved pri ljudeh z imunsko pomanjkljivostjo, ker se njihovo telo preprosto ne more boriti proti okužbi, zato vse nalezljive bolezni pri teh bolnikih nadaljujejo s komplikacijami.
Drugič, pojav spolnih bradavic ali razvoj displastičnih procesov v maternici še ne govori o onkologiji. Običajno traja vsaj 5 let, preden benigna neoplazma postane maligna. V tem času lahko uspešno pretehtate več kot en potek zdravljenja, kar lahko prepreči takšne nevarne posledice.
Druga stvar je, če se ženska po okužbi z papiloma virusom ne pokaže zdravniku v teh 5-10 letih in bo bolezen napredovala. Toda tudi tukaj je ena točka, nevarnost raka materničnega vratu je pogosto preveč pretiravana. Če se bolezen odkrije v prvi fazi, je stopnja preživetja v tem primeru 90-92%, kar je bistveno večje kot pri številnih drugih oblikah raka. Vendar se je na tretji stopnji verjetnost uspešnega zdravljenja že trikrat zmanjšala.
Treba je reči, da imajo ženske (razen moških) čas, da preprečijo morebitne zaplete HPV 18. Postopek se ne razvija hitro, kar pomeni, da je vedno mogoče ustaviti pred nastankom žalostnih posledic. Čeprav je odstranjevanje virusa iz telesa zelo problematično, vedno obstaja možnost, da zmanjša njegov negativen učinek.
Malo zgodovine
Do konca devetnajstega stoletja se je človeštvo izgubilo. Ljudje so bili bolni in umirali, vendar zdravniki niso mogli razumeti, kaj je povzročilo vedno več novih bolezni, ki se v tem času niso odzvale na zdravljenje z drogami. Nekateri ljudje so umrli zaradi gripe, na telo drugih so se pojavile čudne nove rastline. In zdravniki niso mogli odgovoriti, kaj je povzročilo te patologije, ker laboratorijske študije tega časa niso mogle prepoznati patogena.
In tako neuspešni patogen so bili virusi. To besedo so imenovali mikroskopski delci, katerih velikost je bila stokrat manjša od velikosti bakterijske celice. Ruski znanstvenik Dmitrij Iosifovič Ivanovsky jih je odkril leta 1892, čeprav je ime nove oblike življenja dalo malo kasneje.
Od takrat se je začel aktivno pojavljati razvoj znanosti, ki se je v dvajsetem stoletju imenoval virologija. V tem stoletju so odkrili mnoge viruse, ki so se izkazali za povzročitelje rumene mrzlice, črnih koz, poliomielitisa, ARVI in gripe, okužbe z virusom HIV, raka itd.
Povedati je treba, da se je človeštvo naučilo o okužbi s papilomavirusi v devetnajstem stoletju. Omenitev kondilomov in bradavic lahko najdemo v pisanjih zdravnikov stare Grčije (1. Stoletje pr. N. Št.). Ugotovljeno je bilo tudi, da ima bolezen spolni način prenosa okužbe. Toda agent sam ni zaznal kondiloma še dva duceta stoletja.
Dejstvo, da je vzrok za Warty izrastki na koži in sluz virus, je postalo znano šele v sredini dvajsetega stoletja, ko je bilo mogoče mikroskopske delce izolirana od bradavice, papilomov in kasneje oblikovane na sluznico spolovil. Toda prvič je bil virus papiloma izoliran leta 1933 zaradi ameriškega virologista Richarda Schoupa.
Nadaljnji razvoj virologije kot znanosti je pokazal, da ni ene, temveč več vrst HPV. Imenujejo se HRC 6, HPV 18, HPV 35, HPV 69 itd. Nekatere vrste, ki udarijo v človeško telo, korenine, vendar se ne prikazujejo. Skoraj vsi smo, vendar ne sumimo na to, kako virus nosi. Druge vrste lahko imenujemo ne samo paraziti, ampak človeški sovražniki, saj lahko povzročijo nevarne bolezni.


 [
[