Medicinski strokovnjak članka
Nove publikacije
Rdeči skvamozni lichen planus
Zadnji pregled: 04.07.2025

Vsa vsebina iLive je pregledana ali preverjena, da se zagotovi čim večja dejanska natančnost.
Imamo stroge smernice za pridobivanje virov in samo povezave do uglednih medijskih strani, akademskih raziskovalnih institucij in, kadar je to mogoče, medicinsko pregledanih študij. Upoštevajte, da so številke v oklepajih ([1], [2] itd.) Povezave, ki jih je mogoče klikniti na te študije.
Če menite, da je katera koli naša vsebina netočna, zastarela ali drugače vprašljiva, jo izberite in pritisnite Ctrl + Enter.
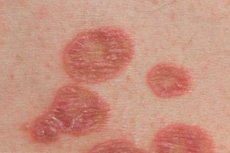
Lichen planus je pogosta nenalezljiva vnetna bolezen kože in sluznic, katere potek je lahko akuten ali kroničen.
Vzrok te bolezni še vedno ni znan.
 [ 1 ]
[ 1 ]
Epidemiologija
Splošna razširjenost lichen planusa v splošni populaciji je približno 0,1–4 %. Pogosteje se pojavlja pri ženskah kot pri moških, v razmerju 3:2, in se v večini primerov diagnosticira med 30. in 60. letom starosti.
 [ 2 ]
[ 2 ]
Vzroki rdeči skvamozni lichen planus
Vzroki in patogeneza lichen planusa niso bili v celoti ugotovljeni. Lichen planus je polietiološka bolezen, ki se najpogosteje razvije v povezavi z uporabo zdravil, stikom s kemičnimi alergeni, predvsem z reagenti za barvno fotografijo, okužbami, zlasti virusnimi, in nevrogenimi motnjami. Lezije ustne sluznice pri lichen planusu so pogosto posledica preobčutljivosti na sestavine protez in zalivk. Obstajajo dokazi o povezavi med boleznijo in boleznimi jeter, motnjami presnove ogljikovih hidratov, avtoimunskimi boleznimi, predvsem eritematoznim lupusom.
Obstajajo teorije o virusnem, infekcijsko-alergijskem, toksično-alergijskem in nevrogenem izvoru bolezni. V zadnjih letih so študije pokazale, da so spremembe v imunskem sistemu velikega pomena pri patogenezi lichen planusa. To dokazuje zmanjšanje skupnega števila T-limfocitov in njihove funkcionalne aktivnosti, odlaganje IgG in IgM v dermoepidermalnem robu itd.
Patogeneza
Pri tipični obliki lichen planusa so značilni znaki hiperkeratoza z neenakomerno granulozo, akantoza, vakuolarna distrofija bazalne plasti epidermisa, difuzni trakasti infiltrat v zgornjem delu dermisa, tesno ob epidermisu, katerega spodnja meja je "zamegljena" s celicami infiltrata. Opažena je eksocitoza. V globljih delih dermisa so vidne razširjene žile in perivaskularni infiltrati, ki jih sestavljajo predvsem limfociti, med katerimi so histiociti, tkivni bazofilci in melanofagi. V starih žariščih so infiltrati manj gosti in jih sestavljajo predvsem histiociti.
Za verukozno ali hipertrofično obliko lichen planusa je značilna hiperkeratoza z masivnimi pohotnimi čepi, hipergranuloza, pomembna akantoza in papilomatoza. Kot pri tipični obliki je v zgornjem delu dermisa prisoten difuzen trakasti infiltrat limfoidnih celic, ki s prodiranjem v povrhnjico "zabrišejo" spodnjo mejo povrhnjice.
Za folikularno obliko lichen planusa je značilno močno širjenje ust lasnih mešičkov, napolnjenih z masivnimi pohotnimi čepi. Lasje so običajno odsotni. Zrnata plast je odebeljena, na spodnjem polu mešička je gost limfocitni infiltrat. Njegove celice prodirajo v epitelijsko ovojnico lasu, kot da bi brisale mejo med njim in dermisom.
Za atrofično obliko lichen planusa je značilna epidermalna atrofija z glajenjem epitelijskih izrastkov. Hipergranuloza in hiperkeratoza sta izraženi manj močno kot pri običajni obliki. Trakasti infiltrat v dermisu je redek, pogosteje je perivaskularen ali se združuje, sestavljen je predvsem iz limfocitov, v subdermalnih odsekih pa je prisotna proliferacija histiocitov. Vedno je mogoče, čeprav s težavo, najti območja "zamegljenosti" spodnje meje bazalne plasti z infiltriranimi celicami. Včasih med infiltriranimi celicami najdemo znatno število melanofagov s pigmentom v citoplazmi - pigmentna oblika.
Pemfigoidno obliko lichen planusa zaznamujejo predvsem atrofični pojavi v epidermisu, glajenje njegovih izrastkov, čeprav sta skoraj vedno izraženi hiperkeratoza in granuloza. V dermisu - redek, pogosto perivaskularni infiltrat limfocitov s primesjo velikega števila histiocitov. Na nekaterih območjih se epidermis odlušči od spodaj ležečega dermisa z nastankom razpok ali precej velikih mehurjev.
Za koralno obliko lichen planusa je značilno povečanje števila žil, okoli katerih se odkrije fokalni limfocitni infiltrat. Hiperkeratoza in granuloza sta izraženi veliko manj močno, včasih je lahko prisotna tudi parakeratoza. Na posameznih območjih epidermalnih izrastkov je vedno mogoče opaziti "zamegljenost" spodnje meje bazalne plasti do vakuolizacije njenih celic.
Histološka slika lezije pri lichen planusu sluznic je podobna zgoraj opisani, vendar sta hipergranuloza in hiperkeratoza odsotni; parakeratoza je pogostejša.
Histogeneza lichen planusa
Pri razvoju bolezni se velik pomen pripisuje citotoksičnim imunskim reakcijam v bazalni plasti epidermisa, saj v celičnih infiltratih prevladujejo aktivirani citotoksični T-limfociti, zlasti dolgo obstoječi elementi. Število Langerhansovih celic v epidermisu je znatno povečano. RG Olsen in sod. (1984) so z uporabo indirektne imunofluorescenčne reakcije našli antigen, specifičen za lichen planus, tako v spinasti kot v granularni plasti epidermisa. V imunoelektronski mikroskopski študiji pemfigoidne oblike C. Prost in sod. (19–5) so našli depozite IgG in C3 komponente komplementa v lamina hicula bazalne membrane v peribuloznem območju lezije, kot pri buloznem pemfigoidu, vendar za razliko od slednjega niso v stropu mehurja, temveč v območju bazalne membrane vzdolž dna mehurja. Družinski primeri bolezni kažejo na možno vlogo genetskih dejavnikov, kar podpira tudi možnost povezave lichen planusa z nekaterimi antigeni histokompatibilnosti HLA.
Histopatologija lichen planusa
Histološko so značilne hiperkeratoza, odebelitev zrnate plasti s povečanjem keratohialinskih celic, neenakomerna akantoza, vakuolarna degeneracija celic bazalne plasti, difuzni trakasti infiltrat papilarne plasti dermisa, ki ga sestavljajo limfociti, veliko manj pogosto histiociti, plazemske celice in polimorfonuklearni levkociti ter tesno meji na epidermis s prodiranjem infiltracijskih celic v epidermis (eksocitoza).
Simptomi rdeči skvamozni lichen planus
Bolezen se pogosto pojavlja pri odraslih, predvsem pri ženskah. Za tipično obliko lichen planusa je značilen monomorfen izpuščaj (od 1 do 3 mm v premeru) v obliki poligonalnih papul rdeče-vijolične barve z umbilikirano vdolbino v središču elementa. Na površini večjih elementov je vidna Wickhamova mrežica (bele ali sivkaste pike in proge v obliki opala - manifestacija neenakomerne granuloze), ki je jasno vidna, ko elemente namažemo z rastlinskim oljem. Papule se lahko združijo v plake, obroče, girlande in so razporejene linearno. V akutni fazi dermatoze opazimo pozitiven Koebnerjev fenomen (pojav novih izpuščajev na območju poškodbe kože). Izpuščaji so običajno lokalizirani na upogibnih površinah podlakti, zapestnih sklepih, spodnjem delu hrbta, trebuhu, lahko pa se pojavijo tudi na drugih predelih kože. Proces lahko včasih postane razširjen, vse do univerzalne eritroderme. Regresijo izpuščaja običajno spremlja hiperpigmentacija. Lezija sluznice je lahko izolirana (ustna votlina, genitalije) ali kombinirana s kožno patologijo. Papularni elementi so belkaste barve, retikularnega ali linearnega značaja in se ne dvigajo nad nivo okoliške sluznice. Obstajajo tudi bradavičaste, erozivno-ulcerativne oblike lezij sluznice.
Nohtne plošče so prizadete v obliki vzdolžnih žlebov, vdolbin, območij motnosti, vzdolžnega cepljenja in oniholize. Subjektivno se opazi intenzivno, včasih mučno srbenje.
Obrazci
Obstaja več kliničnih oblik bolezni:
- bulozni, za katerega je značilno nastanek mehurjev s serozno-hemoragično vsebino na površini papul ali na ozadju tipičnih manifestacij lichen planusa na koži in sluznicah;
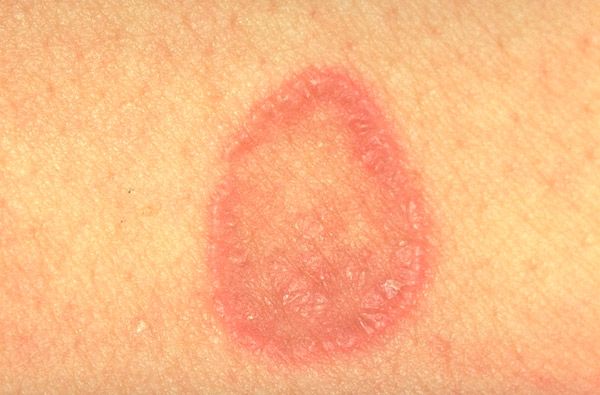
- obročasto, pri katerem so papule združene v obliki obročev, pogosto z osrednjo cono atrofije;
- bradavičast, pri katerem se izpuščaj običajno nahaja na spodnjih okončinah in je predstavljen z gostimi bradavičastimi plaki, ki so modrikasto-rdeče ali rjave barve. Takšne lezije so zelo odporne na terapijo;
- erozivno-ulcerozna, ki se najpogosteje pojavlja na sluznici ust (lica, dlesni) in genitalij, z nastankom bolečih erozij in razjed nepravilne oblike z rdečim žametnim dnom. Tipični papularni elementi so opaženi na drugih predelih kože. Pogosteje jo opazimo pri bolnikih s sladkorno boleznijo in hipertenzijo;
- atrofična, ki se kaže z atrofičnimi spremembami skupaj s tipičnimi žarišči lichen planusa. Sekundarna atrofija kože je možna po razrešitvi elementov, zlasti plakov;
- pigmentirane, ki se kažejo s pigmentnimi madeži, ki predhodijo nastanku papul, najpogosteje prizadenejo obraz in zgornje okončine;
- linearna, za katero so značilne linearne lezije;
- psoriatična, ki se kaže v obliki papul in plakov, prekritih z luskami, ki imajo srebrno belo barvo, kot pri luskavici.
Za običajno obliko lichen planusa so značilni izpuščaji majhnih sijočih papul poligonalnih obrisov, rdeče-vijolične barve z osrednjo umbilikirano jamico, ki se nahajajo predvsem na fleksorski površini okončin, trupa, na sluznici ustne votline, genitalij, pogosto združenih v obliki obročev, girland, pollokov, linearnih in zosteriformnih žarišč. V sluznici ustne votline se poleg tipičnih izpuščajev opazijo tudi eksudativno-hiperemični, erozivno-ulcerativni in bulozni izpuščaji. Luščenje na površini papul je običajno neznatno, luske se težko ločijo, občasno se opazi psoriaziformno luščenje. Po mazanju vozličkov z rastlinskim oljem lahko na njihovi površini najdemo mrežast vzorec (Wickhamova mrežica). Pogosto se pojavijo spremembe na nohtih v obliki vzdolžnih prog in razpok v nohtnih ploščah. V aktivni fazi procesa opazimo pozitiven Koebnerjev simptom in praviloma se pojavi srbenje različne intenzivnosti.
Potek bolezni je kroničen, le v redkih primerih opazimo akutni začetek, včasih v obliki polimorfnega izpuščaja, ki se združuje v velika žarišča do eritrodermije. Pri dolgotrajnem obstoju procesa, zlasti z lokalizacijo na sluznicah, bradavičastih in erozivno-ulcerativnih oblikah, je možen razvoj raka. Opisane so kombinacije lichen planusa in diskoidnega eritematoznega lupusa z lokalizacijo žarišč predvsem na distalnih delih okončin, ki imajo histološke in imunomorfološke znake obeh bolezni.
Bradavičasta ali hipertrofična oblika lichen planusa je veliko manj pogosta in jo klinično zaznamujejo ostro definirane plake z bradavičasto površino, izrazita hiperkeratoza, znatno dvignjena nad površino kože, ki jo spremlja intenzivno srbenje na anterolateralnih površinah goleni, redkeje pa na rokah in drugih predelih kože. Okoli teh lezij, pa tudi na sluznici ustne votline, se lahko odkrijejo izpuščaji, značilni za lichen planus.
Vegetativna oblika se od prejšnje razlikuje po prisotnosti papilomatoznih izrastkov na površini lezij.
Folikularna ali koničasta oblika je značilna po izpuščajih koničastih folikularnih vozličkov z roževitim čepom na površini, namesto katerega se lahko razvije atrofija in plešavost, zlasti kadar je izpuščaj lokaliziran na glavi (Graham-Little-Piccardi-Lassuerjev sindrom).
Za atrofično obliko je značilna prisotnost atrofije na mestu regresirajočih, pretežno obročastih izpuščajev. Ob robu atrofičnih elementov je viden rjavkasto moder rob ohranjene obročaste infiltracije.
Pemfigoidna oblika lichen planusa je najredkejša in jo klinično zaznamuje razvoj vezikularno-buloznih elementov s prozorno vsebino, ki jih običajno spremlja srbenje. Bulozne lezije se nahajajo na območju papuloznih izpuščajev in plačnih lezij, pa tudi na ozadju eritema ali klinično zdrave kože. Ta oblika je lahko paraneoplazija.
Koralno oblikovana oblika se pojavlja zelo redko, klinično pa jo zaznamujejo izpuščaji predvsem na vratu, v ramenskem obroču, na prsih, trebuhu z velikimi sploščenimi papulami, ki se nahajajo v obliki kroglic, retikularnih, v obliki črt. Okoli takšnih žarišč lahko opazimo tipične izpuščaje, pogosto hiperpigmentirane. AN Mehregan in sodelavci (1984) te oblike ne smatrajo za različico lichen planusa. Menijo, da gre verjetno za nenormalno reakcijo kože na travmo, ki se kaže v nastanku linearnih hipertrofičnih brazgotin.
"Keratosis lichenoides chronica", ki so jo opisali MN Margolis in sodelavci (1972) in se kaže z izpuščaji na lasišču in obrazu, podobnimi seboroičnemu dermatitisu, ter lihenoidnimi hiperkeratotičnimi papulami na koži okončin, velja za različico lichen planusa, ki je po kliničnih znakih podobna koralni obliki. Navedene so tri vrste hiperkeratotičnih lezij, ki jih opazimo pri večini bolnikov:
- linearna, lihenoidna in bradavičasta;
- rumene keratotične lezije in
- rahlo dvignjene papule z rožnatimi čepki.
Opažena je pogosta prizadetost dlani in podplatov v obliki difuzne keratoze in posameznih hiperkeratotičnih papul; včasih so prizadeti tudi nohti, ki se odebelijo, porumenijo, na njihovi površini pa se pojavijo vzdolžni grebeni. Po mnenju AN Mehregan et al. (1984) ta klinična oblika ne ustreza koralastemu, temveč bradavičastemu rdečemu ploščatem lišaju.
Ulcerozna oblika lichen planusa je prav tako zelo redka. Ulcerativne lezije so boleče, zlasti če so lokalizirane na spodnjih okončinah, so majhne velikosti z infiltriranimi robovi, rdečkasto-modrikaste barve. Hkrati se lahko na drugih predelih kože pojavijo tipični izpuščaji za lichen planus.
Pigmentirana oblika lichen planusa se lahko kaže v obliki nodularnih elementov, značilnih po morfologiji, vendar rjavkasto rjave barve, difuznih žarišč pigmentacije, sprememb, podobnih poikilodermičnim, pri katerih je nodularnih izpuščajev težko zaznati. V nekaterih primerih se tipične manifestacije lichen planusa nahajajo na sluznici ustne votline. Nekateri avtorji menijo, da je perzistentni dishromni eritem ali "pepelnato dermatozo" različica pigmentirane oblike lichen planusa, ki se klinično kaže z več pepelnato sivimi pikami, ki se nahajajo predvsem na vratu, ramenih, hrbtu in jih ne spremljajo subjektivni občutki.
Subtropska oblika se pojavlja predvsem na Bližnjem vzhodu, zanjo so značilne pigmentirane obročaste lezije, ki se nahajajo predvsem na izpostavljenih delih telesa. Srbenje je neznatno ali odsotno, nohti in lasišče so redko prizadeti.
Potek lichen planusa je običajno kroničen. Elementi na sluznicah napredujejo počasneje kot na koži. Dolgotrajne hipertrofične in erozivno-ulcerativne lezije se lahko preoblikujejo v ploščatocelični karcinom.
 [ 7 ]
[ 7 ]
Kaj je treba preveriti?
Kako preučiti?
Katere teste so potrebne?
Diferencialna diagnoza
Diferencialna diagnoza lichen planusa se izvaja z:
- luskavica,
- nodularni pruritus,
- lihenoidna in bradavičasta tuberkuloza kože.
Koga se lahko obrnete?
Zdravljenje rdeči skvamozni lichen planus
Terapija je odvisna od razširjenosti, resnosti in kliničnih oblik bolezni ter od sočasne patologije. Uporabljajo se zdravila, ki vplivajo na živčni sistem (brom, baldrijan, maternica, elenium, seduksen itd.), hingaminska zdravila (delagil, plakepil itd.), pa tudi antibiotiki (tetraciklinska serija), vitamini (A, C, B, PP, B1, B6, B22). Pri razširjenih oblikah in v hujših primerih so predpisani aromatski retinoidi (neotigazon itd.), kortikosteroidni hormoni, PUVA-terapija (Re-PUVA terapija).
Zunanje se predpisujejo antipruritična sredstva (stresane suspenzije z anestezinom, mentolom), mazila s kortikosteroidnimi hormoni (elokom, betnovate, dermovat itd.), ki se pogosto nanašajo pod okluzivni povoj; v bradavičaste lezije se injicira hingamin ali diprospan; pri zdravljenju sluznic se uporablja 1% dibunol mazilo, izpiranje z infuzijami žajblja, kamilice, evkaliptusa.

