Medicinski strokovnjak članka
Nove publikacije
Mitralna stenoza
Zadnji pregled: 23.04.2024

Vsa vsebina iLive je pregledana ali preverjena, da se zagotovi čim večja dejanska natančnost.
Imamo stroge smernice za pridobivanje virov in samo povezave do uglednih medijskih strani, akademskih raziskovalnih institucij in, kadar je to mogoče, medicinsko pregledanih študij. Upoštevajte, da so številke v oklepajih ([1], [2] itd.) Povezave, ki jih je mogoče klikniti na te študije.
Če menite, da je katera koli naša vsebina netočna, zastarela ali drugače vprašljiva, jo izberite in pritisnite Ctrl + Enter.
Mitralna stenoza je zožitev mitralne odprtine, ki preprečuje pretakanje krvi iz levega atrija v levi prekat. Najpogostejši vzrok je revmatska vročica. Simptomi so enaki kot pri srčnem popuščanju. Objektivno določite odpiralni ton in diastolični šum. Diagnozo postavimo s fizikalnim pregledom in ehokardiografijo. Prognoza je ugodna. Zdravljenje mitralne stenoze vključuje zdravljenje z diuretiki, zaviralci adrenergičnih receptorjev beta ali zaviralci kalcijevih kanalov, ki zmanjšujejo srčno frekvenco, in antikoagulanti. Kirurško zdravljenje mitralne stenoze v hujših primerih je balonska valvulotomija, commissurotomy ali ventilska protetika.
Epidemiologija
Skoraj vedno je mitralna stenoza posledica akutne revmatske vročine. Incidenca je zelo različna: v razvitih državah je 1 do 2 primera na 100.000 prebivalcev, v državah v razvoju (na primer v Indiji) pa so reumatske mitralne okvare opažene v 100 do 150 primerih na 100.000 prebivalcev.
Vzroki mitralna stenoza
Mitralna stenoza je skoraj vedno posledica akutne revmatske vročice (RL). Izolirana, »čista« mitralna stenoza se pojavi v 40% primerov pri vseh bolnikih z revmatičnimi boleznimi srca; v drugih primerih - kombinacija z okvaro in poškodbami drugih ventilov. Med redkimi vzroki mitralne stenoze so revmatične bolezni (revmatoidni artritis, sistemski eritematozni lupus) in kalcifikacija mitralnega obroča.
Patogeneza
Pri revmatski mitralni stenozi, zaprtju, fibrozi in kalcifikaciji lističev ventilov so opazili fuzijo komoric s pogostim vpletanjem akordov. Običajno je območje mitralne odprtine 4-6 cm 2, tlak v votlini levega atrija pa ne presega 5 mm Hg. Ko se leva atrioventrikularna odprtina zoži na 2,5 cm 2, se normalni pretok krvi iz levega atrija v levi prekat ovira in gradi tlak v ventilu. Posledično se v votlini levega atrija nastane pritisk do 20-25 mm Hg. Nastali gradient tlaka med levim atrijom in levim prekritom pospešuje pretok krvi skozi zoženo odprtino.
Z napredovanjem stenoze se poveča oddajni tlak, ki omogoča vzdrževanje diastoličnega krvnega pretoka skozi ventil. V skladu z Gorlinovo formulo se območje mitralnega ventila (5 MK) določi z vrednostmi oddajalnega gradienta (DM) in mitralnega pretoka krvi (MC):
BMK - MK / 37,7 • ΔDM
Glavna hemodinamična posledica mitralnih okvar srca je stagnacija v pljučnem obtoku (ICC). Z zmernim povišanjem tlaka v levem atriju (ne več kot 25–30 mm Hg) je pretok krvi v ICC oviran. Tlak v pljučnih venah narašča in se prenaša skozi kapilare na pljučno arterijo, zaradi česar se razvije venska (ali pasivna) pljučna hipertenzija. S povečanim pritiskom v levem atriju več kot 25-30 mm. Hg povečuje se tveganje za raztrganje pljučnih kapilar in razvoj alveolarnega pljučnega edema. Da bi preprečili te zaplete, se pojavi zaščitni refleks pljučnega arteriola. Posledično se krvni pretok v celične kapilare iz desnega prekata zmanjša, tlak v pljučni arteriji pa se močno poveča (razvije se arterijska ali aktivna pljučna hipertenzija).
V zgodnjih fazah krvavitve se tlak v pljučni arteriji povečuje le pri fizičnem ali čustvenem stresu, ko naj bi se povečal pretok krvi v ICC, za pozne faze bolezni pa so značilne visoke vrednosti pritiska v pljučni arteriji celo v mirovanju in še večji pritisk. Dolg obstoj pljučne hipertenzije spremlja razvoj proliferativnih in sklerotičnih procesov v steni arteriolov MKS, ki se postopoma izničijo. Čeprav je pojav pljučne arterijske hipertenzije mogoče obravnavati kot kompenzacijski mehanizem, se razpršena kapaciteta pljuč močno zmanjša zaradi zmanjšanja kapilarnega pretoka krvi, zlasti med vadbo. Aktivira se napredovanje pljučne hipertenzije zaradi hipoksemije. Alveolarna hipoksija povzroča pljučno vazokonstrikcijo z neposrednim in posrednim mehanizmom. Neposredni učinek hipoksije je povezan z depolarizacijo gladkih mišičnih celic žil (posredovano s spremembo funkcije kalijevih kanalčkov celičnih membran) in njihovo krčenje. Posredni mehanizem je učinek na žilne stene endogenih mediatorjev (kot so levkotrieni, histamin, serotonin, angiotenzin II in kateholamini). Kronična hipoksemija povzroči disfunkcijo endotelija, ki jo spremlja zmanjšanje produkcije endogenih sproščujočih dejavnikov, vključno s prostaciklinom, prostaglandinom E2 in dušikovim oksidom. Zaradi dolgotrajne endotelijske disfunkcije pride do uničenja pljučnih žil in poškodbe endotelija, kar vodi do povečanja strjevanja krvi, proliferacije gladkih mišičnih celic s tendenco tromboze in situ in povečanja tveganja za trombotične komplikacije z razvojem kasnejše kronične post-trombotične pljučne hipertenzije.
Vzroki za pljučno hipertenzijo pri mitralnih malformacijah, vključno z mitralno stenozo, so:
- prenos pasivnega tlaka iz levega atrija v sistem pljučne vene;
- pljučni arteriolni spazem kot odziv na povišan tlak v pljučnih venah;
- otekanje sten majhnih pljučnih žil;
- brisanje pljučnih žil z endotelijsko poškodbo.
Do danes mehanizem napredovanja mitralne stenoze ostaja nejasen. Številni avtorji menijo, da je glavni dejavnik trenutni valvulitis (pogosto subklinični), drugi pa vodilno vlogo traumatiziranih ventilskih struktur za turbulentni pretok krvi s trombotičnimi masami na ventilih, ki so osnova za zožitev mitralne odprtine.
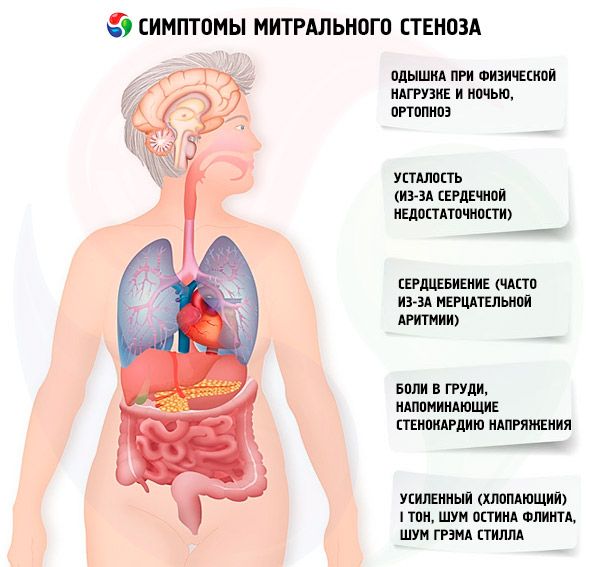
Simptomi mitralna stenoza
Simptomi mitralne stenoze so slabo povezani z resnostjo bolezni, saj v večini primerov patologija napreduje počasi, bolniki pa zmanjšajo svojo aktivnost, ne da bi jo opazili. Mnogi bolniki nimajo kliničnih znakov, dokler se ne pojavi nosečnost ali se razvije atrijska fibrilacija. Začetni simptomi so ponavadi znaki srčnega popuščanja (težko dihanje ob naporu, ortopne, nočna dispneja, utrujenost). Ponavadi se pojavijo 15–40 let po epizodi revmatske vročice, v državah v razvoju pa imajo lahko tudi otroci simptome. Paroksizmalna ali trdovratna atrijska fibrilacija poveča obstoječo diastolično disfunkcijo, kar povzroči pljučni edem in akutno zasoplost, če je stopnja prekata kontrakcij slabo nadzorovana.
Atrijska fibrilacija se lahko kaže tudi kot palpitacije; pri 15% bolnikov, ki ne prejemajo antikoagulantnih zdravil, povzroča sistemsko embolijo z ishemijo okončine ali kapjo.
Bolj redki simptomi vključujejo hemoptizo zaradi pretrganja malih pljučnih žil in pljučnega edema (zlasti med nosečnostjo, ko se krvni volumen poveča); disfonija zaradi kompresije levega ponavljajočega se žrela z razširitvijo levega atrija ali pljučne arterije (Ortnerjev sindrom); simptomi pljučne arterijske hipertenzije in odpovedi desnega prekata.
Prvi simptomi mitralne stenoze
Kadar je območje mitralne odprtine> 1,5 cm2 , so simptomi lahko odsotni, vendar pa povečanje transmisivnega krvnega pretoka ali zmanjšanje časa diastoličnega polnjenja povzroči močno povečanje pritiska v levem atriju in pojav simptomov. Provokativni (sprožilni) dejavniki dekompenzacije: telesna dejavnost, čustveni stres, atrijska fibrilacija (atrijska fibrilacija), nosečnost.
Prvi simptom mitralne stenoze (približno 20% primerov) je lahko embolični dogodek, najpogosteje možganska kap z razvojem trajnega nevrološkega pomanjkanja pri 30-40% bolnikov. Ena tretjina tromboembolije se razvije v enem mesecu po nastanku atrijske fibrilacije, dve tretjini v prvem letu. Vir embolije so ponavadi krvni strdki, ki se nahajajo v levem atriju, zlasti v njegovem ušesu. Poleg možganske kapi je možna embolija v vranici, ledvicah, perifernih arterijah.
Pri sinusnem ritmu se tveganje za embolije določi z:
- starost;
- tromboza levega atrija;
- območje mitralne odprtine;
- aortno insuficienco.
S konstantno obliko atrijske fibrilacije se tveganje za embolijo bistveno poveča, zlasti če ima bolnik že podobne zaplete v zgodovini. Spontano kontrastiranje levega atrija med prevajanjem želodca z ehocagalnim ehocagalom se prav tako šteje za dejavnik tveganja za sistemski emboli.
Z naraščajočim pritiskom v ICC (še posebej v fazi pasivne pljučne hipertenzije) obstajajo pritožbe zaradi zasoplosti med vadbo. Z napredovanjem stenoze se pri nižjih obremenitvah pojavi kratko sapo. Ne smemo pozabiti, da so pritožbe zaradi kratkega sapa lahko odsotne tudi pri nedvomni pljučni hipertenziji, saj lahko pacient vodi sedeči način življenja ali podzavestno omejuje dnevno telesno dejavnost. Paroksizmalna nočna dispneja se pojavi kot posledica stagnacije krvi v ICC, ko bolnik leži kot manifestacija intersticijskega pljučnega edema in visokega povišanja krvnega tlaka v žilah ICC. Zaradi povečanega tlaka v pljučnih kapilarah in potenja plazme in eritrocitov v lumen alveolov se lahko razvije hemoptiza.
Bolniki se pogosto pritožujejo tudi zaradi povečane utrujenosti, palpitacij, prekinitev v delovanju srca. Lahko se pojavi prehodna hripavost (Ortnerjev sindrom). Ta sindrom je posledica stiskanja ponavljajočega se živca v povečanem levem atriju.
Bolniki z mitralno stenozo imajo pogosto bolečine v prsih, ki so podobne angini napora. Najverjetnejši vzroki za to so pljučna hipertenzija in hipertrofija desnega prekata.
Pri hudi dekompenzaciji lahko opazimo facies mitralis (modrikasto rožnato rdečilo na licih, ki je povezano z zmanjšanjem ejekcijske frakcije, sistemsko vazokonstrikcijo in desno-stransko srčno popuščanje), epigastrične pulzacije in znake srčnega popuščanja desnega prekata.
 [21],
[21],
Pregled in auskultacija
Pri pregledu in palpaciji je mogoče zaznati srčne tone, določene z I (S1) in II (S2). S1 je najbolj oprijemljiv na vrhu in S2 - na levem zgornjem robu prsnice. Pljučna komponenta S3 (P) je odgovorna za impulz in je posledica pljučne arterijske hipertenzije. Vidna pulzacija trebušne slinavke, otipljiva na levem robu prsnice, lahko spremlja otekanje vratne žile, če obstaja pljučna arterijska hipertenzija in se razvije diastolična disfunkcija desnega prekata.
Apikalni impulz pri mitralni stenozi je najpogosteje normalen ali zmanjšan, kar odraža normalno delovanje levega prekata in zmanjšanje njegovega volumna. Palpirani I ton v predkordialni regiji kaže na ohranjeno mobilnost sprednje mitralne zaklopke, v položaju žametne strani pa lahko čutimo diastolični tremor. Z razvojem pljučne hipertenzije vzdolž desne meje prsnice je opazen srčni impulz.
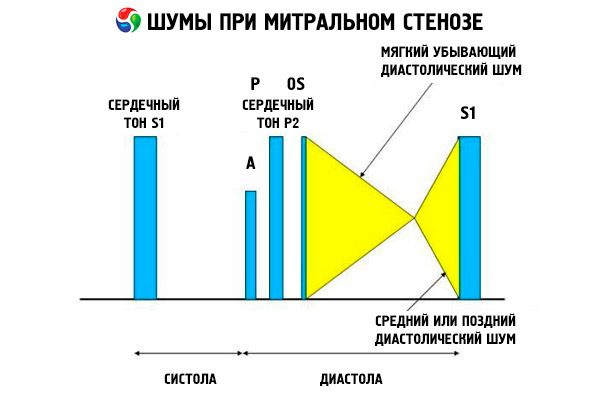
Auskultacijska slika z mitralno stenozo je zelo značilna in vključuje naslednje znake:
- ojačan (ploskanje) I ton, katerega intenzivnost se zmanjšuje z napredovanjem stenoze;
- ton odpiranja mitralne zaklopke po tonusu II, ki izginja pri kalcifikaciji ventila;
- diastolični hrup z maksimumom na vrhu (mezodiastolni, presistolični, pandiastolični), ki ga je treba slišati na levi strani.
Auskultativno določimo glasni S 1, ki ga povzročajo zavihki stenotičnega mitralnega ventila, ki se nenadoma zaprejo kot "napihljivo" jadro; Ta pojav je najbolje slišati na vrhu. Običajno se sliši tudi delitev S s povečanim P zaradi pljučne arterijske hipertenzije. Najbolj opazen je zgodnji diastolični klik odprtine ventilov v levem prekatu (LV), ki je najglasnejši na levem spodnjem robu prsnice. Spremlja ga nizek, padajoč zvok diastoličnega hrupa, ki ga najbolje slišimo skozi stetoskop z lijakom na vrhu srca (ali nad otipljivim apikalnim impulzom) na koncu izdiha, ko bolnik leži na njegovi levi strani. Odpiralni ton je lahko mehak ali odsoten, če je mitralni ventil skleroziran, fibroziran ali stisnjen. Klik se premakne bližje P (povečanje trajanja hrupa), saj se povečuje resnost mitralne stenoze in povečuje pritisk v levem atriju. Diastolični hrup se poveča z Valsalvinim manevrom (ko kri teče v levi atrij), po vadbi in s čepenjem in rokovanjem. To je lahko manj izrazito, če povečana desna komora pomakne posteriorno levo prekat in ko druge motnje (pljučna arterijska hipertenzija, valvularne lezije desnega dela, atrijska fibrilacija s pogostim pretokom) zmanjšajo pretok krvi skozi mitralni ventil. Presistolično ojačanje je povezano z zožitvijo odprtine mitralne zaklopke med krčenjem levega prekata, ki se pojavi tudi med atrijsko fibrilacijo, vendar le na koncu kratke diastole, ko je pritisk v levem atriju še vedno visok.
Naslednji diastolični šum lahko kombiniramo z mitralno stenozo:
- Hrup Grahama Stilla (blago, zmanjšanje diastoličnega šuma, ki se je slišal vse skupaj ob levem robu prsnice in povzročil regurgitacijo na ventilu pljučne arterije zaradi hude pljučne hipertenzije);
- Hrup Austina Flinta (srednji ali pozni diastolični šum, ki se sliši na vrhu srca in je posledica vpliva aortne regurgitacije na letake mitralne zaklopke) v primeru, ko revmatski karditis prizadene mitralne in aortne ventile.
Motnje, ki povzročajo diastolični šum, ki posnemajo hrup mitralne stenoze, vključujejo mitralno regurgitacijo (zaradi velikega pretoka skozi mitralno odprtino), aortno regurgitacijo (ki povzroča Austinov hrup) in atrijski miksom (ki povzroča hrup, ki se spreminja v volumnu in odvisno od z vsakim srčnim utripom).
Mitralna stenoza lahko povzroči simptome pljučnega srca. Klasični znak facies mitralis (hiperemija kože s slivovim odtenkom v zigomatični kosti) se pojavlja le v primeru, ko je funkcionalno stanje srca nizko in je izražena pljučna hipertenzija. Vzroki za facies mitralis so dilatacija kožnih žil in kronična hipoksemija.
Včasih so prvi simptomi mitralne stenoze manifestacije embolične kapi ali endokarditisa. Slednje se redko pojavi pri mitralni stenozi, ki je ne spremlja mitralna regurgitacija.
 [22], [23], [24], [25], [26], [27], [28]
[22], [23], [24], [25], [26], [27], [28]
Klinične manifestacije pljučne hipertenzije pri mitralni stenozi
Prvi simptomi pljučne hipertenzije niso specifični, kar močno oteži zgodnjo diagnozo.
Dispneja povzroča tako prisotnost pljučne hipertenzije kot tudi nezmožnost srca, da med vadbo poveča srčni pretok. Kratka sapa je ponavadi inspiratorna narava, na začetku bolezni je presihajoča, pojavlja se le z zmernim naporom, potem ko se tlak v pljučni arteriji poveča z minimalnim naporom, je lahko prisoten v mirovanju. Pri visoki pljučni hipertenziji se lahko pojavi suh kašelj. Ne smemo pozabiti, da lahko pacienti podzavestno omejijo telesno dejavnost, se prilagajajo določenemu življenjskemu slogu, zato so pritožbe zaradi zadihanosti včasih odsotne tudi pri nedvomni pljučni hipertenziji.
Slabost, povečana utrujenost - vzroki za te težave so lahko fiksni srčni volumen (količina krvi, ki se izloči v aorto se ne poveča zaradi fizičnega napora), povečana odpornost pljučnih žil, pa tudi zmanjšanje perfuzije perifernih organov in skeletnih mišic, ki jih povzroča okrnjen periferni krvni obtok.
Omotica in omedlevica, ki ju povzroča hipoksična encefalopatija, je praviloma izzvana z vadbo.
Vztrajno bolečino za prsnico in levo od nje povzroča prekomerno raztezanje pljučne arterije, pa tudi nezadostna prekrvavitev hipertrofiranega miokarda (relativna koronarna insuficienca).
Prekinitve v delovanju srca in srčnega utripa. Ti simptomi so povezani s pogostim fibriliranjem atrija.
Hemoptiza se pojavi zaradi razpoke pljučno-bronhialne anastomoze pod vplivom visoke venske pljučne hipertenzije, lahko je tudi posledica povečanega pritiska v pljučnih kapilarah in potenja plazme in eritrocitov v lumen alveolov. Hemoptiza je lahko tudi simptom pljučne embolije in pljučnega infarkta.
Za opredelitev resnosti pljučne hipertenzije je uporabljena funkcionalna klasifikacija, ki jo je predlagala Svetovna zdravstvena organizacija za bolnike s pomanjkanjem oskrbe s krvjo:
- razred I - bolniki s pljučno hipertenzijo, vendar brez omejitve telesne dejavnosti. Normalna telesna dejavnost ne povzroča kratka sapa, šibkost, bolečine v prsih, omotico;
- II. Razred - bolniki s pljučno hipertenzijo, ki povzročajo zmanjšanje telesne aktivnosti. V mirovanju se počutijo udobno, vendar normalno telesno aktivnost spremlja pojav kratkovidnosti, šibkosti, bolečine v prsih, omotica;
- razred III - bolniki s pljučno hipertenzijo, ki povzročajo izrazito omejevanje telesne dejavnosti. V mirovanju se počutijo udobno, toda majhna telesna dejavnost povzroča zasoplost, slabost, bolečine v prsih, omotico;
- razred IV - bolniki s pljučno hipertenzijo, ki ne morejo izvajati nobene telesne dejavnosti brez navedenih simptomov. Dispneja ali šibkost so včasih prisotni tudi v mirovanju, nelagodje se povečuje z minimalnim naporom.
Kje boli?
Obrazci
Mitralna stenoza je razvrščena glede na resnost (posodobitev smernic ACC / AHA / ASE 2003 za klinično uporabo ehokardiografije).
Razvrstitev mitralne stenoze po stopnjah
|
Stopnja stenoze |
Območje mitralne odprtine, cm 2 |
Prenosni gradient, mm Hg Čl. |
Sistolični tlak v pljučni arteriji, mm. Hg Čl. |
|
Enostavno |
> 1.5 |
<5 |
<30 |
|
Zmerna |
1,0-1,5 |
5-10 |
30-50 |
|
Težka |
<1 0 |
> 10 |
> 50 |
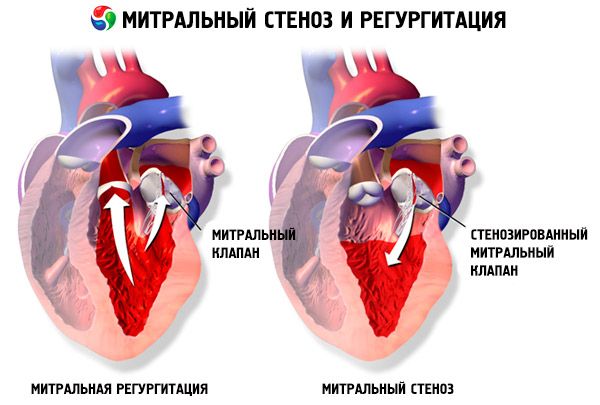
Pri mitralni stenozi se lističi mitralne zaklopke zgostijo in ostanejo nepomični, mitralna odprtina pa se zoži zaradi zlitja komurz. Najpogostejši vzrok je revmatska vročica, čeprav se večina bolnikov ne spomni bolezni. Bolj redki vzroki vključujejo prirojeno mitralno stenozo, septični endokarditis, sistemski eritematozni lupus, atrijski miksom, revmatoidni artritis, maligni karcinoidni sindrom z atrijskim obvodom od desne proti levi. Če se ventil ne more popolnoma zapreti, lahko mitralna regurgitacija (MP) obstaja hkrati z mitralno stenozo. Mnogi bolniki z mitralno stenozo, ki so posledica revmatske vročice, imajo tudi aortno regurgitacijo.
Običajno mitralne ustje površina 4-6 cm 2. Območje 1-2 cm 2 kaže na zmerno ali hudo mitralno stenozo in pogosto povzroča klinične simptome med vadbo. Območje <1 cm 2 predstavlja kritično stenoza in lahko sama povzroči simptome. Velikost levega atrija in tlak v njem se postopoma povečuje, da se kompenzira mitralna stenoza. Tudi pljučni venski in kapilarni tlak se povečujeta in lahko povzročita sekundarno pljučno hipertenzijo, kar vodi do odpovedi desnega prekata srca in regurgitacije tricuspidnega ventila in ventila pljučne arterije. Stopnja napredovanja patologije se spreminja.
Valotna patologija s povečanjem levega atrija predisponira razvoj atrijske fibrilacije (AH) in tromboembolizem.
Diagnostika mitralna stenoza
Predhodna diagnoza je klinično potrjena in potrjena z ehokardiografijo. Dvodimenzionalna ehokardiografija zagotavlja informacije o stopnji valvularne kalcifikacije, velikosti levega atrija in stenozi. Dopplerjeva ehokardiografija zagotavlja informacije o gradientu tlaka in pritisku pljučne arterije. Za ugotavljanje ali izključevanje majhnih krvnih strdkov v levem atriju, zlasti v njegovem ušesu, lahko uporabimo transezofagealno ehokardiografijo, ki je pogosto ni mogoče odkriti s transtorakalnim pregledom.
Rentgenska slika prsnega koša ponavadi kaže glajenje leve meje srca zaradi razširjenega ušesa levega atrija. Viden je glavni trup pljučne arterije; če je izražena pljučna hipertenzija, premer padajoče desne pljučne arterije presega 16 mm. Pljučne vene zgornjih meč se lahko razširijo, saj se žile spodnjih rež skrčijo, zaradi česar se zgornji deli polnijo. Dvojna senca povečanega levega atrija vzdolž desne konture srca se lahko zazna. Horizontalne črte v spodnjem spodnjem predelu pljuč (Curly linije) kažejo na intersticijski edem, povezan z visokim tlakom v levem atriju.
Srčna kateterizacija je predpisana samo za predoperativno odkrivanje bolezni koronarnih arterij: lahko ocenimo povečanje levega atrija, pritisk v pljučnih arterijah in območje ventila.
Za pacientov EKG je značilen videz P-mitrale (širok, z zarezo PQ), odklon električne osi srca na desno, zlasti z razvojem pljučne hipertenzije, kot tudi desno hipertrofijo (z izolirano mitralno stenozo) in levim prekromom (v kombinaciji z mitralno insuficienco).
Resnost stenoze ocenjujemo z uporabo Dopplerjevih študij. Povprečni gradient tlaka oddajnika in območje mitralnega ventila se lahko natančno določita s tehnologijo zveznega valovanja. Zelo pomembna je ocena stopnje pljučne hipertenzije, pa tudi sočasna mitralna in aortna regurgitacija.
Dodatne informacije je mogoče pridobiti s stresnim testom (stresna ehokardiografija) z registracijo prenosnega in tricuspidnega pretoka krvi. Če je območje mitralnega ventila <1,5 cm 2 in gradient tlaka> 50 mm. Hg Čl. (po vadbi) je treba razmisliti o vprašanju balonske mitralne valvuloplastike.
Poleg tega je spontani echo kontrast med transezofagealno ehokardiografijo neodvisen prediktor emboličnih zapletov pri bolnikih z mitralno stenozo.
Transezofagealna ehokardiografija omogoča pojasnitev prisotnosti ali odsotnosti tromba levega atrija, da se pojasni stopnja mitralne regurgitacije z načrtovano mitralno valvuloplastiko balona. Poleg tega transverzalna raziskava omogoča natančno oceno stanja ventilskega aparata in resnosti sprememb v podvalvularnih strukturah, kot tudi verjetnost restenoze.
Kateterizacija srca in velikih žil poteka v primerih, ko je načrtovana operacija, podatki neinvazivnih testov pa ne dajejo nedvoumnega rezultata. Za neposredno merjenje tlaka v levem atriju in levem ventriklu je potrebna transseptalna kateterizacija, ki je povezana z nepotrebnim tveganjem. Posredna metoda merjenja tlaka v levem atriju je določitev pritiska zagozditve pljučne arterije.
Kaj je treba preveriti?
Diferencialna diagnoza
S skrbnim pregledom diagnoza mitralne bolezni običajno ni vprašljiva.
Mitralna stenoza se razlikuje tudi od levega atrijskega miksoma, drugih defektov ventila (mitralna insuficienca, stenoza tricuspidnega ventila), atrijske septalne defekt, pljučne stenoze, prirojene mitralne stenoze.
 [53], [54], [55], [56], [57], [58], [59]
[53], [54], [55], [56], [57], [58], [59]
Primeri besedila diagnoze
- Revmatska bolezen srca. Združena mitralna okvara s prevalenco stenoze leve atrioventrikularne odprtine III. Stopnje. Atrijska fibrilacija, trajna oblika, tahisistola. Pljučna hipertenzija je zmerna. NC NC faza III FC.
- Revmatska bolezen srca. Kombinirana mitralna napaka. Protetski mitralni ventil (Medineh - 23) iz DD / MM / GG. NC IIA faza II FC.
Koga se lahko obrnete?
Zdravljenje mitralna stenoza
Glavni cilji zdravljenja bolnikov z mitralno stenozo so izboljšanje prognoze in podaljšanje življenjske dobe, ublažitev simptomov bolezni.
Asimptomatskim bolnikom svetujemo, da omejijo intenziven fizični napor. Pri dekompenzaciji in simptomih kroničnega srčnega popuščanja je priporočljivo omejiti natrij v hrani.
Zdravljenje z mitralno stenozo
Zdravljenje z zdravili se lahko uporablja za nadzor simptomov mitralne stenoze, na primer pri pripravi na operacijo. Diuretiki zmanjšujejo pritisk v levem atriju in lajšajo simptome, povezane z zastojem v MKS. Hkrati je treba diuretike uporabljati previdno, saj se srčni pretok lahko zmanjša, beta-blokatorji in zaviralci zmanjševanja ritma počasnih kalcijevih kanalčkov (verapamil in diltiazem) zmanjšajo srčni utrip v mirovanju in pod obremenitvijo, kar izboljša polnjenje levega prekata zaradi podaljšanja diastole. Ta zdravila lahko ublažijo simptome, povezane z fizično aktivnostjo, njihova uporaba je posebej indicirana pri sinusni tahikardiji in atrijski fibrilaciji.
Atrijska fibrilacija je pogost zaplet mitralne stenoze, zlasti pri starejših posameznikih. Tveganje za trombembolijo v prisotnosti atrijske fibrilacije se znatno poveča (10-letna stopnja preživetja - 25% bolnikov v primerjavi s 46% pri bolnikih s sinusnim ritmom).
Indirektni antikoagulanti (varfarin, začetni odmerek 2,5-5,0 mg, pod nadzorom INR) so indicirani;
- vsi bolniki z mitralno stenozo, ki jo otežuje atrijska fibrilacija (paroksizmalna, trajna ali trajna oblika);
- pacienta z zgodovino emboličnih dogodkov, tudi z ohranjenim sinusnim ritmom;
- bolniki s krvnim strdkom v levem atriju;
- pri bolnikih s hudo mitralno stenozo in pri bolnikih z velikostjo levega atrija> 55 mm.
Zdravljenje poteka pod nadzorom INR, katerih ciljne vrednosti so od 2 do 3. Če ima bolnik embolične zaplete, je kljub stalnemu zdravljenju z antikoagulanti priporočljivo dodati acetilsalicilno kislino v odmerku 75-100 mg / dan (alternativno dipiridamol ali klopidogrel). Opozoriti je treba, da randomiziranih kontroliranih študij o uporabi antikoagulantov pri bolnikih z mitralno stenozo niso izvajali, priporočila so temeljila na ekstrapolaciji podatkov, pridobljenih v kohortah bolnikov z atrijsko fibrilacijo.
Ker pojav atrijske fibrilacije pri bolniku z mitralno stenozo spremlja dekompenzacija, je primarno zdravljenje namenjeno upočasnitvi ventrikularnega ritma, kot je že bilo omenjeno, lahko izberemo tudi beta-adrenoblokagoro, verapamil ali diltiazem. Lahko pa uporabljamo tudi digoksin, vendar je ozek terapevtski interval in najslabši primer v primerjavi z zaviralci adrenergičnih receptorjev beta zmožnost preprečevanja povečanja ritma med vadbo omejiti njegovo uporabo. Električna kardioverzija je prav tako omejena pri trajni atrijski fibrilaciji, saj je brez kirurškega zdravljenja atrijske fibrilacije verjetnost ponovitve zelo visoka.
Kirurško zdravljenje mitralne stenoze
Glavna metoda zdravljenja mitralne stenoze je kirurška, saj trenutno ni medicinskega zdravljenja, ki bi lahko upočasnilo napredovanje stenoze.
Bolniki z resnejšimi simptomi ali znaki pljučne arterijske hipertenzije potrebujejo valvulotomijo, komisurotomijo ali zamenjavo ventila.
Izbirni postopek je perkutana balonska mitralna valvuloplastika. To je glavna metoda kirurškega zdravljenja mitralne stenoze, poleg tega pa se uporabljata odprta komisurotomija in zamenjava mitralne zaklopke.
Perkutana balonska valvulotomija je prednostna metoda za mlade bolnike; starejši bolniki, ki ne morejo biti bolj invazivni, in bolniki brez izrazitega kalcifikacije ventilov, podvalvularne deformacije, krvnih strdkov v levem atriju ali pomembne mitralne regurgitacije. V tem postopku, pod ehokardiografsko kontrolo, balon preide skozi medpredelni septum iz desne v levo atrij in napihnemo, da ločimo povezani mitralni ventil. Rezultati so primerljivi z učinkovitostjo bolj invazivnih operacij. Zapleti so redki in vključujejo mitralno regurgitacijo, embolijo, perforacijo levega prekata in atrijsko septalno defekt, ki bo verjetno vztrajala, če bo razlika med tlakom velika.
Izvajanje perkutano mitralno valvuloplastika balon prikazan v naslednjih skupinah bolnikov z mitralno ustja površino, manjšo od 1,5 cm 2 :
- dekompenzirani bolniki z ugodnimi lastnostmi za perkutano mitralno valvuloplastiko (razred I, raven dokazov B);
- dekompenzirane bolnike z kontraindikacijami za kirurško zdravljenje ali visoko operativno tveganje (razred I, raven dokazov! In C);
- v primeru načrtovane primarne kirurške korekcije okvare pri bolnikih z neustrezno morfologijo ventila, vendar z zadovoljivimi kliničnimi značilnostmi (razred IIa, raven dokazov C);
- »Asimptomatski« bolniki z ustreznimi morfološkimi in kliničnimi značilnostmi, visokim tveganjem za trombembolične zaplete ali visoko tveganje dekompenzacije hemodinamskih parametrov;
- z emboličnimi zapleti v zgodovini (razred IIa, raven dokazov C);
- s pojavom spontanega kontrasta v levem atriju (razred IIa, raven dokazov C);
- s trdovratno ali paroksizmalno atrijsko fibrilacijo (razred IIa, raven dokazov C);
- s sistoličnim tlakom v pljučni arteriji več kot 50 mm Hg. (razred IIa, raven dokazov C);
- če je potrebno, velike kardialne kirurgije (razred IIa, raven dokazov C);
- v primeru načrtovanja nosečnosti (razred IIa, raven dokazov C).
Primerne lastnosti za perkutano mitralno valvuloplastiko - spodaj ni znakov: \ t
- klinična: starost, zgodovina komissurotomije, IV funkcionalni razred srčnega popuščanja, atrijska fibrilacija, huda pljučna hipertenzija;
- morfološko: kalcifikacija mitralne zaklopke katere koli stopnje, ocenjena s fluorografijo, zelo majhno območje mitralne zaklopke, huda trikuspidna regurgitacija.
Bolniki s hudo okvaro subvalvularnega aparata, kalcifikacije ventilov ali krvnih strdkov v levem atriju so lahko kandidati za komisurotomijo, pri kateri so povezani listi mitralne zaklopke ločeni z ekspanderjem skozi levi atrij in levi prekat (zaprta komisurotomija) ali ročno (odprta komisija). Obe operaciji zahtevata torakotomijo. Izbira je odvisna od kirurške situacije, stopnje fibroze in kalcifikacije.
Plastična kirurgija (odprta komisurotomija) ali zamenjava mitralne zaklopke se izvaja v skladu z naslednjimi indikacijami razreda I.
V prisotnosti srčnega popuščanja III-IVFC in zmerne ali hude mitralne stenoze v primerih, ko:
- nemogoče je izvesti mitralno balonsko valvuloplastiko;
- mitralni balon valvuloplastika je kontraindicirana v povezavi s trombom v levem atriju, kljub uporabi antikoagulantov ali v povezavi s sočasno zmerno ali hudo mitralno regurgitacijo;
- morfologija ventila ni primerna za mitralno balonsko valvuloplastiko.
Pri zmerni ali hudi mitralni stenozi in hkratni zmerni ali hudi mitralni regurgitaciji (indicirana je protetična ventilacija, če plastika ni mogoča).
Protetski ventil - skrajni ukrep. Predpiše se bolnikom z območjem mitralne zaklopke <1,5 cm 2, zmerno ali hudo simptomatologijo in patologijo ventilov (npr. Fibrozo), ki preprečuje uporabo drugih metod.
Pri hudi mitralni stenozi in hudi pljučni hipertenziji se priporoča zamenjava mitralne zaklopke (indikacije razreda IIa) (sistolični tlak v pljučni arteriji je večji od 60 mmHg), simptomi srčnega popuščanja I-II FC, če ni pričakovati mitralne balonske valvuloplastike ali mitralne ventilske plastike Bolnike z mitralno stenozo, ki nimajo simptomov dekompenzacije, je treba pregledati letno. Pregled vključuje zbiranje pritožb, anamnezo, pregled, rentgensko slikanje prsnega koša in EKG. Če se je stanje bolnika v preteklem obdobju spremenilo ali glede na rezultate predhodnega pregleda, obstaja huda mitralna stenoza, indicirana je echoCG. V vseh drugih primerih je letni ehokardiogram neobvezen. Če se bolnik pritožuje nad palpitacijami, je priporočljivo, da vsakodnevno (holter) EKG spremljanje odkrije paroksizme atrijske fibrilacije.
V nosečnosti lahko bolniki z blago in zmerno stenozo prejemajo le zdravila. Uporaba diuretikov in zaviralcev beta je varna. Če je potrebno antikoagulacijsko zdravljenje, bolnikom dajo injekcije heparina, ker je varfarin kontraindiciran.
Preprečevanje
Najpomembnejše vprašanje taktike za nadaljnje zdravljenje bolnikov z mitralno stenozo - preprečevanje ponovitve revmatske vročice s penicilinskimi zdravili s podaljšanim delovanjem je predpisano za vse življenje, kot tudi vsi bolniki po kirurški korekciji okvare (tudi za preprečevanje infektivnega endokarditisa). Benzatin benzilpenicilin je predpisan v odmerku 2,4 milijona ie za odrasle in 1,2 milijona ie otrokom intramuskularno enkrat na mesec.
Pri vseh bolnikih z mitralno stenozo je indicirano sekundarno preprečevanje ponovitve revmatske vročice. Poleg tega je pri vseh bolnikih prikazano preprečevanje infektivnega endokarditisa.
Bolniki brez kliničnih manifestacij potrebujejo le preprečevanje ponavljajoče revmatske vročice [na primer intramuskularne injekcije benzilpenicilina (sterilnega penicilin-G natrija) 1,2 milijona ie vsake 3 ali 4 tedne] do starosti 25-30 let in preprečevanja endokarditisa pred tveganimi postopki.
Napoved
Naravni potek mitralne stenoze je lahko drugačen, vendar je časovni interval med pojavom simptomov in hudo invalidnostjo približno 7-9 let. Rezultat zdravljenja je odvisen od bolnikove starosti, funkcionalnega statusa, pljučne arterijske hipertenzije in stopnje atrijske fibrilacije. Rezultati Valvulotomy in commissurotomy so enakovredni, obe metodi omogočata ponovno vzpostavitev delovanja ventila pri 95% bolnikov. Vendar se sčasoma funkcije poslabšajo pri večini bolnikov in mnoge je treba ponoviti. Dejavniki tveganja za smrt so atrijska fibrilacija in pljučna hipertenzija. Vzrok smrti je ponavadi srčno popuščanje ali pljučna ali cerebrovaskularna embolija.
Mitralna stenoza običajno počasi napreduje in nadaljuje z dolgim obdobjem kompenzacije. Več kot 80% bolnikov preživi 10 let v odsotnosti simptomov ali zmerno hudih znakov CHF (I-II FC s strani NUNA). 10-letna stopnja preživetja dekompenziranih in ne-operiranih bolnikov je bistveno slabša in ne presega 15%. Pri nastanku hude pljučne hipertenzije povprečno obdobje preživetja ne presega 3 let.
 [76]
[76]

