Medicinski strokovnjak članka
Nove publikacije
Nevroblastom pri otrocih: vzroki, diagnoza, zdravljenje
Zadnji pregled: 04.07.2025

Vsa vsebina iLive je pregledana ali preverjena, da se zagotovi čim večja dejanska natančnost.
Imamo stroge smernice za pridobivanje virov in samo povezave do uglednih medijskih strani, akademskih raziskovalnih institucij in, kadar je to mogoče, medicinsko pregledanih študij. Upoštevajte, da so številke v oklepajih ([1], [2] itd.) Povezave, ki jih je mogoče klikniti na te študije.
Če menite, da je katera koli naša vsebina netočna, zastarela ali drugače vprašljiva, jo izberite in pritisnite Ctrl + Enter.
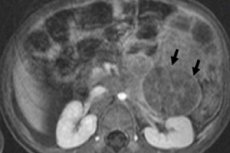
V pediatrični onkologiji je ena najpogostejših ekstrakranialnih neoplazem nevroblastom pri otrocih, ki je embrionalni maligni tumor nevroblastov nevralnega grebena, torej embrionalnih (nezrelih) živčnih celic simpatičnega živčnega sistema.
Epidemiologija
Po statističnih podatkih Mednarodne skupine za tveganje nevroblastoma (INRG) nevroblastom predstavlja približno 8 % vseh onkoloških bolezni pri otrocih po vsem svetu in je po razširjenosti tretji, takoj za levkemijo in možganskimi tumorji.
Po drugih podatkih nevroblastom predstavlja približno 28 % vseh rakov pri dojenčkih. Več kot tretjina primerov nevroblastoma je diagnosticiranih pri otrocih, mlajših od enega leta; povprečna starost ob diagnozi je 19–22 mesecev. Več kot 90 % diagnosticiranih primerov se pojavi pri otrocih, starih od dveh do petih let (s prevlado dečkov); najvišja incidenca je opažena v starosti od dveh do treh let, primeri pri otrocih, starejših od pet let, pa predstavljajo manj kot 10 %.
Vzroki nevroblastomi
Pri preučevanju vzrokov nevroblastoma so raziskovalci ugotovili, da se ta tumor pri otrocih pojavlja zaradi sporadičnih genetskih mutacij med embriogenezo ali zgodnjim postnatalnim razvojem. Vendar pa vzroki teh genskih sprememb niso znani, saj ni bil ugotovljen vpliv teratogenih okoljskih dejavnikov.
Ti tumorji se lahko pojavijo kjer koli, vključno z mediastinumom, vratom, trebuhom, nadledvičnimi žlezami, ledvicami, hrbtenico in medenico.
V redkih primerih je lahko nevroblastom pri dojenčkih povezan z dedno mutacijo. Zlasti z mutacijo v genu membranskega proteina CD246 na kromosomu 2 - encimu tirozin kinazi ALK, ki zagotavlja medcelično komunikacijo in igra pomembno vlogo pri delovanju živčnega sistema; v genu proteina PHOX2B (na kromosomu 4), ki sodeluje pri zorenju živčnih celic.
Nevroblastom je lahko povezan tudi z otroško nevrofibromatozo tipa 1,Beckwith-Wiedemannovim sindromom in hiperinzulinemično hipoglikemijo (nezidioblastozni pankreatitis).
Dejavniki tveganja
Danes je dednost prepoznana kot dejavnik tveganja za razvoj nevroblastoma pri otrocih - prisotnost tega tumorja v družinski anamnezi, pa tudi prirojene anomalije, povezane z genskimi mutacijami med intrauterinim razvojem. To še posebej velja za primere razvoja več neoplazem v različnih organih.
Raziskovalci niso odkrili nobenega od eksogenih dejavnikov, ki bi povečali tveganje za ta tumor.
Patogeneza
Mehanizem razvoja nevroblastomov povzročajo motnje v diferenciaciji in zorenju celic nevralnega grebena – bilateralnih celičnih linij, ki se oblikujejo na robovih nevralnega grebena iz ektodermalne zarodne plasti človeškega zarodka. Te celice migrirajo (premikajo) in se diferencirajo v številne vrste celic: senzorične in avtonomne nevrone, nevroendokrine celice in celice nadledvične sredice, celice kraniofacialnega hrustanca in kosti ter pigmentne celice.
Pri nevroblastomu migrirani nevroblasti ne dozorijo, ampak še naprej rastejo in se delijo ter tvorijo tumor. Patogeneza njegovega nastanka je povezana z naslednjimi genskimi mutacijami:
- s podvajanjem dela kromosomskega zaporedja ali podvajanjem segmentov gena LMO1 na kromosomu 11, ki kodira protein RBTN1 v celicah nevralnega grebena zarodka;
- s spremembo števila kopij gena NBPF10 na kromosomu 1q21.1, ki kodira protein DUF1220, ki nadzoruje proliferacijo človeških živčnih matičnih celic. Te motnje vodijo bodisi do podvajanja tega kromosoma bodisi do njegove delecije – odsotnosti dela DNK;
- s spremembami v genu za zaviranje tumorja ATRX (na kromosomu Xq21.1);
- s prisotnostjo dodatnih kopij (amplifikacijo) gena za transkripcijski faktor N-Myc na kromosomu 2, ki kodira enega od transkripcijskih faktorjev (protein, ki veže DNA), ki uravnava aktivnost drugih genov in nadzoruje proliferacijo prekurzorskih celic med tvorbo beljakovin za tvorbo tkiv in organov ploda. Amplifikacija tega gena ga spremeni v onkogen, kar povzroči motnje celičnega cikla, povečano proliferacijo celic in nastanek tumorjev.
Simptomi nevroblastomi
Prvi znaki nevroblastoma so nespecifični in lahko vključujejo izgubo apetita (in izgubo teže), utrujenost pri hranjenju, vročino in bolečine v sklepih.
Klinični simptomi so odvisni od lokacije primarnega tumorja in prisotnosti metastaz (ki se pojavijo v 60–73 % primerov).
Zelo pogosto je primarni nevroblastom lokaliziran v nadledvični meduli, ki ima podoben izvor kot živčne celice. Pri otrocih, mlajših od enega leta, se nadledvični nevroblastom diagnosticira v 35–40 % primerov. Njegovi simptomi vključujejo bolečine v trebuhu, vročino, izgubo teže, bolečine v kosteh, anemijo ali sočasni Pepperjev sindrom: difuzno okvaro jeter s hudo hepatomegalijo in sindromom dihalne stiske.
Retroperitonealni nevroblastom ali retroperitonealni nevroblastom pri otrocih, ko raste, začne pritiskati na mehur ali črevesje, kar lahko povzroči težave z uriniranjem ali defekacijo, otekanje nog (pri dečkih nabrekne mošnja).
Nevroblastom mediastinuma pri otrocih (mediastinalni nevroblastom) pogosto pritiska na zgornjo votlo veno, kar lahko povzroči otekanje obraza, vratu, rok in zgornjega dela prsnega koša (koža postane modrikasto rdeča s podkožnimi vozlički). Pojavijo se kašelj in piskanje, težave z dihanjem (kratka sapa) ali težave s požiranjem (disfagija); povečane bezgavke so opazne na vratu, nad ključnico in v pazduhah.
Širjenje tumorskih celic v kostni mozeg vodi do anemije, trombocitopenije in levkopenije s nagnjenostjo h krvavitvam.
In z metastazami v periorbitalnem predelu se okoli oči pojavijo temni kolobarji ali modrice. Takšen tumor lahko povzroči tudi glavobole in omotico, eksoftalmijo (izboklino zrkel) in zaradi stiskanja živčnih končičev - povešene veke (ptoza) in zmanjšanje velikosti zenic (mioza).
Abdominalni nevroblastom ali nevroblastom trebušne votline pri otrocih vodi do nastanka otipljivih tesnil v trebuhu, njegovega napihnjenja, izgube apetita, zaprtja in zvišanega krvnega tlaka. Tumor, ki pritiska na hrbtenjačo ali živčno korenino, lahko povzroči otrplost in šibkost okončin, nezmožnost stanja, plazenja ali hoje. Če so prizadete kosti, se lahko pojavijo bolečine v kosteh.
V primeru tumorja 3.-4. stopnje v trebušni votlini z okvaro bezgavk lahko tumorske celice vstopijo v ledvični parenhim, nato pa se pri otrocih razvije obsežen nevroblastom ledvice, kar vodi do motenj njenih funkcij.
Faze
- Nevroblastom 1. stopnje je primarni tumor, ki je lokaliziran in izoliran na enem delu telesa; bezgavke na obeh straneh niso prizadete.
- Nevroblastom stopnje 2. V stopnji 2A je primarni tumor omejen na eno območje, vendar je velik; bilateralne bezgavke niso prizadete. V stopnji 2B so bezgavke na strani telesa, kjer se nahaja tumor, pozitivne na metastaze.
- Nevroblastom 3. stopnje: primarni tumor prečka hrbtenjačo ali srednjo črto telesa, v bezgavkah se nahajajo enostranske ali dvostranske metastaze.
- Nevroblastom stopnje 4: tumor se je razširil v oddaljene bezgavke, kostni mozeg, kosti, jetra ali druge organe. Stopnja 4S se določi pri otrocih, mlajših od enega leta, z lokaliziranim primarnim tumorjem z diseminacijo na kožo, jetra ali kostni mozeg.
Mednarodni sistem za določanje stadija tveganja za nevroblastom (INRGSS)
INRGSS uporablja slikovno opredeljene dejavnike tveganja (IDRF), ki so dejavniki, vidni na slikovnih preiskavah, zaradi katerih bo tumor lahko težje odstraniti.
INRGSS deli nevroblastome v 4 stopnje:
- L1: Tumor se ni razširil od tam, kjer je nastal, in ni zrasel v vitalne strukture. Omejen je na en del telesa, kot so vrat, prsni koš ali trebuh.
- L2: Tumor se ni razširil (metastaziral) daleč od mesta, kjer se je začel (na primer, morda je zrasel z leve strani trebuha na levo stran prsnega koša), vendar ima vsaj en IDRF.
- M: Tumor je metastaziral v oddaljeni del telesa (razen tumorjev v fazi multiple skleroze).
- MS: Metastatska bolezen pri otrocih, mlajših od 18 mesecev, pri kateri se je rak razširil le na kožo, jetra in/ali kostni mozeg.
Zapleti in posledice
Za nevroblastom so značilni zapleti in posledice, kot so:
- širjenje (metastaze) v bezgavke, kostni mozeg, jetra, kožo in kosti;
- stiskanje hrbtenjače (ki lahko povzroči bolečino in vodi do paralize);
- razvoj paraneoplastičnega sindroma (zaradi delovanja nekaterih kemikalij, ki jih izloča tumor, kot tudi antigena disialogangliozida GD2, ki ga izražajo njegove celice), ki se kaže s hitrimi nehotenimi gibi oči, moteno koordinacijo, mišičnimi krči in drisko;
- recidivi po zaključku primarne terapije (kot kaže klinična praksa, se pri nevroblastomih z visokim tveganjem ponovitev pojavi v 50 % primerov).
Diagnostika nevroblastomi
Diagnoza suma nevroblastoma pri otroku zahteva pregled, laboratorijske preiskave in slikovno preiskavo.
Izvajajo se preiskave krvi in urina za kateholamine (norepinefrin in dopamin) ter homovanilne ali vanililmandljeve kisline (ki nastanejo med presnovo teh hormonov); krvni test za nevrospecifično enolazo, encimsko imunski test (ELISA) krvnega seruma in analiza kostnega mozga (vzorec se odvzame z aspiracijsko punkcijo). Za določitev mutacij se opravi test DNK in biopsija za citomorfološki pregled tumorskega tkiva.
Po odvzemu vzorcev biopsije jih pošljejo v laboratorij, kjer jih patolog (zdravnik, ki ima posebno usposabljanje za prepoznavanje rakavih celic) pregleda pod mikroskopom. Na vzorcih se pogosto opravijo tudi posebni laboratorijski testi, ki pokažejo, ali je tumor nevroblastom.
Če gre za nevroblastom, lahko laboratorijski testi pomagajo ugotoviti tudi, kako hitro lahko tumor raste ali se širi, pa tudi, katera zdravljenja bi lahko bila najbolj učinkovita.
Instrumentalna diagnostika vizualizira neoplazmo z ultrazvokom, rentgenskim slikanjem, MRI ali CT, PET z uvedbo 18F-fluorodeoksiglukoze ali MIBG skeniranjem - scintigrafijo z metajodobenzilgvanidinom. [ 1 ]
Diferencialna diagnoza
Diferencialna diagnoza vključuje benigni ganglioneurom, ganglionevroblastom, rabdomiosarkom in nefroblastom.
Koga se lahko obrnete?
Zdravljenje nevroblastomi
Pri nevroblastomu je zdravljenje odvisno od bolnikove rizične skupine (stadija tumorskega procesa), lokalizacije tumorja, genomskih značilnosti tumorskih celic in otrokove starosti. Vključuje lahko spremljanje, operacijo, kemoterapijo, radioterapijo, imunoterapijo in presaditev hematopoetskih matičnih celic.
Neoadjuvantna ali adjuvantna (pred- ali pooperativna) kemoterapija za nevroblastom pri otrocih se, tako kot vsaka kemoterapija za raka, daje v tečajih: zdravilo se daje več dni zapored, nato pa sledi odmor, da si telo opomore. Cikli se običajno ponavljajo vsake tri do štiri tedne.
Uporabljajo se naslednja zdravila (in njihove kombinacije): ciklofosfamid, cisplatin ali karboplatin, doksorubicin (adriamicin), vinkristin, etopozid.
Pogosti neželeni učinki kemoterapevtskih zdravil vključujejo izpadanje las, izgubo apetita, utrujenost, slabost in bruhanje, razjede v ustih, drisko ali zaprtje. Kemoterapija lahko poškoduje kostni mozeg in povzroči zmanjšanje števila krvnih celic.
Ciljna imunoterapija (usmerjena na tumorski antigen GD2) uporablja zdravila iz skupine monoklonskih protiteles (anti-GD2 MAb) dinutuksimab (Unituxin) in naksitamab. Dajejo se intravensko s podaljšano infuzijo, v kombinaciji z granulocitno-makrofagnim kolonijsko stimulirajočim faktorjem (citokinom GM-CSF) in interlevkinom-2.
Neželeni učinki teh zdravil vključujejo bolečino (pogosto zelo hudo), znižan krvni tlak, pospešen srčni utrip, težko dihanje (z možnim otekanjem dihalnih poti), povišano temperaturo, slabost, bruhanje in drisko, spremembe v celični in mineralni sestavi krvi.
Za zmanjšanje tveganja za ponovitev raka po kemoterapiji z visokimi odmerki in presaditvi matičnih celic se otroci z nevroblastomom z visokim tveganjem zdravijo s sistemskimi retinoidi, 13-cis-retinojsko kislino (izotretinoinom). [ 2 ]
Kirurško zdravljenje nevroblastoma – odstranitev tumorja, na primer odprta adrenalektomija ali laparoskopska resekcija nadledvičnega nevroblastoma; limfektomija (odstranitev prizadetih bezgavk) itd. [ 3 ]
Pri nevroblastomu z visokim tveganjem se lahko uporabi radioterapija.[4 ]
Preprečevanje
Glede na vzroke nevroblastoma pri otrocih je edini preventivni ukrep lahko genetsko svetovanje pri načrtovanju nosečnosti. Vendar je treba upoštevati, da je ta tumor povezan z dednimi mutacijami le v 1-2 % primerov.
Napoved
Infantilni nevroblastom ima sposobnost spontane regresije.
Prognostični označevalci
- Visokorizični tumorji, pa tudi nevroblastom pri otrocih vseh starostnih skupin in vseh stadijev (razen stadija 4S) – s povečano ekspresijo gena N-MYC in amplifikacijo onkogena N-Myc – imajo neugodno prognozo, ki vpliva na pričakovano življenjsko dobo.
- Tumorske celice, ki jim manjkajo določeni deli kromosomov 1 ali 11 (znane kot delecije 1p ali 11q), imajo slabšo prognozo. Dodaten del kromosoma 17 (pridobitev 17q) je prav tako povezan s slabšo prognozo.
- Celice nevroblastoma z veliko količino DNK imajo boljšo prognozo, zlasti za otroke, mlajše od 2 let.
- Nevroblastomi, ki imajo več receptorjev za nevrotrofine, zlasti receptorja za rastni faktor živcev TrkA, imajo boljšo prognozo.
Preživetje po rizični skupini skupine za otroško onkologijo (COG)
- Skupina z nizkim tveganjem: Otroci v skupini z nizkim tveganjem imajo 5-letno stopnjo preživetja več kot 95 %.
- Skupina s srednjim tveganjem: Otroci v skupini s srednjim tveganjem imajo 5-letno stopnjo preživetja od 90 % do 95 %.
- Skupina z visokim tveganjem: Otroci v skupini z visokim tveganjem imajo 5-letno stopnjo preživetja približno 50 %.
Približno 15 % smrti zaradi raka v otroštvu je posledica nevroblastoma. Možnosti dolgoročnega preživetja pri tej visoko tvegani maligni bolezni niso večje od 40 %. Skupna petletna stopnja preživetja je 67–74 %, 43 % v starostni skupini od enega do štirih let in več kot 80 % pri nevroblastomih, diagnosticiranih v prvem letu življenja.
Использованная литература

