Medicinski strokovnjak članka
Nove publikacije
Azoospermija
Zadnji pregled: 29.06.2025

Vsa vsebina iLive je pregledana ali preverjena, da se zagotovi čim večja dejanska natančnost.
Imamo stroge smernice za pridobivanje virov in samo povezave do uglednih medijskih strani, akademskih raziskovalnih institucij in, kadar je to mogoče, medicinsko pregledanih študij. Upoštevajte, da so številke v oklepajih ([1], [2] itd.) Povezave, ki jih je mogoče klikniti na te študije.
Če menite, da je katera koli naša vsebina netočna, zastarela ali drugače vprašljiva, jo izberite in pritisnite Ctrl + Enter.
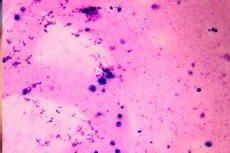
Ko analiza moškega ejakulata pokaže odsotnost semenčic, se to imenuje azoospermija. Vzroki za to motnjo so lahko različni: od primarne in sekundarne gonadne insuficience (kriptorhidizem, degeneracija epitelija testikularnih tubulov, hiporhidizem itd.) do drugih mehanskih ovir, ki lahko blokirajo prenos semenčic iz mod v semenske mehurčke. Kakovost libida morda ni prizadeta. Azoospermijo diagnosticiramo s ponavljajočim se mikroskopskim pregledom semena. [ 1 ]
Terapija je dolgotrajna, patogenetska.
Epidemiologija
Neplodnost pri moških je nezmožnost oploditve ženske. Do danes imajo zdravniki rezultate številnih študij, po katerih je v 40 % neplodnih zakonov "krivec" za nezmožnost zanositve moški. Še en statistični pokazatelj: približno 15–20 % zakonov ima podobne težave, povezane z neplodnostjo.
Sodobni koncept "neplodne poroke" pomeni, da zakonca ne moreta zanositi 12-24 mesecev redne spolne aktivnosti brez uporabe kontracepcije.
Moška sposobnost oploditve ženske je odvisna od lastnosti njegove semenske tekočine ter števila in kakovosti spermijev v njej. Ejakulat je mešana izločka mod in okončin ter žleznega sistema, ki ga predstavljajo semenski mehurčki, prostata, Littrejeva in Cooperjeva žleza. Spermatična tekočina ima alkalno reakcijo, pH pa niha med 7,0 in 7,6. V tem območju se spermiji najbolj udobno gibljejo. Poleg tega alkalno okolje naredi spermije bolj odporne na kislo vaginalno okolje (povprečni pH v nožnici je 4,5, v materničnem vratu pa 7,5).
Po statističnih podatkih je azoospermija diagnosticirana pri približno 2 % neplodnih parov.
Vzroki azoospermija
Azoospermijo spremlja kršitev nastajanja sperme, zaradi česar semenska tekočina ne vsebuje sperme. Glede na osnovne vzroke strokovnjaki razlikujejo obstruktivno in neobstruktivno varianto patologije.
Azoospermija pomeni izgubo moške sposobnosti zanositve po naravni poti, pri nekaterih bolnikih pa so tudi metode asistirane reprodukcije neuspešne.
Azoospermija ima lahko obstruktiven in neobstruktiven začetek. V prvem primeru je vzrok blokada semenovodov, v drugem pa je motena neposredna tvorba sperme. [ 2 ]
Težave s transportom sperme se lahko pojavijo zaradi naslednjih razlogov:
- Infekcijski in vnetni procesi, ki vplivajo na moški reproduktivni sistem in negativno vplivajo na moško sposobnost oploditve;
- Travmatske poškodbe, kirurški posegi v hrbtenici (ledveno-križnična regija), trebušni votlini, spolnih organih;
- Razširitev in povečanje skrotalnih venskih žil ( varikokela );
- Specifične kontracepcijske metode, kot je vazektomija - postopek, pri katerem se ejakulacijski kanali prerežejo in zavežejo;
- Prirojena odsotnost ali zlitje semenskih kanalov.
Neobstruktivna vrsta azoospermije ni povezana z blokado izločanja sperme, temveč z motnjami v proizvodnji sperme v telesu. Vzroki, ki izzovejo takšno motnjo, so naslednji:
- Jemanje določenih zdravil - zlasti antibiotikov, steroidnih hormonov in kemoterapije;
- Zloraba alkohola, kajenje in uživanje drog;
- Neugodna dednost (npr. Klinefelterjev ali Kallmanov sindrom);
- Hormonsko neravnovesje, ki vpliva na delovanje testisov;
- Retrogradna ejakulacija, pri kateri sperma pade v mehur namesto v sečnico (pojavlja se na ozadju poškodb hrbtenjače, sladkorne bolezni itd.);
- Izpostavljenost radioaktivnemu sevanju, radioterapija;
- Hudo ali dolgotrajno zvišanje telesne temperature, kronična zastrupitev, zastrupitev s pesticidi, težkimi kovinami;
- Testikularna odpoved.
Dejavniki tveganja
Ker so motnje spermatogeneze in azoospermija precej pogoste težave pri moških, so znanstveniki sprožili študijo, v kateri so lahko opredelili osnovne dejavnike tveganja za razvoj moške neplodnosti:
- Slabe navade (kajenje, pitje alkohola);
- Nepravilna prehrana (uživanje predvsem mastne, slane in začinjene hrane);
- Poklicne nevarnosti pet let ali več (izpostavljenost visokim in prenizkim temperaturam, plinast in prašen zrak, kemična zastrupitev);
- Neugodne okoljske razmere;
- Ignoriranje bolezni, nepravočasno iskanje zdravniške pomoči, kronizacija patologij;
- Hipodinamija, pretežno sedeč in neaktiven način življenja;
- Prekomerni psihoemocionalni stres, pogosti konflikti, skrbi, strahovi;
- Prekomerna vadba.
Eden od vodilnih dejavnikov pri razvoju azoospermije velja za nezdrav življenjski slog sodobnih predstavnikov močnejšega spola. Škodljive navade imajo precej izrazit negativen vpliv na zdravje in reproduktivno sposobnost moških, še toliko bolj pa v kombinaciji z drugimi obstoječimi dejavniki. [ 3 ]
Med ogrožene skupine lahko spadajo:
- Bolniki, ki so imeli spolno prenosljive okužbe v anamnezi;
- Moški, ki so bili izpostavljeni ionizirajočim žarkom ali kemično aktivnim snovem;
- Osebe, katerih ožji družinski člani so trpeli zaradi hormonskih motenj;
- Moški z anamnezo travmatskih poškodb zunanjega spolovila.
Patogeneza
Azoospermijo na splošno izzove eden od treh osnovnih vzrokov:
- Okvarjeno delovanje kanalov, skozi katere se izločajo sperme.
- Okvarjeno delovanje testisov.
- Druge bolezni in stanja.
Prvi vzrok, moteni izhodni kanali, je posledica dejavnikov, kot so:
- Travmatske poškodbe hrbtenjače, pri katerih pride do izpusta sperme v votlino mehurja;
- Operacije prostate (kirurško zdravljenje prostatitisa, adenomov prostate itd.);
- Sladkorna bolezen;
- Nalezljivo-vnetne patologije, kot so tuberkuloza ali spolne bolezni;
- Genetske patologije, ki jih spremlja presnovna odpoved (npr. cistična fibroza);
- Prirojene okvare semenovoda.
Drugi vzrok, oslabljeno delovanje testisov, je posledica:
- Nespuščena moda (kriptorhidizem);
- Nizka proizvodnja moških spolnih hormonov;
- Travmatske in druge poškodbe testisov;
- Izpostavljenost sevanju, slabe navade;
- Vnetne reakcije, ki prizadenejo področje testisov;
- spolno prenosljive bolezni, orhitis;
- Genetske napake, prirojene anomalije.
Med drugimi patologijami, ki lahko izzovejo razvoj azoospermije, strokovnjaki imenujejo takšne bolezni:
- Lezija hipotalamusa, možganskega območja, ki nadzoruje proizvodnjo spolnih hormonov;
- Lezija hipofize - oddelek, "podrejen" hipotalamusu, ki ga lahko prizadene dolgotrajna zastrupitev (vključno z alkoholom in drogami), tumorski procesi in krvavitve.
Proces spermatogeneze je nastanek in zorenje spermijev: začne se v puberteti in traja do starosti. Moške spolne celice nastajajo v vijugastih semenskih kanalih testisov. To se dogaja zaporedno: od proliferacije spermatogonijev do procesov mejoze in spermiogeneze. Najvišja aktivnost procesa je opazna pri temperaturnem režimu okoli 34 °C. Takšen režim se ohranja zaradi anatomske lokalizacije testisov, ki niso v trebušni votlini, temveč v mošnji. Spermiji popolnoma dozorijo v testikularnem privesku. Celoten cikel nastajanja spermijev v moškem telesu traja približno 74 dni.
Simptomi azoospermija
Glavni znak azoospermije je nezmožnost para, da bi zanosila. Praviloma moški s to težavo poiščejo zdravniško pomoč, saj spolna funkcija na splošno najpogosteje ni oslabljena. Drugi simptomi se lahko pojavijo le, če jih povzroča glavna, primarna bolezen. Na primer, nezadostno delovanje testisov - hipogonadizem - se kaže v nerazvitosti sekundarne spolne slike, ki se kaže v premalo dlakavosti, ženskem tipu postave, ginekomastiji. Sekretorna azoospermija se pogosto odkrije na ozadju hipoplazije testisov, zmanjšane spolne sposobnosti, erektilne disfunkcije in sindroma majhnega penisa.
Različne vrste obstruktivne azoospermije včasih spremlja občutek nelagodja, vlečna bolečina v genitalnem predelu, otekanje ali otekanje mošnje. Palpatorne motnje mod pogosto niso zaznane, vendar so lahko priveski povečani - zaradi kopičenja moških zarodnih celic v njih. Obstrukcija se pogosto pojavi sočasno z retrogradno ejakulacijo.
V veliki večini primerov moški, ki trpi za azoospermijo, ne opazi nobenih patoloških znakov. Prvi "zvonec" se pojavi, ko zakonca začneta načrtovati nosečnost, vendar redni nezaščiteni spolni stiki ne vodijo do dolgo pričakovanega rezultata: ženska ne zanosi.
Zdravniki ločijo številne simptome, na katere je treba biti pozoren, saj lahko kažejo na prisotnost motenj že dolgo preden bolnik posumi na moško neplodnost in azoospermijo:
- Blaga občasna bolečina v predelu dimelj;
- Oteklina, oteklina v predelu skrota;
- Oslabitev erekcije in libida;
- Stalni občutek utrujenosti;
- Otekanje, povečanje mlečnih žlez (ginekomastija);
- Kronični in pogosti infekcijski procesi;
Slaba rast dlak na obrazu in telesu, pa tudi drugi znaki verjetnega zmanjšanja proizvodnje moških spolnih hormonov.
Sperma pri azoospermiji
Vrednotenje semena se izvede na naslednji način:
- Normozemija - od 1 do 6 ml sperme.
- Multisemija - volumen sperme presega 6 ml.
- Normospermija - število moških spolnih celic na 1 ml semena je 60-120 milijonov.
- Polispermija - število moških spolnih celic na 1 ml sperme presega 120 milijonov.
- Aspermija - odsotnost spermatozoidov in celic spermatogeneze.
- Oligozoospermija - število moških spolnih celic v spermi ne presega 20 milijonov na 1 ml.
- Hipospermija - število semenčic je med 20 in 60 milijoni na 1 ml.
- Azoospermija - v semenu ni spermija, prisotne pa so nezrele oblike spermatogeneze.
Obrazci
Azoospermija je vrsta neplodnosti pri moških, pri kateri v analizi ejakulata ne zaznamo spermijev. Andrologi in urologi opozarjajo na prisotnost več oblik nenormalne spermatogeneze: ne gre le za azoospermijo, temveč tudi za oligozoospermijo, astenozoospermijo in teratozoospermijo.
Poleg tega je možna kombinacija patologij - na primer pogosto se pojavljajo diagnoze, kot so oligoastenozoospermija, astenoteratozoospermija, oligoteratozoospermija itd.
Astenozoospermija |
Prisotnost manj kot polovice semenčic z gibanjem tipa I (progresivno linearno) in tipa II (počasno linearno ali progresivno nelinearno) ali prisotnost manj kot 25 % celic z gibanjem tipa I. Število in oblika moških zarodnih celic sta v normalnih mejah. |
Oligozoospermija |
Zmanjšanje števila živih moških zarodnih celic - manj kot 20 milijonov na 1 ml semenske tekočine. |
Teratozoospermija |
Več kot 50 % moških zarodnih celic ima nepravilnosti v strukturi (glava in rep). |
Azoospermija |
V izločku sperme ni sperme. |
Glede na etiološki (vzročni) dejavnik strokovnjaki delijo naslednje vrste kršitev:
- Neobstruktivna azoospermija je motnja, ki ni povezana z obstrukcijo semenskega trakta. Patologija je najpogosteje sekretornega tipa.
- Obstruktivna azoospermija je povezana z obstrukcijo prehoda semenskih kanalov. To vodi do dejstva, da moške spolne celice ne morejo priti iz mod v spolni organ. Ta različica azoospermije se pojavi v 40 % primerov. Obstrukcija kanalov je lahko pridobljena ali prirojena.
- Obturatorna azoospermija je posledica obstrukcije semenovodov. Ta patologija je lahko posledica popolne ali delne aplazije priveska, vodov ali semenskih mehurčkov, pridobljene obstrukcije vodov kot posledica postinflamatorne obstrukcije, cističnih in tumorskih procesov, ki stiskajo vod priveska. Možna je tudi jatrogena obstrukcija zaradi kirurških posegov na tem področju.
- Sekretno azoospermijo spremlja moteno nastajanje sperme zaradi dvostranskega kriptorhizma, epidparotitisa, tumorskih procesov, sevanja ali toksičnih učinkov.
- Začasna azoospermija je prehodno stanje, pri katerem spermiji niso vedno odsotni v semenski tekočini, temveč le občasno. Na primer, motnja se opazi ob poslabšanju nekaterih bolezni, po hudem stresu, ob ozadju zdravljenja z določenimi zdravili (hormoni, antibiotiki, kemoterapevtska zdravila). Začasna disfunkcija se pogosto pojavi, če moški zlorablja obiskovanje kopališč in savn ali prepogosto spolno živi.
- Genetsko azoospermijo povzroča dedni dejavnik in je prirojena patologija. Vzroki so numerične ali strukturne aberacije spolnih kromosomov. Nosilci mutacije gena CFTR (cistična fibroza) imajo pogosto obstruktivno azoospermijo, povezano z odsotnostjo ali obstrukcijo semenskih kanalov. [ 4 ]
- Prirojeno azoospermijo, ki se pri plodu razvije med fetalnim razvojem, lahko povzročijo hipopituitarizem, Cullmanov ali Prader-Willijev sindrom, druge motnje, ki povzročajo pomanjkanje gonadotropina ali GnRH, in Klinefelterjev sindrom. Več kot 10 % bolnikov z diagnosticirano azoospermijo ima nenormalno spermatogenezo zaradi nepravilnosti kromosoma Y. Takšne nepravilnosti se najpogosteje raztezajo na dolgi krak kromosoma: ta del specialisti označujejo kot AZF (azoospermijski faktor).
Glede na etiološki dejavnik se razlikujejo naslednje oblike azoospermije:
- Predtestikularna oblika je povezana s hormonskimi motnjami in predstavlja sekundarno pomanjkanje funkcije testisov.
- Testikularna oblika je primarna disfunkcija testisov zaradi nepravilnosti samih testisov.
- Posttestikularna oblika je posledica motene ejakulacije ali blokade ejakulacijskih kanalov.
Prva in tretja oblika bolezni sta najlažji za zdravljenje. Testikularna varianta je pogosto nepovratna (izjema - varikokela).
Zapleti in posledice
Azoospermija sama po sebi že velja za zaplet infekcijsko-vnetnih endokrinih motenj, ki prizadenejo urogenitalni sistem.
Vendar, kaj se lahko izkaže za azoospermijo, če patologije ne zdravimo?
Družba pogosto stereotipno razmišlja: če v družini ni otrok, je težava v ženski. Vendar pa statistika pravi povsem drugače: žensko zdravje ne omogoča zanositve le v 1/3 primerov. Nadaljnja 1/3 je kršitev moškega reproduktivnega zdravja. Preostalih 33 % so težave pri obeh partnerjih hkrati ali primeri, ko vzroka za odsotnost nosečnosti ni mogoče ugotoviti. Če torej ženska ne zanosi 1-2 leti z rednimi nezaščitenimi spolnimi odnosi, je treba diagnosticirati oba partnerja.
Pri nekaterih moških azoospermijo sprožijo resne zdravstvene težave, ki lahko sčasoma povzročijo enako resne zaplete:
- Zastoji;
- Vnetne patologije (prostatitis, orhitis, vezikulitis, epididimitis).
Poleg tega neposredno dejstvo nezmožnosti zanositve pogosto postane vzrok za depresivne motnje pri moških, stresne situacije, vodi do družinskih konfliktov in nesporazumov.
Moška neplodnost z azoospermijo
Če med diagnozo v semenski tekočini ne odkrijejo moških spolnih celic, to ne pomeni, da moško telo sploh ne proizvaja takšnih celic. Pogosto se zgodi, da moda v celoti delujejo, vendar je na poti do izhoda ovira, ki blokira vstop sperme v semensko tekočino.
V modih mora biti proizvedeno določeno število semenčic, da celice dosežejo spermo. Če se spermiji proizvajajo v manjšem številu, morda ne bodo dosegli ejakulata, lahko pa so prisotni neposredno v modih.
Da bi ugotovili vzrok azoospermije in ocenili verjetnost ponovne vzpostavitve plodnosti ter nadaljnje uporabe metod asistirane reprodukcije, zdravnik pacientu priporoči diagnostiko – zlasti biopsijo testisov. Ta postopek pogosto pomaga najti zrele spermije v tkivih in omogoča tudi določitev taktike zdravljenja.
Diagnostika azoospermija
Za uspešno zdravljenje azoospermije je treba ugotoviti osnovni vzrok motnje. Razgovor s pacientom se začne z zbiranjem anamneze: zdravnik mora poznati nekatere značilnosti pacientovega spolnega življenja, na primer stopnjo in kakovost spolne aktivnosti, trajanje obdobja, v katerem ni mogoče zanositi. Poleg tega so pomembne informacije, kot so prenesene ali obstoječe patologije, slabe navade, poklicna opitost itd. Nato specialist oceni zunanje podatke moškega: značilnosti telesa, stanje genitalij, stopnjo sekundarnih spolnih značilnosti.
V mnogih diagnostičnih centrih se diagnoza azoospermije postavi šele po vsaj dveh mikroskopskih pregledih semena, ki potrdita odsotnost moških spolnih celic. Po potrebi se predpišejo dodatne diagnostične metode:
- Ultrazvok prostate, semenskih mehurčkov, mod itd.;
- Merjenje testisov z orhidometrom in drugimi merilnimi napravami;
- Spermogram (opravljen vsaj dvakrat z razmikom 2-3 tednov);
- Krvni test, ki kaže raven folikle stimulirajočega hormona (FSH), testosterona, prolaktina in inhibina B;
- Genetske študije (kariotip, gen CFTR, faktor AZF).
Poleg tega se izvajajo testi za ugotavljanje spolno prenosljivih bolezni. Neobstruktivna azoospermija je indicirana, če se raven FSH dvigne na 7,6 MF/L ali več, s splošno motnjo razvoja testisov.
Instrumentalno diagnostiko je mogoče razširiti. Izvaja se transrektalni ultrazvok prostate, ultrazvočna Dopplerjeva ultrasonografija skrotalnih žil.
Spermogram dopolnjuje MAR-testiranje, ki ga spremlja ocena vsebnosti protiteles proti spermi v krvi.
Posebej pomembno je določanje hormonskega statusa, ki pomaga oceniti kakovost hipofizno-hipotalamične regulacije delovanja spolnih žlez.
Kot vemo, lahko spolno prenosljive okužbe negativno vplivajo tudi na kakovost semena pri moških. Za izključitev takšnih patologij se izvajajo testi ELISA, RIF ali verižna reakcija s polimerazo (PCR).
Da bi izključili vstop sperme ne v sečnico, temveč v mehur (tako imenovana retrogradna ejakulacija), se opravi pregled urina po ejakulaciji.
Biopsija testisov za azoospermijo.
Če ni kontraindikacij, se biopsija izvede na standarden način: po predhodni splošni ali lokalni anesteziji se s tanko iglo prebode stena testisa. Celoten postopek traja le nekaj minut. Če je bila anestezija lokalna, pacienta odpustijo domov v eni uri.
V nekaterih primerih je potrebna tako imenovana "odprta" biopsija: ta metoda se uporablja, če je treba za pregled odvzeti večjo količino tkiva. Med postopkom se v mošnji naredi kožni rez (do 10 mm), nato pa se odvzame želena količina tkiva. Manipulacija se zaključi z namestitvijo enega ali več šivov (običajno z vpojnimi nitmi). Pacient lahko po 2-3 urah odide domov ali ostane v bolnišnici (če je potreben nadaljnji zdravniški nadzor).
Mikrokirurška metoda biopsije mod, pri kateri se naredi večji kožni rez v mošnji, se izvaja manj pogosto. Ta tehnika omogoča popolno revizijo z uporabo kirurškega mikroskopa.
Vse te metode zahtevajo preprosto, a posebno pripravo pacienta. Zdravnik vnaprej zbere rezultate predpostopkovnih preiskav, se z anesteziologom pogovori o možnih metodah anestezije. S pacientom se pogovori, mu razloži bistvo posega, ugotovi, ali ima vsadke, umetne zaklopke, srčne spodbujevalnike, ga vpraša o zdravilih, zlasti tistih, ki redčijo kri (acetilsalicilna kislina, varfarin itd.).
Neposredna pripravljalna faza je naslednja:
- Večer pred postopkom se ne smete prenajedati, priporočljivo je, da ne večerjate ali pa pojeste nekaj lahkega (skuto, nekaj zelenjave itd.);
- Na dan biopsije ne pijte in ne jejte;
- Zjutraj se umijte pod tušem, obrijte dlake v mošnjičku in na sprednjem delu stegen.
Materiali, pridobljeni med biopsijo, gredo neposredno k embriologu. Ta oceni moške možnosti za uspešno spočetje otroka, opravi dodatne preiskave in se posvetuje z reproduktologom in genetikom.
Citogenetska študija kariotipa moškega z azoospermijo
Moški, ki imajo težave z zanositvijo in somatsko ustrezen kariotip, imajo tveganje za razvoj anevploidije spermijev, motnje števila kromosomov v diploidnem naboru, s pogostostjo kromosomskih napak v zarodni liniji od 6 do 18 %.
Težko je dovolj poudariti vlogo kromosoma Y pri nastanku sperme. Vendar pa je diagnostika, ki omogoča odkrivanje kromosomskih sprememb in njihovega vpliva na zmanjšanje števila moških zarodnih celic, trenutno težka. Znano je, da je razvoj neplodnosti tesno povezan z odsotnostjo kromosoma Y v genskem materialu.
Pri azoospermiji se genetske okvare kromosoma Y odkrijejo v približno 35–50 % primerov.
Naslednje kromosomske napake lahko povzročijo moteno spermatogenezo:
- Motnja števila kromosomov (XXY, YYY);
- Strukturne kromosomske nepravilnosti;
- Kromosomske translokacije.
Kariotip pri azoospermiji in drugih podobnih motnjah se pregleda v takih primerih:
- Pri sekretorni azoospermiji s povišanimi serumskimi ravnmi FSH;
- Pri oligospermiji s stopnjo manj kot 5 milijonov spermijev na 1 ml sperme;
- Teratozoospermija (prisotnost velikega števila mrtvih semenčic v semenski tekočini).
Pri azoospermiji se pogosto odkrije sprememba kariotipa 47,XXY: dodaten kromosom X opazimo pri bolnikih s kriptorhizmom in Klinefelterjevim sindromom. V vseh metafazah se odkrije Robertsonova translokacija (kromosom 13, 14, pa tudi 47,XY, -13, rob. T. (13,14).
Verjetno je v takih primerih za translokacijo značilen pozen razvoj, saj ni dokazov o prirojeni in dedni naravi motenj plodnosti in kromosomskih nepravilnosti.
Vrste kromosomskih napak pri moških z diagnosticirano azoospermijo so prikazane v tabeli: [ 5 ]
Kariotip |
% primerov bolnikov z azoospermijo |
46, XY. |
Več kot 92 % |
Kromosomske nepravilnosti |
Manj kot 8 % |
Klasična 47, XXY |
Približno 2 % |
Polni obrazec 48, XXYY |
Manj kot 1 % |
Mozaična varianta 46, XY/47, XXY |
Manj kot 1 % |
Klinična varianta 47, XXY |
Manj kot 1 % |
Diferencialna diagnoza
Značilne značilnosti, ki jih odkrijemo med pregledom moškega s primarno disfunkcijo testisov:
- Nezadostna izraženost sekundarnih spolnih značilnosti;
- Ginekomastija;
- Premajhno testis (manj kot 15 cm);
- Testisi so gosti ali odsotni;
- FSH je povišan ali znotraj normalnega območja.
Obstruktivno azoospermijo je mogoče zaznati:
- Norma volumna testisov;
- Povečanje, gostota priloge, prisotnost vozličkov v njem;
- Zgodovina operacije za odstranitev neoplazem v privesku ali sterilizacija;
- Slika uretroprostatitisa;
- Okvare prostate, povečani semenski mehurčki;
- Endokrini sistem, hormonsko ravnovesje sta v mejah normale.
Pri kriptorhizmu se modo ne spusti v mošnjo, znake je mogoče odkriti že ob rojstvu. Možna je enostranska ali dvostranska patologija. Lahko se razvije mikroskopska kalcifikacija moda, ki postane dejavnik tveganja za razvoj tumorja. [ 6 ]
Za varikokelo:
- Rast in razvoj testisa sta oslabljena;
- Venske žile semenskega kanala so razširjene predvsem na levi strani;
- V modu je bolečina in nelagodje.
Azoospermija |
Varikokela |
|
Zunanji pregled |
Testisi so zmanjšani, neelastični. |
Prisotne so krčne žile semenskega kanala, razširjene venske žile. Pozitiven Valsalvov test. |
ULTRAZVOK |
Opažene so spremembe v strukturi testisov in priveskov. |
Vizualizirajo se krčne žile razširjenih venskih žil grozdastega pleksusa. |
Rezultati spermograma |
Znaki azoospermije. |
Znaki astenozoospermije. |
Koga se lahko obrnete?
Zdravljenje azoospermija
Glavna smer zdravljenja azoospermije je spodbujanje naravnega razvoja moških zarodnih celic. Vendar pa so terapevtski postopki lahko različni, kar je odvisno od temeljnih vzrokov motnje. [ 7 ] Najpogosteje zdravnik pacientu priporoči naslednje terapevtske tehnike:
- Hormonsko zdravljenje - vključuje jemanje estrogenskih in LH (luteinizirajočih hormonov) pripravkov za spodbujanje spermatogeneze. Trajanje takšne terapije se predpisuje individualno in najpogosteje traja več mesecev, do šest mesecev.
- Kirurško zdravljenje se uporablja pri obstruktivnih motnjah, ki izzovejo azoospermijo. Reproduktivna funkcija se obnovi po korekciji prehodnosti: na primer kirurg odpravi prirojene razvojne napake, varikokelo in tako naprej.
- Ekstrakcija sperme z biopsijo se izvede, kadar vse zgoraj navedene metode niso uspele rešiti problema. Zdravniki iz semenske votline odvzamejo aktivne spermije in jih uporabijo za umetno oploditev.
Bolniki z azoospermijo, ki jo povzročajo patologije, kot so varikokela, kriptorhidizem, cista prostate, potrebujejo operacijo.
Če je težava posledica vnetnih procesov v reproduktivnem sistemu, se izvaja protivnetno zdravljenje z zdravili.
Motnje hormonskega ravnovesja se stabilizirajo z ustrezno hormonsko terapijo.
V vseh primerih se režim zdravljenja določi in izbere individualno, saj je pomembno upoštevati številne značilnosti tako pacienta kot tudi njegovo zdravstveno stanje na splošno. Če zdravljenje ne prinese želenega učinka, je mogoče paru pomagati z mikrokirurgijo, ki omogoča pridobitev moških spolnih celic iz tkiva testisov. Pridobljeni biomaterial se dostavi embriologom, ki izberejo spermije za nadaljnjo umetno oploditev. [ 8 ]
Ali je azoospermija ozdravljiva ali ne?
Azoospermijo je mogoče zdraviti, če je mogoče odpraviti vzrok težave. Če je na primer patologijo izzvala obstrukcija – blokada semenskega kanala, se izvede rekonstruktivna operacija, ki lahko vključuje uretralno plastiko, anastomozo, kirurško odstranitev varikokele itd.
Uspeh zdravljenja po kirurški korekciji obstrukcije opazimo v približno 30–55 % primerov.
Če je bila azoospermija posledica endokrinih, hormonskih motenj, se izvaja hormonsko nadomestno ali stimulativno zdravljenje. Obstaja veliko primerov, ko se po hormonski terapiji v spermi pojavijo polnopravne moške zarodne celice.
Če kljub vsem sprejetim ukrepom nosečnost pri azoospermiji ne nastopi, se pacientki priporoča posvet z reproduktologom za postopek umetne oploditve - na primer ICSI (injikcija sperme v citoplazmo). Tehnika vključuje pridobivanje sperme iz moda ali priveska z odprto ali aspiracijsko biopsijo.
V zapletenih primerih, ko je nemogoče odkriti in odpraviti vzrok azoospermije, je edina možnost uporaba darovalčeve sperme za zanositev. [ 9 ]
Zdravila
Pri sekundarnem hipogonadizmu se za zdravljenje uporabljajo pripravki horionskega gonadotropina: hCG, Choragon, Pregnyl, Profazi itd., v odmerku 2 tisoč ie trikrat na teden. Menotropin se daje tudi v količini 0,5-1 ampule v obliki intramuskularnih injekcij trikrat na teden.
Dopolnilna zdravila:
- Cefalosporinski antibiotiki (cefazolin, cefotaksim 1,0 dvakrat na dan;
- Uroseptična sredstva iz skupine fluorokinolonov (ciprofloksacin 250 mg dvakrat na dan);
- Lokalna protivnetna zdravila (Vitaprost svečke 1 kos. V danko zvečer pred spanjem);
- Analgetiki (Ketonal 2,0 intramuskularno, Analgin 1,0, Nospazin 2,0 intramuskularno);
- Zdravila za optimizacijo mikrocirkulacije (pentoksifilin 5.0 kot intravenska infuzija);
- Antimikotična sredstva (flukonazol 150 mg enkrat na dan, raztopina intrakonazola);
- Askorbinska kislina 2,0 dnevno štiri dni.
Kazalnik pozitivne dinamike zdravljenja je izginotje vlečnih bolečin v predelu dimelj, prisotnost posameznih spermijev med spermogramom in odsotnost vnetnih procesov. Spermogram in hormonski testi se ponavljajo v presledku 4 tednov.
Tribestan
Zdravljenje endokrinih oblik azoospermije se pogosto izvaja z uporabo pripravkov rastlinskega izvora. Trenutno je še posebej zanimivo za fitozdravila, ki so učinkovita in varna. Rastlinski pripravki običajno združujejo blag kompleksen učinek in odsotnost izrazitih stranskih učinkov, pa tudi možnost uporabe v povezavi s tradicionalnimi zdravili.
Obstajajo številni zeliščni pripravki, ki vsebujejo saponine ali tako imenovane steroidne glikozide, ki lahko nežno uravnavajo hormonsko ravnovesje v moškem telesu. Omeniti velja, da takšna zdravila popravljajo moteno delovanje endokrinih žlez, ne da bi pri tem vplivala na normalno delujoč žlezni sistem.
Eno od sredstev, v sestavi katerega so prisotni saponini, je Tribestan. Zdravilo se aktivno uporablja za odpravljanje motenj libida in plodnosti pri moških.
Bogata kompleksna sestava zdravila Tribestan zagotavlja večstopenjsko delovanje zdravila, ki se odraža na ravni hipofize, spolnih žlez in nadledvične skorje. S pomočjo saponinov in sapogeninov se stabilizira delovanje endokrinih žlez, alkaloidi pa pomagajo širiti krvne žile in pospešiti prekrvavitev v spolnem sistemu.
Tribestan vpliva na hormonsko ravnovesje, ima posreden estrogeni učinek, ne da bi pri tem motil regulatorne mehanizme.
Poleg tega zdravilo pozitivno vpliva na psihočustveno ravnovesje, izboljšuje stanje avtonomnega živčnega sistema, optimizira dobro počutje, zmanjšuje utrujenost, povečuje telesno in duševno zmogljivost. Pomembno je, da je Tribestan varen, netoksičen ter ne povzroča funkcionalnih in morfoloških sprememb. Uporablja se lahko kot monoterapija ali v kombinaciji s hormonskimi zdravili.
Moškim z azoospermijo je priporočljivo jemati 1-2 tableti zdravila Tribestan trikrat na dan, vsaj tri zaporedne mesece. Terapevtski potek se lahko ponavlja, dokler ni dosežen želeni pozitiven učinek.
Zdravljenje se praviloma dobro prenaša, primerov prevelikega odmerjanja in izrazitih stranskih učinkov niso opazili. Alergijske reakcije so bile redko odkrite.
Spermaktin
Znanstveniki so ugotovili, da jemanje zdravil, ki vsebujejo antioksidante in elemente v sledovih, v mnogih primerih pomaga povečati možnosti oploditve in zmanjšati tveganje za reproduktivne motnje. Najbolj razširjena in zanimiva s strani strokovnjakov so bila zdravila, ki vplivajo na različne vrste motenj spermatogeneze (vključno z azoospermijo). Zdravniki so opazili vpliv spermaktina, acetil-L-karnitina, L-karnitin fumarata in kompleksa alfa-lipojske kisline na vrednosti oksidativnega stresa in stopnjo fragmentacije DNK moških zarodnih celic.
Številne študije so pokazale pozitivno statistično značilno dinamiko osnovnih vrednosti spermograma, zlasti gibljivosti in morfologije. Stabilno izboljšanje je bilo opaženo že bližje tretjemu mesecu terapevtskega cikla. Hkrati se je zmanjšalo število prostih radikalov. Glavni zaključek je bil: stimulacija spermatogeneze s kompleksnim pripravkom Spermactin je učinkovit in varen način za izboljšanje moške reproduktivne funkcije.
Zdravilo se vzame po eno vrečko (10 g) zjutraj takoj po zajtrku. Prašek je treba razredčiti v 150–200 ml vode ali soka (mleko, vroč čaj in pijače, ki vsebujejo alkohol, niso primerne).
V redkih primerih lahko Spermactin povzroči individualno preobčutljivostno reakcijo. Če se to zgodi, se kompleksno zdravilo prekliče in nadomesti z drugimi, primernejšimi zdravili.
Selcink
Za ustrezno delovanje moškega reproduktivnega sistema je pomembno vzdrževati fiziološko raven koncentracije vitaminov in elementov v sledovih, ki sodelujejo v biokemičnih reakcijah in so njihovi katalizatorji. Nekatera esencialna mikrohranila proizvajajo moški reproduktivni organi. Za najpomembnejša elementa za normalno plodnost veljata cinkov in selenov ion.
Danes ima veliko bolnikov pomanjkanje vitaminov in mikroelementov v telesu. To je še posebej povezano s prehranskimi motnjami, številnimi slabimi navadami in neugodnimi okoljskimi razmerami. Enakomerna in omejena prehrana precej hitro povzroči zmanjšanje vnosa koristnih snovi in posledično razvoj različnih patoloških stanj.
Cink nadzoruje izražanje genov med proliferacijo in diferenciacijo celic ter sodeluje pri senzibilizaciji na hormone in rastne faktorje. Pomanjkanje cinka je še posebej prizadeto v zgodnjih fazah celičnega cikla. Prav njegovo pomanjkanje povzroča zapoznel spolni razvoj pri mladostnikih in zmanjšano moško plodnost. Zanimivo je, da se cink ponavadi kopiči v prostati in služi kot ena od sestavin izločene tekočine. Pomaga uravnavati aktivnost spermoplazemskih encimov, sodeluje v procesih koagulacije in utekočinjanja semenske tekočine. Prisotnost cinka v moških zarodnih celicah je najvišja v celotnem organizmu in znaša 1900 µg/kg.
Drug element v sledovih, selen, ima zaščitni učinek pred biokemično agresivnimi prostimi radikali. Selen je potreben kot antioksidativni branilec celičnih membran, spodbuja delovanje drugih antioksidantov. V primeru pomanjkanja tega elementa v sledovih se razvije moška neplodnost, saj ne le zagotavlja zaščito moških zarodnih celic, temveč je odgovoren tudi za njihovo gibljivost.
Številne študije so potrdile učinkovitost zdravila Selzinc v povezavi s koncentracijo, gibljivostjo in morfologijo sperme pri moških, ki trpijo zaradi motenj plodnosti. To zdravilo ostaja popolnoma varno tudi pri jemanju dveh dnevnih odmerkov, pri čemer niso opaženi nobeni stranski učinki in simptomi. Zdravilo Selzinc se jemlje po eno tableto na dan več mesecev (po presoji zdravnika).
Prostagut forte
Večkomponentno zeliščno zdravilo Prostagut forte se uporablja za azoospermijo, povezano z benigno hiperplazijo prostate in prostatitisom. Zdravilo velja za popolnoma varno in hkrati ni slabše po učinkovitosti od znanih sintetičnih zdravil.
Sestavo izdelka predstavlja izvleček plazeče jagode serenoe in sabal palme ter suhi izvleček korenike plazeče koprive.
Za zdravilo Prostagut forte je značilen izrazit protivnetni, antiedematozni učinek, sposobnost zaviranja celičnega razvoja z zaviranjem proizvodnje RNA. Dodatne lastnosti zdravila: stimulacija živčnega sistema, zaviranje porabe testosterona s strani celic prostate. Aktivna sestava zdravila pomaga zmanjšati boleče in pekoč občutek med izločanjem urina pri bolnikih z benigno hiperplazijo prostate.
Zdravilo ne vpliva neposredno na zdravljenje azoospermije.
Kapsule zdravila se jemljejo peroralno, cele, z vodo. Trajanje zdravljenja - vsaj en mesec, ena kapsula zjutraj in zvečer. Zdravilo Prostagut se dobro prenaša, neželeni učinki v obliki neprijetnih občutkov v predelu trebuha se redko pojavijo. Nekateri bolniki lahko razvijejo alergijo na zdravilo.
Kaj lahko zaključimo? Zdravilo Prostagut forte vpliva le na zunanje manifestacije motenj, vendar neposredno azoospermije, pa tudi rasti tumorjev prostate, to zdravilo ne more pozdraviti. Vendar pa se zdravilo lahko uporablja kot del celovitega zdravljenja.
Fizioterapevtsko zdravljenje
Medicinske in kirurške metode niso edini način za odpravo azoospermije. Zdravniki uporabljajo tokovno, lasersko in magnetoterapijo kot dodatek k glavnim terapevtskim metodam, kar omogoča boljšo obnovo moške plodnosti.
Medtem učinkovitost fizikalnih postopkov ni vedno opažena: pomagajo, če je treba pozdraviti kronične genitourinarne patologije ali pospešiti okrevanje telesa po operaciji. Glavni učinek takšnih postopkov je povečanje ali zmanjšanje mišičnega tonusa, razširitev žil, izboljšanje mikrocirkulacije, blokiranje počasnih vnetnih procesov.
Fizioterapija ni predpisana za akutne vnetne reakcije, infekcijske procese, sum na maligne tumorje, pa tudi v obdobjih vročine, s hudim potekom sistemskih patologij.
- Vakuumska masaža je najbolj priljubljen postopek za zdravljenje azoospermije in je tehnika lokalnega negativnega tlaka, imenovana LOD terapija. Postopek vključuje namestitev penisa v posebno barokomoro, iz katere se počasi izčrpava zrak. Posledično v predel penisa aktivno teče kri in pride do erekcije. Po vzpostavitvi tlaka se postopek ponovi. Takšna specifična masaža je predpisana, če je azoospermija pri moškem kombinirana z erektilno disfunkcijo. Kaj prinaša takšno zdravljenje? Preprečuje zastoj krvi, izboljšuje mikrocirkulacijo, obogati organe s kisikom, kar pozitivno vpliva na delovanje prostate in mod. Metoda je kontraindicirana pri bolnikih z izrazito varikokelo, dimeljsko kilo, pa tudi pri povečanem tveganju za nastanek krvnih strdkov.
- Laserska terapija vključuje uporabo nizkointenzivnega laserja, ki ne uničuje tkiva: rdeči spekter sevanja doseže globino dveh milimetrov, infrardeči pa do osem milimetrov. Glavna lastnost laserske terapije je imunska stimulacija, optimizacija presnovnih procesov, blokiranje vnetnega odziva, aktivacija proizvodnje testosterona, kar neposredno vpliva na motorično aktivnost spermijev.
- Magnetna terapija normalizira žilno mrežo, stabilizira proizvodnjo hormonov, ima hipotenzivne in protitumorske učinke.
- Elektrostimulacija vključuje uporabo pulzirajočih tokov, ki povzročijo krčenje mišic. S pomočjo elektroforeze se zdravila dostavijo na potrebno območje – zlasti encimska in antiedemska zdravila. Ta metoda dostave zdravil v tkiva pomaga povečati koncentracijo zdravila na potrebnem območju telesa in zmanjšati resnost stranskih učinkov. Elektrostimulacija ni predpisana bolnikom s tumorskimi procesi, kompleksnimi vnetnimi boleznimi, pa tudi ob prisotnosti kožnih lezij na območju posega.
Druge tehnike fizikalne terapije za azoospermijo lahko vključujejo:
- Ozonska terapija;
- Zdravljenje z blatom;
- Transuretralna mikrovalovna terapija.
Metode se lahko uporabljajo posamezno ali v kombinaciji druga z drugo.
Zeliščno zdravljenje
Ljudska zdravila za azoospermijo so običajno neučinkovita. Vendar pa v nekaterih primerih zdravilne rastline v kombinaciji s spremembami življenjskega sloga in prehrane pomagajo nekoliko izboljšati kakovost semenske tekočine.
Če obstajajo težave s spermatogenezo, je priporočljivo, da vsako jutro, popoldne in zvečer namesto čaja skuhate in pijete poparek iz plodov gloga. Poleg tega dobro pomagajo zeliščni čaji iz bezga in bodike.
Za obnovitev kakovosti semena naribanega korenja iztisnite 100 ml soka in ga zmešajte z dvema tabletama mumije. Zdravilo se uživa vsak dan pred zajtrkom. Poleg tega čez dan pijte poparek zelišča ergot. Takšno zdravljenje traja en mesec.
2 žlici Adamovega korena prevremo z vrelo vodo. Po ohladitvi zdravilo precedimo in ga uporabljamo po 1 žlico dnevno.
Pripravite zeliščno zbirko na osnovi orehovih listov, borovih poganjkov, islandskega mahu in bele murve. Sestavine vzamete v enakih količinah. Nato 2 žlici mešanice prelijete z vrelo vodo (450 ml) in pustite stati v termosu pol ure. Nato precedite in namesto čaja vzemite 150 ml trikrat na dan. Lahko dodate med in limonin sok.
Dober učinek ima tinktura lapchatke. Za pripravo vzemite koreniko rastline (100 g), prelijte z 0,5 litra vodke, vztrajajte dva tedna. Nato tinkturo precedite in jo vzamete eno čajno žličko trikrat na dan, med obroki, z majhno količino vode.
Ljudski zdravilci svetujejo, da za odpravo azoospermije hrano začinite s posušeno in svežo baziliko ali pa popijete poparek iz listov. Za pripravo poparka 20 g svežih listov bazilike prelijete z 250 ml vrele vode in pustite stati pol ure. Zdravilo se pije trikrat na dan pol ure pred zajtrkom, kosilom in večerjo.
Tudi čebelarski izdelki - zlasti matični mleček v kombinaciji z medom - dobro opravljajo svoje delo. Takšno mešanico pojemo takoj po obroku po eno žlico, pri čemer jo držimo v ustih, dokler se popolnoma ne raztopi. Ni treba piti vode ali drugih tekočin.
Kirurško zdravljenje
V primeru azoospermije, patologije, pri kateri v ejakulatu primanjkuje spermijev, se za pridobivanje moških spolnih celic uporabljajo kirurške metode. Te metode vključujejo PESA, TESA in TESE.
Prvi dve metodi, PESA ali TESA, najpogosteje uporabljajo specialisti. Tehnika TESE bilateralne biopsije testisov z uporabo mikrokirurške tehnologije se uporablja za zdravljenje neobstruktivne azoospermije. [ 10 ]
- PESA je igelna biopsija, ki se izvaja na več področjih testikularnih prilog. PESA je igelna biopsija, ki se izvaja na več področjih testikularnih prilog in velja za 100 % učinkovito v prisotnosti obstrukcije semenovoda, vendar lahko sam postopek dodatno poslabša stopnjo blokade semenovoda.
- Tehnika TESA vključuje izvedbo igelne biopsije na več področjih testisov. Gre za minimalno invaziven postopek, ki uspešno pridobi potrebno število spermijev. Vendar pa ima metoda svoje pomanjkljivosti: učinkovita je le, če obstajajo žarišča spermatogeneze, vendar tudi obstoječih žarišč ni vedno mogoče zaznati zaradi pomanjkanja vizualnega nadzora nad strukturo tkiva. Če zdravnik opravi do šest vbodov na vsakem testisu in ne najde moških zarodnih celic, je priporočljiva mikrokirurška punkcija TESE.
- TESE je aspiracija testikularnega tkiva za nadaljnjo ekstrakcijo sperme. Ta tehnika velja za najučinkovitejšo. Najprej se izvede biopsija in spermiji se ločijo od odvzetega biomateriala. Uporablja se zaprta punkcija, za katero se uporablja posebna pištola: za ta postopek so značilni pogosti zapleti in relativno nizka učinkovitost. Najpogostejša je bilateralna mikrokirurška multifokalna biopsija testisa, ki se pogosto uporablja pri bolnikih z neobstruktivno azoospermijo.
Nosečnost z azoospermijo
Preden zdravnik poda napovedi o možnosti oploditve ženske z azoospermijo pri moškem, mora analizirati rezultate diagnoze, določiti vrsto in ugotoviti vzrok motnje. Šele nato se razvije optimalna taktika nadaljnjih ukrepov za dosego nosečnosti in rojstva zdravega otroka za par.
Če je pacientu diagnosticirana obstruktivna azoospermija, je s pomočjo kirurga mogoče obnoviti plodnost. Za odprtje semenovoda se izvede mikrokirurška rekonstrukcija, katere podrobnosti so odvisne od lokacije in obsega zamašenega območja.
Primer sekretorne azoospermije je nekoliko slabši, saj so pri takšni diagnozi možnosti za uspešno zdravljenje sicer majhne, vendar niso tako velike. Kljub temu je mogoče nekatere hormonske motnje odpraviti s konzervativnim zdravljenjem, katerega cilj je stabilizacija endokrinega sistema in popravljanje spermatogeneze. Če je bil glavni vzrok azoospermije razširitev skrotalnih žil, potem je neplodnost pogosto mogoče pozdraviti s kirurškim posegom.
Za mnoge bolnike so možnosti za ozdravitev še vedno majhne. V takšni situaciji, če zdravnik ugotovi, da ni možnosti za nadaljnje zdravljenje, se lahko priporoči uporaba metod asistirane reprodukcije – zlasti IVF. To tehnologijo reproduktologi uspešno uporabljajo že več kot štiri desetletja, z leti pa se je učinkovitost metode povečala.
IVF za azoospermijo
Danes specialisti uspešno uporabljajo tehniko ekstrakcije moških zarodnih celic neposredno iz moda za njihovo nadaljnjo uporabo v programih oploditve in vitro (ICSI). Tehnika ekstrakcije sperme je biopsija. Ta postopek v približno 30–60 % primerov povzroči dolgo pričakovano nosečnost.
Učinkovitost biopsije se lahko razlikuje glede na resnost azoospermije. Za jasnejšo individualizirano prognozo zdravljenja se opravi temeljit pregled bolnika. Zdravnik prejme predhodne informacije o vrsti patologije, na podlagi katerih oceni možnosti za uspešno oploditev.
Obstajajo različne tehnike biopsije: zdravnik izbere najprimernejšo, ki bo v določeni situaciji izjemno učinkovita.
Preprečevanje
Preprečevanje razvoja azoospermije in preprečevanje motenj reproduktivnega zdravja pri moških je predvsem povezano z zdravim življenjskim slogom. Zdravniki bi morali svoje paciente motivirati in jim razložiti nujnost izogibanja slabim navadam.
Zdravniki priporočajo:
- Izogibajte se promiskuitetnim spolnim odnosom, ne imejte nezaščitenih spolnih odnosov z vprašljivim partnerjem;
- Izogibajte se pitju alkoholnih pijač, uporabi drog ali kajenju;
- Vadite razumno zmerno telesno aktivnost, izogibajte se tako hipodinamiji kot pretirani telesni aktivnosti;
- Občasno obiščite zdravnika za preventivne preglede, pravočasno zdravite morebitne infekcijske in vnetne procese v telesu;
- Ne pozabite na zadosten počitek in spanec;
- Izogibajte se konfliktom in stresnim situacijam.
Poleg tega je pomembno vedeti, da je za ohranjanje moške plodnosti nezaželeno vzdrževati spolne odnose in imeti prepogoste spolne odnose. Optimalno je imeti spolne odnose enkrat na 3-4 dni.
Napoved
Uspeh zdravljenja azoospermije je odvisen od številnih dejavnikov. To so predvsem starost in splošno zdravstveno stanje bolnika ter njegov življenjski slog. Če se odkrije kromosomska napaka, lahko specialist vztraja pri dodatni genetski diagnozi, ki je potrebna za oceno stopnje tveganja za zarodke. Poleg tega predpisovanje hormonskih zdravil zahteva jasen nadzor nad zdravljenjem: če se ne držite sheme jemanja takšnih zdravil, lahko to bistveno in negativno vpliva na učinkovitost terapije.
Splošna prognoza je naslednja: bolniki z obstruktivno azoospermijo imajo po zdravljenju, tako naravno kot z uporabo asistirane reprodukcije, večje možnosti za zanositev. Sekretorno azoospermijo je težje zdraviti, vendar tudi tukaj obstajajo nekatere možnosti za uspeh terapije. Glavna stvar je izpolnjevanje vseh priporočil in predpisov zdravnika ter natančno upoštevanje sheme zdravljenja. Le v tem primeru je mogoče doseči pojav in vztrajno prisotnost moških spolnih celic v spermi in nadalje – uspešno zanositev.
Najbolj brezupna vrsta motnje velja za azoospermijo, ki se razvije kot posledica epidparotitisa ali mumpsa. Najslabša prognoza je opažena pri genetski ali idiopatski obliki patologije.

