Medicinski strokovnjak članka
Nove publikacije
Gastroezofagealna refluksna bolezen in nosečnost
Zadnji pregled: 12.07.2025

Vsa vsebina iLive je pregledana ali preverjena, da se zagotovi čim večja dejanska natančnost.
Imamo stroge smernice za pridobivanje virov in samo povezave do uglednih medijskih strani, akademskih raziskovalnih institucij in, kadar je to mogoče, medicinsko pregledanih študij. Upoštevajte, da so številke v oklepajih ([1], [2] itd.) Povezave, ki jih je mogoče klikniti na te študije.
Če menite, da je katera koli naša vsebina netočna, zastarela ali drugače vprašljiva, jo izberite in pritisnite Ctrl + Enter.
Gastroezofagealna refluksna bolezen (GERB) je kronična ponavljajoča se bolezen, ki jo povzroča motnja motorično-evakuacijske funkcije organov gastroezofagealne cone in za katero je značilen spontani ali redno ponavljajoči se refluks želodčne ali dvanajstnične vsebine v požiralnik, kar vodi do poškodbe distalnega požiralnika z razvojem erozivno-ulcerativnih, kataralnih in/ali funkcionalnih motenj.
Epidemiologija
Zgaga, glavni simptom gastroezofagealne refluksne bolezni, se pojavlja pri približno 50 % nosečnic, po nekaterih študijah pa doseže 80 %. [ 1 ] Približno 25 % nosečnic vsakodnevno doživlja zgago. [ 2 ] Zgaga je tako pogosta težava nosečnic, da jo tako bolnice same kot mnogi porodničarji smatrajo za normalno manifestacijo nosečnosti, ki ne zahteva posebne pozornosti.
Približno 17 % nosečnic hkrati občuti zgago in regurgitacijo.[ 3 ] Nedavno so poročali o incidenci simptomov refluksa v tretjem trimesečju, ki znaša približno 25 %, pri čemer se resnost zgage skozi nosečnost vztrajno povečuje.[ 4 ],[ 5 ]
Indeks telesne mase pred nosečnostjo, povečanje telesne teže med zadnjo nosečnostjo in rasa ne vplivajo na pogostost pojavljanja in resnost simptoma. Razvoj zgage v prvi nosečnosti poveča tveganje za njeno ponovitev v naslednjih.
Zgaga je pogosto posledica poslabšanja že obstoječe GERB. Naše izkušnje kažejo, da je od 55 nosečnic z endoskopsko potrjenim refluksnim ezofagitisom le 10 (18,2 %) bolezen prvič v življenju razvilo med nosečnostjo. Drugo stališče je, da se večina žensk začne pritoževati nad zgago šele, ko jim ta dejansko poslabša kakovost življenja in povzroči znatno tesnobo, torej veliko pozneje, kot se dejansko pojavi.
Vzroki GERB v nosečnosti
GERB med nosečnostjo verjetno povzroča zmanjšan tlak v spodnjem ezofagealnem sfinktru zaradi povečane ravni estrogena in progesterona pri materi med nosečnostjo. Hormonske spremembe med nosečnostjo lahko zmanjšajo tudi gibljivost želodca, kar vodi do povečanega časa praznjenja želodca in povečanega tveganja za GERB.
Patogeneza
Pojav GERB med nosečnostjo je večfaktorien, saj vključuje tako hormonske kot mehanske dejavnike. Pogosto je posledica postopnega zmanjševanja tlaka v spodnjem ezofagealnem sfinktru zaradi postopnega povečanja estrogena in progesterona v krvnem obtoku.[ 8 ] Najnižji tlak v spodnjem ezofagealnem sfinktru se pojavi pri 36 tednih nosečnosti.[ 9 ] Drugi dejavniki, ki lahko prav tako vplivajo na GERB, vključujejo povečan intragastrični tlak zaradi povečane maternice in spremembe v gibljivosti prebavil zaradi neučinkovite gibljivosti požiralnika s podaljšanim časom praznjenja.[ 10 ]
Simptomi GERB v nosečnosti
Simptomi gastroezofagealne refluksne bolezni med nosečnostjo so skoraj enaki kot simptomi zunaj nje. Glavni simptom je zgaga, ki se običajno pojavi po jedi, zlasti po zaužitju velike, mastne, ocvrte in začinjene hrane, kar se kaže s pekočim občutkom v predelu prsnega koša in/ali regurgitacijo. [ 11 ] Nekatere ženske, da bi se izognile zgagi, raje jedo enkrat na dan, kar lahko privede do znatne izgube teže. Zgaga traja od nekaj minut do nekaj ur, se ponavlja večkrat na dan in se stopnjuje v vodoravnem položaju, pri obračanju z ene strani na drugo. Nekatere nosečnice so pozorne na dejstvo, da zgaga bolj moti na levi strani. Poleg tega njen pojav izzove tudi upogibanje telesa naprej, na primer pri obuvanju ali zapenjanju čevljev (simptom "vezalk").
V nekaterih primerih je bolnik za lajšanje zgage, ki se pojavi ponoči med spanjem, prisiljen vstati, nekaj časa hoditi po sobi in popiti nekaj vode. Nekatere ženske morajo spati sede na stolu. Občutek zgage spremlja boleč občutek melanholije in depresivno razpoloženje. Ob ozadju dolgotrajne zgage se lahko pojavijo bolečine za prsnico, odinofagija in spahovanje zraka. Pogosto bolečina seva v zadnji del glave, medlopatasti prostor in se okrepi med ali takoj po jedi. Včasih bolniki z zgago občutijo povečano slinjenje.
Tako mora biti med nosečnostjo primarna diagnoza gastroezofagealne refluksne bolezni postavljena na podlagi kliničnih manifestacij bolezni, saj občutljivost in specifičnost simptoma, kot je zgaga, ki se pojavi po jedi ali ko pacient leži na hrbtu, doseže 90 %.
Fizični pregled lahko pokaže zmerno občutljivost na palpacijo v epigastrični regiji.
Poslabšanje GERB (gastroezofagealne refluksne bolezni), refluksni ezofagitis, se pogosteje pojavlja v drugi polovici nosečnosti. V prvem trimesečju zgago in poslabšanje GERB pogosto izzove zgodnja toksikoza - bruhanje nosečnic. Če se torej bruhanje pojavi ob koncu nosečnosti (zadnjih 6-7 tednov), tega simptoma ne smemo prezreti, saj je bruhanje lahko znak kile ezofagealne odprtine diafragme ali razvoja zapletov.
Kaj te moti?
Obrazci
Leta 2002 je bila na svetovnem kongresu gastroenterologov v Los Angelesu sprejeta nova klinična klasifikacija gastroezofagealne refluksne bolezni, po kateri se razlikujejo naslednje bolezni:
- neerozivna (ali endoskopsko negativna) oblika bolezni (NERB), tj. GERB brez znakov ezofagitisa; ta definicija velja za primere, ko bolnik z manifestacijami bolezni, predvsem zgago, ki izpolnjuje klinična merila za gastroezofagealno refluksno bolezen, ni imel poškodbe sluznice požiralnika;
- erozivno-ulcerozna (ali endoskopsko pozitivna) oblika bolezni, vključno z zapleti v obliki razjed in striktur požiralnika;
- Barrettov požiralnik (metaplazija stratificiranega ploščatega epitelija v stebričasti epitelij v distalnem požiralniku kot posledica gastroezofagealne refluksne bolezni. Izolacija te oblike bolezni je posledica dejstva, da ta oblika metaplazije velja za predrakavo stanje. Do danes v literaturi ni opisanih primerov bolezni pri nosečnicah).
Zapleti in posledice
Zapleti GERB med nosečnostjo, vključno z razjedami, krvavitvami in strikturo požiralnika, so redki, morda zato, ker je trajanje ezofagitisa pri nosečnicah relativno kratko.
Diagnostika GERB v nosečnosti
Diagnoza GERB med nosečnostjo se postavi na podlagi pritožb, anamneze in rezultatov instrumentalnega pregleda.
Rentgenski pregled se pri nosečnicah ne uporablja zaradi možnega škodljivega vpliva na plod; pH-metrija se lahko uporabi, vendar je potreba po njeni uporabi vprašljiva.
Ezofagogastroduodenoskopija
Ezofagogastroduodenoskopija (EGDS) je metoda izbire za diagnosticiranje GERB (gastroezofagealne refluksne bolezni), zlasti njenih zapletov. Čeprav je metoda za mater obremenjujoča, jo njena varnost za plod, visoka informativnost, možnost natančne diagnoze in diferencialne diagnoze bolezni uvrščajo na 1. mesto med instrumentalnimi metodami za diagnosticiranje patologije zgornjih prebavil pri nosečnicah. Z začetkom uporabe endoskopije v nujnih primerih smo prišli do zaključka, da jo je treba uporabljati tudi pri rutinskih pregledih nosečnic z ustreznimi indikacijami.
Indikacije za EGDS:
- akutna krvavitev iz požiralnika in želodca;
- sum na poškodbo ali perforacijo požiralnika, želodca ali dvanajstnika; sum na prisotnost tujka;
- za potrditev ali izključitev tumorskega procesa;
- akutni napadi bolečin v trebuhu, vztrajne dispeptične težave v kombinaciji z bolečino v zgornjem delu trebuha z negativnimi rezultati ultrazvočnega pregleda trebušnih organov;
- sum na hud peptični ezofagitis, striktura požiralnika;
- pri nosečnicah z jetrno cirozo za izključitev ali potrditev prisotnosti krčnih žil požiralnika.
Načrtovana fibroendoskopija je kontraindicirana pri nosečnicah z deformacijo cervikotorakalne hrbtenice, izrazito kifozo, skoliozo ali lordozo; stenozo požiralnika, katere velikost je manjša od premera endoskopa; togostjo žrela; veliko golšo; prekomernim bruhanjem nosečnic; nefropatijo, eklampsijo ali preeklampsijo; predleženjem posteljice, visoko miopijo. Kot relativno kontraindikacijo lahko izpostavimo istomično-cervikalno insuficienco v kombinaciji z grožnjo prekinitve nosečnosti.
Druga varna, zelo informativna instrumentalna metoda za diagnosticiranje GERB pri nosečnicah je ultrazvok. Zanesljiv ehografski znak kile je povečanje premera prečnega prereza prebavnega trakta na ravni ezofagealne odprtine diafragme za več kot 1,58 +/– 0,18 cm, ultrazvočni znaki gastroezofagealnega refluksa pa so razširitev trebušnega požiralnika v 9 minutah od začetka ehokontrastne študije in povečanje premera požiralnika za več kot 0,35 +/– 0,06 cm.
Kaj je treba preveriti?
Katere teste so potrebne?
Koga se lahko obrnete?
Zdravljenje GERB v nosečnosti
Osnova zdravljenja GERB (zgage) je maksimalna okrepitev zaščitnih dejavnikov proti refluksu in oslabitev agresivnega kislinsko-peptičnega faktorja, kar se mora začeti z upoštevanjem priporočil za spremembe življenjskega sloga in prehrane. [ 12 ]
Spremembe življenjskega sloga (glejte tabelo ) in prehrane je treba med nosečnostjo upoštevati kot zdravljenje prve izbire, če pa je zgaga dovolj huda, je treba zdravljenje začeti po posvetu z zdravnikom (priporočilo stopnje C). [ 13 ], [ 14 ]
Ženska se mora izogibati položajem, ki spodbujajo zgago. Če ni kontraindikacij, naj spi z dvignjenim vzglavjem postelje (dvignjeno naj bo pod kotom 15°, samo "visoke" blazine niso dovolj). [ 15 ] Zelo nezaželeno je dolgo ležati v nagnjenem položaju, biti prisiljen ležati v postelji s spuščenim vzglavjem, izvajati gimnastične vaje, povezane z napenjanjem trebuha, nositi tesne pasove, steznike. [ 16 ] Izogibati se je treba zaprtju, če se pojavi, saj vsako napenjanje vodi do povečanja intraabdominalnega tlaka, sproščanja kisle želodčne vsebine v požiralnik in pojava zgage.
Po jedi ne smete ležati - bolje je sedeti ali celo stati: to spodbuja hitrejšo evakuacijo hrane iz želodca.
Priporočljivi so delni obroki (5-7-krat na dan) v majhnih porcijah; ženska naj se izogiba prenajedanju. V prehrano je priporočljivo vključiti živila z alkalno reakcijo ("prehranska antacida"): mleko, smetano, kislo smetano, skuto, omlete iz beljakovin na pari, kuhano meso, ribe, perutnino, maslo in rastlinsko olje, beli kruh. Zelenjavne jedi in priloge je treba kuhati ali pretlačiti. Jabolka je bolje peči. Ni priporočljivo uživati mastnega ocvrtega mesa, perutnine, rib, prekajene hrane, pekočih omak in začimb, kislih sadnih sokov in kompotov, zelenjave, ki vsebuje grobe vlaknine (belo zelje, redkev, hren, čebula, česen), gob, črnega kruha, čokolade, gaziranih in penečih pijač, vročega čaja, črne kave. [ 17 ]
V primeru blage zgage so ti ukrepi lahko povsem zadostni. V primerih hude zgage, pojava drugih simptomov GERB (gastroezofagealne refluksne bolezni) se je treba s pacientom pogovoriti o vseh pozitivnih in morebitnih negativnih vidikih zdravljenja z zdravili.
Zdravljenje GERB z zdravili med nosečnostjo
Za nadzor simptomov so na voljo različni farmakološki posegi, vendar se je treba z bolnico pogovoriti o morebitnih tveganjih za bolnico, plod in novorojenčka. Kritično teratogeno obdobje med nosečnostjo je od 31. dne (v 28-dnevnem menstrualnem ciklu) do 71. dne od zadnje menstruacije. Izpostavljenost potencialnemu teratogenu pred tem obdobjem običajno povzroči izid »vse ali nič« (bodisi smrt ploda bodisi preživetje brez anomalije); zato je treba vsa farmakološka sredstva, ki niso nujno potrebna, odložiti, dokler ne mine obdobje morebitne teratogenosti. Zato mora izbrano zdravljenje GERB med nosečnostjo čim bolj zmanjšati morebitna tveganja. Zato morajo možnosti zdravljenja slediti postopnemu pristopu (priporočilo stopnje C). [ 18 ], [ 19 ] Pri tem pristopu je prvi korak sprememba življenjskega sloga. Če ni odziva ali če moteči simptomi vztrajajo, se začne farmakološko zdravljenje, začenši z antacidi, nato z antagonisti histaminskih receptorjev-2 (H2RA) in na koncu z zaviralci protonske črpalke (PPI) (tabela). [ 20 ]
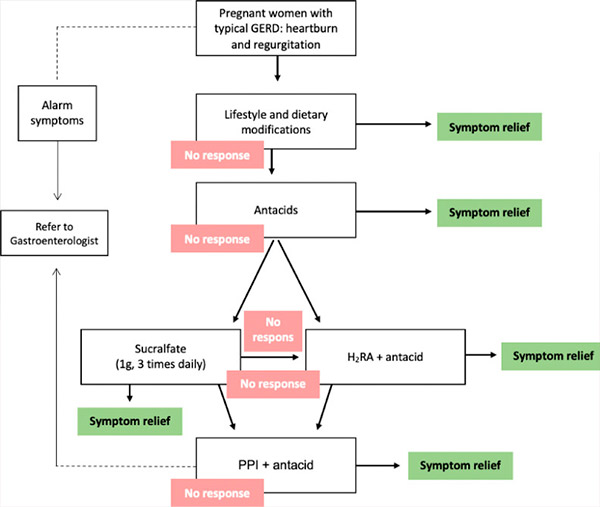
Postopen pristop k zdravljenju GERB med nosečnostjo. GERB = gastroezofagealna refluksna bolezen, H2RA = antagonist histaminskih receptorjev 2, PPI = zaviralec protonske črpalke.
Žal zdravila, ki se uporabljajo za zdravljenje GERB (gastroezofagealne refluksne bolezni), niso bila preizkušena v randomiziranih kontroliranih preskušanjih pri nosečnicah. Večina priporočil za njihovo uporabo temelji na poročilih o primerih in kohortnih študijah, ki jih izvajajo farmacevtska podjetja, ali na priporočilih ameriške Uprave za hrano in zdravila (FDA).
Tradicionalna zdravljenja GERB (gastroezofagealne refluksne bolezni) vključujejo antacide, sukralfat, prokinetike, zaviralce H2-histaminskih receptorjev in zaviralce protonske črpalke. FDA je vsa zdravila, ki se uporabljajo med nosečnostjo, razdelila v pet varnostnih kategorij: A, močna, C, D in X, glede na njihovo sistemsko razpoložljivost in absorpcijo ter poročila o prirojenih malformacijah pri ljudeh in živalih.
Antacidi
Antacidi so ena najpogosteje predpisanih (uporabljanih) skupin zdravil za nosečnice, takoj za železovimi dodatki. Približno 30–50 % nosečnic jih jemlje za zdravljenje zgage in drugih simptomov refluksa.
V študijah na živalih ni bilo dokazano, da bi bili antacidi, ki vsebujejo aluminij, kalcij in magnezij, ter so priporočljivi kot zdravljenje prve izbire za zgago in refluks kisline med nosečnostjo.[ 21 ] Visoki odmerki in dolgotrajna uporaba magnezijevega trisilikata so bili povezani z nefrolitiazo, hipotenzijo in respiratorno stisko pri plodu, zato njegova uporaba med nosečnostjo ni priporočljiva. Antacidi, ki vsebujejo bikarbonate, prav tako niso priporočljivi zaradi tveganja za presnovno acidozo pri materi in plodu ter preobremenitev s tekočino. Poročali so tudi o primerih mlečno-alkalnega sindroma pri nosečnicah, ki so jemale dnevne odmerke, večje od 1,4 g elementarnega kalcija, pridobljenega iz kalcijevega karbonata.[ 22 ]
Za zdravljenje GERB med nosečnostjo so antacidi, ki vsebujejo kalcij, v običajnih terapevtskih odmerkih, glede na koristen učinek tega zdravljenja pri preprečevanju hipertenzije in preeklampsije (priporočilo stopnje A). [ 23 ]
Sistematični pregled je pokazal, da so kalcijevi dodatki učinkoviti pri preprečevanju hipertenzije in preeklampsije. Soglasje priporoča uporabo antacidov, ki vsebujejo kalcij, zaradi njihovih omejenih stranskih učinkov. Vendar pa lahko prekomerno uživanje kalcijevega karbonata povzroči mlečno-alkalni sindrom; antacidi, ki vsebujejo kalcijev karbonat, verjetno nimajo pomembnega vpliva na novorojenčka.[ 24 ] Podobno kot antacidi, ki vsebujejo kalcij, je magnezijev sulfat v randomiziranem, s placebom kontroliranem preskušanju povzročil 50-odstotno zmanjšanje tveganja za eklampsijo in s tem zmanjšanje materinske umrljivosti.[ 25 ]
Uporaba antacidov, ki vsebujejo magnezijev bikarbonat ali trisilikat, med nosečnostjo ni priporočljiva (priporočilo stopnje C).
Antacidi, ki vsebujejo bikarbonate, lahko povzročijo preobremenitev s tekočino pri plodu in materi ter presnovno alkalozo. Visoki odmerki in dolgotrajna uporaba magnezijevega trisilikata so bili povezani z respiratorno stisko pri plodu, hipotenzijo in nefrolitiazo.[ 26 ]
Antacidna zdravila običajno delimo na absorpcijska (sistemska, topna) in neabsorbirajoča (nesistemska, netopna). Absorbirajoča zdravila vključujejo magnezijev oksid, kalcijev karbonat, natrijev bikarbonat, slednji se pogosto uporablja v vsakdanjem življenju za odpravljanje zgage, vendar ni primeren za dolgotrajno sistematično uporabo. Prvič, kljub sposobnosti sode bikarbone, da hitro lajša zgago, je njen učinek kratkotrajen, in ker se pri interakciji z želodčnim sokom tvori ogljikov dioksid, ki ima izrazit učinek izločanja soka, se ponovno sprostijo novi deli klorovodikove kisline in zgaga se kmalu znova pojavi z novo močjo. Drugič, natrij, ki ga vsebuje soda, absorbiran v črevesju, lahko povzroči pojav edema, kar je za nosečnice izjemno nezaželeno.
Neabsorbirajoči antacidi vključujejo magnezijev karbonat, aluminijev fosfat in aluminijev hidroksid. So zelo učinkoviti in imajo malo stranskih učinkov ter jih je mogoče predpisati nosečnicam brez strahu pred izpostavitvijo matere in ploda posebnemu tveganju. Študije na živalih so dokazale odsotnost teratogenih učinkov antacidov, ki vsebujejo magnezij, aluminij in kalcij. Danes večina od njih velja za varne in so sprejemljivi za uporabo v povprečnih terapevtskih odmerkih pri nosečnicah. Poleg tega obstajajo opažanja, ki kažejo, da so imele ženske, ki so jemale magnezijev oksid, manj pogosto nosečniške zaplete, kot sta nefropatija in eklampsija. Vendar pa je bilo ugotovljeno, da lahko magnezijev sulfat povzroči zapoznelo porodno aktivnost in šibkost poroda ter razvoj krčev. Zato je treba antacide, ki vsebujejo magnezij, v zadnjih tednih nosečnosti izključiti.
Ko govorimo o antacidih, ne moremo mimo omembe priljubljenih zdravil v naši državi, med katerimi sta glavni bizmutov nitrat (Vikalin, Roter, Bismofalk) in koloidni bizmutov subcitrat (De-Nol), ki imata ne le antacidni, temveč tudi citoprotektivni učinek in se ju med nosečnostjo ne sme uporabljati zaradi pomanjkanja informacij o možnih neželenih učinkih bizmutovih soli na plod. Bizmutovi pripravki so s strani FDA razvrščeni v kategorijo C.
Zdravila, ki imajo zaščitni učinek na sluznico
Sukralfat
Pri bolnikih, ki imajo kljub uporabi antacidov vztrajne simptome GERB, je lahko sukralfat (1 g peroralna tableta 3-krat na dan) naslednja farmakološka možnost (priporočilo stopnje C).[ 27 ]
Sukralfat se počasi absorbira, zato je varen za uporabo med nosečnostjo in dojenjem. Študije na živalih so pokazale njegovo varnost pred teratogenimi učinki pri odmerkih, ki so 50-krat višji od tistih, ki se uporabljajo pri ljudeh, FDA pa ga je uvrstila v "razred B".[ 28 ]
Le ena prospektivna študija je ocenila rezultate tega zdravljenja. Več žensk v skupini, ki je prejemala sukralfat, je občutilo olajšanje zgage in regurgitacije v primerjavi s skupino, ki je spreminjala življenjski slog (90 % v primerjavi s 43 %, P < 0,05).
Zaviralci H2-histaminskih receptorjev
Če simptomi vztrajajo tudi po jemanju samo antacidov, se lahko zaviralci H2 kombinirajo z antacidi (priporočilo stopnje B). Zaviralce H2, ki se dajejo v kombinaciji z antacidi, je treba upoštevati kot zdravljenje tretje izbire za GERB med nosečnostjo.[ 29 ]
Čeprav se zaviralci H2 v zadnjih letih za zdravljenje GERB (gastroezofagealne refluksne bolezni) v splošni populaciji uporabljajo vse manj, so najpogosteje predpisana skupina zdravil, ki se uporabljajo za zdravljenje zgage pri nosečnicah, ki se niso odzvale na spremembe življenjskega sloga in antacide. Vsi štirje razredi zdravil (cimetidin, ranitidin, famotidin in nizatidin) so zdravila za nosečnost kategorije B po FDA.
Cimetidin
V klinični praksi se uporablja že več kot 25 let. V tem času so se nabrale pomembne izkušnje z njegovo uporabo pri različnih skupinah bolnikov, vključno z nosečnicami. Hkrati je zdravilo po klasifikaciji FDA precej varno, saj ne povečuje tveganja za prirojene malformacije. Vendar pa nekateri strokovnjaki menijo, da ga ne bi smeli predpisovati nosečnicam, saj lahko cimetidin povzroči feminizacijo novorojenčkov moškega spola.
Ranitidin
Učinkovitost zdravila pri nosečnicah je bila posebej preučena. Dvojno slepa, s placebom nadzorovana, navzkrižna študija [10] je primerjala učinkovitost ranitidina, jemanega enkrat ali dvakrat na dan, s placebom pri nosečnicah s simptomi GERB (gastroezofagealne refluksne bolezni), pri katerih zdravljenje z antacidi ni bilo uspešno. Dvajset žensk po 20. tednu nosečnosti je prejemalo 150 mg ranitidina dvakrat na dan ali 150 mg enkrat na dan zvečer ali placebo. Odmerjanje dvakrat na dan je bilo učinkovito in niso opazili nobenih stranskih učinkov ali neželenih izidov nosečnosti. [ 30 ]
Obstajajo tudi določeni statistični podatki, vključno z gradivi, ki temeljijo na posplošitvi posameznih primerov uporabe ranitidina v različnih fazah nosečnosti. Hkrati niso bili zabeleženi nobeni stranski učinki zdravila.
Eksperimentalne študije na podganah in kuncih niso pokazale znakov okvarjene plodnosti ali fetotoksičnosti, niti pri uporabi ranitidina v odmerku, ki je bil 160-krat večji od priporočenega za ljudi.
Varnosti uporabe ranitidina v prvem trimesečju nosečnosti je bilo posvečenih več študij. Prospektivna kohortna študija, izvedena leta 1996, v katero je bilo vključenih 178 žensk, ki so jemale zaviralce H2 (71 % jih je prejemalo ranitidin, 16 % cimetidin, 8 % famotidin in 5 % nizatidin), in 178 žensk iz kontrolne skupine, ki niso jemale nobenih zdravil (iste starosti, s podobnimi anamnezami glede uživanja alkohola in kajenja), je dokazala varnost zdravil. Tako so bile prirojene malformacije opažene v 2,1 % primerov pri bolnicah, ki so jemale zaviralce H2, v primerjavi s 3 % v primerjalni skupini.
Podobni podatki so bili pridobljeni v študiji švedskega registra medicinske moči leta 1998: pri 156 novorojenčkih, katerih matere so med nosečnostjo jemale ranitidin, je bilo zabeleženih 6 (3,8 %) primerov prirojenih malformacij. Združeni podatki za Veliko Britanijo in Italijo pa kažejo stopnjo tveganja za prirojene malformacije, povezane z jemanjem zdravila, ki je enaka 1,5.
Odsotnost teratogenih ali toksičnih učinkov v eksperimentalnih pogojih in podatki, pridobljeni v kliniki, kažejo, da je ranitidin varen med nosečnostjo, tudi v prvem trimesečju, in je edini zaviralec H2 z dokazano učinkovitostjo pri nosečnicah.
Famotidin
Študij o uporabi famotidina med nosečnostjo je malo. Eksperimentalne študije na podganah in kuncih ne kažejo na fetotoksične ali teratogene učinke. V prej omenjeni študiji Michigan Medicaide so pri 2 (6,1 %) od 33 novorojenčkov, katerih matere so v prvem trimesečju nosečnosti jemale famotidin, odkrili prirojene malformacije (v primerjavi z enim predvidenim primerom). Vendar pa je število trenutno dostopnih opazovanj premajhno, da bi lahko sprejeli kakršne koli dokončne zaključke.
Nizatidin
Podatki o varnosti nizatidina med nosečnostjo so prav tako omejeni. Eksperimentalne študije ne podpirajo prisotnosti morebitnega embrio- ali fetotoksičnega učinka, edino poročilo v literaturi pa se nanaša na uspešen izid nosečnosti pri ženski, ki je jemala nizatidin od 14. do 16. tedna nosečnosti. Treba je opozoriti, da je FDA nizatidin sprva uvrstila v kategorijo C, a ga je nedavno prerazvrstila v kategorijo B.
Prokinetiki
Prokinetiki (metoklopramid, domperidon, cisaprid) zagotavljajo znatno lajšanje simptomov, primerljivo z uporabo zaviralcev H2 pri blagih oblikah GERB (gastroezofagealne refluksne bolezni), vendar so bistveno manj učinkoviti pri celjenju erozivnih in ulcerativnih lezij sluznice požiralnika. Metoklopramid je s strani FDA razvrščen v kategorijo B, cisaprid pa v kategorijo C. Pri nosečnicah se uporablja samo metoklopramid.
Metoklopramid
Metoklopramid, ki je zaviralec dopaminskih receptorjev, poveča tonus spodnjega ezofagealnega sfinktra in s tem zmanjša gastroezofagealni refluks, izboljša kinetiko in s tem samočiščenje požiralnika ter izboljša evakuacijsko funkcijo želodca. Pri nosečnicah je glavna indikacija za njegovo uporabo slabost in bruhanje med nosečnostjo. Eksperimentalne študije so pokazale varnost njegove uporabe med nosečnostjo pri laboratorijskih živalih. Pri ljudeh niso zabeležili prirojenih malformacij ali toksičnih lezij novorojenčkov zaradi uporabe metoklopramida. Hkrati je študija programa Michigan Medicaide zabeležila 10 primerov prirojenih malformacij (od tega 8 pričakovanih) (5,2 %) pri 192 novorojenčkih, katerih matere so v prvem trimesečju jemale metoklopramid. Metoklopramid je s strani FDA razvrščen v kategorijo B.
Zaviralci protonske črpalke
Če zaviralci H2 v kombinaciji z antacidi ne zadostujejo za nadzor resnosti simptomov, je pri prebojni GERB priporočljiva uporaba zaviralcev protonske črpalke z dodatkom antacidov kot reševalnih zdravil (priporočilo stopnje C). [ 31 ]
Zaviralci protonske črpalke (PPI) so najučinkovitejša skupina zdravil, ki se uporabljajo za zdravljenje tako endoskopsko negativne kot pozitivne gastroezofagealne refluksne bolezni. Čeprav so PPI pri zdravljenju GERB učinkovitejši od zaviralcev H2, se pri nosečnicah ne uporabljajo tako pogosto. Zato so podatki o varnosti te skupine terapevtskih učinkovin med nosečnostjo še bolj omejeni. Prevladuje mnenje, da naj se PPI med nosečnostjo uporabljajo le pri bolnicah z endoskopsko potrjeno hudo ali zapleteno GERB, ki se ne odzivajo na zaviralce H2.
Razpoložljiva zdravila iz skupine zaviralcev protonske črpalke vključujejo omeprazol, esomeprazol, lansoprazol, dekslansoprazol, rabeprazol in pantoprazol. Z vidika varnosti FDA omeprazol uvršča v razred C zaradi morebitne toksičnosti za plod (na podlagi študij na živalih), medtem ko so drugi zaviralci protonske črpalke uvrščeni v razred B.[ 32 ]
Omeprazol
Omeprazol je FDA uvrstila v kategorijo zdravil C, ker pri odmerkih za ljudi povzroča od odmerka odvisno smrt zarodka/ploda pri podganah in kuncih brez teratogenih učinkov.
Po drugi strani pa v literaturi obstajajo informacije o varnosti omeprazola.
Obstaja tudi več prospektivnih študij, ki potrjujejo varnost zaviralcev protonske črpalke in zlasti omeprazola pri nosečnicah.
In posplošene svetovne izkušnje so podjetju AstraZeneca omogočile, da je dovolilo uporabo originalnega zdravila omeprazol (Losec MAPS) med nosečnostjo, pri čemer je v navodilih za njegovo medicinsko uporabo navedlo, da "so rezultati študij pokazali odsotnost stranskih učinkov omeprazola na zdravje nosečnic, ploda ali novorojenčka. Losek MAPS se lahko uporablja med nosečnostjo."
Lansoprazol
Eksperimentalne študije, izvedene na brejih podganah in kuncih, so pokazale, da lansoprazol v odmerkih, ki so 40-krat oziroma 16-krat višji od priporočenih za ljudi, nima negativnega vpliva na plodnost in ni fetotoksičen.
Podatki o varnosti klinične uporabe zdravila pri ženskah med nosečnostjo so omejeni. Najvarnejša rešitev problema je izogibanje uporabi zdravila med nosečnostjo, zlasti v prvem trimesečju, če pa je zdravljenje z lansoprazolom potrebno ali je bilo takšno zdravljenje izvedeno v zgodnjih fazah nosečnosti, se zdi tveganje za plod zelo majhno.
Rabeprazol, pantoprazol, esomeprazol
Glede na informacije, ki jih posredujejo proizvajalci, eksperimentalni podatki, pridobljeni na podganah in kuncih, kažejo na varnost uporabe teh zdravil med nosečnostjo. Vendar v literaturi ni podatkov o uporabi teh zdravil pri ljudeh, zato se je rabeprazolu, pantoprazolu in esomeprazolu pri zdravljenju GERB (gastroezofagealne refluksne bolezni) pri nosečnicah bolje izogibati.
Uporaba rabeprazola med nosečnostjo pri ljudeh ni bila preučena; vendar pa se na podlagi podatkov o uporabi rabeprazola pri živalih in podatkov o uporabi drugih zaviralcev protonske črpalke pri ljudeh pričakuje, da je uporaba rabeprazola med nosečnostjo varna.[ 33 ]
Preprečevanje aspiracijskega sindroma med porodom
Nosečnice imajo veliko tveganje za želodčno aspiracijo med porodom, zlasti če porod poteka pod anestezijo. Mendelsonov sindrom ali sindrom aspiracije kisline je najpogostejši vzrok porodniške obolevnosti in umrljivosti zaradi anestezije. Zato je preprečevanje tega zapleta med porodom tako pomembno. Če povzamemo podatke, ki so jih pridobili različni raziskovalci, lahko sklepamo, da je z vidika varnosti za otroka najbolj upravičena metoda za preprečevanje sindroma aspiracije kisline med porodom ali kirurško rešitev dajanje zaviralcev H2-histaminskih receptorjev, zlasti ranitidina. Cela vrsta študij, ki dokazujejo to dejstvo, kaže, da pri predpisovanju zdravila porodnicam ni bilo zabeleženega negativnega vpliva na pogostost in moč popadkov, srčni utrip ploda ali Apgarjevo oceno. Poleg tega v 24 urah po rojstvu ni bilo zabeleženega negativnega vpliva na kislost želodčnega soka pri novorojenčkih. Za preprečevanje sindroma aspiracije kisline med porodom ali carskim rezom je sprejemljivo predpisati tudi zaviralce protonske črpalke, kar dokazujejo sklepi strokovnjakov FDA.
Zaključek
Ob upoštevanju vseh informacij, predstavljenih v tem poglavju, lahko predlagamo naslednji algoritem za zdravljenje GERB (gastroezofagealne refluksne bolezni) pri nosečnicah. V blagih primerih je lahko zadostna dieta in upoštevanje priporočil glede življenjskega sloga.
Če ni učinka, je treba zdravljenje z zdravili začeti z dajanjem antacidov (1 terapevtski odmerek 3-krat na dan 1 uro po obroku in 4. odmerek zvečer) ali sukralfata (1 g 3-krat na dan).
Če je ta terapevtski pristop neučinkovit, se po celovitem pogovoru o težavi s pacientom, vključno z varnostnim profilom priporočenih zdravil, lahko predpišejo zaviralci H2-histaminskih receptorjev (enkrat na dan zvečer, po večerji). Po mnenju večine raziskovalcev je ranitidin v odmerku 150 mg/dan (enkrat zvečer, po obroku) varen.
Zaviralni zaviralci protonske črpalke (PPI) so rezervna zdravila za zdravljenje hudih in zapletenih primerov GERB (gastroezofagealne refluksne bolezni) po predhodnem EGDS-u. Očitno je treba dati prednost originalnemu omeprazolu, ki ima najboljši varnostni profil od vseh PPI. Seveda je v prvem trimesečju nosečnosti bolje, da se antisekretorna zdravila ne predpisujejo.
Kirurško zdravljenje GERB (gastroezofagealne refluksne bolezni) se med nosečnostjo ne izvaja.
Zdravljenje GERB med dojenjem
Čeprav glavni simptomi GERB običajno izginejo kmalu po porodu, nekatere ženske še naprej doživljajo simptome refluksa, zlasti zgago, v poporodnem obdobju in potrebujejo zdravniško pomoč.
Ugotovljeno je bilo, da se večina sistemskih zdravil, ki se uporabljajo pri zdravljenju GERB (gastroezofagealne refluksne bolezni), izloča v materino mleko in lahko negativno vpliva na razvoj otroka. Varnost uporabe zdravil med dojenjem, pa tudi pri nosečnicah, temelji na eksperimentalnih podatkih in literaturi o njihovi uporabi pri doječih materah.
Neabsorbirajoči antacidi (aluminijev hidroksid, magnezijev trisilikat) se ne kopičijo v materinem mleku in zato veljajo za varne.
Vsi zaviralci H2 se izločajo v materino mleko, zato lahko teoretično negativno vplivajo na kislost želodčne vsebine novorojenčkov, zavirajo presnovo zdravil in stimulirajo centralni živčni sistem. Ameriška akademija za pediatrijo je leta 1994 ranitidin in famotidin uvrstila med varna zdravila za dojenje, pri čemer je bil famotidin bolj zaželen, ker se manj kopiči v materinem mleku. Ženskam med dojenjem je bolje ne predpisovati nizatidina, saj je njegov učinek slabo raziskan.
Prav tako je malo znanega o izločanju zaviralcev protonske črpalke (PPI) v materino mleko in njihovi varnosti za dojenčka. Zdi se, da PPI prehajajo v mleko, ker imajo relativno nizko molekulsko maso. Edina objavljena študija o uporabi omeprazola med dojenjem kaže, da je varen za uporabo pri ljudeh. Eksperimentalna študija na podganah je pokazala, da je zdravilo povzročilo upočasnitev pridobivanja telesne teže pri mladičih podgan. Zato se glede na omejeno število opazovanj uporaba PPI med dojenjem ne priporoča. Ženske s hudo GERB, ki potrebujejo kronično antisekretorno zdravljenje, morajo bodisi prenehati z dojenjem in nadaljevati z zdravljenjem bodisi uporabljati zdravila iz drugih razredov.
Zato je med nosečnostjo in dojenjem za zdravljenje GERB bolje dati prednost zdravilom, katerih delovanje je bilo dobro preučeno že vrsto let, kot novim zdravilom. Le strog nadzor zdravnika nad jemanjem zdravil pri nosečnicah in preudarna terapija bosta tveganje za morebitne neželene učinke zmanjšala na minimum.
Preprečevanje
Sestavljen je iz upoštevanja splošnega "režima" in prehranskih ukrepov, razvitih za bolnike z GERB.

