Medicinski strokovnjak članka
Nove publikacije
Pregled kranialnih živcev. Par II: vidni živec (n. opticus)
Zadnji pregled: 07.07.2025

Vsa vsebina iLive je pregledana ali preverjena, da se zagotovi čim večja dejanska natančnost.
Imamo stroge smernice za pridobivanje virov in samo povezave do uglednih medijskih strani, akademskih raziskovalnih institucij in, kadar je to mogoče, medicinsko pregledanih študij. Upoštevajte, da so številke v oklepajih ([1], [2] itd.) Povezave, ki jih je mogoče klikniti na te študije.
Če menite, da je katera koli naša vsebina netočna, zastarela ali drugače vprašljiva, jo izberite in pritisnite Ctrl + Enter.
Vidni živec prenaša vidne impulze iz mrežnice očesa v skorjo okcipitalnega režnja.
Pri zbiranju anamneze se ugotovi, ali ima bolnik kakršne koli spremembe vida. Spremembe ostrine vida (na daljavo ali blizu) so v pristojnosti oftalmologa. V primeru prehodnih epizod zamegljenega vida, omejenih vidnih polj, fotopsij ali kompleksnih vidnih halucinacij je potreben podroben pregled celotnega vidnega analizatorja. Najpogostejši vzrok prehodne okvare vida je migrena z vidno avro. Motnje vida najpogosteje predstavljajo bliski svetlobe ali iskrive cikcake (fotopsije), utripanje, izguba dela ali celotnega vidnega polja. Vidna avra migrene se razvije 0,5-1 uro (ali manj) pred napadom glavobola, traja v povprečju 10-30 minut (ne več kot 1 uro). Glavobol pri migreni se pojavi najkasneje 60 minut po koncu avre. Vidne halucinacije, kot so fotopsije (bliski, iskre, cikcaki), lahko predstavljajo avro epileptičnega napada ob prisotnosti patološkega žarišča, ki draži skorjo v predelu kalkarnega žleba.
Vidna ostrina in njena študija
Ostrino vida določajo oftalmologi. Za oceno ostrine vida na daljavo se uporabljajo posebne tabele s krogi, črkami in številkami. Standardna tabela, ki se uporablja v Ukrajini, vsebuje 10–12 vrstic znakov (optotipov), katerih velikosti se od zgoraj navzdol zmanjšujejo v aritmetični progresiji. Vid se pregleduje z razdalje 5 m, tabela mora biti dobro osvetljena. Norma (ostrina vida 1) je takšna ostrina vida, pri kateri je preiskovanec sposoben razlikovati optotipe 10. (šteto od zgoraj) vrstice s te razdalje. Če je preiskovanec sposoben razlikovati znake 9. vrstice, je njegova ostrina vida 0,9, 8. vrstice – 0,8 itd. Z drugimi besedami, branje vsake naslednje vrstice od zgoraj navzdol kaže na povečanje ostrine vida za 0,1. Ostrino vida na blizu se preverja z uporabo drugih posebnih tabel ali tako, da se pacienta prosi, naj prebere besedilo iz časopisa (običajno je mogoče ločiti droben časopisni tisk z razdalje 80 cm). Če je ostrina vida tako slaba, da bolnik ne more ničesar prebrati z nobene razdalje, se omeji na štetje prstov (zdravnikova roka je nameščena v višini bolnikovih oči). Če tudi to ni mogoče, bolnika prosimo, naj ugotovi, ali je v temnem ali osvetljenem prostoru. Zmanjšana ostrina vida ( ambliopija ) ali popolna slepota (amavroza) se pojavi, ko je poškodovana mrežnica ali vidni živec. Pri takšni slepoti neposredna reakcija zenice na svetlobo izgine (zaradi prekinitve aferentnega dela zeničnega refleksnega loka), vendar reakcija zenice na osvetlitev zdravega očesa ostane nedotaknjena (eferentni del zeničnega refleksnega loka, ki ga predstavljajo vlakna tretjega možganskega živca, ostane nedotaknjen). Počasi napredujoča izguba vida se opazi, ko tumor stisne vidni živec ali hiazmo.
Znaki kršitev
Prehodno kratkotrajno izgubo vida na enem očesu (prehodna monokularna slepota ali amaurosis fugax - iz latinskega "mimogrede") lahko povzroči prehodna motnja prekrvavitve mrežnice. Bolnik jo opiše kot "zaveso, ki pada od zgoraj navzdol", ko se pojavi, in kot "dviganje zavese", ko se obrne. Vid se običajno povrne v nekaj sekundah ali minutah. Za retrobulbarni nevritis je značilno akutno in progresivno zmanjšanje vida v 3-4 dneh, ki se nato povrne v nekaj dneh do tednih in ga pogosto spremljajo bolečine v očeh. Nenadna in vztrajna izguba vida se pojavi pri zlomih kosti sprednje lobanjske jame v območju vidnega kanala; pri žilnih lezijah vidnega živca in temporalnem arteritisu. Ko je bifurkacijska cona bazilarne arterije blokirana in se razvije bilateralni infarkt okcipitalnih režnjev s poškodbo primarnih vidnih centrov obeh možganskih hemisfer, se pojavi "cevasti" vid ali kortikalna slepota. "Tubularni" vid je posledica bilateralne hemianopsije z ohranjenim centralnim (makularnim) vidom na obeh očesih. Ohranitev vida v ozkem centralnem vidnem polju je razložena z dejstvom, da je makularna projekcijska cona na polu okcipitalnega režnja oskrbljena s krvjo iz več arterijskih porečij in v primeru infarkta okcipitalnih režnjev najpogosteje ostane nedotaknjena. Ostrina vida pri teh bolnikih je nekoliko zmanjšana, vendar se obnašajo, kot da bi bili slepi. "Kortikalna" slepota se pojavi v primeru insuficience anastomoz med kortikalnimi vejami srednje in zadnje možganske arterije na področjih okcipitalne skorje, ki so odgovorna za centralni (makularni) vid. Kortikalna slepota je značilna po ohranjanju zenicnih reakcij na svetlobo, saj vidne poti od mrežnice do možganskega debla niso poškodovane. Kortikalna slepota z dvostransko poškodbo okcipitalnih režnjev in parietookcipitalnih predelov se v nekaterih primerih lahko kombinira z zanikanjem te motnje, akromatopsijo, apraksijo konjugiranih očesnih gibov (bolnik ne more usmeriti pogleda proti predmetu, ki se nahaja v perifernem delu vidnega polja) in nezmožnostjo vizualnega zaznavanja predmeta in dotikanja le-tega. Kombinacija teh motenj se imenuje Balintov sindrom.
Vidna polja in njihova študija
Vidno polje je območje prostora, ki ga vidi negibno oko. Celovitost vidnih polj je določena s stanjem celotne vidne poti (vidni živci, vidni trakt, vidno sevanje, kortikalno vidno območje, ki se nahaja v kalkarnem žlebu na medialni površini okcipitalnega režnja). Zaradi loma in križanja svetlobnih žarkov v leči ter prehoda vidnih vlaken iz istih polovic mrežnice v hiazmo je desna polovica možganov odgovorna za celovitost leve polovice vidnega polja vsakega očesa. Vidna polja se ocenjujejo ločeno za vsako oko. Obstaja več metod za njihovo približno oceno.
- Izmenična ocena posameznih vidnih polj. Zdravnik sedi nasproti pacienta. Pacient si pokrije eno oko z dlanjo, z drugim očesom pa pogleda na nosni most zdravnika. Kladivo ali migajoči prsti se premikajo vzdolž oboda od zadaj pacientove glave do središča njegovega vidnega polja, pacient pa naj zabeleži trenutek, ko se kladivo ali prsti pojavijo. Pregled se izvaja izmenično v vseh štirih kvadrantih vidnih polj.
- Metoda "grožnje" se uporablja v primerih, ko je treba pregledati vidna polja pacienta, ki je nedostopen za govorni stik (afazija, mutizem itd.). Zdravnik z ostrim "grožljivim" gibom (od periferije proti sredini) približa iztegnjene prste roke pacientovi zenici in opazuje njeno utripanje. Če je vidno polje nedotaknjeno, pacient utripa kot odziv na približevanje prsta. Pregledajo se vsa vidna polja vsakega očesa.
Opisane metode so povezane s presejanjem; napake vidnega polja se natančneje zaznajo s posebno napravo - perimetrom.
Znaki kršitev
Monokularne okvare vidnega polja običajno povzroči patologija zrkla, mrežnice ali vidnega živca – z drugimi besedami, poškodba vidnih poti pred njihovim križanjem (hiazma) povzroči motnjo vidnega polja samo na enem očesu, ki se nahaja na prizadeti strani. Binokularne okvare vidnega polja (hemianopsija) so lahko bitemporalne (obe očesi imata izgubo temporalnih vidnih polj, tj. desno oko ima desno, levo oko pa levo) ali homonimne (vsako oko ima enako izgubo vidnih polj – bodisi levo bodisi desno). Bitemporalne okvare vidnega polja se pojavijo pri lezijah na območju križanja optičnih vlaken (na primer poškodba hiazme v onikoju in hipofizi). Homonimne okvare vidnega polja se pojavijo, ko je prizadet vidni trakt, optično sevanje ali vidna skorja, tj. ko je prizadeta vidna pot nad hiazmo (te okvare se pojavijo v vidnih poljih, nasprotnih lezi: če je lezija v levi hemisferi, so prizadeta desna vidna polja obeh oči in obratno). Poškodba temporalnega režnja povzroči okvare v istoimenskih zgornjih kvadrantih vidnih polj (kontralateralna anopsija zgornjega kvadranta), poškodba parietalnega režnja pa okvare v istoimenskih spodnjih kvadrantih vidnih polj (kontralateralna anopsija spodnjega kvadranta).
Okvare prevodnega vidnega polja so redko povezane s spremembami ostrine vida. Tudi pri znatnih okvarah perifernega vidnega polja se lahko centralni vid ohrani. Bolniki z okvarami vidnega polja, ki jih povzroča poškodba vidnih poti nad hiazmo, se morda ne zavedajo njihove prisotnosti, zlasti v primerih poškodbe parietalnega režnja.
 [ 1 ]
[ 1 ]
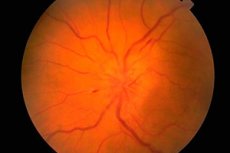
Fundus in njegov pregled
Očni fundus se pregleda z oftalmoskopom. Oceni se stanje glave vidnega živca (papile) (začetni, intraokularni del vidnega živca, viden med oftalmoskopijo), mrežnice in žil fundusa. Najpomembnejše značilnosti fundusa so barva glave vidnega živca, jasnost njenih meja, število arterij in ven (običajno 16–22), prisotnost venske pulzacije, morebitne nepravilnosti ali patološke spremembe: krvavitve, eksudat, spremembe v stenah krvnih žil v območju rumene pege (makule) in na obodu mrežnice.
Znaki kršitev
Za edem vidnega diska so značilne izbočenost (disk štrli nad nivo mrežnice in sega v zrklno votlino), rdečina (žile na disku so močno razširjene in napolnjene s krvjo); meje diska postanejo nejasne, število mrežničnih žil se poveča (več kot 22), vene ne pulzirajo, prisotne so krvavitve. Dvostranski edem vidnega diska ( kongestivna papila vidnega živca ) se opazi pri povečanem intrakranialnem tlaku (volumski proces v lobanjski votlini, hipertenzivna encefalopatija itd.). Ostrina vida sprva običajno ni prizadeta. Če se povečanega intrakranialnega tlaka ne odpravi pravočasno, se ostrina vida postopoma zmanjša in zaradi sekundarne atrofije vidnega živca se razvije slepota.
Zastoje v glavi vidnega živca je treba razlikovati od vnetnih sprememb (papilitis, optični nevritis ) in ishemične optične nevropatije. V teh primerih so spremembe v glavi pogosto enostranske, značilne so bolečine v predelu zrkla in zmanjšana ostrina vida. Bledica glave vidnega živca v kombinaciji z zmanjšano ostrino vida, zoženjem vidnih polj in zmanjšanimi zeničnimi reakcijami so značilne za atrofijo vidnega živca, ki se razvije pri številnih boleznih, ki prizadenejo ta živec (vnetne, dismetabolične, dedne). Primarna atrofija vidnega živca se razvije s poškodbo vidnega živca ali hiazme, medtem ko je glava bleda, vendar ima jasne meje. Sekundarna atrofija vidnega živca se razvije po edemu glave vidnega živca, meje glave so sprva nejasne. Selektivna bledica temporalne polovice vidnega diska se lahko opazi pri multipli sklerozi, vendar to patologijo zlahka zamenjamo z različico normalnega stanja vidnega diska. Pigmentna degeneracija mrežnice je možna pri degenerativnih ali vnetnih boleznih živčnega sistema. Druge pomembne patološke ugotovitve za nevrologa med pregledom fundusa vključujejo arteriovenski angiom mrežnice in simptom češnjeve jamice, ki je možen pri mnogih gangliosidozah in je značilen po prisotnosti bele ali sive okrogle lezije v makuli, v središču katere je češnjevo rdeča lisa. Njen izvor je povezan z atrofijo ganglijskih celic mrežnice in prosojnostjo žilne membrane skozi njo.

