Medicinski strokovnjak članka
Nove publikacije
Torakocenteza
Last reviewed: 29.06.2025

Vsa vsebina iLive je pregledana ali preverjena, da se zagotovi čim večja dejanska natančnost.
Imamo stroge smernice za pridobivanje virov in samo povezave do uglednih medijskih strani, akademskih raziskovalnih institucij in, kadar je to mogoče, medicinsko pregledanih študij. Upoštevajte, da so številke v oklepajih ([1], [2] itd.) Povezave, ki jih je mogoče klikniti na te študije.
Če menite, da je katera koli naša vsebina netočna, zastarela ali drugače vprašljiva, jo izberite in pritisnite Ctrl + Enter.
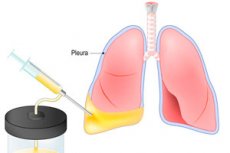
Če tekočina vstopi ali se nabere v plevralni votlini, lahko povzroči nevarne težave z dihanjem, ki lahko privedejo do smrti bolnika. Torakocenteza ali plevrocenteza pomaga odpraviti nevarnost. Postopek je prebadanje prsne stene z nadaljnjim odstranjevanjem tekočine. Torakocenteza lahko nosi tako terapevtsko kot diagnostično obremenitev – na primer za odvzem in jemanje tekočine za raziskave, za dajanje zdravilnih raztopin. Kopičenje tekočine v plevralni votlini je povezano s slabim zdravjem, težavami z dihanjem tudi v mirnem stanju. Po torakocentezi in odstranitvi tekočine se dihanje izboljša, delo dihal in srčno-žilnega sistema pa se obnovi. [ 1 ], [ 2 ]
Indikacije za postopek
Kdaj je torakocenteza potrebna?
Plevralna votlina je prostor v prsnem košu, ki ga omejuje plevra. Plevra je gladka serozna membrana pljuč, sestavljena iz dveh plasti: parietalne plasti, ki ščiti prsni koš od znotraj, visceralne plasti pa meji na pljuča. Običajno je v plevralni votlini prisotna majhna količina serozne tekočine, ki deluje kot mazivo za zmanjšanje trenja med dihanjem. Če se razvije bolezen, se lahko med plevralnimi plastmi nabere več tekočine – tako imenovani plevralni izliv. Vendar pa ima lahko tekočina tudi drug izvor, kot so:
- Transudat je edematozna vlaga, ki zaradi povišanega krvnega tlaka in znižanega osmotskega tlaka v plazmi pronica v plevro. Takšen izliv je značilen za odpoved srca ali cirozo.
- Eksudat je vnetna vlaga, ki prodre v plevro zaradi povečane prepustnosti žilnih sten. Hkrati se nekatere krvne celice, beljakovine in druge snovi izločijo iz plazme. Eksudativni izliv je tipičen znak onkoloških procesov, vnetja pljuč, virusnih lezij.
Če je volumen plevralnega izliva majhen in ni draženja plevralnih ovojnic, oseba običajno ne čuti sumljivih simptomov. Takšna težava se odkrije naključno med diagnostičnimi ukrepi za druge težave v telesu ali med preventivnim pregledom.
Če je volumen izliva dovolj velik, ima bolnik težave z dihanjem, občutek nelagodja in pritiska v prsih, bolečino med vdihom, kašelj, splošno šibkost, utrujenost.
Zahvaljujoč torakocentezi se tekočina odstrani, stanje osebe se izboljša, obstaja možnost laboratorijske diagnostike izliva in ugotavljanja vzrokov kršitve.
Glavne indikacije za torakocentezo:
- Pljučne bolezni, ki jih spremlja izpust krvi ali limfe v plevralni prostor;
- Eksudativni plevritisi;
- Vdor zraka v plevralni prostor ( pnevmotoraks );
- Plevralni empiem (kopičenje gnoja v plevralnem prostoru).
Toracenteza za pnevmotoraks je indicirana pri bolnikih, mlajših od 50 let, pri prvih spontanih epizodah z volumnom od 15 do 30 %, brez znatne dihalne stiske. Drenaža se izvede, če je torakocenteza neučinkovita, pa tudi pri velikem ali sekundarnem pnevmotoraksu, bolnikih z respiratorno odpovedjo in starejših bolnikih (nad 50 let).
Torakocenteza pri hidrotoraksu je predpisana le pri velikih količinah izliva: majhni hidrotoraks ne potrebuje posebnega zdravljenja, saj se resorpcija tekočine pojavi neodvisno, pod pogojem, da se opravi ustrezno zdravljenje osnovne patologije.
Pleurodeza se lahko uporablja kot dodatek k torakocentezi, tj. injiciranju sklerozirajočih snovi v plevralni prostor, ki prilepijo obe plevralni plasti.
Torakocenteza pri hemotoraksu je indicirana v primeru dolgotrajne intraplevralne krvavitve, v primeru poškodbe vitalnih organov, pa tudi v primerih, ko strjena kri preprečuje širjenje pljuč. Če pride do poškodbe velikih žil ali prsnih organov, je indicirana nujna torakotomija z ligacijo žil, šivanjem poškodovanega organa in odstranitvijo nakopičene krvi. Pri koaguliranem hemotoraksu se izvede videotorakoskopija ali odprta torakotomija za odstranitev krvnih strdkov in sanacijo plevralnega prostora. Če hemotoraks postane gnojen, je zdravljenje enako kot pri gnojnem plevritisu.
Priprava
Pred toracentezo mora bolnik opraviti pregled, vključno z zdravniškim pregledom, rentgenskim slikanjem prsnega koša, ultrazvokom in CT-jem. Obvezno je predpisati laboratorijsko diagnostiko - zlasti študijo koagulacijske funkcije krvi. Če je bolnikovo stanje nestabilno in obstaja veliko tveganje za dekompenzirana stanja, bodo morda potrebne dodatne študije - na primer elektrokardiografija in določitev stopnje nasičenosti krvi.
Lečeči zdravnik se predhodno posvetuje s pacientom, pojasni pomembne točke v zvezi s postopkom, omeni morebitna tveganja in neželene učinke. Pacient mora podpisati soglasje za izvedbo toracenteze (če pacient tega ne more storiti sam, dokument podpišejo njegovi najbližji sorodniki, družinski člani). Če je pacient jemal antikoagulante, če obstaja nagnjenost k alergijskim reakcijam, je pomembno, da o tem obvesti zdravnika.
Tik pred manipulacijo torakocenteze se opravi dodaten pregled bolnika, izmeri se pulz in krvni tlak.
Komplet instrumentov za torakocentezo
Torakocenteza zahteva ta komplet instrumentov in pripomočkov:
- Komplet za lokalno anestezijo po korakih (par sterilnih brizg s prostornino 10 ml, sterilne igle za subkutano in intramuskularno injiciranje, sterilni pladenj in povojni material, antiseptična raztopina in anestetik, medicinsko lepilo in obliž, več sterilnih rokavic, maske, zdravila proti šokom);
- Sterilna Dufaultova igla ali punkcijska igla dolžine 70–100 mm z ostrim poševnim rezom in notranjim premerom 1,8 mm;
- Sterilna podaljševalna cev dolžine 20 cm ali več (Reson ali polivinilklorid) s standardnimi adapterji;
- Cevni sponka, zasnovana tako, da preprečuje vstop zraka v plevralni prostor;
- Sterilne škarje in pinceta;
- Stojalo s sterilnimi zamašenimi epruvetami, v katere se namesti tekočina, odvzeta med toracentezo iz plevralne votline, za nadaljnjo bakteriološko preiskavo.
Tehnika torakenteza
Optimalno je izvesti torakocentezo pod nadzorom ultrazvoka, da se ugotovi optimalna točka za vstavitev igle.
Pred posegom zdravnik določi raven izliva (po možnosti z ultrazvokom), ki se na koži označi z ustreznimi oznakami. Nato se določi mesto za punkcijo:
- Za odstranitev tekočine - med VII in VIII rebri, pri čemer se držimo pogojne črte od roba lopatice do pazduhe;
- Za odstranitev zraka - v II podrebrni regiji pod ključnico.
Območje predlagane torakocenteze se zdravi z antiseptikom in anestezira plast za plastjo. Sama punkcija se izvede z iglo, ki jo po vstopu v plevralni prostor nadomesti punkcijska igla. Zahvaljujoč njej specialist sprosti zrak ali izliv, nato pa območje punkcije zdravi z antiseptikom, da prepreči razvoj infekcijskih zapletov.
Diagnostična torakocenteza vključuje vizualno oceno odvzetega biomateriala z nadaljnjo napotitvijo na laboratorijski pregled. Pomembno je razjasniti fizikalno-kemijske, mikrobiološke in citološke parametre plevralne vsebine, kar bo pomagalo razjasniti vzroke patologije.
Terapevtska torakocenteza vključuje zdravljenje plevralne votline z antiseptičnimi raztopinami, da se prepreči razvoj gnojnega infekcijskega procesa. Možna je sočasna uporaba antibiotičnih raztopin, encimskih snovi, hormonskih in protitumorskih zdravil.
Torakocentezo plevralne votline lahko izvajamo tako v bolnišničnem kot ambulantnem okolju. Med postopkom pacient sedi z vzravnanim hrbtom in rahlo nagnjen naprej. Manipulacije je mogoče izvajati tudi v ležečem položaju – zlasti če je pacient priključen na umetno pljučno ventilacijo. V takem primeru pacienta položimo na rob kavča, roko na strani torakocenteze položimo za glavo, pod predel nasprotne rame pa položimo valjček (brisačo).
Postopek se izvaja z lokalno stopenjsko (plastno) anestezijo: anestetik (raztopina anestetika) se infiltrira v kožo, nato v podkožno tkivo, periost reber, medrebrne mišice in parietalno plevro. V nekaterih primerih je lahko potrebna lahka sedacija z dajanjem zdravil, ki pomagajo pacientu ostati miren in sproščen med postopkom in po njem.
Torakocenteza in plevralna punkcija sta minimalno invazivna posega, ki sta lahko tako diagnostična kot terapevtska in se izvajata rutinsko ali nujno. Biomaterial, pridobljen med posegom, se označi in pošlje v laboratorijsko analizo. Če je količina izliva majhna in je prisotna kri, se ta skupaj z antikoagulantom transportira, da se prepreči strjevanje (strjevanje).
Laboratorijski testi se izvajajo na podlagi naslednjih kazalnikov:
- Raven pH;
- Barvanje po Gramu;
- Število celic in diferenciacija;
- Glukoza, beljakovine, mlečnokislinska dehidrogenaza;
- Citologija;
- Kreatinin, amilaza (če obstaja sum na perforacijo požiralnika ali vnetje trebušne slinavke);
- Indeks trigliceridov.
Transudativna tekočina je običajno bistra, eksudativna tekočina pa je motna, rumenkasto rjavkasta in včasih krvava.
Če je pH faktor manjši od 7,2, je to indikacija za drenažo po torakocentezi.
Citologija je potrebna za identifikacijo tumorskih struktur v plevralnem prostoru. Zahvaljujoč imunocitokemični analizi je mogoče določiti njihove značilnosti in predpisati najoptimalnejše zdravljenje.
Za diagnozo mikrobne okužbe je pomembna setev mikroflore.
Kontraindikacije za postopek
Za izvedbo toracenteze ni absolutnih kontraindikacij. Relativne kontraindikacije vključujejo naslednje:
- Pomanjkanje jasnih informacij o območju lokalizacije tekočine;
- Motnje strjevanja krvi, zdravljenje z antikoagulanti;
- Deformacije, anatomske spremembe v prsnem košu;
- Izjemno majhna količina tekočine (v tem primeru je terapevtska torakocenteza neprimerna, diagnostična torakocenteza pa problematična);
- Dermatološke infekcijske patologije, skodle na območju vboda;
- Dekompenzirana stanja, hude pljučne patologije;
- Hudi, neobvladljivi napadi kašlja;
- Duševna nestabilnost, ki preprečuje ustrezno izvedbo postopka;
- Umetno prezračevanje s pozitivnim tlakom (povečano tveganje za zaplete).
Vsak primer kontraindikacije se oceni individualno, pri čemer se upošteva nujnost torakocenteze.
Zapleti po postopku
Posledica torakocenteze, kot sta kašelj in bolečina v prsih, velja za normalno in izgine po nekaj dneh. Če težava traja dlje časa ali se poslabša, se je treba posvetovati z zdravnikom. Posvet s specialistom bo potreben tudi, če se po torakocentezi pojavi dispneja ali huda bolečina v prsih. V nekaterih primerih bodo potrebna protivnetna zdravila.
Da bi se izognili razvoju neugodnih posledic po toracentezi, se v nekaterih primerih opravi radiografija. To je potrebno za izključitev pnevmotoraksa, določitev količine preostale tekočine in stanja pljučnega tkiva. Radiografija je še posebej priporočljiva, če:
- Bolnik je na ventilatorju;
- Igla je bila vstavljena dvakrat ali večkrat;
- Med torakocentezo je bil iz plevralnega prostora odstranjen zrak;
- Po torakocentezi so se pojavili znaki pnevmotoraksa.
Prav tako je treba razumeti, da mehansko odstranjevanje izliva iz plevralne votline med toracentezo nima vpliva na vzrok njegovega kopičenja. Nasprotno pa pri raku dojke ali jajčnikov, drobnoceličnem pljučnem raku in limfomu sistemska kemoterapija v skoraj polovici primerov prispeva k normalizaciji odtoka tekočine iz plevralnega prostora.
Tveganja za težave med toracentezo in po njej so odvisna od številnih dejavnikov - predvsem od usposobljenosti in znanja zdravnika. Če je specialist previden in ima dovolj izkušenj z izvajanjem takšnih manipulacij, je verjetnost zapletov čim manjša. Kljub temu pa je nemogoče popolnoma izključiti takšno možnost.
Zapleti po toracentezi so lahko nevarni ali ne. Najpogostejši nevarni zapleti vključujejo:
- Pnevmotoraks - kopičenje zraka v plevralnem prostoru s poznejšim kolapsom pljuč (opaženo pri 11 % vseh zapletov);
- Hemotoraks - kopičenje krvi v plevralnem prostoru (manj kot 1% primerov);
- Poškodba vranice ali jeter (manj kot 1 % primerov);
- Gnojni plevralni procesi, empiem;
- Metastaze (pri malignih tumorjih).
Nenevarni zapleti toracenteze:
- Bolečine v prsih (več kot 20 % primerov);
- Nezmožnost aspiracije plevralnega izliva (v 13 % primerov);
- Kašelj (več kot 10 % primerov);
- Subkutane krvavitve (v 2 % primerov);
- Kopičenje podkožne tekočine - seroma (manj kot 1%);
- Stresna omedlevica zaradi aritmij in znižanega krvnega tlaka.
Da bi zmanjšali tveganje za zaplete po toracentezi, je priporočljivo, da postopek zaupate usposobljenim strokovnjakom z zadostnimi izkušnjami pri izvajanju takšnih manipulacij. Profesionalen pristop, natančnost, skrb in odgovornost do vsakega pacienta lahko zmanjšajo verjetnost težav na minimum.
Skrbi po postopku
Takoj po zaključku toracenteze se začne obdobje rehabilitacije. Da bi bil potek enostaven in udoben ter da bi zmanjšali tveganje za zaplete, se mora bolnik zavedati posebnosti faze okrevanja. Poleg tega je treba upoštevati nekaj priporočil:
- Nekaj ur po končani torakocentezi ne smete zapustiti bolnišnice. Priporočljivo je, da se uležete in počivate. V 3-4 urah je treba spremljati vitalne znake, kot so krvni tlak, srčni utrip in nasičenost krvi s kisikom.
- Če se pojavi kašelj, vendar ne traja dolgo in sam od sebe izgine, ne smete skrbeti. Če se kašelj stopnjuje, se pojavi zasoplost in bolečine v prsih, morate čim prej obiskati zdravnika.
- Za zmanjšanje bolečine po posegu se lahko uporabijo analgetiki in nesteroidna protivnetna zdravila.
- Na mestu vboda se lahko pojavi hematom. Običajno ne zahteva posebnega zdravljenja in v nekaj dneh sam od sebe izgine.
- Pomembno je omejiti telesno aktivnost, ne teči ali skakati ter ne dvigovati težkih predmetov.
- Priporočljivo je pregledati prehrano in režim pitja.
- Rano po torakocentezi je treba zdraviti dvakrat na dan, izogibajte se stiku z vodo.
- Ni priporočljivo obiskovati bazenov, plaž, savn, kopeli.
Če se upoštevajo zgornja priporočila, se je mogoče izogniti razvoju zapletov.
Torakocenteza je eden glavnih postopkov za zdravnike intenzivne nege, osebje intenzivne nege in urgentnih centrov. Manipulacija ima veliko več koristi kot morebitnih tveganj. Razvoj zapletov je izjemno redek.

