Medicinski strokovnjak članka
Nove publikacije
Gastrektomija
Zadnji pregled: 29.06.2025

Vsa vsebina iLive je pregledana ali preverjena, da se zagotovi čim večja dejanska natančnost.
Imamo stroge smernice za pridobivanje virov in samo povezave do uglednih medijskih strani, akademskih raziskovalnih institucij in, kadar je to mogoče, medicinsko pregledanih študij. Upoštevajte, da so številke v oklepajih ([1], [2] itd.) Povezave, ki jih je mogoče klikniti na te študije.
Če menite, da je katera koli naša vsebina netočna, zastarela ali drugače vprašljiva, jo izberite in pritisnite Ctrl + Enter.
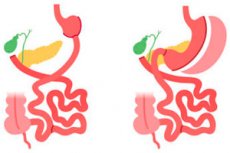
Gastrektomija je kirurški poseg, pri katerem se odstrani del ali celotno želodčno tkivo. Gastrektomija se lahko izvede iz različnih razlogov in v različnem obsegu, odvisno od medicinske nujnosti. Tukaj je nekaj vrst gastrektomije:
- Delna gastrektomija: Pri tem posegu se odstrani le zgornji del želodca. To je lahko potrebno, če je na tem področju tumor ali razjeda. Delna gastrektomija ohrani večino želodca in omogoči normalno delovanje prebavnega sistema.
- Gastrektomija z delno odstranitvijo želodca: Ta postopek vključuje odstranitev dela želodca in povezavo preostalega dela s požiralnikom ali tankim črevesom. Lahko se izvede pri raku želodca ali drugih boleznih, ki prizadenejo ta organ.
- Gastrektomija s popolno odstranitvijo želodca (popolna gastrektomija): V tem primeru se odstrani celoten želodec in požiralnik se poveže s tankim črevesom. Ta postopek je lahko potreben v primerih raka na želodcu ali drugih resnih želodčnih nepravilnosti.
Gastrektomija ima lahko različne učinke na bolnike, vključno s spremembami v prebavi in sposobnosti hranjenja. Ljudje, ki so imeli gastrektomijo, lahko po operaciji potrebujejo posebno dieto in zdravniški nadzor. Ta postopek se običajno izvaja pri resnih želodčnih obolenjih in lahko v nekaterih primerih izboljša zdravje bolnika. [ 1 ]
Indikacije za postopek
Ta operacija se lahko izvede za različne indikacije, vključno z naslednjimi:
- Rak želodca: Gastrektomija se pogosto uporablja za zdravljenje raka na želodcu. Glede na stadij raka se lahko odstrani le tumor ali celo celoten želodec.
- Polipi in predrakave bolezni: Gastrektomija se lahko priporoči, če se odkrijejo predrakave bolezni ali veliki polipi v želodcu, ki jih ni mogoče odstraniti z drugimi metodami.
- Debelost: Gastrektomija se lahko izvede kot zdravljenje debelosti pri bolnikih z visokim indeksom telesne mase (ITM). Ta postopek zmanjša velikost želodca, kar lahko povzroči omejen vnos hrane in izgubo teže.
- Debelost s komorbidnostmi: Gastrektomija se lahko priporoči tudi debelim bolnikom s komorbidnostmi, kot sta sladkorna bolezen tipa 2 ali arterijska hipertenzija, ki se lahko po izgubi teže izboljšajo.
- Zapleti razjed na želodcu: V nekaterih primerih, ko razjede na želodcu povzročijo zaplete, kot sta krvavitev ali perforacija, je lahko potrebna gastrektomija.
- Gastropareza: Gastrektomija se včasih lahko uporablja za zdravljenje gastropareze, stanja, pri katerem je motorična funkcija želodca zmanjšana, kar lahko povzroči hude simptome.
Gastrektomija je resen kirurški poseg in odločitev o njeni izvedbi mora individualno sprejeti zdravnik na podlagi medicinskih indikacij in pogovora s pacientom.
Priprava
Priprava na gastrektomijo igra ključno vlogo pri uspehu in varnosti operacije ter poznejšem okrevanju. Tukaj so osnovni koraki priprave:
Posvet z zdravnikom:
- Prvi korak je posvet z zdravnikom, ki bo opravil operacijo. Na tem pregledu se lahko pogovorite o svoji zdravstveni anamnezi, trenutnem zdravstvenem stanju, simptomih in željah po operaciji.
Pregledi in testi:
- Morda vam bodo naročili različne laboratorijske preiskave krvi in urina, vključno s splošno krvno sliko, biokemijo, koagulogramom in drugimi.
- Rentgensko slikanje prsnega koša in EKG za oceno pljuč in srca.
- Za podrobnejši pregled želodca bo morda potrebna gastrofibroskopija ali gastrična endoskopija.
Priprava želodca:
- Morda vam bodo svetovali, da nekaj dni pred operacijo jeste tekočo ali poltekočo hrano. To bo pomagalo zmanjšati količino vsebine želodca in poskrbelo za varnost operacije.
Odtegnitveni sindrom od določenih zdravil:
- Zdravnik vam bo morda naročil, da začasno prenehate jemati določena zdravila, ki lahko vplivajo na strjevanje krvi ali druge vidike operacije.
Priprava na anestezijo:
- Če boste uporabili splošno anestezijo, boste morda morali pred operacijo kratek čas postiti (brez hrane ali vode). O tem se boste pogovorili z anesteziologom.
Psihološka podpora:
- Gastrektomija lahko vpliva na bolnikovo psihično počutje. Pomembno je, da se o svojih pričakovanjih in skrbeh pogovorite s psihologom ali psihiatrom, če je to primerno.
Načrt za pooperativno obdobje:
- Pripravite se na posebno dieto in nego, ki jo boste potrebovali po gastrektomiji. O tem se pogovorite s svojimi zdravniki in dietetiki.
Podpora družini in bližnjim:
- Podpora družine in prijateljev igra pomembno vlogo pri pripravi in pooperativni rehabilitaciji.
Podpis soglasja:
- Za operacijo boste prejeli informirano soglasje, kar pomeni, da v celoti razumete tveganja in posledice operacije.
Po zdravniškem nasvetu:
- Pomembno je, da upoštevate vsa navodila svojega zdravnika in anesteziologa, zlasti v dneh pred operacijo.
Priprava na gastrektomijo zahteva skrbnost in disciplino. Pomembno je, da se z zdravniško ekipo pogovorite o vseh vidikih operacije in načrta okrevanja, da se pripravite na postopek in zmanjšate tveganja.
Tehnika gastrektomije
Sledijo splošne informacije o tehniki izvajanja gastrektomije:
- Priprava na operacijo:
- Pred operacijo pacient opravi zdravniški pregled, ki vključuje krvne preiskave, elektrokardiogram in druge potrebne preiskave.
- Pred operacijo je morda potrebna priprava, kot je omejitev hrane in tekočine, da se zmanjša tveganje za zaplete.
- Anestezija: Pacientu se da splošna anestezija, da se zagotovi neobčutljivost med operacijo.
- Dostop do želodca: Kirurg naredi majhne zareze v želodcu ali en velik rez, odvisno od vrste gastrektomije (laparoskopska ali odprta). Laparoskopska gastrektomija se izvaja z uporabo drobnih instrumentov in videokamere, vstavljene skozi majhne zareze.
- Izolacija želodca: Kirurg izolira želodec od preostalega dela trebuha, da se lahko izvede odstranitev.
- Odstranitev želodca: Odstrani se želodec. Način odstranitve je odvisen od vrste gastrektomije:
- Pri totalni gastrektomiji (gastrektomiji s popolno resekcijo želodca) se želodec popolnoma odstrani.
- Pri vertikalni resekciji želodca (gastrektomiji, ki vključuje del želodca) se odstrani le del želodca.
- Revizija: Po odstranitvi želodca kirurg pregleda okoliške organe in tkiva, da se prepriča, da ni zapletov ali puščanja.
- Rekonstrukcija prebavnega sistema: Po odstranitvi želodca se ustvari nov način prebave. To lahko vključuje neposredno povezavo požiralnika s črevesjem (ezofago-jejadenoanastomoza), tako da lahko hrana prehaja iz požiralnika v črevesje.
- Zapiranje rane: Kirurg po laparoskopski gastrektomiji zapre trebušne zareze ali kožne šive.
- Pooperativna oskrba: Po operaciji je pacientu zagotovljena pooperativna oskrba in spremljanje za spremljanje njegovega stanja in preprečevanje zapletov.
Vrste gastrektomije
Obstaja več različnih vrst gastrektomije, odvisno od količine odstranjenega želodca in mesta odstranitve. Tukaj je nekaj izmed njih:
Totalna gastrektomija
Totalna gastrektomija je kirurški poseg, pri katerem se odstrani celoten želodec. Ta operacija se lahko izvede pri različnih zdravstvenih stanjih, vključno z rakom na želodcu, nekaterimi predrakavimi stanji in drugimi zdravstvenimi stanji. Tukaj so glavni vidiki totalne gastrektomije:
- Indikacije: Glavna indikacija za totalno gastrektomijo je rak želodca, zlasti v primerih, ko tumorja ni mogoče odstraniti brez odstranitve celotnega želodca. Izvede se lahko tudi v primerih hudih želodčnih razjed ali predrakavih stanj.
- Postopek: Med popolno gastrektomijo kirurg odstrani celoten želodec. Po odstranitvi želodca se zgornji del požiralnika (ezofagus) neposredno poveže s črevesjem, da omogoči prebavo in prehod hrane.
- Pooperativno obdobje: Bolniki, ki so jim opravili popolno gastrektomijo, potrebujejo posebno pooperativno nego in rehabilitacijo. Upoštevati morajo posebno dieto in življenjski slog, da se prilagodijo odsotnosti želodca in spremenjenemu prebavnemu sistemu.
- Posledice: Totalna gastrektomija ima lahko znatne posledice za bolnika, vključno s spremembami v prehranjevalnih navadah, absorpciji hranil in prilagajanju novemu življenjskemu slogu. Bolniki so lahko po operaciji tudi redno podvrženi zdravniškim pregledom in spremljanju.
- Možni zapleti: Kot pri vsakem kirurškem posegu tudi popolna gastrektomija ni brez tveganj in zapletov. Ti lahko vključujejo okužbe, krvavitve, prebavne težave in druge zaplete. Vendar pa si zdravniki prizadevajo čim bolj zmanjšati tveganja in zagotoviti bolnikovo dobro počutje.
Totalna gastrektomija je kompleksen poseg, ki se izvaja le v primerih resnih zdravstvenih indikacij. Odločitev o izvedbi tega posega mora sprejeti zdravnik na podlagi podrobnega pregleda in ocene bolnikovega stanja. [ 2 ]
Gastrektomija z limfodisekcijo.
Gastrektomija z limfatično disekcijo je kirurški poseg, pri katerem se odstrani želodec (popolna gastrektomija ali delna gastrektomija) in se izvede limfatično disekcijo, kar je odstranitev bezgavk v okoliških predelih. Ta postopek se pogosto izvaja v primerih raka na želodcu, da se odstrani tumor in prepreči širjenje rakavih celic v okoliška tkiva in bezgavke.
Tukaj so ključne točke, povezane z gastrektomijo z limfodisekcijo:
- Indikacije: Glavna indikacija za gastrektomijo z limfatično disekcijo je rak želodca. Ta postopek se lahko izvede tudi v primerih raka požiralnika, kjer je morda treba odstraniti zgornji del želodca.
- Vrste gastrektomije: Obstaja več vrst gastrektomije, vključno s popolno gastrektomijo (odstranitev celotnega želodca) in delno gastrektomijo (odstranitev le dela želodca). Izbira vrste je odvisna od razširjenosti tumorja in individualnih značilnosti bolnika.
- Limfatična disekcija: Limfatična disekcija vključuje odstranitev bezgavk na območjih blizu želodca in požiralnika. To se naredi za identifikacijo in odstranitev rakavih celic, ki so se morda razširile v limfni sistem.
- Pooperativno okrevanje: Po gastrektomiji z limfodisekcijo bodo bolniki morda potrebovali posebno dieto in rehabilitacijo. Postopno uvajanje sprememb prehrane in življenjskega sloga bo bolnikom pomagalo pri prilagajanju na novo prebavno okolje.
- Zdravniško spremljanje: Bolniki, ki so jim opravili gastrektomijo, potrebujejo stalno zdravniško spremljanje za spremljanje njihovega stanja in odzivanje na morebitne zaplete.
Gastrektomija z limfodisekcijo je kompleksen in resen kirurški poseg, ki zahteva izkušenega kirurga in dobro opremljeno zdravniško ekipo. Je lahko učinkovito zdravljenje raka na želodcu, zlasti v zgodnjih fazah, vendar ima svoja tveganja in zahteva skrbno pozornost pooperativni rehabilitaciji in oskrbi bolnikov. [ 3 ], [ 4 ]
Subtotalna gastrektomija
Subtotalna gastrektomija je kirurški poseg, pri katerem se odstrani del želodca, ne pa celotnega želodca. Pri tem posegu kirurg odstrani zgornji del želodca (običajno veliko ukrivljenost in del telesa želodca), spodnji del želodca, ki je povezan z dvanajstnikom, pa ostane nedotaknjen. Subtotalna gastrektomija se lahko izvede iz različnih zdravstvenih razlogov, vključno z rakom na želodcu, razjedami, polipi ali drugimi stanji, ki prizadenejo zgornji del želodca. [ 5 ]
Pomembni vidiki subtotalne gastrektomije:
- Odstranitev zgornjega dela želodca: Kirurg odstrani zgornji del želodca, ki lahko vključuje večjo ukrivljenost, telo želodca in včasih zgornji del anatomske ukrivljenosti.
- Ohranjanje spodnjega dela želodca: Spodnji del želodca, imenovan anatomska ukrivljenost (gastroduodenalni prehod), ostane nedotaknjen. To omogoča nadaljevanje prebave in nadzor prehoda hrane skozi želodec.
- Rekonstrukcija prebavnega sistema: Po odstranitvi zgornjega dela želodca se vzpostavi povezava med preostalim želodcem in požiralnikom ali črevesjem. To se lahko izvede z različnimi metodami, vključno z anatomsko anastomozo (Rouxova anastomoza) ali drugimi različicami.
- Pooperativna oskrba in okrevanje: Po subtotalni gastrektomiji bolnik potrebuje posebno pooperativno nego in dieto. Hrana lahko prehaja skozi preostali del želodca in požiralnika v črevesje, vendar to lahko zahteva spremembe v prehrani in načinu uživanja hrane.
Subtotalna gastrektomija je lahko učinkovito zdravljenje nekaterih stanj zgornjega dela želodca, lahko pa vpliva tudi na način, kako bolnik prebavlja in je. Zato je pomembno, da se o vseh vidikih te operacije pogovorite s svojim kirurgom in se za najboljše rezultate posvetujete o pooperativni negi in prehrani. [ 6 ]
Distalna gastrektomija
Distalna gastrektomija je kirurški poseg, pri katerem se odstrani spodnji del želodca, zgornji del pa ostane. Ta operacija se lahko izvede iz različnih zdravstvenih razlogov, vključno z zdravljenjem raka na želodcu, razjed na želodcu ali nekaterih drugih bolezni zgornjih prebavil. [ 7 ]
Postopek distalne gastrektomije običajno vključuje naslednje korake:
- Incizija: Kirurg naredi rez v pacientovem trebuhu, da dostopa do želodca in okoliških struktur.
- Odstranitev spodnjega dela želodca: Kirurg odstrani spodnji del želodca, ki pogosto vključuje antralni del želodca. Ta se odstrani za odstranitev rakavih tumorjev ali za zdravljenje drugih stanj.
- Ustvarjanje anastomoze: Po odstranitvi dela želodca kirurg ustvari anastomozo med preostalim zgornjim delom želodca in požiralnikom ali dvanajstnikom. To omogoča normalen pretok hrane in prebavo.
- Zaprtje reza: Ustvarjena anastomoza se zapre s kirurškimi šivi ali drugimi metodami, da se zagotovi tesna povezava.
Distalna gastrektomija se lahko izvede bodisi kot odprt kirurški poseg z velikim rezom na trebuhu bodisi z laparoskopskimi tehnikami (minimalno invazivna operacija), ki lahko skrajšajo obdobje okrevanja in zmanjšajo zaplete po operaciji.
Po distalni gastrektomiji bodo bolniki morda potrebovali spremembe v prehrani in življenjskem slogu ter se morajo držati priporočil zdravniške ekipe, da se uspešno prilagodijo novemu okolju. [ 8 ]
Kombinirana gastrektomija
Kombinirana gastrektomija je kirurški poseg, ki vključuje odstranitev želodca (gastrektomija) in sočasno resekcijo ali odstranitev drugih organov ali tkiv v okolici. To je lahko potrebno, kadar se je rak ali druga bolezen želodca razširila na sosednje strukture ali organe.
Vrsta kombinirane gastrektomije se lahko razlikuje glede na lokacijo in stadij tumorja ter druge dejavnike. Tukaj je nekaj primerov kombiniranih gastrektomij:
- Gastrektomija z limfatično disekcijo: To je kombiniran postopek, pri katerem se poleg odstranitve želodca odstranijo tudi bezgavke v okolici. To se naredi za določitev obsega raka in preprečevanje njegovega nadaljnjega širjenja.
- Kombinirana gastrektomija z resekcijo jeter: Če se je rak želodca razširil na jetra, bo morda treba odstraniti del jeter skupaj z želodcem.
- Kombinirana gastrektomija z resekcijo vranice: Če se je tumor razširil na vranico, bo morda treba odstraniti vranico skupaj z želodcem.
- Kombinirana gastrektomija z resekcijo drugih organov: V nekaterih primerih se lahko tumor razširi na druge organe ali tkiva, kot so jetra, trebušna slinavka, črevesje ali drugi. V takih primerih se izvede kombinirana gastrektomija z odstranitvijo ustreznih organov.
Kombinirane gastrektomije se običajno izvajajo v medicinsko zapletenih primerih in zahtevajo daljše pooperativno obdobje okrevanja ter posebno pozornost zdravniške ekipe. Bolniki, ki so bili podvrženi tem posegom, morajo biti deležni dolgoročnega zdravniškega spremljanja in upoštevati zdravniška priporočila za uspešno rehabilitacijo.
Laparoskopska gastrektomija.
Laparoskopska gastrektomija je kirurški poseg, pri katerem se želodec odstrani z laparoskopsko (minimalno invazivno) tehniko. Laparoskopija omogoča kirurgom, da operacijo izvedejo skozi majhne zareze v trebušni steni z uporabo posebnih instrumentov in kamere za vizualizacijo notranjih organov. [ 9 ]
Glavne značilnosti laparoskopske gastrektomije so naslednje:
- Indikacije: Glavna indikacija za laparoskopsko gastrektomijo je rak želodca ali druge bolezni želodca, ki zahtevajo odstranitev tega organa. Laparoskopska tehnika se lahko uporablja pri raku v zgodnjem do srednjem stadiju.
- Prednosti: Laparoskopska gastrektomija ima več prednosti pred odprto (tradicionalno) operacijo, vključno z manjšim tveganjem za okužbo, hitrejšim okrevanjem, manj bolečinami po operaciji in krajšo hospitalizacijo.
- Operacija: Med laparoskopsko gastrektomijo kirurg naredi več majhnih rezov v trebušni steni in vanjo vstavi laparoskopske instrumente, vključno s kamero, za navigacijo in izvedbo operacije. Želodec se odstrani skozi enega od rezov.
- Rehabilitacija: Po laparoskopski gastrektomiji lahko bolniki potrebujejo posebno dieto in rehabilitacijo, da se prilagodijo spremenjeni anatomiji in prebavnemu sistemu. Vendar pa je okrevanje običajno hitrejše kot po odprti operaciji.
- Zdravniško spremljanje: Po operaciji bolniki redno obiskujejo zdravnika, da se spremlja njihovo stanje in odkrijejo morebitni zapleti.
Laparoskopska gastrektomija zahteva izkušenega kirurga in dobro opremljeno operacijsko sobo. Za mnoge bolnike je postala najprimernejša metoda, saj je običajno povezana s hitrejšim okrevanjem in manj zapleti kot tradicionalna odprta operacija. [ 10 ]
Sleeve gastrektomija (gastrektomija z nastankom želodčne hruške)
Sleeve gastrektomija je kirurški poseg, ki se uporablja za zdravljenje debelosti in zmanjšanje velikosti želodca, da se zmanjša vnos hrane in nadzoruje apetit. Med sleeve gastrektomijo kirurg odstrani večino želodca in ga spremeni v ozek navpičen organ v obliki rokava. Ta metoda je postala priljubljena v bariatrični kirurgiji in lahko pomaga pacientom doseči znatno izgubo teže. [ 11 ]
Osnovni koraki in značilnosti rokavne gastrektomije:
- Odstranitev dela želodca: Kirurg naredi navpični rez v pacientovem trebuhu in dostop do želodca. Nato se odstrani večina želodca, tako da ostane le ozek navpični tulec. Odstranjeni del želodca običajno obsega približno 75–80 % prvotne prostornine.
- Ohranjanje pilorične zaklopke: Pilorična zaklopka (zaklopka, ki ločuje želodec in dvanajstnik) se običajno ohrani, da se omogoči normalno gibanje hrane iz želodca v črevesje.
- Zmanjšan volumen želodca: Po operaciji ima želodec bistveno manjši volumen, kar ima za posledico manjše porcije hrane in manjši apetit. To pomaga pacientom, da hitreje občutijo sitost in zmanjšajo vnos kalorij.
- Vpliv na apetit in hormonsko ravnovesje: Gastrektomija z rokavom lahko vpliva tudi na hormonsko ravnovesje v telesu, kar pomaga nadzorovati apetit in presnovo.
Sleeve gastrektomija velja za relativno varen postopek za številne bolnike s prekomerno telesno težo. Pomaga lahko doseči znatno izgubo teže in izboljšati zdravstvene težave, povezane z debelostjo, kot so sladkorna bolezen tipa 2, arterijska hipertenzija in obstruktivna apneja v spanju. Vendar pa tako kot vsak kirurški poseg tudi sleeve gastrektomija ni brez tveganj in zahteva skrbno zdravniško spremljanje pred in po operaciji.
Bolniki, ki razmišljajo o rokavni gastrektomiji, se morajo posvetovati z bariatričnim kirurgom, da se pogovorijo o indikacijah, tveganjih in koristih posega ter se pripravijo na spremembe življenjskega sloga in prehrane po operaciji.
Razširjena gastrektomija
Razširjena gastrektomija je kirurški poseg, pri katerem se odstrani večina ali celoten zgornji del želodca, včasih pa celo del požiralnika in drugih bližnjih struktur. Ta operacija se lahko izvede v primerih raka na želodcu, ko je tumor tako velik ali se je tako razširil, da je potrebna radikalna odstranitev prizadetega tkiva.
Postopek razširjene gastrektomije vključuje naslednje korake:
- Incizija: Kirurg naredi rez v pacientovem trebuhu, da dostopa do želodca, požiralnika in drugih struktur.
- Odstranitev želodca in drugih tkiv: Kirurg odstrani večino ali celoten zgornji del želodca, včasih pa tudi del požiralnika, bezgavk in drugih prizadetih tkiv.
- Ustvarjanje anastomoze: Po odstranitvi obolelega tkiva kirurg ustvari anastomozo med preostalim delom požiralnika in črevesnim traktom, da omogoči normalen prehod hrane in prebavo.
- Zaprtje reza: Ustvarjena anastomoza se zapre s kirurškimi šivi ali drugimi metodami, da se zagotovi tesna povezava.
Razširjena gastrektomija ima lahko znatne posledice za pacienta, vključno s spremembami življenjskega sloga in prehrane. Po operaciji lahko pacienti potrebujejo specializirano prehrano in skrben zdravniški nadzor. Kirurška odstranitev velikega dela želodca velja za radikalen ukrep in se o njej s pacientom skrbno pogovorimo na podlagi medicinskih indikacij in značilnosti posameznega primera.
Paliativna gastrektomija
Paliativna gastrektomija je kirurški poseg, ki se izvaja za lajšanje simptomov in izboljšanje kakovosti življenja bolnikov z napredovalim rakom želodca ali drugimi neozdravljivimi boleznimi, kadar radikalno zdravljenje ni več učinkovito ali mogoče. Ni namenjen radikalni ozdravitvi, temveč lajšanju simptomov in zagotavljanju udobja bolnikom. [ 12 ]
Primarni cilji paliativne gastrektomije vključujejo:
- Zmanjšanje simptomov: Gastrektomija lahko zmanjša simptome, kot so bolečine v trebuhu, slabost, bruhanje, disfagija (težave pri požiranju) in druge težave, ki pogosto spremljajo napredovali rak želodca.
- Izboljšanje prebave: Odstranitev dela ali celotnega želodca lahko pomaga obnoviti normalno prebavo, kadar tumor v želodcu ovira normalen prehod hrane.
- Izboljšana kakovost življenja: Paliativna gastrektomija lahko izboljša kakovost življenja bolnikov, kar jim omogoča boljše obvladovanje simptomov in nadaljnje normalno prehranjevanje.
- Podaljšanje življenja: V nekaterih primerih lahko paliativna gastrektomija podaljša preostali čas bolnikovega življenja z izboljšanjem njihovega splošnega stanja in omogočanjem nadaljevanja zdravljenja ali simptomatske terapije.
Pomembno je omeniti, da je paliativna gastrektomija lahko kompleksen poseg in ni primerna za vse bolnike z napredovalim rakom želodca ali drugimi podobnimi boleznimi. Odločitev za paliativno gastrektomijo je treba skrbno pretehtati in jo temeljiti na individualnih okoliščinah vsakega bolnika, njegovem splošnem zdravstvenem stanju in pričakovanjih glede zdravljenja. Preden se izvede paliativna gastrektomija, se je pomembno podrobno posvetovati z zdravniško ekipo in razpravljati o vseh vidikih operacije, tveganjih in koristih za bolnika. [ 13 ]
Davidoffova gastrektomija.
Davydovova gastrektomija je kirurški poseg, ki se izvaja za zdravljenje raka na želodcu, zlasti kadar se tumor nahaja v distalnem (spodnjem) delu želodca. Ta postopek je razvil sovjetski kirurg Andrej Davydov in ima svoje značilnosti.
Postopek gastrektomije po Davidovu vključuje naslednje korake:
- Odstranitev želodca: Med operacijo se odstrani del ali celoten želodec, odvisno od tega, kako daleč se je rak razširil, in od zdravstvenih razlogov. Najpogosteje se odstrani spodnji (distalni) del želodca.
- Resekcija požiralnika: Zgornji del požiralnika (požiralnik) se resecira in ostane le spodnji del, ki je povezan s črevesjem.
- Ustvarjanje gastrointestinalne anastomoze: Preostali del požiralnika (ezofagus) se poveže s tankim črevesom (dvanajstnikom), da omogoči prehod hrane v črevesje in prebavo.
- Odstranitev bezgavk: Kirurg odstrani tudi bezgavke v okolici, da ugotovi, kako daleč se je rak razširil, in da prepreči njegovo nadaljnje širjenje.
Davidoffova gastrektomija se lahko uporabi, kadar se rak na želodcu nahaja v spodnjem delu organa in ga je mogoče odstraniti, pri čemer se ohrani del zgornjega dela želodca in požiralnika. To ohranja bolj normalno prebavo in kakovost življenja bolnikov po operaciji.
Kot druge vrste gastrektomije je tudi Davidoffova gastrektomija kompleksen kirurški poseg, pacienti pa potrebujejo posebno pooperativno nego in rehabilitacijo.
Anastomoze gastrektomije
Med gastrektomijo, zlasti popolno gastrektomijo (odstranitev celotnega želodca), se ustvarijo posebne anastomoze za ponovno vzpostavitev normalne prebave in prehoda hrane iz požiralnika v preostali del prebavil. Tukaj je nekaj vrst anastomoz, ki jih je mogoče ustvariti med gastrektomijo:
Ezofagoduodenalna anastomoza (EDA)
To je vrsta anastomoze, ki se ustvari med operacijo zgornjega dela požiralnika in dvanajstnika. Ta vrsta anastomoze povezuje konec požiralnika s prvim delom dvanajstnika (dvanajstnikom). Ustvarjanje EDA se lahko uporablja pri različnih kirurških posegih, vključno z gastrektomijo (odstranitvijo želodca) in korekcijo patologij požiralnika in zgornjih prebavil.
Primeri primerov, ko je lahko potrebna EDA:
- Totalna gastrektomija: Ko se odstrani celoten želodec (totalna gastrektomija), se konec požiralnika s prvim delom dvanajstnika poveže z endoproteznim ventrikularnim sistemom (EDA). To ustvari novo pot za prehod hrane iz požiralnika v črevesje.
- Operacija požiralnika: V nekaterih primerih, ko je treba popraviti okvare ali tumorje v požiralniku, bo morda treba ustvariti EDA, da se obnovi normalen prehod hrane.
- Korekcija strukturnih nepravilnosti: EDA se lahko uporablja za korekcijo strukturnih nepravilnosti, kot so stenoze (zožitve) ali druge nepravilnosti zgornjega dela požiralnika in dvanajstnika.
- Postopki gastrointestinalnega bypassa: Pri nekaterih zdravljenjih debelosti, kot je gastrointestinalni bypass Roux-en-Y, se kot del postopka ustvari EDA za preusmeritev pretoka hrane.
Izdelava endoproteznega endoskopskega aparata (EDA) je kompleksna kirurška tehnika, ki zahteva izkušenega kirurga. Po operaciji lahko bolniki potrebujejo posebno dieto in zdravniški nadzor, da se zagotovi uspešno okrevanje in prilagoditev na spremenjeno prebavo.
Ezofago-gastrična anastomoza (EJA).
To je kirurški poseg, ki po odstranitvi dela ali celotnega želodca oziroma po drugi operaciji zgornjih prebavil poveže požiralnik z želodcem. Ta anastomoza se ustvari za ponovno vzpostavitev normalnega prehoda hrane iz požiralnika v želodec in omogoči nadaljevanje prebave.
Postopek ustvarjanja ezofagogastrične anastomoze se lahko razlikuje glede na specifični kirurški poseg in individualne značilnosti bolnika, običajno pa vključuje naslednje korake:
- Rez požiralnika in želodca: Kirurg naredi zareze na koncih požiralnika in želodca na mestu, kjer bo ustvarjena povezava.
- Ustvarjanje anastomoze: Po zarezovanju požiralnika in želodca kirurg združi konce teh organov, tako da lahko hrana prosto prehaja iz požiralnika v želodec.
- Zaprtje reza: Ustvarjena anastomoza se zapre s kirurškimi šivi ali posebnimi medicinskimi pripomočki, da se zagotovi tesna povezava.
Ezofagogastrična anastomoza je lahko del različnih kirurških posegov, kot so resekcija želodca zaradi raka na želodcu, korekcija okvar požiralnika, bariatrična kirurgija in drugi. Ta postopek ima pomembno vlogo pri obnavljanju prebavne funkcije po takšnih operacijah in zagotavlja, da lahko bolniki normalno nadaljujejo z jedjo in prebavljanjem.
Ezofago-gastrična anastomoza z Roux-en-Y (EJA z Roux-en-Y)
Roux-en-Y anastomoza (Roux-en-Y anastomoza) je ena od metod za popravilo prebavnega trakta po gastrektomiji (odstranitvi želodca). Ta metoda je poimenovana po francoskem kirurgu Cesarju Rouxu, ki jo je prvi opisal. Roux anastomoza se pogosto uporablja med gastrektomijo za zdravljenje raka na želodcu ali drugih zdravstvenih stanj, ki zahtevajo odstranitev dela želodca. Tukaj so osnovni koraki in značilnosti Roux anastomoze:
- Odstranitev želodca: Najprej se odstrani del ali celoten želodec, odvisno od zdravstvenega stanja. Kirurg lahko odstrani veliko ukrivljenost želodca (delna gastrektomija) ali celoten želodec (popolna gastrektomija).
- Ustvarjanje gastrointestinalne anastomoze: Kirurg ustvari povezavo med požiralnikom (po odstranitvi želodca) in tankim črevesom. To stori z uporabo dela črevesja, imenovanega distalni ali daljni konec. Ta postopek ustvari gastrointestinalno anastomozo, ki omogoča prehod hrane v črevesje.
- Rouxov ud (Rouxov ud): Odreza se daljni konec tankega črevesa (distalni konec) in ustvari se izhod (roux), ki se pritrdi na gastrointestinalno anastomozo. Roux je kratka črevesna zanka, ki je usmerjena navzdol in levo od anastomoze.
- Nastanek biliopankreatičnega divertikula: V redkih primerih se lahko ustvari biliopankreatični divertikulum, ki je ročno preusmerjanje žolča in trebušnih sokov iz glavnega dela črevesja (alimentarna anastomoza) v ločeno črevesno zanko. To lahko pomaga preprečiti refluks žolča in sokov v požiralnik.
Rouxova anastomoza omogoča, da hrana vstopi v črevesje, mimo odstranjenega želodca, in nadaljuje prebavo. Ta metoda lahko zmanjša tveganje za refluks žolča in trebušnih sokov v požiralnik, kar je lahko težava po gastrektomiji.
Duodeno-gastrična anastomoza (DDA)
To je vrsta kirurške anastomoze, ki povezuje zgornji del želodca s prvim delom dvanajstnika (duodenumom). To anastomozo je mogoče ustvariti z različnimi kirurškimi posegi, ki vključujejo spreminjanje ali rekonstrukcijo želodca in požiralnika.
Primeri situacij, ko je lahko potrebna duodeno-gastrična anastomoza:
- Želodčna kirurgija: Pri kirurških posegih, kot so resekcije želodčne votline (delna odstranitev želodca) ali korekcija želodčnih nepravilnosti, se lahko DDA uporabi za obnovitev normalnega prehoda hrane iz zgornjega dela želodca v dvanajstnik.
- Duodenalna atrezija: Novorojenčki z duodenalno atrezijo, ki je prirojena malformacija dvanajstnika, lahko potrebujejo DDA za obnovitev normalnega prehoda hrane.
- Gastrointestinalni bypass: Pri nekaterih kirurških posegih za debelost, kot sta biliopankreatični bypass (BPD) ali Scopinaro postopek, se lahko ustvari DDA za preusmeritev pretoka hrane in želodčnih sokov.
Izdelava DDA je velik kirurški poseg, ki zahteva izkušenega kirurga in skrbno načrtovanje. Po operaciji morajo pacienti upoštevati posebno dieto in zdravniške smernice, da se zagotovi uspešno okrevanje in prilagoditev na spremenjeno prebavo.
Rjava anastomoza za gastrektomijo.
Brownova anastomoza (znana tudi kot Brownova duodenojejedenostomija ali duodenojejunalna anastomoza) je kirurški poseg, ki ustvari povezavo med preostalim delom požiralnika in dvanajstnikom (duodenumom) po gastrektomiji ali drugih operacijah na želodcu in zgornjem delu prebavil.
To vrsto anastomoze je mogoče izvesti, ko je bil želodec odstranjen ali če obstajajo težave z njegovim delovanjem in je potrebno omogočiti prehod hrane iz požiralnika v črevesje. Brownova anastomoza omogoča prehod hrane iz požiralnika v dvanajstnik, pri čemer se izogne manjkajočemu želodcu.
Postopek vključuje naslednje korake:
- Rez požiralnika: Kirurg naredi rez na koncu požiralnika.
- Ustvarjanje anastomoze: Med koncem požiralnika in dvanajstnikom se ustvari povezava, ki omogoča prosto prehajanje hrane v črevesni trakt.
- Zaprtje reza: Nastala anastomoza se zapre s kirurškimi šivi ali drugimi metodami.
Rjava anastomoza pomaga obnoviti prebavno funkcijo in zagotoviti normalno prebavo po kirurški odstranitvi želodca ali drugih operacijah zgornjih prebavil. Ta postopek je lahko del celovitega kirurškega zdravljenja raka želodca ali drugih patologij, pri katerih je treba preusmeriti prehranjevalno pot.
Te anastomoze ustvari kirurg, da omogoči normalno prebavo in prehod hrane v črevesje po odstranitvi ali spremembi želodca. Izbira specifične vrste anastomoze je odvisna od kirurškega posega, ciljev operacije in bolnikovega stanja. Po operaciji je pomembno, da dosledno upoštevate priporočila zdravnikov in nutricionista za uspešno okrevanje in prilagoditev novemu prebavnemu procesu.
Kontraindikacije za postopek
Kontraindikacije lahko vključujejo naslednja stanja ali okoliščine:
- Splošna okvara: Če je bolnik kritično bolan ali ima več resnih komorbidnosti, gastrektomija morda ni sprejemljiva zaradi visokega tveganja za življenje.
- Nezmožnost prenašanja operacije: Nekateri bolniki imajo lahko druge dejavnike, zaradi katerih je operacija nemogoča ali preveč tvegana.
- Pozne faze raka na želodcu: V nekaterih primerih, ko je rak na želodcu v napredovali fazi in se je že razširil na druge organe, je gastrektomija lahko nesmiselna in bolnikom se lahko ponudijo druga zdravljenja ali paliativna oskrba.
- Obstrukcija požiralnika ali želodca: Če je požiralnik ali želodec blokiran ali ima nerešljive ovire, gastrektomija morda ne bo mogoča.
- Psihološke ali socialne težave: Nekateri bolniki imajo lahko psihološke ali socialne težave, ki lahko vplivajo na uspeh in pooperativno okrevanje.
Postopek odločanja o gastrektomiji mora biti temeljit in vključevati oceno vseh medicinskih in psiholoških dejavnikov. Odločitev o operaciji običajno sprejme zdravnik na podlagi klinične ocene in medicinskih indikacij. Bolniki se morajo o vseh svojih vprašanjih in pomislekih pogovoriti z zdravnikom, da se lahko informirano odločijo o gastrektomiji.
Posledice po postopku
Posledice in učinki po gastrektomiji se lahko zelo razlikujejo glede na vrsto posega (popolna ali delna gastrektomija), zdravstveno stanje in individualne značilnosti bolnika. Tukaj je nekaj pogostih učinkov, ki se lahko pojavijo po gastrektomiji:
- Spremembe v prehranjevalnih navadah: Po gastrektomiji lahko bolniki občutijo spremembe v apetitu in sposobnosti uživanja velikih porcij hrane. To lahko povzroči hitro sitost in izgubo teže.
- Refluks in prebavne težave: Bolniki po gastrektomiji lahko občutijo povečan refluks želodčne vsebine v požiralnik, kar lahko povzroči zgago in druge prebavne težave.
- Pomanjkanje hranil: Po gastrektomiji morajo bolniki morda posvetiti posebno pozornost prehrani in absorpciji hranil, ker odstranjeni želodec igra pomembno vlogo pri prebavi in absorpciji nekaterih vitaminov in mineralov.
- Spremembe življenjskega sloga: Bolniki bodo morda morali spremeniti življenjski slog, vključno z uživanjem manjših obrokov pogosteje in uživanjem beljakovinske hrane.
- Zdravstvena tveganja: Gastrektomija lahko zmanjša tveganje za nekatere bolezni, kot sta sladkorna bolezen in hipertenzija, če se izvaja za zdravljenje debelosti. Vendar pa lahko tudi poveča tveganje za pomanjkanje nekaterih vitaminov in mineralov.
- Psihološki vidiki: Gastrektomija lahko vpliva na bolnikovo psihično počutje, saj lahko spremembe v prehranjevalnih navadah in videzu povzročijo stres in težave s prilagajanjem.
Pomembno se je zavedati, da je vsak primer drugačen in da se lahko izidi razlikujejo. Po gastrektomiji bolniki običajno potrebujejo skrbno zdravniško spremljanje in podporo, da se zmanjšajo tveganja in povečajo koristi posega. Bolnikom svetujemo tudi, da upoštevajo priporočila zdravnikov in dietetikov za uspešno rehabilitacijo in ohranjanje zdravja po gastrektomiji.
Anemija po gastrektomiji
To je pogost zaplet tega kirurškega posega. Pojavi se lahko zaradi številnih dejavnikov, povezanih s spremembami v prebavnem sistemu in absorpcijo hranil po odstranitvi želodca. [ 14 ] Tukaj je nekaj možnih vzrokov za anemijo po gastrektomiji:
- Pomanjkanje železa: Gastrektomija lahko povzroči zmanjšano absorpcijo železa iz hrane, saj ima želodec pomembno vlogo pri tem procesu. To lahko povzroči anemijo zaradi pomanjkanja železa. [ 15 ]
- Pomanjkanje vitamina B12: Želodec je potreben tudi za absorpcijo vitamina B12 iz hrane. Po gastrektomiji lahko bolniki potrebujejo zunanje dajanje tega vitamina, pomanjkanje pa lahko povzroči anemijo.
- Pomanjkanje folne kisline: Po gastrektomiji se lahko zmanjša tudi absorpcija folne kisline, kar lahko prispeva k anemiji.
- Kirurški zapleti: Zapleti po operaciji, kot so krvavitve ali okužbe, lahko povzročijo tudi anemijo.
- Prehranske omejitve: Bolnikom, ki so jim opravili gastrektomijo, se pogosto priporoča posebna dieta in morda ne bodo prejeli zadostnih hranil zaradi zmanjšane sposobnosti uživanja hrane.
Za preprečevanje ali zdravljenje anemije po gastrektomiji je pomembno tesno sodelovati z zdravniško ekipo in upoštevati priporočila glede prehrane ter vnosa vitaminov in mineralov. Zdravljenje lahko vključuje jemanje železa, vitamina B12, folne kisline in drugih esencialnih mikrohranil. Redne krvne preiskave in posvetovanja z zdravnikom vam bodo pomagali spremljati vaše zdravje ter pravočasno prepoznati in zdraviti anemijo.
Erozija požiralnika po gastrektomiji
Gre za stanje, pri katerem se sluznica požiralnika vname in poškoduje, kar lahko povzročijo različni dejavniki. Gastrektomija, pri kateri se odstrani del ali celoten želodec, lahko spremeni anatomijo prebavnega sistema in ustvari pogoje, ki prispevajo k razvoju erozije požiralnika. Spodaj je navedenih nekaj možnih vzrokov in dejavnikov, ki lahko prispevajo k razvoju erozije požiralnika po gastrektomiji:
- Refluks želodčne vsebine: Po gastrektomiji, zlasti po popolni gastrektomiji, lahko požiralnik doživi povečan refluks (povratni tok) želodčne vsebine navzgor proti požiralniku. To lahko povzroči draženje in poškodbo sluznice požiralnika, kar vodi do erozij.
- Pomanjkanje klorovodikove kisline: Bolniki po gastrektomiji imajo lahko pomanjkanje klorovodikove kisline v želodcu, kar lahko spremeni kemijske razmere v požiralniku in poveča tveganje za erozije.
- Spremembe v prehranjevalnih navadah: Bolniki po gastrektomiji lahko spremenijo svoje prehranjevalne navade in prehrano, kar lahko vpliva na stanje sluznice požiralnika. Na primer, povečano uživanje kisle hrane ali prigrizki med obroki lahko prispevajo k razvoju erozije.
- Uporaba nenadzorovanih zdravil: Nenadzorovana ali nepravilna uporaba zdravil, kot so nekatera protivnetna zdravila ali aspirin, lahko poveča tveganje za razvoj erozije požiralnika.
Zdravljenje erozije požiralnika po gastrektomiji lahko vključuje spremembo prehrane in prehranjevalnih navad, jemanje antacidov ali drugih zdravil, ki lahko zmanjšajo kislost želodčne vsebine, in posvet z gastroenterologom za podrobnejšo oceno in zdravljenje. Pomembno je, da se o vseh simptomih ali težavah pogovorite z zdravnikom, da dobite ustrezno zdravljenje in preprečite nadaljnjo poškodbo požiralnika.
Zapleti po postopku
Kot vsaka operacija lahko povzroči različne zaplete. Zapleti po gastrektomiji lahko vključujejo:
- Okužbe: Okužbe na mestu operacije so lahko resen zaplet. Pomembno je upoštevati pravila asepse in antisepse tako pred operacijo kot po njej.
- Krvavitev: Lahko pride do krvavitve iz žil, ki so bile med operacijo prekrižane. To lahko zahteva dodaten kirurški poseg.
- Krvni strdki: Po operaciji se lahko poveča tveganje za nastanek krvnih strdkov. To lahko povzroči resne zaplete, kot sta pljučna embolija ali možganska kap.
- Sindrom pomanjkanja vitaminov in mineralov: Ker gastrektomija spremeni prebavni proces, lahko bolniki občutijo pomanjkanje pomembnih vitaminov in mineralov, kot so vitamin B12, železo, kalcij in drugi. To lahko povzroči anemijo in druge zdravstvene težave.
- Želodčni refluks: Bolniki po gastrektomiji lahko razvijejo refluks želodčne vsebine v požiralnik. To lahko povzroči nelagodje in vnetje.
- Sindrom odlaganja: Po gastrektomiji lahko nekateri bolniki občutijo sindrom odlaganja, ki vključuje simptome, kot so slabost, bruhanje, driska in šibkost po uživanju hrane, zlasti tiste, bogate s sladkorjem.
- Težave s prehranjevanjem: Po odstranitvi želodca imajo lahko bolniki težave s prehranjevanjem in prebavo hrane. To lahko zahteva spremembo prehrane in prehranjevalnih navad.
- Psihološki vidiki: Gastrektomija lahko vpliva na bolnikovo psihično počutje in povzroči depresijo, tesnobo ali druge čustvene težave.
Pomembno je omeniti, da se zapleti po gastrektomiji lahko razlikujejo glede na vrsto operacije in individualne značilnosti bolnika. Kirurg in zdravniška ekipa morata bolniku zagotoviti podrobne informacije o morebitnih zapletih ter o tem, kako jih preprečiti in zdraviti. Upoštevanje zdravniških nasvetov in redni pregledi lahko pomagajo zmanjšati tveganje za zaplete in zagotoviti uspešno okrevanje po gastrektomiji. [ 16 ]
Skrbi po postopku
Po posegu gastrektomije je potrebna specializirana oskrba, ki pomaga bolniku hitreje okrevati in se prilagoditi prebavnim spremembam. Tukaj je nekaj osnovnih vidikov oskrbe po gastrektomiji:
- Dieta: Po gastrektomiji se pacientom običajno svetuje posebna dieta. Zdravniki lahko razvijejo prilagojen načrt prehrane, odvisno od vrste gastrektomije in bolnikovega stanja. Običajno se uvajanje hrane začne s tekočo dieto, nato pa preide na mehko dieto in na koncu na redno hrano.
- Zdravila: Bolnikom se lahko predpišejo zdravila za zmanjšanje tveganja okužbe in lažje celjenje. Morda bo potrebno jemati tudi zdravila za izboljšanje prebave, nadzor simptomov in ohranjanje zdravja.
- Telesna aktivnost: Postopno povečevanje telesne aktivnosti bo pacientu pomagalo, da se vrne v normalno življenje. Fizioterapija je lahko koristna pri ponovni pridobitvi moči in ohranjanju optimalne telesne pripravljenosti.
- Spremljanje: Redno zdravniško spremljanje je pomembno za spremljanje bolnikovega stanja in odkrivanje morebitnih zapletov ali stranskih učinkov po gastrektomiji.
- Podpora in svetovanje: Bolniki lahko potrebujejo psihološko podporo in svetovanje, da se prilagodijo novim dietam in življenjskemu slogu. Skupine za podporo so lahko koristne za izmenjavo izkušenj in nasvetov z drugimi, ki so bili podvrženi podobnim posegom.
- Upoštevanje zdravnikovih navodil: Pomembno je, da upoštevate zdravnikova navodila in predpise, da preprečite zaplete in dosežete najboljše možne rezultate po gastrektomiji.
- Varnost: Po gastrektomiji so bolniki lahko bolj izpostavljeni tveganju za razvoj določenih stanj, kot so anemija ali pomanjkanje vitaminov in mineralov. Zdravniki lahko priporočijo jemanje posebnih prehranskih dopolnil za nadomestitev teh izgub. [ 17 ]
Prehrana in dieta po gastrektomiji
Prehrana in dieta po gastrektomiji sta odvisni od vrste operacije (popolna gastrektomija ali delna gastrektomija) in individualnih potreb pacienta. Pomembno je, da se o prehranskih priporočilih pogovorite z zdravnikom ali dietetikom, saj jih je mogoče individualizirati za vsak primer posebej. Tukaj so splošna navodila za prehrano po gastrektomiji:
- Postopno uvajanje hrane: Po operaciji bolniki običajno začnejo s tekočo prehrano in postopoma preidejo na gostejšo hrano. To telesu omogoča, da se prilagodi novim prebavnim razmeram.
- Tekoča dieta: Na tej stopnji lahko jedilnik vključuje jušne osnove, tekoče juhe, fermentirane mlečne napitke, jušne osnove z nizko vsebnostjo maščob ter pasirano sadje in zelenjavo.
- Poltrdna prehrana: Postopoma uvajajte bolj trdno hrano, kot so kaša na vodi, pretlačena zelenjava in sadje, pire iz skute z nizko vsebnostjo maščob.
- Mehka prehrana: Ta faza vključuje mehko hrano, kot so mehak piščanec, ribe, mehko sadje in zelenjava. Posamezne obroke je treba dobro prežvečiti.
- Uravnotežena prehrana: Pri dieti po gastrektomiji je pomembno zagotoviti uravnoteženo prehrano, ki vključuje beljakovine, ogljikove hidrate, maščobe, vitamine in minerale. Vitamin B12 se pogosto predpisuje v obliki prehranskih dopolnil, ker je njegova absorpcija po gastrektomiji lahko oslabljena.
- Majhne porcije: Po gastrektomiji je želodec manjši, zato je pomembno jesti majhne in pogoste obroke. To pomaga preprečiti preobremenitev želodca in nelagodje.
- Izogibanje določeni hrani: Nekatera hrana lahko po gastrektomiji povzroči nelagodje ali nevšečnosti, zato vam bo zdravnik morda priporočil, da se ji izogibate. To lahko vključuje hrano, ki je preveč mastna, sladka, začinjena ali gazirana.
- Uravnavanje telesne teže: Po operaciji so bolniki včasih izpostavljeni tveganju za izgubo teže zaradi omejene sposobnosti absorpcije hrane. Pomembno je spremljati telesno težo in se po potrebi z zdravnikom pogovoriti o strategijah za vzdrževanje telesne teže.
Vsak bolnik ima lahko individualne razlike in omejitve, zato bi moral dietetik ali zdravnik delati na razvoju prehranskega načrta, ki najbolje ustreza potrebam in zmožnostim vsakega posameznega primera.
Seznam avtoritativnih knjig in študij, povezanih s preučevanjem gastrektomije
- Buchwald H, Avidor Y, Braunwald E in sod. Bariatrična kirurgija: sistematični pregled in metaanaliza. JAMA. 13. oktober 2004; 292(14): 1724-37.
- Csendes A, Burdiles P, Braghetto I in sod. Prospektivna randomizirana študija, ki primerja totalno gastrektomijo D2 s totalno gastrektomijo D2 in splenektomijo pri 187 bolnikih z rakom želodca. Surgery. Maj 2002;131(5):401-7.
- Kirurgija raka želodca: obolevnost in umrljivost v zahodnih državah. Ann Surg Oncol. 2003 Feb;10(2):218-25.
- Operacija raka na želodcu: nove tehnike in strategije. World J Surg. november-december 1995;19(6):765-72.
- Deans C, Yeo MS, Soe MY in sod. Rak želodčne kardije se v azijski populaciji pojavlja pogosteje in je povezan z neželenim izidom. World J Surg. november 2011;35(11):617-24.
- Dikken JL, van Sandick JW, Allum WH in sod. Kakovost oskrbe po operaciji raka želodca na Nizozemskem: populacijska študija. Ann Surg Oncol. junij 2011;18(6): 1757-65.
- Karanicolas PJ, Smith SE, Inculet RI in sod. Vpliv debelosti na zaplete laparoskopske Nissenove fundoplikacije. J Gastrointest Surg. junij 2007;11(6): 738-45.
- Lee KG, Lee HJ, Yang JY in sod. Primerjava zapletov po laparoskopsko asistirani distalni gastrektomiji in odprti distalni gastrektomiji zaradi raka na želodcu z uporabo Clavien-Dindove klasifikacije. Surg Endosc. 2012 Feb;26(2):1287-95.
- Mohiuddin K, Noura S, Subhani J in sod. Primerjalna študija zapletov po laparoskopski in odprti gastrektomiji. J Coll Physicians Surg Pak. 2017 Nov;27(11):696-699.
- Lee SS, Chung HY, Kwon OK in sod. Krivulja učenja za laparoskopsko gastrektomijo pri raku želodca. Surg Endosc. april 2011;25(4):1083-90.
Literatura
- Chissov, VI Onkologija / Ed. Avtor VI Chissov, MI Davydov - Moskva: GEOTAR-Media, 2008. I. Chissov, MI Davydov - Moskva: GEOTAR-Media, 2008.
- Saveliev, VS Klinična kirurgija. V 3 zv. Zv. 1: nacionalni priročnik / ur. VS Saveliev. C. Saveliev, A. I. Kirienko. - Moskva: GEOTAR-Media, 2008.

