Tekočina v perikardni votlini: to pomeni, dovoljene norme
Srce je naš življenjski motor, katerega delo je odvisno od številnih dejavnikov, vključno z biološkimi notranjimi procesi. Včasih je vzrok bolečine in nelagodja v srcu tekočina v perikardiju, ki obdaja srce z vseh strani. Vzrok slabosti je stiskanje srca s tekočim ali vnetnim postopkom z lokalizacijo v tkivih miokarda ali perikardija.
Epidemiologija
Po statističnih podatkih, okoli 45% perikarditisa imajo virusnuryu pirodu, za zdravljenje katere prihaja do povečanja fore imunitete (vitamine, stimulansi), medtem ko so bakterije v boju, ki se uporabljajo antibiotiki, postajajo tudi vzrok vnetja osrčnika le 15% epizode bolezni. Najbolj redke vrste patologije so glivični in parazitni perikarditis.
Vzroki perikardna tekočina
Poskušajmo natančno razumeti, kakšne razmere in patologije lahko povzročijo povečanje volumna tekočine v perikardiju, ki se zdaj ne obravnava kot mazivo v trenju srca, temveč kot življenje ogrožujoč dejavnik.
Najpogostejši vzrok prezasedenosti v perikardiju nevnetne tekočine je edematozni sindrom. To ni bolezen, temveč simptom, ki lahko spremlja naslednje patološke in nepatološke procese:
- prirojeni divertikulitis levega srčnega prekata,
- srčno popuščanje,
- patologija izločevalnega sistema, zlasti ledvice,
- motnja, pri kateri obstaja neposredna komunikacija med dvema perikardialnima listoma,
- Pomanjkljivi pogoji, kot je anemija,
- stanje izčrpanosti telesa,
- tumorjev medijstin, meksedem,
- motnje presnovnih procesov v tkivu telesa,
- razne vnetne patologije,
- travma, ki jo spremlja edem tkiv,
- alergijske reakcije.
Včasih je razvoj hidroperikardije mogoče obravnavati kot posledico uporabe vazodilatacijskih zdravil (vazodilatatorjev) ali zapletov sevalne terapije.
Dejavniki tveganja
Faktorji tveganja za razvoj patologije vključujejo nosečnost in starost.
Najpogostejši vzroki vnetnega procesa v perikardiju ( perikarditis ) so tuberkuloza in revmatična poškodba organov. To je nalezljiva alergijska reakcija, zaradi katere se tvori velika količina eksudata.
V tem primeru je mogoče upoštevati dejavnike tveganja:
- bakterijske, virusne in glivične bolezni: škrlatna vročica, ARVI, HIV, pljučnica, plevritis, endokarditis, kandidoza, itd.,
- prisotnost v telesu parazitov ( ehinokokna okužba, toksoplazmoza itd.),
- alergijske patologije, vključno z alergijami na hrano in drogami,
- avtoimunske bolezni ( revmatoidni artritis, lupus eritematozus, sistemska skleroderma, dermatomiozitis itd.)
- avtoimunski procesi ( revmatična zvišana telesna temperatura, itd.),
- kronično srčno popuščanje,
- vnetne bolezni srčnih membran ( miokarditis, endokarditis),
- kakršne koli travme srca (penetrirajoće in neprehodne),
- raka in radioterapije,
- prirojene in pridobljene patologije perikardialnega razvoja (prisotnost cist in divertikula v njej),
- krvavitev hemodinamike, edematozni sindrom,
- bolezni endokrinega sistema in metabolnih motenj ( debelost srca, metabolizem glukoze in diabetes mellitus, hipotiroidizem ).
Kot smo že povedali, se lahko tekočina v perikardiju kopiči zaradi ubitih ran v srcu, vendar je po operaciji na organu mogoče opaziti isto stanje zaradi postoperativne zapletenosti (vnetja).
Posebna poškodba srca je miokardni infarkt, ki se lahko pojavi tudi z vnetnimi zapleti in povzroči zvišanje ravni tekočine v perikardni vrečici. Enako velja za ishemične (nekrotične) spremembe v srcnem srcu.
Če pogledate natančno, lahko vidite vzroke za perikarditis in hidroperikardijo. Teoretično druga patologija oblika neinfekcijske perikarditisa, zaradi stagnacije osrčnika nobenemu povzroči patološke procese njej vnetnega tipa.
Patogeneza
Tudi iz šole biologije je znano, da se naše srce rodi v "srajci". Ime te "srajce" je perikardija, sestoji iz gostih fizioloških tkiv in opravlja zaščitno funkcijo.
Perikardija se imenuje tudi perikardna vreča, v kateri se srce počuti udobno in lahko deluje brez prekinitve. Obstaja perikardialna vreča dveh plasti (listi): visceralna ali zunanja in starševska (notranja), ki sta lahko med seboj premaknjeni.
Srce kot premikajoč mišični organ je v stalnem gibanju (stene se sklenejo in črpajo kri kot črpalko). V takšnih okoliščinah, če okoli njega ni bilo perikardija, bi se lahko premikalo, kar bi povzročilo krčenje krvnih žil in krvni obtok krvi.
Poleg tega perikardija ščiti srce zaradi dilatacije z velikimi obremenitvami na organu. Obstaja mnenje, da je tudi zaščitna ovira, ki preprečuje prodor okužbe srca z vnetjem notranjih organov.
Ampak nič manj pomembna funkcija perikardija je preprečevanje trenja močno mobilnega srca o bližnjih nepremičnih strukturah prsnega koša. In da srce ne počuti trenja o sami perikardiji in okoliških organih med svojimi listi je majhna količina tekočine.
Tako je tekočina v perikardiju vedno, vendar v normi njegova količina glede na različne informacije ne sme presegati 20-80 ml. Običajno je ta številka omejena na 30-50 ml, povečanje volumna perikardnega izliva pa na 60-80 ml velja za patologijo. Ampak, če s takšno količino proste tekočine rahlo rumenkaste barve oseba čuti zdravo in nima sumljivih simptomov, ni razloga za zaskrbljenost.
Druga stvar je, če se tekočina v perikardiju kopiči v zmernih in velikih količinah. Lahko je bodisi 100-300 ml ali 800-900 ml. Ko je indikator zelo visok in doseže 1 liter, je zelo življenjsko nevarno stanje, ki se imenuje srčna tamponada (stiskanje srca s tekočino, ki se kopiči v perikardni vreči).
Toda, kje izvira izvečna tekočina v perikardiju? Jasno je, da je v ozadju absolutnega zdravja to nemogoče. Tekočina v perikardni vrečki se nenehno obnavlja, absorbira perikardialne plošče, njegova količina pa ostane približno konstantna. Povečanje obsega je možno le v dveh primerih:
- ko se motijo presnovni procesi v perikardialnih tkivih, zaradi česar se absorpcija transudata zmanjša,
- Poleg obstoječega tekočine ni vnetna narava vnetnega eksudata.
V prvem primeru gre za bolezen, povezana z okvarami hemodinamskih, razvoja edema ali sindroma hemoragične, tumorskih procesov kot posledica katerega prozorna tekočina nabira v perikardialne votline, ki vsebuje sledove epitelnih celic, krvi proteina in delcev. To patološko stanje se običajno imenuje hidroperikardij.
Pojav vnetnih eksudatov je najpogosteje povezan s penetracijo perikarda okužbe s krvjo in limfo, če je telo že bilo v središču gnojnega vnetja. V tem primeru govorimo o infekciozno-vnetni patologiji, imenovani "perikarditis", ki ima več različnih oblik.
Toda vnetje v perikardiju ima lahko tudi neinfekcijski značaj. To je opaziti v tumorske metastaze procese v srcu, v postopku razmnoževalni iz okoliškega tkiva (npr miokarditis), metabolnih motenj v tkivih osrćnika, poškodba osrčnika (udarec v srce, rane, natični poškodbe).
Simptomi perikardna tekočina
Klinična slika perikarditisa, v kateri opazimo kopičenje presežne tekočine v perikardiju, se lahko spreminja glede na vzrok in količino eksudata / eksudata. Perikarditis se ne pojavi sam. Deluje kot zaplet že obstoječih patologij ali poškodb v telesu, zato ni potrebno govoriti o posebnih specifičnih simptomih.
Zelo pogosto pacient na splošno ne sumi, da se tekočina kopiči v perikardiju, to je e. Ne razmišlja o takem vzroku poslabšanja zdravja, sumi na bolezni srca in ožilja, prehlad in bolezni dihal, bolezni ledvic. To je s temi vprašanji in se obrača na terapevta, vendar diagnostični testi kažejo, da se pojavili simptomi - to je prepozno manifestacija bolezni, kar pomeni, njihov zaplet.
Torej, s kakšnimi pritožbami lahko pride bolnik do zdravnika, katerega volumen tekočine v perikardiju se poveča:
- kratka sapa, tako v mirovanju kot med vadbo,
- neprijeten občutek za prsnico, kar je še posebej očitno, ko se oseba nagne naprej,
- bolečina v območju srca z različno intenziteto, povezana s pritiskom na organ, bolečina lahko poda nazaj, ramo, maternični vrat, levo roko,
- tesnjenje v prsnem košu, pritisni tlak,
- krčenje dihanja, napadi zadušitve, občutek pomanjkanja zraka,
- edematozni sindrom, ki je še posebej opazen na obrazu, zgornjih in spodnjih okončinah,
- zmanjšanje sistoličnega in povečanega venskega pritiska, otečenih žil na vratu,
- simptomi tahikardije, aritmije,
- Neproduktivni lajšanje kašlja, ki ne prinaša reliefa,
- hripav glas,
- povečano znojenje, zlasti proti tuberkulozi,
- povečanje jeter in bolečine v desnem hipohondriju,
- težave s prehajanjem hrane skozi požiralnik zaradi stiskanja z razširjenim perikardom,
- pogoste kolcanje zaradi stiskanja diafragmatičnega živca,
- bledo z modro kožo zaradi motenj v krvnem obtoku (stiskanje srca s perikardialnim izlivom in eksudatom vodi do krvavitve njegove pogodbene funkcije),
- izguba apetita in s tem povezana izguba teže.
Jasno je, da se lahko bolniki pritožujejo zaradi poslabšanja splošnega stanja, šibkosti, glavobola in bolečin v mišicah, vendar le del bolnikov čuti takšne simptome. Toda zvišana telesna temperatura, ki jo povzroča zvišanje telesne temperature zaradi vnetja, je v večini primerov prisotna pri zdravniku, ki ima slabo počutje, povezano z akumulacijo tekočine v perikardiju, zlasti z infekcijsko lezijo. Te očitke lahko štejemo za nespecifične prve znake vnetja, kar povzroči kasnejši perikardni preliv s tekočino.
Toda kratka sapa, bolečina v srcu, nihanja pulza in krvni tlak lahko neposredno kažejo, da tekočina v perikardiju ovira delo srca.
Treba je razumeti, da perikarditis ni le nalezljiv ali neinfekcijski, akuten ali kroničen, ampak ima več vrst, ki se razlikujejo po svojem poteku in količini tekočine v perikardiju.
V akutni obliki lahko pride do suhega (tudi fibrinskega) in eksudativnega perikarditisa. V prvem primeru se fibrin zoži v perikardialno votlino iz serozne školjke srca, ki je posledica prekomernega polnjenja s krvjo. V tem primeru najdemo le sledove tekočine v perikardiju. Z eksudativno perikardialno tekočino v perikardiju je v velikih količinah.
Perikardnem izliv je lahko sestavljena iz Polutekući eksudatu pri vnetnih procesov in hemodinamičnih motenj, krvavim tekočine (hemoragična perikarda) ran, tuberkulozo ali anevrizme loma, tekoče zmesi s gnoja v primeru infekciozne lezije.
Eksudativni perikarditis lahko nadaljuje dolgo časa, po 6 mesecih prehoda v kronično obliko. Majhna količina tekočine v perikardiju (80-150 ml) ne sme povzročiti hudih simptomov bolezni, pacient pa lahko misli, da je že opomogel. Toda čez nekaj časa se lahko vnetni proces pod vplivom različnih dejavnikov poveča, zvišana raven tekočine v perikardiju pa bo povzročila neprijetno simptomatologijo, ki je poleg tega popolnoma nevarna.
Če se je v perikardiju nabralo veliko tekočine, ki začne stisniti srce, zaradi česar je njegovo delo moteno, govorijo o srčni tamponadi. V tem primeru ni dovolj sprostitve srčnih komor in se ne spopadejo s črpanjem želene količine krvi. Vse to privede do pojava simptomov akutne srčne odpovedi:
- hudo šibkost, padec krvnega tlaka (kolaps, izguba zavesti ),
- hiperhidroza (intenzivno sproščanje hladnega znoja),
- močan pritisk in težo v prsih,
- hiter impulz,
- huda kratka sapa,
- visok venski tlak, ki se kaže s povečanjem vranične vene,
- pretirano duševno in fizično vzburjenje,
- dihanje je pogosto, vendar površno, nezmožnost globokega dihanja,
- pojav anksioznosti, strah pred smrtjo.
Po poslušanju bolnika z stetoskop zdravnik ugotavlja šibke in zamolkle srčne tone, videz in hrup šumenje v srcu (obstajajo v določenem položaju bolnikovo telo), ki je značilna za perikarditis, tamponada srca, ki se pojavljajo z ali brez njega.
Tekočina v perikardiju otrok
Čudno, kot se sliši, lahko pa se presežek tekočine v perikardiju pojavlja celo pri nerojenem otroku. Majhna kopičenja perikardnega izliva, kot manifestacija hiperkinetične reakcije kardiovaskularnega sistema, lahko kaže na razvoj blage do zmerne anemije. S hudo anemijo lahko količina transudata znatno presega normalne vrednosti, kar je simptom, ki ogroža otrokovo življenje.
Toda tekočina v perikardiju ploda se lahko oblikuje in kot posledica motenj v razvoju leve ventrikularne tkiva srca. V tem primeru je v zgornjem delu srca iz levega prekata izboklina sten - diverticulum, ki zlomi odtok perikardnega izliva (hidroperikardija). Transudat se kopiči med perikardialnimi listi in čez nekaj časa lahko privede do razvoja tamponade srca.
Patologijo razvoja srca v plodu in videz okoli nje velikega števila tekočine je mogoče zaznati med prehodom ultrazvočnega nosečnice.
Perikarditis pri otroku je mogoče diagnosticirati in v zgodnjem otroštvu. Najpogosteje se bolezen pojavlja v ozadju virusnih okužb, proti revmatizmu in razpadajočim (skupnim) boleznim veznega tkiva. Toda možne so tudi nespecifične oblike perikarditisa, ki jih povzročajo glivične okužbe, zastrupitev telesa zaradi bolezni ledvic, pomanjkanje vitamina, hormonska terapija itd. Pri dojenčkih se patologija pogosto razvija proti bakterijskim okužbam (stafilokoki, streptokoki, meningokoki, pnevmokoki in drugi patogeni).
Prepoznati je, da je bolezen pri dojenčkih zelo težka, še posebej ko gre za suho obliko perikarditisa. Akutni perikarditis se vedno začne s povišanjem telesne temperature, kar ni poseben simptom, povečanje srčnega utripa in bolečine, kar se lahko učijo iz pogostih epizod tesnobe in kričanja pri dojenčku.
Starejši otroci z majhno količino tekočine v perikardiju se bodo pritoževali na bolečine v prsnem košu na levi strani, ki postane močnejši, ko otrok skuša globoko vdihniti. Bolečina se lahko poveča, ko se položaj telesa spremeni, na primer, s nagnjenji. Pogosto bolečine obsevajo na levo ramo, zato lahko pritožbe zveni tako.
Posebno nevaren je eksudativni (efuzivni) perikarditis, v katerem se količina tekočine v perikardiju hitro poveča in lahko doseže kritične standarde z razvojem srčne tamponade. Pri otroku, ki se zdravi, lahko razmislimo o simptomih patologije:
- zvišan intrakranialni tlak,
- znatno polnjenje vene roke, komolca in vratu, ki postanejo očitno vidne in otipljive, kar je zgodaj izključeno,
- pojav bruhanja,
- šibkost mišic zaprtega dela glave,
- izbočenje fontanela.
Te simptome ne moremo imenovati za specifične, vendar so pomembne za prepoznavanje invalidnosti otroka, ki še ni sposoben povedati o drugih simptomih bolezni.
Akutna faza periferitisa v starem otroku pri otrocih starejše starosti nadaljuje s kratko sapo, bolečino v srcu, poslabšanjem splošnega stanja. Otrok z bolečimi napadi poskuša sedeti in se upogniti, nagnejo glavo na prsni koš.
Morda pojav takih simptomov: lajšanje kašlja, hripav glas, padec AD, navzea z bruhanjem, hiccough, bolečine v trebuhu. Značilen je videz paradoksnega pulza z manjšim polnjenjem vene na vhodu.
Če je tamponada v srcu, se pojavi povečanje kratke dihanja, občutek pomanjkanja zraka in strahu, koža otroka postane zelo bleda, zdi se hladen znoj. V tem primeru je povečana psihomotorska ekscitabilnost. Če se ne sprejmejo nujni ukrepi, lahko otrok umre zaradi akutnega srčnega popuščanja.
Za kronični eksudatni perikarditis katerekoli etiologije pri otroku je značilno poslabšanje splošnega stanja in stalne slabosti. Otrok je hitro utrujen, ima težko dihanje in neprijeten občutek v prsnem košu, še posebej med gibanjem, vadbo, športom.
Zapleti in posledice
Zastoji v osrčnika in vnetne procese v njem, skupaj s povečanjem količine tekočine v osrčnik ne more potekati v celoti, ki se pojavljajo samo v poslabšanju splošnega stanja bolnika, pojav dispneje in bolečine v ozadju prsnico.
Prvič, s povečanjem volumna tekočina vedno bolj pritiska na srce, kar ovira njegovo delo. In ker je srce organ, odgovoren za oskrbo s krvjo celega organizma, so napake v njegovem delu polne motenj v krvi. Kriza se po drugi strani šteje za glavni vir prehrane celic, ki jih tudi dobavlja s kisikom. Kršenje krvi v krvi in različni človeški organi začenjajo trpeti zaradi lakote, njihova funkcionalnost je kršena, kar vodi do nastanka drugih simptomov, na primer manifestov zastrupitve, kar bistveno zmanjša kakovost človeškega življenja.
Drugič, kopičenje vnetnih eksudatov je preobremenjeno z razvojem cicatricial-adhesive procesa. V tem primeru ne more trpeti toliko perikarda zaradi prevelike rasti fibroznega tkiva in zbijanja listov s kalcijevim kopičenjem, prav tako kot srce, ki ne more zagotoviti zadostnega polnjenja komore s krvjo med diastolom. Posledično se razvije venska staza, ki povzroča povečano tveganje za nastanek trombusa.
Vnetni proces se lahko razširi na območje miokarda, kar povzroča degenerativne spremembe v njej. Ta patologija se imenuje miopericarditis. Širjenje adhezijskega procesa je preobremenjeno s fuzijo srca s sosednjimi organi, vključno s tkivi požiralnika, pljuč, prsnega koša in hrbtenice.
Stagnacija perikardialne tekočine, predvsem z veliko količino krvi lahko privede do zastrupitve njegovih potomcev, ki izhajajo spet trpijo raznih organov, in zlasti organe izločanja (ledvic).
Ampak najnevarnejši pri eksudativnem in hidroperikarditisu s hitrim povečevanjem količine tekočine v perikardiju je stanje srčne tamponade, ki v odsotnosti nujnega učinkovitega zdravljenja vodi do smrti pacienta.
Diagnostika perikardna tekočina
Tekočina v perikardiju se ne šteje za patološko stanje, če njegova količina ne preseže splošno priznanih norm. Ampak takoj, ko je količina izliva postala tako velika, da začne povzročati simptome srčnega popuščanja in drugih bližnjih organov, ne morete zamuditi.
Ker simptomi perikarditisa lahko spominjajo na različne bolezni, se pacienti posvetujejo s terapevtom, ki po fizičnem pregledu, ki preučuje anamnezo in posluša pacienta, ga usmeri k vidu kardiologa. Simptomi, ki jih bodo klicali bolniki, ne bodo imeli več reči o resničnem vzroku za okužbo, vendar pa lahko zdravnika pritisnejo v pravo smer, saj večina še vedno kaže na težave s srcem.
Potrdite, da bo domneva pomagala tolkala in poslušati srce. Peskanje bo pokazalo povečanje meja srca in poslušanje je šibek in dolgoč srčni utrip, kar kaže na omejeno gibanje srčnih struktur zaradi stiskanja.
Izvajanje laboratorijskih preiskav krvi in urina bo pomagalo oceniti naravo obstoječih zdravstvenih težav, določiti vzrok in vrsto perikarditisa ter oceniti intenzivnost vnetja. V ta namen so predpisani naslednji testi : klinična in imunološka analiza krvi, biokemija v krvi, splošna analiza urina.
Toda noben fizični pregled s poslušanjem in laboratorijskimi testi ne omogoča točne diagnoze, ker ne omogočajo ocenjevanja prisotnosti tekočine v perikardiju in njegovem volumnu ter ugotavljajo, kaj točno je kršitev srca. Ta problem se reši z instrumentalno diagnostiko, katere številne metode omogočajo oceno stanja v najmanjših podrobnostih.
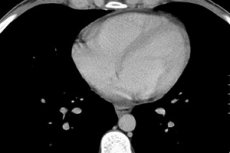
Glavna metoda za določitev ne samo dejstvo prisotnosti tekočine v osrčnik, vendar je njena višina se šteje ehokardiogram (ehokardiografija). Takšna študija razkriva tudi minimalno količino transudate (15 mL), da se pojasni spremembe gibalne aktivnosti srčnih struktur, odebelitev od slojev osrćnika, adhezije v regiji srca in njegovo fuzijo z drugimi organi.
Določitev količine tekočine v perikardiju z ehokardiografijo
Običajno se perikardni listi ne dotikajo drug drugega. Njihova razhajanja ne smejo biti večja od 5 mm. Če ehokardiografija kaže razlike do 10 mm, se to nanaša na začetno stopnjo perikarditisa, 10 do 20 mm je zmerna stopnja, več kot 20 je hudo.
Pri določitvi količinske značilnosti tekočine v majhni količini perikardijske pravijo, če ne presega 100 ml, do pol litra prostornine se šteje zmerna in nad 0,5 L - veliki. Z veliko kopičenjem eksudatov je obvezno izvajati punkt perikarda, ki se izvaja pod nadzorom ehokardiografije. Del evakuiranih tekočina steče mikrobioloških in biologije, ki pomaga določijo njihovo naravo (transudate ima nižjo gostoto in nizko vsebnost beljakovin), prisotnost infekcioznega sredstva, gnoj, malignih celic krvi.
Če se tekočina v perikardiju nahaja v plodu, se punkcija izvaja brez čakanja do rojstva otroka. Ta zapleten postopek je treba izvajati strogo pod nadzorom ultrazvoka, ker je tveganje za poškodbo matere ali njenega nerojenega otroka odlično. Vendar pa obstajajo primeri, ko tekočina v perikardialni votlini spontano izgine in punkcija ni potrebna.
Nekateri podatki o patologiji lahko dajo in elektrokardiogram (EKG), ker eksudativni in kronični perikarditis zmanjša električno aktivnost miokarda. Fonokardiografija lahko zagotovi informacije o šumih srca, ki niso povezani z njegovim delovanjem, in visokofrekvenčnih nihanj, ki nakazujejo kopičenje tekočine v perikardiju.
Eksudativni perikarditis in hidroperikardij s prostornino tekočine več kot 250 ml je prav tako določen na reentgenogramu za povečanje velikosti in spreminjanje siluete srca, nejasna opredelitev njegove sence. Spremembe v perikardiju lahko opazimo z ultrazvokom, računalniškim ali magnetnim resonančnim slikanjem prsnega koša.
Diferencialna diagnoza
Ker se tekočina v perikardiju ne pojavi naključno in je njegov videz povezan z nekaterimi patologijami, je glavna vloga pri diferencialni diagnostiki, ki omogoča prepoznavanje vzroka intenzivnega perikardnega izliva. Akutni perikarditis v svojih simptomih lahko spominja na akutni miokardni infarkt ali akutni miokarditis. Zelo pomembno je, da se medsebojno razlikujejo, tako da so zdravila, predpisana za diagnozo, učinkovita.
Zdravljenje perikardna tekočina
Kot že vemo, vedno obstaja tekočina v perikardiju in rahlo povečanje njene ravni verjetno ne bo vplivalo na zdravje bolnika. Za odkrivanje takšnih sprememb lahko zdravnik po nesreči, po katerem želi pacienta nekaj časa gledati. Če se količina tekočine poveča, vendar ostaja zanemarljiva, morate ugotoviti vzrok, ki povzroči akumulacijo izliva. Zdravljenje bo na prvem mestu namenjeno inaktiviranju faktorja, ki je povzročil patološko hidracijo.
Če se bolnik zdravi, je odvisno od resnosti patologije. Akutni perikarditis je priporočljivo zdraviti v bolnišnici. To naj bi pomagalo preprečiti srčno tamponado. Svetlobne oblike patologije z zmerno količino transudata ali eksudata se zdravijo ambulantno.
Ker je perikarditis vnetni proces, da bi zmanjšali izločanje eksudata, je treba najprej ustaviti vnetje. V večini primerov je to mogoče storiti z nehormonskimi protivnetnimi zdravili (NSAID). Med njimi je najbolj priljubljeno zdravilo Ibuprofen, ki pomaga odstraniti vročino in vnetje, pozitivno vpliva na pretok krvi in ga večina bolnikov dobro prenaša.
Če je vzrok za kopičenje tekočine v osrčnik postane bolezen ishemična srčna, zdravljenje je bolj učinkovito kot "diklofenak", "aspirin" in drugih zdravil, ki temeljijo na aspirin, ki zmanjšuje viskoznost krvi. Zdravilo Indomethacin je mogoče uporabiti tudi, vendar lahko to zdravilo povzroči različne neželene učinke in zaplete, zato ga je mogoče uporabljati le v skrajnih primerih.
Če NSAID ne daje želenega rezultata ali je zaradi nekaterih razlogov nemogoče, se protivnetno zdravljenje izvaja s steroidnimi zdravili (najpogosteje s prednizolonom).
Perikarditis se zveča s tekočino, ki jo spremlja sindrom bolečine, ki ga odstranimo s pomočjo običajnih analgetikov (Analgin, Tempalgin, Ketanov itd.). Diuretiki (najpogosteje Furosemide) se uporabljajo za boj proti edemu. Toda za vzdrževanje dodatek terapija vitaminsko mineralni bilance diuretiki kalija (npr "Asparkam") in vitamine.
Skupaj z reševanjem problema vnetja in tekočine v perikardiju se zdravi glavna bolezen. Če gre za okužbo, je sistemsko antibiotično zdravljenje obvezno. Predpisati antibiotike serije penicilina in cefalosporina, s hudimi purulentnimi okužbami dajejo prednost fluorokinolonom. Zaradi odpornosti številnih sevov patogenov učinkovanju običajnih antibiotikov, se vse bolj uporabljajo pri zdravljenju novih vrst antibiotikih, ki kažejo občutljivost na večino bakterij (ena od teh zdravil je "Vankomicin").
V idealnem primeru je treba po punkturi perikarda opraviti preizkus s tekočino, da bi ugotovili vrsto patogena in njegovo odpornost na antibiotike, ki jih je treba uporabiti.
Če se eksudativni perikarditis razvije ob ozadju tuberkuloze, so predpisane posebne anti-tuberkulozne droge. S tumorskimi procesi bo citostatik učinkovita pomoč. V vsakem primeru bo zmanjšanje otekline in vnetja pomagalo antihistaminom, ker se celo reakcija telesa na nalezljiv dejavnik šteje za alergično.
Z akutnim perikardom so prikazani strogi postelji in lahka hrana. Če je bolezen kronična, je omejitev telesne aktivnosti in prehrana predpisana, če se poslabša.
Pri posploševanju vnetnega procesa je indicirana hemodializa. Z velikim obsegom tekočine v perikardiju se izvaja njeno prebadanje (paracenteza), kar je edini način za varno nehirurško evakuacijo odvečne tekočine. Preboja lahko dodeli v tamponada srca, perikardnega obliki vnetje gnojni, kot tudi v primeru 2-3 tednov konzervativnem zdravljenju ni vodila do zmanjšanja perikardialne tekočine med listi. Če se v eksudatu nahaja gnoj, se perikardialna votlina izsuši z antibiotiki.
V nekaterih primerih je treba punkcijo opraviti več kot enkrat. Če vnetja ni mogoče zatreti in se tekočina v perikardiju še naprej kopiči, kljub večkratnim punktu, je predpisana kirurška terapija - perikardektomija.
Fizioterapevtsko zdravljenje perikarditisa eksudata se ne izvaja, ker lahko le še poslabša stanje. V rehabilitacijskem obdobju so možna terapevtska terapija in terapevtska masaža.
Med celotnim potekom zdravljenja akutne oblike patologije mora biti bolnik pod nadzorom zdravstvenega osebja. Redno ga merimo s pomočjo arterijskega in venskega pritiska, srčni utrip (impulz) pa spremljamo. Pri kroničnem poteku bolezni je bolniku priporočljivo imeti svojo napravo za merjenje krvnega tlaka in pulza, kar vam bo omogočilo samostojno spremljanje vašega stanja.
Zdravila za perikarditis
Zdravljenje hidroperikardija, ko se v perikardiju kopiči nevnetna tekočina, pogosto ne zahteva posebnega zdravljenja. Potrebno je samo odstraniti vznemirljive faktorje in količina tekočine se vrne v normalno stanje. Včasih bolezen spontano izgine brez zdravljenja. V drugih primerih pomagajo zdravili proti edemi ("spironolakton", "furosemid" itd.).
Furosemid
Hitro delujoči diuretik, pogosto predpisan za edemski sindrom, povezan s kardiovaskularnimi patologijami. Nima breme za ledvice, kar omogoča uporabo tudi pri odpovedi ledvic. Poleg diuretičnega učinka spodbuja širjenje perifernih krvnih žil, kar omogoča ne le odstranjevanje otekline, temveč tudi zmanjšanje visokega krvnega tlaka.
Zdravilo se lahko predpiše kot tableta (40 mg vsako jutro ali vsak drugi dan) ali kot injekcija. Največji dovoljeni dnevni odmerek zdravila v tabletah je 320 mg. V tem primeru je treba zdravilo vzeti dvakrat na dan. Interval med tabletami naj bo 6 ur.
Injekcijsko raztopino furosemida se lahko daje intramuskularno ali intravensko (kot počasna infuzija). Ta praksa se uporablja za hudo otekanje in tveganje za tamponado srca. Takoj ko se edemi zmanjšajo, se preidejo na peroralno uporabo zdravila. Zdaj se zdravilo daje 1-krat v 2-3 dneh. Dnevni odmerek zdravila za injiciranje se lahko giblje med 20 in 120 mg. Množnost uporabe - 1-2 krat na dan.
Injekcijska terapija z zdravilom se izvaja največ 10 dni, nato pa začne bolnik začeti dati tableto pred stabilizacijo stanja.
Kljub dejstvu, da je eden od dejavnikov tveganja za razvoj hidroperikarditisa nosečnost, zdravilo v prvi polovici zdravnikov tega ne priporoča. Dejstvo, da diuretiki prispeva k odstranitvi kalijevih telo soli, natrijevega klorida in drugih elektrolitov, ki so potrebni za organizem, ki lahko negativno vplivajo na razvoj ploda, nastanek glavnih sistemov, ki pride v tem obdobju.
Prepoved uporablja zdravilo in pomanjkanje kalija v telesu (hipokaliemijo), jetrna koma, kritična odpovedjo ledvic, obstrukcija sečil (stenoza, urolitiaza, itd).
Sprejem zdravila lahko povzroči naslednje neprijetne simptome: slabost, drisko, padec AD, začasno izgubo sluha, vnetje vezivnega tkiva ledvic. Izguba tekočine bo vplivala žeja, omotica, mišična oslabelost, depresija.
Diuretik učinek je opremljen z naslednjimi spremembami v telesu: zmanjšanje ravni kalija, povečanje vsebnosti sečnine v krvi (hiperurikemije), stopnje rasti glukoze v krvi (hiperglikemijo), itd
Če je vnetni proces v osrćnika, pri čemer se listi med vrečk fetalnimi dogaja veliko količino izločka, dekongestivi in antihistaminiki terapija dopolnjujejo protivnetne (NSAID ali kortikosteroidi).
Ibuprofen
Nesteroidno protivnetno in protirevmatično zdravilo, ki pomaga zmanjšati zvišano telesno temperaturo in zvišano telesno temperaturo (znižanje temperature), zmanjša oteklino in vnetje, ublaži bolečino z blago in zmerno intenzivnostjo. Včasih so ti učinki zadostni za zdravljenje neinfekcijske narave perikarditisa.
Pripravek se sprosti v obliki tablet v lupini in kapsulah, namenjenih za oralno uporabo. Zaužijte zdravila po obrokih, da zmanjšate dražilni učinek nesteroidnih protivnetnih zdravil na sluznici želodca.
Dodajte zdravilo Ibuprofen v količini 1-3 tablete na 1 sprejem. Množnost zdravil je predpisal zdravnik in je običajno 3-5 krat na dan. Pri otrocih, mlajših od 12 let, se odmerek izračuna kot 20 mg na kilogram otroške mase. Odmerek je razdeljen na 3-4 enake dele in jemljete čez dan.
Največji dnevni odmerek zdravila za odrasle - 8 tablet 300 mg, za otroke nad 12 let - 3 tablete.
Kontraindikacije za uporabo zdravil so: individualna občutljivost na zdravila ali njegovih sestavin, akutni fazi razjede, bolezni vidnega živca in nekaj okvaro, aspirin astma, cirozo jeter. Ne predpisuje zdravila s hudim srčnim popuščanjem, vztrajno povišanje krvnega tlaka, hemofilijo, slabo strjevanje krvi, levkopenija, hemoragična diateza, izguba sluha, vestibularnega motnje, itd
Otrokom je dovoljeno dajati tablete od 6. Leta dalje, nosečnice do tretjega trimesečja nosečnosti. Možnosti uporabe zdravila med dojenjem so razpravljali z zdravnikom.
Upoštevati je treba previdnost pri povečani bilirubinski, jetrni in ledvični okvari, bolezni krvi nejasne narave, vnetne patologije prebavnega sistema.
Zdravilo večino bolnikov dobro premešča. Neželeni učinki se pojavljajo redko. Ponavadi se pojavljajo v obliki navzee, bruhanja, videz zgage, neugodja v epigastrični regiji, dispepsičnih pojavov, glavobolov in omotičnosti. Obstajajo tudi poročila o redkih alergijskih reakcijah, zlasti v ozadju nestrpnosti do nesteroidnih protivnetnih zdravil in acetilsalicilne kisline.
Precej manj pogosto (v redkih primerih) je izguba sluha, šum v ušesih, otekanje, zvišan krvni tlak (običajno pri bolnikih s hipertenzijo), motnje spanja, izpuščaj, otekanje, itd
Pri kortikosteroidih pri zdravljenju perikarditisa se prednizolon najpogosteje uporablja.
Prednizolon
Protivnetno hormonsko zdravilo, ki vzporedno z antihistaminskimi, antitoksičnimi in imunosupresivnimi akciji, ki prispevajo k hitremu zmanjšanju intenzivnosti vnetnih simptomov in bolečine. Spodbuja povečano koncentracijo glukoze in insulina v krvi, spodbuja pretvorbo glukoze v energijo.
Zdravilo za različne bolezni, ki povzročajo veliko perikardialne tekočine se lahko dodeli perrralnogo sprejem, kot tudi z injekcijo (intramuskularno, intravensko, intraartikularno injekcijo).
Učinkovit odmerek zdravila določi zdravnik, odvisno od resnosti patologije. Dnevni odmerek za odrasle običajno ne presega 60 mg, za otroke nad 12 let - 50 mg, za dojenčke - 25 mg. V težjih izrednih razmerah so lahko ti odmerki nekoliko višji, zdravilo se daje intravensko počasi ali infundiranje (manj intramuskularno).
Običajno se odmeri 30 do 60 mg prednizolona naenkrat. Če je potrebno, se po pol ure ponovi postopek. Odmerek za intraartikularno dajanje je odvisen od velikosti sklepa.
Zdravilo je namenjeno zdravljenju bolnikov, starejših od 6 let. Zdravilo ni predpisan za preobčutljivostne k tem, infekcijska in parazitske bolezni, vključno aktivna faza tuberkuloze in okužbe s HIV, nekatere bolezni gastrointestinalnega trakta, hipertenzije, kroničnega srčnega popuščanja ali ddekompensirovannyh diabetesa, kršitve proizvodnjo ščitničnih hormonov, Cushingov bolezni. Nevarnost dajanje zdravil hude jeter in ledvic patologij, osteoporoze, gibal bolezni X s zmanjšanje njihovega tona in aktivnimi duševnih bolezni, debelost, otroški paralizi, epilepsije, degenerativnih patologij vida (katarakta, glavkom).
Zdravila ne uporabljajte v obdobju po cepljenju. Prednizolon je mogoče zdraviti 2 tedna po cepljenju. Če se kasneje zahteva cepivo, je to mogoče narediti le 8 tednov po zdravljenju s kortikosteroidi.
Kontraindikacija z zdravilom je nedavno prenesen miokardni infarkt.
V zvezi z neželenimi učinki se pojavljajo predvsem pri dolgotrajnem zdravljenju z zdravilom. Toda zdravniki običajno poskušajo zmanjšati potek zdravljenja, dokler ne pride do različnih zapletov.
Dejstvo je, da je prednizolon sposoben izpirati kalcij iz kosti in posegati v njegovo prebavljivost in kot posledico razvoj osteoporoze. V otroštvu se to lahko pojavi z upočasnitvijo rasti in šibkosti kosti. Tudi Propafenon lahko pride mišična šibkost, različnih motenj kardiovaskularnega sistema, povečan intraokularni tlak, poškodbe vidnega živca, adrenalna insuficienca, lahko povzroči napade. Steroid spodbuja proizvodnjo klorovodikove kisline, zaradi česar lahko kislost želodca poveča s pojavom vnetja in razjed na sluznici.
Pri parenteralni uporabi raztopina prednizolona v eni injekciji z drugimi zdravili nikakor ni zmešana.
Če ima perikarditis nalezljivo naravo, natančneje njen vzrok je bakterijska okužba, predpisuje učinkovite antibiotike.
Vancomicin
Eno izmed inovativnih zdravil iz nove skupine antibiotikov - glikopeptidov. Njena posebnost je pomanjkanje odpornosti na zdravila v veliki večini Gram-pozitivnih bakterij, kar omogoča njegovo uporabo v primeru stabilnosti nalezljive bolezni na peniciline in cefalosporine, ki so običajno predpisane za bakterijsko perikarditis.
Priprava Vankomicin kot liofizilata, ki jo nato razredčimo do želene koncentracije s fiziološko raztopino ali raztopino glukoze, pet odstotkov, prednostno dajemo v kontinuirno kapljanje. V eni uri se priporoča počasen uvod. Značilno je, da je koncentracija raztopine izračunana kot 5 mg na mililiter, ampak, kot je priporočena meja, se je koncentracija raztopine podvoji Ko edem in velika količina tekočine v perikardialnim vnosu telesni tekočini. Stopnja uporabe zdravila ostaja konstantna (10 mg na minuto).
Zdravilo, odvisno od odmerka (0,5 ali 1 g), dajemo vsakih 6 ali 12 ur. Dnevni odmerek ne sme preseči 2 g.
Otroke do 1 tedne zdravila se lahko dajejo v začetnem odmerku 15 mg na kilogram mase, nato pa se odmerek zmanjša na 10 mg na kg in injicira vsakih 12 ur. Otroci ne spremenijo odmerka za en mesec, vendar se interval med administracijami zmanjša na 8 ur.
Starejšim otrokom dobivamo zdravila vsakih 6 ur v odmerku 10 mg na kg. Najvišja koncentracija raztopine je 5 mg / ml.
Zdravilo "Vancomycin" ni namenjeno za peroralno uporabo. Zaradi slabe absorpcije v prebavnem traktu se ne sprosti v takšnih oblikah. Če pa je potrebno, se zdravilo daje peroralno, z vialo razredčite liofilat z 30 grami vode.
V tej obliki se zdravilo vzame 3-4 krat na dan. Dnevni odmerek ne sme biti večji od 2 gramov. En odmerek se izračuna kot 40 mg na kilogram otroške mase. Potek zdravljenja za otroke in odrasle ne presega 10 dni, vendar ne manj kot teden dni.
Kontraindikacije za zdravilo so zelo majhne. Ni predpisana za individualno občutljivost na antibiotike in v prvem trimesečju nosečnosti. Od četrtega meseca nosečnosti je zdravilo predpisano v skladu s strogimi indikacijami. Od dojenja za obdobje zdravljenja je treba opustiti "Vancomycin".
Ob počasni uporabi zdravila za eno uro se neželeni učinki običajno ne razvijejo. Hitro dajanje zdravila je preobremenjeno z razvojem nevarnih stanj: srčnega popuščanja, anafilaktičnih reakcij, kolapsa. Včasih so reakcije na delu prebavnega trakta, tinitus, začasno ali trajno okvaro sluha, sinkopo, parestezije, spremembe v krvi, mišični krči, povišana telesna temperatura, itd Pojav neželenih simptomov je povezan z dolgotrajnim zdravljenjem ali dajanjem velikih odmerkov zdravila.
Izbira zdravil s kopičenjem tekočine v perikardiju je v celoti v pristojnosti zdravnika in je odvisna od vzroka in narave patologije, ki je povzročila takšno motnjo, resnost bolezni in spremljajoče patologije.
Alternativno zdravljenje
Moram reči, da izbira alternativnih receptov, učinkovitih v perikardialni, ni tako velika. Že dolgo se je izkazalo, da je nemogoče zdraviti srčne patologije samo z zelišči in zaroti, zlasti ko gre za nalezljivo naravo bolezni. Toda z oteklino in vnetjem lahko alternativno zdravilo pomaga ugotoviti.
Najbolj priljubljen recept za perikardialno je infuzijo mladih igel, kar je pripisano sedativnemu in protimikrobnemu učinku. Ta recept učinkovito odpravlja vnetje v perikardiju in s tem zmanjša količino tekočine v njej. To je odlična škoda za zdravljenje vnetja virusne etiologije. Uporablja se lahko za bakterijski eksudativni perikarditis, vendar le kot dodatek k zdravljenju z antibiotiki.
Za infuzijo vzamemo rezane iglice vseh iglavcev v količini 5 žlic, jih napolnimo z ½ litrom vrele vode in pustimo stati 10 minut pri nizki vročini. Sestavino odstranimo iz ognja in jo pustimo na toplem mestu 8 ur. Raztegovanje "zdravila", vzamemo ga po jedi 100 gramov 4-krat na dan. Telo daje moč, da se sama ukvarja s to boleznijo.
Poskusite narediti tinkturo orehov. 15 kosov razrezane orehe nalijemo steklenico (0,5 litra) vodke in vztrajamo 2 tedna. Pripravljena tinktura po zajtrku in večerji sprejme 1 žličko za sladico (1,5 čajne žličke). Tinktura pred uporabo razredčite v 1 kozarcu vode.
Dobra pomoč pri odstranjevanju simptomov rastlinskih bolezni, vključno z zelišči z diuretikom, sedativom, protivnetnim in krepkim učinkom. Na primer, zbiranje cvetov apna, gloga in nevena, semena kopra, ovsene slame. Čajno žličko zbirke napolnimo s kozarcem vrele vode in vztrajamo pri vročini 3 ure. Dokončana zdravila za dan, razdeljena v 4 deljene odmerke. Infuzijo je treba pol ure pred obroki.
Ali drugo zbirko, vključno s cvetovi glute in kamilice, pa tudi zelja materinega lista in kumare. Vzamemo 1,5 žlice. Zbiranje z 1,5 skodelicami vrele vode in pustite na toplem mestu 7-8 ur. Filtrirana infuzija traja polovico skodelice trikrat na dan po uri po jedi.
Zdravljenje z zelišči v tako nevarnih in hudih patologijah kot vnetje perikardnega ali srčnega membrana ni mogoče zaznati kot glavno metodo zdravljenja, zlasti v akutni fazi bolezni. Priporočljivo je, da se recepti alternativne medicine uporabijo, ko se glavni simptomi bolezni nekoliko zmanjšajo. Pomagali bodo tudi pri preprečevanju bolezni srca in krepitvi imunitete.
Homeopatija
Zdi se, da je, če je alternativa za zdravljenje perikarditisa, katerega značilnost simptom tekočine v osrčnik v višini 100 ml ali več ni tako učinkovita, če lahko homeopatija narediti razliko, saj so njeni proizvodi vsebujejo tudi samo naravne sestavine, ki se ne štejejo za močne droge? Toda nekateri homeopati trdijo, da so homeopatska zdravila za zdravljenje perikarditis mogoče. Resnica je zdravljenje bo dolgotrajen in drag finančno, saj pri imenovanju več strižne pa nikakor ne bodo poceni homeopatska zdravila.
Na začetku bolezni z naraščajočo telesno temperaturo in zvišano telesno temperaturo je predpisal zdravilo Aconite. Označena je za bolečine, ki se pri vdihavanju in gibanju slabšajo, pacientu ne dovolite počitka ponoči. Morda je tudi suh kašelj. Pogosto uporaba enega samega Aconita odpravi simptome perikardija, včasih pa se zdravljenje nadaljuje.
Bryony se predpisuje v primeru, ko suhi perikarditis prehaja v eksudativ. Označena je z izrazito žejo, hudimi bolečinami v srcu, lajšanjem paroksizmalnega kašlja, nezmožnostjo globoko dihati.
Kali karbonikum predpisana po neuspehu aconite in Bryonia ali zamude pri iskanju zdravniško pomoč, če se bolnik stisnjen z bolečino v srcu, da je strah pred smrtjo, pulz postane slabo in neredno, da je napihnjenost.
Če tekočine v osrčnik nabira počasi, daje prednost Apis drogo, ki je učinkovita pri akutnih bolečinah srčnih bolečin, ki so postali močnejši v vročini, urinom borno, ne žeje.
S kopičenjem določene količine eksudata v perikardialni votlini, katere prostornina se že nekaj dni ni zmanjšala, vendar praktično ni bolečine in temperature, je prikazan pripravek Kantaris. Za njega, kot za prejšnje zdravilo, je značilno slabo uriniranje.
Cantharis ne moremo jemati s hudimi bolečinami v srcu in tahikardijo.
Če je zdravljenje ni prinesla želenega rezultata in bolezen napreduje predpiše močnejša zdravila: Kolhikum, Arsenicum album, žveplo, Natrium miriatikum, Lycopodium, Tuberculinum. Ta zdravila pomagajo očistiti telo toksinov, mobilizirati svoje notranje sile, omogočiti zmanjšanje posledic dedne predispozicije in preprečiti ponovitev bolezni.
Za zdravljenje kroničnega perikarditis homeopat lahko ponudi drog, kot Rhus Tox, Ranukulyuz bulbozes, Asterias tuberoze, kalcijev flyuorikum, Silicea, Aurum.
Načrt zdravljenja z navedbo učinkovitih zdravil in njihovih odmerkov razvije zdravnik homeopatije posamezno, na podlagi simptomov bolezni in ustavnih značilnosti bolnika.
Preprečevanje
Preprečevanje perikarditisa je preprečiti patologije, katerih zaplet je lahko nastanek eksudatne ali nevnetne tekočine v perikardiju. To je predvsem krepitev imunskega sistema, pravočasno in celovito obravnavo virusne, bakterijske, glivične in parazitske bolezni, aktivnega zdravega načina življenja, ki spodbuja normalizacijo metabolizma v tkivih v telesu, pravilno uravnoteženo prehrano.
Tekočina v perikardiju se lahko tvori iz več razlogov. Nekatere izmed njih je mogoče opozoriti, drugi pa niso odvisni od nas. Toda v vsakem primeru, bodo preventivni ukrepi, opisani zgoraj, pomaga ohraniti zdravje, za dolgo časa, in če je tako, da se prepreči razvoj perikarditisa ni mogoče (na primer v patologije travmatično načrta ali pooperativnih zapletov), zdravljenje bolezni z močnim imunitete bo teklo bolj hitro in enostavno, saj je verjetnost ponovitve bo nesporno nizka.
Napoved
Če govorimo o hidroperikardiji, je napoved te bolezni na splošno ugodna. Zelo redko vodi v srčno tamponado, razen v zanemarjenih primerih, če se tekočina v perikardiju zbira v kritičnih količinah.
Kar se tiče drugih vrst perikarditisa, je vse odvisno od vzrokov patologije in pravočasnosti zdravljenja. Verjetnost smrtonosnega izida je visoka samo pri srčni tamponadi. Ampak ob odsotnosti pravilnega zdravljenja akutni eksudativni perikarditis grozi, da bo prešel v kronično ali konstriktivno obliko, pri kateri se moti gibanje srčnih struktur.
Če se vnetje širi od perikarda do miokarda, obstaja velika nevarnost za razvoj atrijske fibrilacije in tahikardije.
Last reviewed: 16.12.2018
